Установите правильную последовательность процессов, происходящих при свёртывании крови у человека. Запишите в таблицу соответствующую последовательность цифр.
1) образование тромба
2) взаимодействие тромбина с фибриногеном
3) разрушение тромбоцитов
4) повреждение стенки сосуда
5) образование фибрина
6) образование протромбина
Спрятать пояснение
Пояснение.
Последовательность процессов, происходящих при свёртывании крови у человека: повреждение стенки сосуда → разрушение тромбоцитов → образование протромбина → взаимодействие тромбина с фибриногеном → образование фибрина → образование тромба.
Ответ: 436251.
Примечание.
Свертывание крови – это защитный механизм, предотвращающий потерю крови при ранениях кровеносных сосудов. Процесс свертывания заключается в последовательной цепи биохимических превращений белков плазмы. По современным представлениям существует не менее 12 веществ-факторов свертывания.
Основная последовательность процессов свертывания следующая:
тромбоциты разрушаются при контакте с неровными краями раны сосуда, и при этом из разрушившихся клеток выделяется активный фермент тромбопластин
тромбопластин взаимодействует с неактивным белком плазмы протромбином, и последний переходит в активное состояние — фермент тромбин
тромбин действует на растворимый белок плазмы фибриноген и переводит его в нерастворимый белок фибрин
фибрин выпадает в виде белых тонких нитей, которые натягиваются в области раны в виде сеточки
в нитях фибрина оседают эритроциты, лейкоциты, формируется полужидкий кровяной сгусток
нити фибрина сокращаются, отжимают жидкую часть из сгустка, и формируется тромб.
На всех этапах свертывания крови обязательно должны присутствовать ионы кальция и витамин К. Время свертывания крови у человека составляет 5—12 минут. Недостаток какого-либо фактора свертывания приводит к снижению свертывания.
———-
Формулировка вопроса некорректна. Протромбин (профермент, неактивная форма тромбина) постоянно синтезируется в печени и постоянно присутствует в плазме, а НЕ образуется при свертывании крови. В задании целесообразно заменить «6) образование протромбина» на «6) активация протромбина» или на «6) образование тромбина», поскольку при повреждении кровеносных сосудов запускаются процессы, приводящие к превращению постоянно присутствующего в крови протромбина в активную форму — тромбин (фермент), который превращает растворимый фибриноген в нерастворимый фибрин.
Свёртывание крови
Статья профессионального репетитора по биологии Т. М. Кулаковой
Свёртывание крови является важной защитной реакцией организма, препятствующей кровопотере и способствующей сохранению постоянства объёма циркулирующей крови.
Процесс свёртывания крови складывается из ряда последовательных процессов:
1. При повреждении кровеносных сосудов происходит выделение веществ из разрушенных тромбоцитов и повреждённых клеток.
2. Происходит рефлекторное сужение сосуда, возникающее под влиянием веществ, освобождающимися из тромбоцитов. Сужение кровеносного сосуда приводит лишь к временной остановке или уменьшению кровотечения.
3. Из разрушенных тромбоцитов и повреждённых клеток высвобождаются ферменты, вещество тромбопластин, катализирующие превращение растворённого в плазме протромбина в тромбин. Эти реакции происходят в присутствии солей Ca и витамина К.
4. Тромбин взаимодействует с фибриногеном (растворимый белок, находящийся в плазме) с образованием фибрина – нерастворимого белка.

Высыхая, такой сгусток, уплотняется и стягивает края раны, этим способствуя заживлению. При уплотнении сгустка из него выделяется желтоватая жидкость – сыворотка. Кровяная сыворотка – это плазма крови, не содержащая белок фибриноген.
В процессе свёртывания крови, в образовании тромбопластина принимают участие белки плазмы крови. Если тромбопластин отсутствует совсем или содержится в ничтожно малом количестве, то у человека возникает болезнь – гемофилия. При таком заболевании даже маленькая ранка становится смертельно опасной.
Подготовка к ЕГЭ по биологии и поступлению в медицинский вуз.
Благодарим за то, что пользуйтесь нашими материалами.
Информация на странице «Свёртывание крови» подготовлена нашими авторами специально, чтобы помочь вам в освоении предмета и подготовке к ЕГЭ и ОГЭ.
Чтобы успешно сдать нужные и поступить в ВУЗ или техникум нужно использовать все инструменты: учеба, контрольные, олимпиады, онлайн-лекции, видеоуроки, сборники заданий.
Также вы можете воспользоваться другими статьями из данного раздела.
Публикация обновлена:
09.03.2023
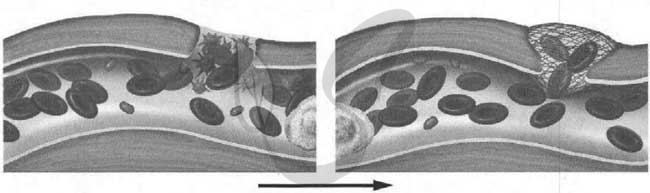
3342. Свёртывание крови — это защитный механизм, который препятствует кровопотере и проникновению в организм болезнетворных микроорганизмов. Рассмотрите два рисунка с изображением повреждённого кровеносного сосуда. Что образуется на месте повреждения? Объясните, как происходит свёртывание крови и какие структуры в этом участвуют.
1) Образование тромба
2) В месте разрыва кровеносного сосуда происходит разрушение тромбоцитов, в результате чего из них выделяется тромбопластин; тромбопластин в свою очередь взаимодействует с протромбином, в результате чего из протромбина образуется тромбин
3) Тромбин переводит растворимый белок плазмы крови фибриноген в фибрин, который образует нити, объединяющиеся в сетку, удерживающая эритроциты — формируется кровяной сгусток (кровотечение останавливается)
4) Постепенно нити фибрина сокращаются, отжимая жидкую часть сгустка — формируется тромб
5) Для процесса свертывания на всех этапах необходимо наличие факторов свертывания и ионов кальция, которые соединяют нити фибрина в сетку
P.S. Нашли ошибку в задании? Пожалуйста, сообщите о вашей находке 
При обращении указывайте id этого вопроса — 3342.
Разработки уроков (конспекты уроков)
Среднее общее образование
Биология
Внимание! Администрация сайта rosuchebnik.ru не несет ответственности за содержание методических разработок, а также за соответствие разработки ФГОС.
КРОВЕНОСНАЯ СИСТЕМА
Задание 14 № 10808
Установите последовательность движения крови по большому кругу кровообращения.
1) левый желудочек
2) капилляры
3) правое предсердие
4) артерии
5) вены
6) аорта
Пояснение.
Из левого желудочка кровь попадает в аорту, проходит по артериям, в капиллярах происходит обмен газами, и возвращается по венам в правое предсердие. Путь большого круга кровообращения.
Ответ: 164253.
Задание 14 № 10811
Установите в какой последовательности надо расположить кровеносные сосуды в порядке уменьшения в них кровяного давления.
1) вены
2) аорта
3) артерии
4) капилляры
Пояснение.
Наибольшее давление крови на выходе крови из сердца в левом желудочке, несколько меньшее давление в артериях, ещё более низкое в капиллярах, самое низкое в венах и на входе сердца в правом предсердии.
Давление крови в аорте 120. В артериях различают у взрослых здоровых людей максимальное (систолическое) давление — равное 110−120 мм рт. ст. , а минимальное (диастолическое) — 70−80 мм рт. ст. В артериолах колебания давлений исчезает и оно составляет 40−70 мм рт. ст. В капиллярах давление крови резко падает: в артериальном конце капилляра оно равняется 35 мм рт. ст, в венозном — 8−15 мм рт. ст. Затем давление крови в сосудах постепенно уменьшается и в полых венах приближается к 0 или к 2−3 мм рт. ст.
Ответ: 2341.
Задание 14 № 19091
Установите правильную последовательность процессов, происходящих при свёртывании крови у человека.
1) образование тромба
2) взаимодействие тромбина с фибриногеном
3) повреждение стенки сосуда
4) образование фибрина
5) образование протромбина
Пояснение.
Последовательность процессов, происходящих при свёртывании крови у человека: повреждение стенки сосуда → образование протромбина → взаимодействие тромбина с фибриногеном → образование фибрина → образование тромба.
Ответ: 35241.
Задание 14 № 10806
Установите, в какой последовательности в организме человека кровь передвигается по большому кругу кровообращения
1) вены большого круга
2) артерии головы, рук и туловища
3) аорта
4) капилляры большого круга
5) левый желудочек
6) правое предсердие
Пояснение.
Из левого желудочка кровь по аорте поступает ко всем органам и возвращается в правое предсердие.
Ответ: 532416.
Задание 14 № 10807
Установите, в какой последовательности в организме человека кровь проходит малый круг кровообращения.
1) левое предсердие
2) легочные капилляры
3) легочные вены
4) легочные артерии
5) правый желудочек
Пояснение.
Из правого желудочка кровь идет по легочной артерии в легкие, в легочных капиллярах происходит обмен газами, по легочным венам кровь возвращается в левое предсердие.
Ответ: 54231.
Задание 14 № 18447
Установите, в какой последовательности надо расположить кровеносные сосуды в порядке увеличения скорости движения в них крови
А) воротная вена печени
Б) подвздошная артерия
В) аорта
Г) капилляры
Пояснение.
Кровеносные сосуды в порядке увеличения скорости движения в них крови: капилляры → воротная вена печени → подвздошная артерия → аорта.
Ответ: ГАБВ.
Примечание.
Чем больше общая площадь сечения сосудов, тем меньше скорость движения крови, самая большая площадь сечения в капиллярах, поэтому скорость в них меньше. Наименьшим просветом обладает аорта, в связи с чем скорость движения крови здесь наибольшая — 50−70 см/сек. В средних артериях она равна 20−40 см/сек, в артериолах — 0,5 см/сек. Наибольшей суммарной площадью просвета обладают капилляры (у человека она примерно в 800 раз больше, чем просвет аорты). Скорость движения крови в капиллярах — 0,05 см/сек. Очень низкая скорость движения крови по капиллярам — один из важнейших механизмов, позволяющих протекать обменным процессам между кровью и тканями. По мере приближения вен к сердцу их суммарный просвет уменьшается, следовательно, постепенно растет скорость движения крови. В полой вене скорость равна 20 см/сек.
Задание 14 № 21779
Установите правильную последовательность прохождения по кругам кровообращения лекарственного препарата, введённого в вену левой руки. Запишите в таблицу соответствующую последовательность цифр.
1) вена левого предплечья
2) левое предсердие
3) левый желудочек
4) правый желудочек
5) лёгочный ствол
6) лёгочные вены
Пояснение.
Последовательность прохождения по кругам кровообращения лекарственного препарата, введённого в вену левой руки: вена левого предплечья → правый желудочек → лёгочный ствол → лёгочные вены → левое предсердие → левый желудочек.
Ответ: 145623.
Задание 14 № 21504
Установите правильную последовательность прохождения порции крови из правого желудочка до правого предсердия. Запишите в таблицу соответствующую последовательность цифр.
1) лёгочная вена
2) левый желудочек
3) лёгочная артерия
4) правый желудочек
5) правое предсердие
6) аорта
Пояснение.
Последовательность процессов прохождения порции крови из правого желудочка до правого предсердия: правый желудочек → лёгочная артерия → лёгочная вена → левый желудочек → аорта → правое предсердие.
Ответ: 431265.
Примечание.
Часть сосудов не указана, распределять нужно только предлагаемые компоненты.
Задание 14 № 22269
Установите правильную последовательность процессов, происходящих при свёртывании крови у человека. Запишите в таблицу соответствующую последовательность цифр.
1) образование тромба
2) взаимодействие тромбина с фибриногеном
3) разрушение тромбоцитов
4) повреждение стенки сосуда
5) образование фибрина
6) образование протромбина
Пояснение.
Последовательность процессов, происходящих при свёртывании крови у человека: повреждение стенки сосуда → разрушение тромбоцитов → образование протромбина → взаимодействие тромбина с фибриногеном → образование фибрина → образование тромба.
Ответ: 436251.
Примечание.
Свертывание крови – это защитный механизм, предотвращающий потерю крови при ранениях кровеносных сосудов. Процесс свертывания заключается в последовательной цепи биохимических превращений белков плазмы. По современным представлениям существует не менее 12 веществ-факторов свертывания.
Основная последовательность процессов свертывания следующая:
тромбоциты разрушаются при контакте с неровными краями раны сосуда, и при этом из разрушившихся клеток выделяется активный фермент тромбопластин
тромбопластин взаимодействует с неактивным белком плазмы протромбином, и последний переходит в активное состояние — фермент тромбин
тромбин действует на растворимый белок плазмы фибриноген и переводит его в нерастворимый белок фибрин
фибрин выпадает в виде белых тонких нитей, которые натягиваются в области раны в виде сеточки
в нитях фибрина оседают эритроциты, лейкоциты, формируется полужидкий кровяной сгусток
нити фибрина сокращаются, отжимают жидкую часть из сгустка, и формируется тромб.
На всех этапах свертывания крови обязательно должны присутствовать ионы кальция и витамин К. Время свертывания крови у человека составляет 5–12 минут. Недостаток какого-либо фактора свертывания приводит к снижению свертывания.
Свертывание крови — крайне сложный и во многом еще загадочный биохимический процесс, который запускается при повреждении кровеносной системы и ведет к превращению плазмы крови в студенистый сгусток, затыкающий рану и останавливающий кровотечение. Нарушения этой системы крайне опасны и могут привести к кровотечению, тромбозу или другим патологиям, которые совместно отвечают за львиную долю смертности и инвалидности в современном мире. Здесь мы рассмотрим устройство этой системы и расскажем о самых современных достижениях в ее изучении.
Каждый, кто хоть раз в жизни получал царапину или рану, приобретал тем самым замечательную возможность наблюдать превращение крови из жидкости в вязкую нетекучую массу, приводящее к остановке кровотечения. Этот процесс называется свертыванием крови и управляется сложной системой биохимических реакций.
Иметь какую-нибудь систему остановки кровотечения — абсолютно необходимо для любого многоклеточного организма, имеющего жидкую внутреннюю среду. Свертывание крови является жизненно необходимым и для нас: мутации в генах основных белков свертывания, как правило, летальны. Увы, среди множества систем нашего организма, нарушения в работе которых представляют опасность для здоровья, свертывание крови также занимает абсолютное первое место как главная непосредственная причина смерти: люди болеют разными болезнями, но умирают почти всегда от нарушений свертывания крови. Рак, сепсис, травма, атеросклероз, инфаркт, инсульт — для широчайшего круга заболеваний непосредственной причиной смерти является неспособность системы свертывания поддерживать баланс между жидким и твердым состояниями крови в организме.
Если причина известна, почему же с ней нельзя бороться? Разумеется, бороться можно и нужно: ученые постоянно создают новые методы диагностики и терапии нарушений свертывания. Но проблема в том, что система свертывания очень сложна. А наука о регуляции сложных систем учит, что управлять такими системами нужно особым образом. Их реакция на внешнее воздействие нелинейна и непредсказуема, и для того, чтобы добиться нужного результата, нужно знать, куда приложить усилие. Простейшая аналогия: чтобы запустить в воздух бумажный самолетик, его достаточно бросить в нужную сторону; в то же время для взлета авиалайнера потребуется нажать в кабине пилота на правильные кнопки в нужное время и в нужной последовательности. А если попытаться авиалайнер запустить броском, как бумажный самолетик, то это закончится плохо. Так и с системой свертывания: чтобы успешно лечить, нужно знать «управляющие точки».
Вплоть до самого последнего времени свертывание крови успешно сопротивлялось попыткам исследователей понять его работу, и лишь в последние годы тут произошел качественный скачок. В данной статье мы расскажем об этой замечательной системе: как она устроена, почему ее так сложно изучать, и — самое главное — поведаем о последних открытиях в понимании того, как она работает.
Как устроено свертывание крови
Остановка кровотечения основана на той же идее, что используют домохозяйки для приготовления холодца — превращении жидкости в гель (коллоидную систему, где формируется сеть молекул, способная удержать в своих ячейках тысячекратно превосходящую ее по весу жидкость за счет водородных связей с молекулами воды). Кстати, та же идея используется в одноразовых детских подгузниках, в которые помещается разбухающий при смачивании материал. С физической точки зрения, там нужно решать ту же самую задачу, что и в свертывании — борьбу с протечками при минимальном приложении усилий.
Свертывание крови является центральным звеном гемостаза (остановки кровотечения). Вторым звеном гемостаза являются особые клетки — тромбоциты, — способные прикрепляться друг к другу и к месту повреждения, чтобы создать останавливающую кровь пробку.
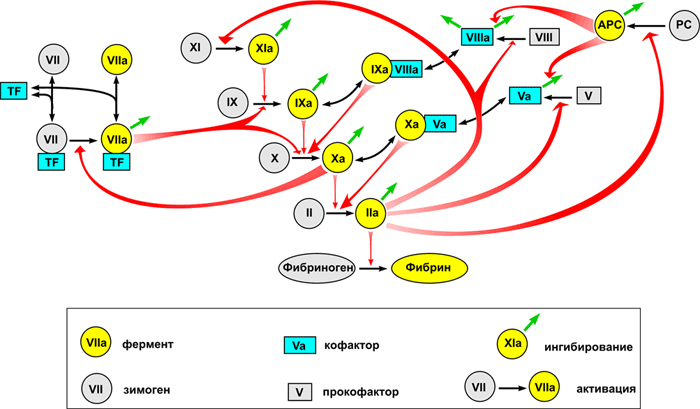
Общее представление о биохимии свертывания можно получить из рисунка 1, внизу которого показана реакция превращения растворимого белка фибриногена в фибрин, который затем полимеризуется в сетку. Эта реакция представляет собой единственную часть каскада, имеющую непосредственный физический смысл и решающую четкую физическую задачу. Роль остальных реакций — исключительно регуляторная: обеспечить превращение фибриногена в фибрин только в нужном месте и в нужное время.
Рисунок 1. Основные реакции свертывания крови. Система свертывания представляет собой каскад — последовательность реакций, где продукт каждой реакции выступает катализатором следующей. Главный «вход» в этот каскад находится в его средней части, на уровне факторов IX и X: белок тканевый фактор (обозначен на схеме как TF) связывает фактор VIIa, и получившийся ферментативный комплекс активирует факторы IX и X. Результатом работы каскада является белок фибрин, способный полимеризоваться и образовывать сгусток (гель). Подавляющее большинство реакций активации — это реакции протеолиза, т.е. частичного расщепления белка, увеличивающего его активность. Почти каждый фактор свертывания обязательно тем или иным образом ингибируется: обратная связь необходима для стабильной работы системы.
Обозначения: Реакции превращения факторов свертывания в активные формы показаны односторонними тонкими черными стрелками. При этом фигурные красные стрелки показывают, под действием каких именно ферментов происходит активация. Реакции потери активности в результате ингибирования показаны тонкими зелеными стрелками (для простоты стрелки изображены как просто «уход», т.е. не показано, с какими именно ингибиторами происходит связывание). Обратимые реакции формирования комплексов показаны двусторонними тонкими черными стрелками. Белки свертывания обозначены либо названиями, либо римскими цифрами, либо аббревиатурами (TF — тканевый фактор, PC — протеин С, APC — активированный протеин С). Чтобы избежать перегруженности, на схеме не показаны: связывание тромбина с тромбомодулином, активация и секреция тромбоцитов, контактная активация свертывания.
[1], рисунок адаптирован
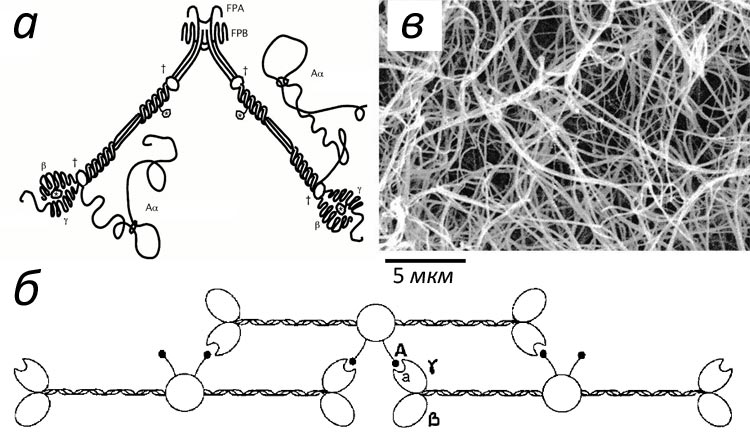
Фибриноген напоминает стержень длиной 50 нм и толщиной 5 нм (рис. 2а). Активация позволяет его молекулам склеиваться в фибриновую нить (рис 2б), а затем в волокно, способное ветвиться и образовывать трехмерную сеть (рис. 2в).
Рисунок 2. Фибриновый гель. а — Схематическое устройство молекулы фибриногена. Основа ее составлена из трех пар зеркально расположенных полипептидных цепей α, β, γ. В центре молекулы можно видеть области связывания, которые становятся доступными при отрезании тромбином фибринопептидов А и Б (FPA и FPB на рисунке). б — Механизм сборки фибринового волокна: молекулы крепятся друг к другу «внахлест» по принципу головка-к-серединке, образуя двухцепочечное волокно. в — Электронная микрофотография геля: фибриновые волокна могут склеиваться и расщепляться, образуя сложную трехмерную структуру.
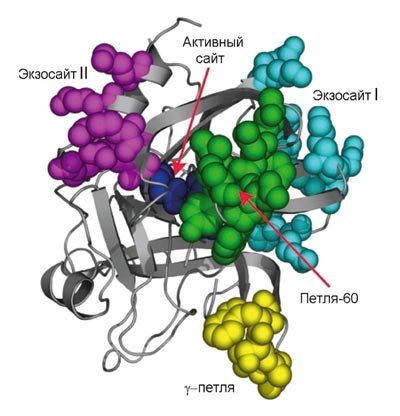
Рисунок 3. Трехмерная структура молекулы тромбина. На схеме показаны активный сайт и части молекулы, ответственные за связывание тромбина с субстратами и кофакторами. (Активный сайт — часть молекулы, непосредственно распознающее место расщепления и осуществляющее ферментативный катализ.) Выступающие части молекулы (экзосайты) позволяют осуществлять «переключение» молекулы тромбина, делая его мультифункциональным белком, способным работать в разных режимах. Например, связывание тромбомодулина с экзосайтом I физически перекрывает доступ к тромбину прокоагулянтным субстратам (фибриноген, фактор V) и аллостерически стимулирует активность по отношению к протеину C.
Активатор фибриногена тромбин (рис. 3) принадлежит к семейству сериновых протеиназ — ферментов, способных осуществлять расщепление пептидных связей в белках. Он является родственником пищеварительных ферментов трипсина и химотрипсина. Протеиназы синтезируются в неактивной форме, называемой зимогеном. Чтобы их активировать, необходимо расщепить пептидную связь, удерживающую часть белка, которая закрывает активный сайт. Так, тромбин синтезируется в виде протромбина, который может быть активирован. Как видно из рис. 1 (где протромбин обозначен как фактор II), это катализируется фактором Xa.
Вообще, белки свертывания называют факторами и нумеруют римскими цифрами в порядке официального открытия. Индекс «а» означает активную форму, а его отсутствие — неактивный предшественник. Для давно открытых белков, таких как фибрин и тромбин, используют и собственные имена. Некоторые номера (III, IV, VI) по историческим причинам не используются.
Активатором свертывания служит белок, называемый тканевым фактором, присутствующий в мембранах клеток всех тканей, за исключением эндотелия и крови. Таким образом, кровь остается жидкой только благодаря тому, что в норме она защищена тонкой защитной оболочкой эндотелия. При любом нарушении целостности сосуда тканевой фактор связывает из плазмы фактор VIIa, а их комплекс — называемый внешней теназой (tenase, или Xase, от слова ten — десять, т.е. номер активируемого фактора) — активирует фактор X.
Тромбин также активирует факторы V, VIII, XI, что ведет к ускорению его собственного производства: фактор XIa активирует фактор IX, а факторы VIIIa и Va связывают факторы IXa и Xa, соответственно, увеличивая их активность на порядки (комплекс факторов IXa и VIIIa называется внутренней теназой). Дефицит этих белков ведет к тяжелым нарушениям: так, отсутствие факторов VIII, IX или XI вызывает тяжелейшую болезнь гемофилию (знаменитую «царскую болезнь», которой болел царевич Алексей Романов); а дефицит факторов X, VII, V или протромбина несовместим с жизнью.
Такое устройство системы называется положительной обратной связью: тромбин активирует белки, которые ускоряют его собственное производство. И здесь возникает интересный вопрос, а зачем они нужны? Почему нельзя сразу сделать реакцию быстрой, почему природа делает ее исходно медленной, а потом придумывает способ ее дополнительного ускорения? Зачем в системе свертывания дублирование? Например, фактор X может активироваться как комплексом VIIa—TF (внешняя теназа), так и комплексом IXa—VIIIa (внутренняя теназа); это выглядит совершенно бессмысленным.
В крови также присутствуют ингибиторы протеиназ свертывания. Основными являются антитромбин III и ингибитор пути тканевого фактора. Кроме этого, тромбин способен активировать сериновую протеиназу протеин С, которая расщепляет факторы свертывания Va и VIIIa, заставляя их полностью терять свою активность.
Протеин С — предшественник сериновой протеиназы, очень похожей на факторы IX, X, VII и протромбин. Он активируется тромбином, как и фактор XI. Однако при активации получившаяся сериновая протеиназа использует свою ферментативную активность не для того, чтобы активировать другие белки, а для того, чтобы их инактивировать. Активированный протеин С производит несколько протеолитических расщеплений в факторах свертывания Va и VIIIa, заставляя их полностью терять свою кофакторную активность. Таким образом, тромбин — продукт каскада свертывания — ингибирует свое собственное производство: это называется отрицательной обратной связью. И опять у нас регуляторный вопрос: зачем тромбин одновременно ускоряет и замедляет собственную активацию?
Подводя итог, система свертывания изучена очень хорошо. В ней уже пятнадцать лет не открывали новых белков или реакций, что для современной биохимии составляет вечность. Конечно, нельзя совсем исключить вероятность такого открытия, но пока что не существует ни одного явления, которое мы не могли бы объяснить при помощи имеющихся сведений. Скорее наоборот, система выглядит гораздо сложнее, чем нужно: мы напомним, что из всего этого (довольно громоздкого!) каскада собственно желированием занимается только одна реакция, а все остальные нужны для какой-то непонятной регуляции.
Именно поэтому сейчас исследователи-коагулологи, работающие в самых разных областях — от клинической гемостазиологии до математической биофизики, — активно переходят от вопроса «Как устроено свертывание?» к вопросам «Почему свертывание устроено именно так?», «Как оно работает?» и, наконец, «Как нам нужно воздействовать на свертывание, чтобы добиться желаемого эффекта?». Первое, что необходимо сделать для ответа — научиться исследовать свертывание целиком, а не только отдельные реакции.
Как исследовать свертывание?
Для изучения свертывания создаются различные модели — экспериментальные и математические. Что именно они позволяют получить?
С одной стороны, кажется, что самым лучшим приближением для изучения объекта является сам объект. В данном случае — человек или животное. Это позволяет учитывать все факторы, включая ток крови по сосудам, взаимодействия со стенками сосудов и многое другое. Однако в этом случае сложность задачи превосходит разумные границы. Модели свертывания позволяют упростить объект исследования, не упуская его существенных особенностей.
Попытаемся составить представление о том, каким требованиям должны отвечать эти модели, чтобы корректно отражать процесс свертывания in vivo.
В экспериментальной модели должны присутствовать те же биохимические реакции, что и в организме. Должны присутствовать не только белки системы свертывания, но и прочие участники процесса свертывания — клетки крови, эндотелия и субэндотелия. Система должна учитывать пространственную неоднородность свертывания in vivo: активацию от поврежденного участка эндотелия, распространение активных факторов, присутствие тока крови.
Рассмотрение моделей свертывания естественно начать с методов исследования свертывания in vivo. Основа практически всех используемых подходов такого рода заключается в нанесении подопытному животному контролируемого повреждения с тем, чтобы вызвать гемостатическую или тромботическую реакцию. Данная реакция исследуется различными методами:
- наблюдение за временем кровотечения;
- анализ плазмы, взятой у животного;
- вскрытие умерщвленного животного и гистологическое исследование;
- наблюдение за тромбом в реальном времени с использованием микроскопии или ядерного магнитного резонанса (рис. 4).
Рисунок 4. Формирование тромба in vivo в модели тромбоза, индуцированного лазером. Эта картинка воспроизведена из исторической работы, где ученые впервые смогли пронаблюдать развитие тромба «вживую». Для этого в кровь мыши впрыснули концентрат флуоресцентно меченных антител к белкам свертывания и тромбоцитам, и, поместив животное под объектив конфокального микроскопа (позволяющего осуществлять трехмерное сканирование), выбрали доступную для оптического наблюдения артериолу под кожей и повредили эндотелий лазером. Антитела начали присоединяться к растущему тромбу, сделав возможным его наблюдение.
Классическая постановка эксперимента по свертыванию in vitro заключается в том, что плазма крови (или цельная кровь) смешивается в некоторой емкости с активатором, после чего производится наблюдение за процессом свертывания. По методу наблюдения экспериментальные методики можно разделить на следующие типы:
- наблюдение за самим процессом свертывания;
- наблюдение за изменением концентраций факторов свертывания от времени.
Второй подход дает несравненно больше информации. Теоретически, зная концентрации всех факторов в произвольный момент времени, можно получить полную информацию о системе. На практике исследование даже двух белков одновременно дорого и связано с большими техническими трудностями.
Наконец, свертывание в организме протекает неоднородно. Формирование сгустка запускается на поврежденной стенке, распространяется с участием активированных тромбоцитов в объеме плазмы, останавливается с помощью эндотелия сосудов. Адекватно изучить эти процессы с помощью классических методов невозможно. Вторым важным фактором является наличие потока крови в сосудах.
Осознание этих проблем привело к появлению, начиная с 1970-х годов, разнообразных проточных экспериментальных систем in vitro. Несколько больше времени потребовалось на осознание пространственных аспектов проблемы. Только в 1990-е годы стали появляться методы, учитывающие пространственную неоднородность и диффузию факторов свертывания, и только в последнее десятилетие они стали активно использоваться в научных лабораториях (рис. 5).
Рисунок 5. Пространственный рост фибринового сгустка в норме и патологии. Свертывание в тонком слое плазмы крови активировалось иммобилизованным на стенке тканевым фактором. На фотографиях активатор расположен слева. Серая расширяющаяся полоса — растущий фибриновый сгусток.
Наряду с экспериментальными подходами для исследований гемостаза и тромбоза также используются математические модели (этот метод исследований часто называется in silico [8]). Математическое моделирование в биологии позволяет устанавливать глубокие и сложные взаимосвязи между биологической теорией и опытом. Проведение эксперимента имеет определенные границы и сопряжено с рядом трудностей. Кроме того, некоторые теоретически возможные эксперименты неосуществимы или запредельно дороги вследствие ограничений экспериментальной техники. Моделирование упрощает проведение экспериментов, так как можно заранее подобрать необходимые условия для экспериментов in vitro и in vivo, при которых интересующий эффект будет наблюдаем.
Регуляция системы свертывания
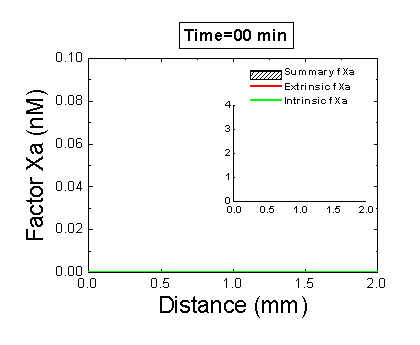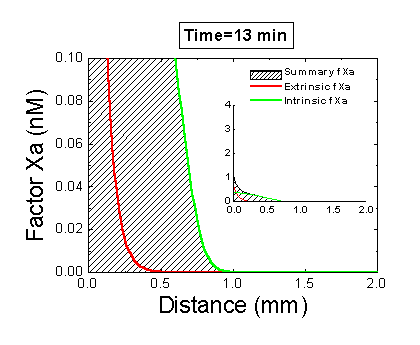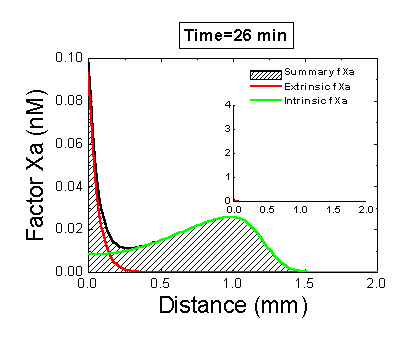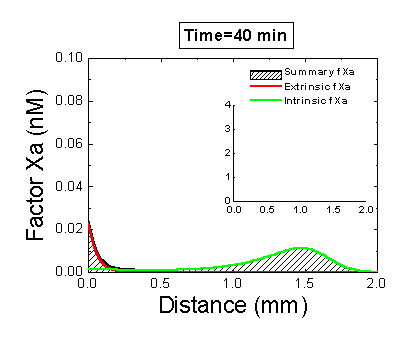
Рисунок 6. Вклад внешней и внутренней теназы в формирование фибринового сгустка в пространстве. Мы использовали математическую модель, чтобы исследовать, как далеко может простираться влияние активатора свертывания (тканевого фактора) в пространстве. Для этого мы посчитали распределение фактора Xa (который определяет распределение тромбина, который определяет распределение фибрина). На анимации показаны распределения фактора Xa, произведенного внешней теназой (комплексом VIIa–TF) или внутренней теназой (комплексом IXa–VIIIa), а также общее количество фактора Xa (заштрихованная область). (Вставка показывает то же самое на более крупной шкале концентраций.) Можно видеть, что произведенный на активаторе фактор Xa не может проникнуть далеко от активатора из-за высокой скорости ингибирования в плазме. Напротив, комплекс IXa–VIIIa работает вдали от активатора (т.к. фактор IXa медленнее ингибируется и потому имеет большее расстояние эффективной диффузии от активатора), и обеспечивает распространение фактора Xa в пространстве.
Сделаем следующий логический шаг и попробуем ответить на вопрос — а как описанная выше система работает?
Каскадное устройство системы свертывания
Начнем с каскада — цепочки активирующих друг друга ферментов. Один фермент, работающий с постоянной скоростью, дает линейную зависимость концентрации продукта от времени. У каскада из N ферментов эта зависимость будет иметь вид tN, где t — время. Для эффективной работы системы важно, чтобы ответ носил именно такой, «взрывной» характер, поскольку это сводит к минимуму тот период, когда сгусток фибрина еще непрочен.
Запуск свертывания и роль положительных обратных связей
Как упоминалось в первой части статьи, многие реакции свертывания медленны. Так, факторы IXa и Xa сами по себе являются очень плохими ферментами и для эффективного функционирования нуждаются в кофакторах (факторах VIIIa и Va, соответственно). Эти кофакторы активируются тромбином: такое устройство, когда фермент активирует собственное производство, называется петлей положительной обратной связи.
Как было показано нами экспериментально и теоретически, положительная обратная связь активации фактора V тромбином формирует порог по активации — свойство системы не реагировать на малую активацию, но быстро срабатывать при появлении большой. Подобное умение переключаться представляется весьма ценным для свертывания: это позволяет предотвратить «ложное срабатывание» системы.
Роль внутреннего пути в пространственной динамике свертывания
Одной из интригующих загадок, преследовавших биохимиков на протяжении многих лет после открытия основных белков свертывания, была роль фактора XII в гемостазе. Его дефицит обнаруживался в простейших тестах свертывания, увеличивая время, необходимое для образования сгустка, однако, в отличие от дефицита фактора XI, не сопровождался нарушениями свертывания.
Один из наиболее правдоподобных вариантов разгадки роли внутреннего пути был предложен нами с помощью пространственно неоднородных экспериментальных систем. Было обнаружено, что положительные обратные связи имеют большое значение именно для распространения свертывания. Эффективная активация фактора X внешней теназой на активаторе не поможет сформировать сгусток вдали от активатора, так как фактор Xa быстро ингибируется в плазме и не может далеко отойти от активатора. Зато фактор IXa, который ингибируется на порядок медленнее, вполне на это способен (и ему помогает фактор VIIIa, который активируется тромбином). А там, куда сложно дойти и ему, начинает работать фактор XI, также активируемый тромбином. Таким образом, наличие петель положительных обратных связей помогает создать трехмерную структуру сгустка.
Путь протеина С как возможный механизм локализации тромбообразования
Активация протеина С тромбином сама по себе медленна, но резко ускоряется при связывании тромбина с трансмембранным белком тромбомодулином, синтезируемым клетками эндотелия. Активированный протеин С способен разрушать факторы Va и VIIIa, на порядки замедляя работу системы свертывания. Ключом к пониманию роли данной реакции стали пространственно-неоднородные экспериментальные подходы. Наши эксперименты позволили предположить, что она останавливает пространственный рост тромба, ограничивая его размер.
Подведение итогов
В последние годы сложность системы свертывания постепенно становится менее загадочной. Открытие всех существенных компонентов системы, разработка математических моделей и использование новых экспериментальных подходов позволили приоткрыть завесу тайны. Структура каскада свертывания расшифровывается, и сейчас, как мы видели выше, практически для каждой существенной части системы выявлена или предложена роль, которую она играет в регуляции всего процесса.
На рисунке 7 представлена наиболее современная попытка пересмотреть структуру системы свертывания. Это та же схема, что и на рис. 1, где разноцветным затенением выделены части системы, отвечающие за разные задачи, как обсуждалось выше. Не все в этой схеме является надежно установленным. Например, наше теоретическое предсказание, что активация фактора VII фактором Xa позволяет свертыванию пороговым образом отвечать на скорость потока, остается пока еще непроверенным в эксперименте.
Рисунок 7. Модульная структура системы свертывания: роль отдельных реакций свертывания в функционировании системы.
Вполне возможно, что эта картина еще не вполне полна. Тем не менее, прогресс в этой области в последние годы вселяет надежду, что в обозримом будущем оставшиеся неразгаданные участки на схеме свертывания обретут осмысленную физиологическую функцию. И тогда можно будет говорить о рождении новой концепции свертывания крови, пришедшей на смену старинной каскадной модели, которая верно служила медицине на протяжении многих десятилетий.
Статья написана при участии А.Н. Баландиной и Ф.И. Атауллаханова и была в первоначальном варианте опубликована в «Природе» [10].
- Mikhail A. Panteleev, Anna N. Balandina, Elena N. Lipets, Mikhail V. Ovanesov, Fazoil I. Ataullakhanov. (2010). Task-Oriented Modular Decomposition of Biological Networks: Trigger Mechanism in Blood Coagulation. Biophysical Journal. 98, 1751-1761;
- Cristina Fuss, Julio C. Palmaz, Eugene A. Sprague. (2001). Fibrinogen: Structure, Function, and Surface Interactions. Journal of Vascular and Interventional Radiology. 12, 677-682;
- Pratt K.P., Côté H.C., Chung D.W., Stenkamp R.E., Davie E.W. (1997). The primary fibrin polymerization pocket: three-dimensional structure of a 30-kDa C-terminal gamma chain fragment complexed with the peptide Gly-Pro-Arg-Pro. Proc. Natl. Acad. Sci. U.S.A. 94, 7176–7181;
- Joseph D. Mills, Robert A.S. Ariëns, Michael W. Mansfield, Peter J. Grant. (2002). Altered Fibrin Clot Structure in the Healthy Relatives of Patients With Premature Coronary Artery Disease. Circulation. 106, 1938-1942;
- Crawley J.T., Zanardelli S., Chion C.K., Lane D.A. (2007). The central role of thrombin in hemostasis. J. Thromb. Haemost. 5 Suppl 1, 95–101;
- Russell F. Doolittle, Yong Jiang, Justin Nand. (2008). Genomic Evidence for a Simpler Clotting Scheme in Jawless Vertebrates. J Mol Evol. 66, 185-196;
- Shahrokh Falati, Peter Gross, Glenn Merrill-Skoloff, Barbara C. Furie, Bruce Furie. (2002). Real-time in vivo imaging of platelets, tissue factor and fibrin during arterial thrombus formation in the mouse. Nat Med. 8, 1175-1180;
- In vivo — in vitro — in silico;
- Mikhail A. Panteleev, Mikhail V. Ovanesov, Dmitrii A. Kireev, Aleksei M. Shibeko, Elena I. Sinauridze, et. al.. (2006). Spatial Propagation and Localization of Blood Coagulation Are Regulated by Intrinsic and Protein C Pathways, Respectively. Biophysical Journal. 90, 1489-1500;
- Баландина А.Н., Пантелеев М.А., Атауллаханов Ф.И. (2011). Система свертывания крови и ее регуляция. «Природа». 3, 32–38.
Образование тромбов – опасное состояние, угрожающее жизни. Сгусток крови, перекрывающий ход кровотока, может привести к смерти, если его оперативно не удалить. Больше всего подвержены тромбозу вены нижних конечностей.
Что такое тромбы и почему они появляются
Где появляются тромбы
Как возникают тромбы
Когда нужно заподозрить тромб

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Содержание
- Что такое тромбы и почему они появляются
- Где появляются тромбы
- Как возникают тромбы
- Факторы тромбообразования
- Когда нужно заподозрить тромб
- Какие таблетки помогают разжижать кровь
- Для чего разжижают кровь
- Препараты для разжижения
- Антиагреганты
- Препараты без ацетилсалициловой кислоты
- Курантил с депиридамолом
- Описание препарата Тиклпид
- Плавикс
- Тромбоз: симптомы, диагностика, лечение
- Причины
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение
- Профилактика
- Тромбофлебит: симптомы, диагностика, лечение
- Причины и провоцирующие факторы тромбофлебита
- Классификация тромбофлебита
- Симптомы тромбофлебита
- Осложнения тромбофлебита
- Диагностика тромбофлебита
- Лечение тромбофлебита
- Тромбы
- Что такое тромбоз?
- Причины возникновения тромбоза
- Симптомы возникновения тромба в нижних конечностях
- Признаки тромбоза
- Диагностирование тромбоза
- Лечение
- Что провоцирует тромбоз
- Что провоцирует тромбоз
- Алкоголь провоцирует тромбоз
- Почему вакцина провоцирует тромбоз
- Какие продукты провоцируют тромбоз
- Профилактика и лечение
Что такое тромбы и почему они появляются
Тромбы – это сгустки, которые образовываются из соединений клеток крови. Тромбоциты, склеиваясь в цепочки, образуют комки, которые закрепляются на стенках сосудов. В одних ситуациях, тромбы образовываются из-за нарушений системы кроветворения, в других – в результате повреждений внутренней стенки сосуда.
Крупные наросты внутри вены не позволяют кровотоку проходить затрудненный участок. В результате образуется застой в венах, приводящий к варикозному расширению. В случае, когда тромб перекрывает просвет, случается инфаркт – гибель ткани, не получившей с кровотоком кислород.
На образование тромбов влияет несколько факторов из повседневной жизни человека:
Сидящий образ жизни. Отсутствие активной подвижности приводит к застою крови в нижних отделах ног. Поэтому постоянное сидение за компьютером, как и выбор в пользу эскалатора вместо лестницы, дают крови повод застаиваться и формировать сгустки.
Недостаточное потребление жидкости. Качество крови напрямую зависит от того, что человек ест. При недостаточном употреблении жидкости кровь становится густой, а это значит, она не может полноценно выполнять свои функции и дает большую нагрузку на сердце. Жидкую кровь качать по системе легко, а густую гораздо сложнее.
Прием препаратов, влияющих на систему кроветворения. В медицинской практике часто используются средства для лечения тех или иных заболеваний, одним из побочных эффектов которых является сгущение крови. Поэтому такие лекарства должны обязательно приниматься одновременно с антикоагулянтами, препятствующими образованию тромбов.
Защитить себя от закупорки вен тромбами можно, регулярно подвергая тело физической активности, употребляя достаточно жидкости, а также включив в рацион больше растительной пищи, богатой клетчаткой.
Где появляются тромбы
Нельзя сказать, что тромбы образуются преимущественно в венах, минуя артерии. Густые образования могут появляться как в сосудах, так и в других протоках. В артериях тромбы образуются преимущественно из-за нарушений целостности внутренней поверхности кровеносной системы. Венозные тромбы нарастают чаще всего из-за сгущения консистенции биологической жидкости, а сосуды рискуют стать перекрытыми тромбами, когда снижается интенсивность кровотока или увеличивается свертываемость.
Как возникают тромбы
Если тромб образовался на стенке артерии, его появление можно описать следующими этапами:
Какой-то процесс повреждает стенку артерии.
Организм замечает нарушение и начинает строить защиту от потери крови, образовывая большое число особых кровяных телец – тромбоцитов, которые, прикрепляясь к поврежденному месту, образуют некое подобие латки.
При нарушениях свертываемости или изменениях в системе кроветворения образование тромбоцитов не останавливается вовремя и продолжается дольше положенного. Из-за чего на стенке образуется слишком большой нарост. Или тромбоциты, находящиеся в небольшом количестве в крови, проплывая мимо с кровотоком, прилипают к образовавшемуся скоплению.
Причинами, повреждающими стенки сосудов, могу быть:
механическое нарушение структуры вследствие травм;
высокое содержание молекул глюкозы в крови;
дисфункция иммунной системы.
Если факторы, способствующие образованию тромбов, отсутствуют – любая травма или иное повреждение не приведет к крупному скоплению кровяных клеток. Под слоем тромбоцитов стенка артерии затянется и восстановится, а корочка со временем рассосется.
Выделяют несколько стадий формирования тромба:
нарушение структуры внутренней поверхности артерии;
активация факторов свертываемости крови;
налипание тромбоцитов в месте повреждения;
появление веществ, запускающих цепь реакций, образовывающих фибриновые нити, которые способствуют тромбообразованию;
формируется подобие сети из фибриновых нитей, в которую попадают кровеносные тельца, создавая крупный сгусток;
со временем сгусток уплотняется, образуя тромб.
Когда тромб под воздействием каких-либо факторов отрывается, он начинает движение по кровотоку. Как только он попадет в ближайшее узкое место, будет перекрыт кровоток. Если подобная ситуация случается вне медицинского учреждения, спасти человека не удается.
Факторы тромбообразования
Увеличение риска появления тромбов вызывают:
Генетическая наследственность к предрасположенности.
Заболевания, вынуждающие ограничивать физическую активность, например, соблюдение постельного режима.
Высокая степень свертываемость крови.
Аритмия, кардиомиопатия и другие заболевания, нарушающие силу и ритм кровеносных толков по системе.
Высокий индекс массы тела.
Возрастные изменения уровня гормонов как у мужчин, так и у женин.
На некоторые из перечисленных факторов повлиять невозможно, например, на генетическую предрасположенность. Однако можно уберечь себя от серьезных последствий образования тромбом через ведение активного и здорового образа жизни.
Когда нужно заподозрить тромб
Обращение за помощью медиков при первых признаках тромбофлебии может спасти жизнь. Поэтому важно обращать внимание на следующие симптомы:
Временная хромота, не связанная с очевидной травмой, или внезапная трудность переставлять ногу. Как правило, вторая нога, при этом, поддается командам мозга без нарушений.
Появление видимой сосудистой сетки на коже, которая возникла в результате скопления больших объемов крови из-за затрудненного кровотока.
Внезапное затруднение дыхания.
Необъяснимая слабость без физических и умственных нагрузок.
Временная и внезапная спутанность сознания.
Чаще всего такие симптомы дает оторвавшийся тромб небольшого диаметра, который создает временную трудность для кровотока. Под действием давления он разбивается на более мелкие фрагменты, благодаря чему кровоток восстанавливается, и состояние пациента нормализуется.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Какие таблетки помогают разжижать кровь
Реологические свойства крови – важный фактор. Густая кровь — риск серьезных заболеваний с необратимыми последствиями. В первую очередь это образование тромбов и снижение пропускной способности сосудов.
Для чего разжижают кровь
Нарушения свертываемости крови может возникать в любом возрасте. В первую очередь эта проблема касается всех, кто старше 50 лет. Густая кровь дает дополнительную нагрузку на сердце. Связано это с тем, что густую жидкость качать по огромной кровеносной системе сложнее, требуется больше мощности, которую должно вырабатывать сердце. Пульс при этом становится чаще, а толчки сильнее. Сердечная мышца при такой работе быстрее изнашивается, выходят из строя клапаны, нарушается герметичность предсердий.
Другая опасность густой крови – образование тромбов. Тромбы – это отдельные сгустки, которые образуются в результате налипания тромбоцитов друг к другу. Образовавшиеся тромбы крепятся на стенках сосудов и мешают кровотоку. Но страшнее всего для жизни человека – оторвавшийся тромб. Когда он несется по кровеносной системе, поток несет его к легким, а затем к сердцу. Перекрыв в одном из органов просвет артерии, тромб вызывает ишемический инсульт, который часто приводит к смерти.
Кроме того, густая кровь не может своевременно снабжать органы и ткани питательными веществами, из-за чего организм страдает от легких форм гипоксии. Чем гуще биологическая жидкость, тем сложнее ей подниматься от нижних конечностей к сердцу. В результате чего появляется застой крови в венах, тромбоз и варикоз.
Препараты для разжижения
Самыми доступными на сегодняшний день являются препараты на основе ацетилсалициловой кислоты, больше известной как Аспирин. Такие лекарства распространены в аптеках и стоят немного. В связи с тем, что ацетилсалициловая кислота несет определенные риски для системы кроветворения, и может стать причиной возникновения желудочных кровотечений или язв, медицина активно стала работать над созданием препаратов, свободных от аспирина. Такие лекарственные формы сегодня доступны в аптеках. Эту группу препаратов делят на две подгруппы
антиагреганты, которые не позволяют склеиваться кровеным тельцам.
антикоагулянты, которые предотвращают образованию фибриновых сгустков при свертываемости.
Такие препараты могут назначаться не только пожилым людям для разжижения крови, но и беременным женщинам, с целью обеспечить наилучший кровоток между матерью и плодом. Курс приема лекарственных средств этой группы насыщают кровь кислородом, что очень важно для формирующегося плода.
Антиагреганты
Основными показаниями для назначения антиагрегантов являются:
Сердечные поражения, приведшие к дефициту кровообращения миокарда или полностью лишившие его притока крови.
Ишемические поражения сердца, особенно сопровождающиеся некрозом тканей.
Профилактика тромбообразования у пациентов, перенесших инсульт.
Операции на сердце или вмешательства в восстановление кровеносной системы (стентирование).
Стоимость таких лекарственных средств несколько выше, чем у тех, что содержат ацетилсалициловую кислоту. Как правило, прием таких лекарств осуществляется курсом, что обеспечивает высокие реологические свойства крови постоянно.
Препараты без ацетилсалициловой кислоты
Пациентам, старше 18 лет, и не имеющих проблем с желудочно-кишечным трактом, без опасений назначают лекарственные средства, содержащие аспирин. Особенно, если продолжительность приема не превышает 5-7 дней. В остальных случаях рекомендовано избегать употребления больших доз ацетилсалициловой кислоты, особенно возрастным пациентам.
В список антиагрегантов, не имеющих в своем составе аспирина, входят:
Курантил с действующим веществом дипиридамол.
Тиклид, действие которого основано на тиклодипине.
Плавикс, разжижающих кровь благодаря кропидогрелу.
Брилинт, в основе которого лежит действующее вещество тикагрелор.
Эффиент, работающий благодаря входящему в состав прасугрел
Плетакс с действующим веществом цилостазол.
Трентал, действие которого обусловлено пентоксифиллином.
Широкий выбор препаратов позволяет грамотному врачу подобрать индивидуальный курс терапии для каждого пациента, опираясь на возможные побочные эффекты и наличие хронических заболеваний у больного.
Курантил с депиридамолом
Этот препарат можно назвать обязательным для употребления беременными женщинами на сроке после 20-ой недели вынашивания плода. В аннотации можно прочитать фразу, предупреждающую о возможных рисках. Если участковый акушер-гинеколог прописал курс Курантила, это говорит о том, что женщина не входит в группу риска и может без опасений принимать средство, разжижающее кровь.
Лекарственное средство разгоняет кровь, позволяет будущей маме делиться питательными веществами с ребенком. Прием Курантила позволит обеспечить полноценное развитие будущего малыша.
Описание препарата Тиклпид
Прием Триклида позволяет снизить агрегацию кровяных пластинок и существенно уменьшить вязкость биологической жидкости. Нарушение назначенной схемы лечения и передозировки могут привести к следующим побочным реакциям:
нехватке тромбоцитов, необходимых для естественной закупорки поврежденных участков артерий, сосудов и тканей;
снижению уровня белых кровяных телец;
болям в брюшной полости;
При сильном сгущении крови препарат назначают длительным курсом, а состояние пациента регулярно контролируется. Когда реология главной биологической жидкости будет восстановлена, препарат может быть отменен. Однако завершение приема лекарства не отменяет регулярного анализа качества крови.
Плавикс
Этот препарат стал лидером назначения после инсультов и при коронарном синдроме. Связано это с тем, что по сравнению с другими лекарственными средствами, Плавикс имеет в разы меньше побочных эффектов, которые опасны пациентам пенсионного возраста.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Тромбоз: симптомы, диагностика, лечение
Тромбоз – нарушение кровотока в сосуде вследствие частичного либо полного закрытия его просвета сгустком крови. Симптомы заболевания различны в зависимости от органа или ткани, который испытывает недостаток кровоснабжения. При осложненном течении, поражении артерий или вен легких, сердца, головного мозга патология может приводить к смертельному исходу, поэтому так важны грамотные диагностика и лечение данного состояния.
Причины
Тромбообразование – защитный механизм, призванный восстановить целостность поврежденного сосуда. В месте травмы стенки артерии или вены происходит замедление кровотока, оседание тромбоцитов и образование сгустка. При высокой вязкости или ограничении скорости движения крови, наличии неровности на сосудистой стенке, например, из-за атеросклеротической бляшки, происходит патологическое образование тромба, который и является причиной тромбоза.
- возраст старше 40 лет;
- избыточный вес;
- длительное ограничение подвижности, постельный режим;
- гиподинамия;
- продолжительное путешествие в сидячем положении на авиа или железнодорожном транспорте;
- курение;
- употребление наркотических веществ;
- прием гормональных препаратов;
- применение лекарственных средств, например, Диазепама, Амиодарона, Ванкомицина;
- период вынашивания плода, роды и первые месяцы после рождения ребенка.
- гипертония;
- атеросклероз;
- поражение сосудов воспалительного характера;
- врожденные болезни крови; ;
- хроническая сердечная недостаточность, ИБС, фибрилляция предсердий, эндокардит;
- злокачественные онкологические процессы; или инфаркт;
- патологии почек; ; ;
- панкреатит, цирроз, дивертикулит;
- системная красная волчанка;
- хронические болезни легких;
- воспалительный процесс в кишечнике;
- обезвоживание;
- инфекционные болезни;
- посттравматический разрыв внутренних органов, перелом костей.
Классификация
- коронарных артерий сердца;
- легочной артерии;
- артериальной сети ног;
- мозговых артерий;
- печеночной артерии;
- мезентериальных сосудов кишечника.
- вен нижних конечностей;
- центральной вены сетчатки и ее ветвей;
- церебрального венозного синуса, кавернозного синуса, яремных вен;
- подмышечных и подключичных вен;
- воротной, печеночной, нижней полой вены;
- почечных вен;
- геморроидального узла;
- вен яичников.
Симптомы
Общими признаками тромбоза независимо от его локализации служат боль, ограничение подвижности и снижение функции органа либо части тела, в тканях которой произошло нарушение кровообращения. В тяжелых случаях ухудшается общее состояние больного, появляется слабость, может повышаться температура тела, наблюдается спутанность сознания.
При развитии тромбоэмболии легочной артерии у больного внезапно появляется одышка и боль в груди, кожа лица становится синюшной с серым оттенком, вены шеи набухают, при кашле может отходить мокрота розового цвета.
- приступом острой боли за грудиной, отдающей в лопатку, левую руку, шею;
- одышкой и чувством сердцебиения;
- перебоями в работе сердца на фоне стресса или после физической нагрузки.
При артериальном тромбозе нижних конечностей кожа на ногах бледнеет, пальцы приобретают синий оттенок, стопы мерзнут и немеют, ощущается жжение, возникают болезненные ощущения при ходьбе, прекращающиеся после остановки и отдыха – перемежающаяся хромота.
Основные проявления тромбоза вен нижних конечностей – отечность ног, ощущение тяжести, быстрая утомляемость при ходьбе. Возможно появление покраснения, припухлости, увеличение температуры кожи над тромбом, болезненность при надавливании по ходу пораженного сосуда. При выраженном процессе появляется пекучая боль и кровеносная сетка по всей конечности, синеватый оттенок кожных покровов. Тромбоз глубоких вен может иметь стертую клиническую картину и проявиться уже осложнениями, например, тромбоэмболией легочной артерии.
Обтурация печеночной или нижней полой вены сопровождается синдромом Бадда-Киари. Для этой формы заболевания характерна боль в животе и увеличение его объема вследствие асцита и гепатомегалии. Острый тромбоз глубоких вен плеча проявляется синдромом Педжета-Шреттера, включающего внезапную боль, прилив жара, покраснение, цианоз и отек в области плеча. Обтурация вен головного мозга имеет те же признаки, что и инсульт, вызванный поражением артериальных сосудов.
Мезентериальный тромбоз чаще связан с поражением артериальных сосудов, чем венозных. Ишемия кишечника сопровождается внезапной острой болью в животе, которая может сопровождаться позывами в туалет, тошнотой, рвотой, лихорадкой, примесью крови в кале. Тромбоз геморроидальных узлов проявляется их выпадением, появлением округлых образований в перианальной зоне, распирающей, давящей болью, усиливающейся во время натуживания и дефекации, кровотечением из прямой кишки.
Симптомы тромбоза возникают остро или нарастают постепенно. Их выраженность зависит от степени закрытия просвета сосуда и наличия коллатералей – обходных путей, по которым кровь продолжает поступать в ткани пораженного органа.
Осложнения
В норме большинство тромбов подвергаются фибринолизу, рассасываются, при этом проходимость сосуда постепенно восстанавливается. Подвижные сгустки могут оторваться от стенки вены или артерии, привести к эмболизации более мелких сосудов и, как следствие, ишемии, некрозу кровоснабжаемых ими тканей.
- сепсис;
- легочная эмболия;
- инфаркт миокарда;
- инсульт головного мозга;
- отек диска зрительного нерва.
Диагностика
Важную роль в своевременном выявлении тромбозов играют лабораторные анализы. Для оценки состояния свертывающей системы крови могут выполняться: тромбоэластография, тест генерации тромбина, определение активированного частичного тромбопластинового времени, протромбиновый тест, тест тромбодинамики. Также исследуются такие показатели, как количество тромбоцитов, D-димер, уровень фибриногена. Определение концентрации гомоцистеина, С-реактивного белка, глюкозы, холестерина и липопротеидов поможет установить биохимический риск тромбоза, а общий анализ крови – обнаружить воспалительный процесс.
- дуплексное ультразвуковое исследование сосудов; ;
- ангиография; с использованием красителей.
Лечение
В зависимости от локализации патологического процесса и состояния пациента лечение проходит амбулаторно либо стационарно. Заниматься им может кардиолог, флеболог, сосудистый хирург. При тромбозе геморроидального узла требуется ведение больного проктологом, глазных сосудов – офтальмологом.
Госпитализация требуется при симптомах осложнений тромбоза, поражении мезентериальных сосудов, а также тяжелых гемодинамических расстройствах, когда требуются реанимационные мероприятия. В остальных случаях больному назначаются постельный режим, низкохолестериновая диета, ношение компрессионного белья. Также могут быть рекомендованы другие немедикаментозные способы лечения – локальное охлаждение тканей, лечебная физкультура.
- тромболитиков;
- спазмолитикив,
- актикоагулянтов и антиагрегантов;
- статинов;
- фибратов;
- никотиновой кислоты.
Оперативное лечение тромбоза проводится при тяжелом состоянии больного и неэффективности консервативной терапии.
- Шунтирование. Области выше и ниже тромба соединяются специальной трубочкой, по которой кровь может продвигаться в обход закупоренного участка сосуда.
- Эндартерэктомия. Хирургическое удаление атеросклеротической бляшки через продольный разрез сосуда над местом тромбообразования.
- Стентирование. Внутрь суженного участка сосуда устанавливается полое устройство с жестким каркасом, через которое кровь может свободно продвигаться дальше.
- Баллонная ангиопластика. Проходимость суженного участка восстанавливается с помощью округлого баллона, придавливающего тромб к стенке сосуда.
- Эндоваскулярная эмболэктомия. Проводится захват свободного сгустка крови и его удаление специальным инструментом.
- Установка устройства для защиты от эмболии. Оно «отлавливает» оторвавшиеся тромбы, не позволяя им закупорить более мелкие сосуды.
Профилактика
Тромбообразование – естественный биологический процесс. Образование крупных тромбов и их отрыв с последующей эмболизацией сосудов происходят при определенных условиях, которых часто можно избежать.
Тромбофлебит: симптомы, диагностика, лечение
Тромбофлебит – хроническая болезнь системы кровообращения, при которой после повреждения внутренней стенки вены развивается воспалительная реакция.
Характеризуется быстрым появлением тромбов в этом месте из-за слипания тромбоцитов при прохождении воспаленного участка. В итоге здесь образуется тромб, перекрывающий сосуд и нарушающий кровоток.
Частота развития заболевания зависит от многих факторов, и один из них – возраст. У людей младше 30 лет патология встречается крайне редко, а вот у пациентов после 60 лет это одна из самых часто диагностируемых патологий, причем в большинстве случаев это женщины.
Причины и провоцирующие факторы тромбофлебита
Тромбофлебит нижних конечностей, а этот вариант болезни встречается чаще других, в 60% всех случаев возникает как сопутствующее заболевание варикозного расширения вен. Основной причиной патологии в молодом возрасте становится тромбофилия.
- беременность;
- заместительную гормональную терапию;
- длительный прием пероральных контрацептивов без согласования с врачом;
- курение;
- тромбоцитопению;
- как грибковые, так и бактериальные инфекции;
- чрезмерную массу тела;
- онкологические образования;
- преклонный возраст;
- долгое ношение гипса или постельный режим;
- долгий прием цитостатиков.
В чем отличие тромбофлебита от варикозной болезни? При варикозе происходит только расширение вены, а для тромбофлебита характерна ее закупорка тромбом.
Классификация тромбофлебита
Тромбофлебит вен ног имеет определенную классификацию, которая связана с глубиной поражения, локализацией, длительностью течения.
По глубине поражения выделяют глубокий тромбофлебит и поверхностный. По локализации он может быть локальным или мигрирующим, когда воспалительный процесс перемещается по вене.
- окклюзивный, когда перекрытие вены кровяным сгустком происходит полностью, и возникает риск гангрены;
- ишемический, когда тромб и отек от воспаления полностью перекрывают сосуд, и развивается некроз близлежащих тканей;
- неокклюзивный, когда воспаление, отек и тромб не перекрывают кровоток полностью, но он замедляется, и питание тканей затрудняется.
- первая – варикотромбофлебит, возникающий при имеющемся варикозе;
- вторая – постинъекционный, возникающий на месте введения внутривенного препарата от иглы;
- третья – инфекционный, развивающийся из-за развития в очаге поражения патологической микрофлоры;
- четвертая – асептический, когда воспаление протекает без участия микроорганизмов.
Симптомы тромбофлебита
Тромбофлебит имеет специфические симптомы, однако они будут зависеть от места расположения пораженного сосуда. Если патология появляется на фоне варикоза, чаще всего поражаются вены ног. Основное проявление – болезненные плотные подкожные тяжи багрового цвета, а также покраснение, усиление боли при прощупывании.
Если воспаление достаточно сильное, к описанным симптомам присоединяются покраснение, повышение температуры в этом месте, отек. Самое опасное расположение такого воспаления – колено, подколенная область и бедренная часть ноги.
Еще один признак тромбофлебита – если опустить ноги вниз на пол, в них сразу возникает распирающая боль. Отеки при этом начинаются с нижней части ноги, а затем поднимаются выше.
Особую опасность представляет острый тромбофлебит, так как из-за него может внезапно нарушиться кровоснабжения ног и возможно образование эмболов, а это опасно для жизни. Основное проявление – напряженный отек ноги с острыми непреходящими болями. В дальнейшем отек переходит выше, может распространиться на паховую область и даже на нижнюю часть живота.
Если тромб образуется в нижней полой вене, появляется интенсивный отек нижней части туловища и ног. Вены передней брюшной стенки при этом расширяются, появляется риск развития тромбоза сосудов печени и почек.
Поверхностный тромбофлебит на руках обычно возникает после травмирования стенки сосуда во время инъекции или введения венозного катетера. Типичные проявления начинаются в локтевой ямке. Основные симптомы – болезненность, появление уплотнения, покраснение, отечность по ходу сосуда. Однако такое поражение никогда не затрагивает глубокие вены.
Осложнения тромбофлебита
Главная опасность тромбофлебита в том, что тромб может в любой момент оторваться и вместе с кровью отправиться по сосудам. Если он попадет в легочную артерию, то вызовет ТЭЛА, что становится причиной летального исхода. При попадании тромба в коронарные сосуды может развиться инфаркт, а в сосуды мозга – инсульт.
Диагностика тромбофлебита
При появлении первых симптомов заболевания необходимо обращаться к флебологу или к сосудистому хирургу. Если есть подозрение на тромбоэмболию легочной артерии, лучшим вариантом диагностики является спиральная КТ грудной клетки, с помощью которой можно выявить любые, даже небольшие отклонения от нормы.
Ангиопульмонография – еще один метод диагностики тромбофлебита, когда для исследования ветки легочной артерии применяется контрастное вещество. Если развивается глубокий тромбофлебит, эффективно УЗИ. Также это исследование помогает быстро выявить заболевание во время беременности и перед родами.
УЗИ лучше всего выполнять вместе с допплерографией, что позволяет понять, как именно кровь движется по сосудам и с какой скоростью происходит ее движение. Для выявления нарушений свертываемости крови проводится коагулограмма, которая позволяет выявить генетические поломки, из-за которых тромбоциты сами по себе начинают склеиваться друг с другом. Иногда рекомендуется определение Д-димера крови.
Лечение тромбофлебита
Несколько лет назад лучшим лечением для тромбофлебита была кроссэктомия, но как показали последние исследования, эта операция слишком травматична и вызывает много опасных осложнений.
Поэтому сегодня идеальным вариантом является тромбэктомия, причем операция при тромбофлебите проводится под общим наркозом. Однако все зависит от места расположения тромба и его размера.
Сцентирование помогает расширить вену и улучшить в ней кровоток. А метод под названием «Инвагинационный стриппинг» помогает удалить тромб даже из самых труднодоступных участков.
При начальной стадии заболевания по назначению врача пациенты могут принимать специальные лекарства. Основные препараты при тромбофлебите – антикоагулянты, которые разжижают кровь и предупреждают ее свертывание. При инфекционной природе воспаления вен назначаются антибиотики. Для улучшения тонуса вен и уменьшения застоя в них – ангиопротекторы. Также используются дезагреганты, флеботоники, а для снятия болевых ощущений – нестероидные анальгетики.
Согласно последним клиническим рекомендациям, лечение тромбофлебита возможно и с помощью лазера. Эта безопасная, малотравматичная методика помогает избавиться от восходящего тромбофлебита.
Среди других действенных способов терапии можно назвать перемежающуюся пневмокомпрессию, а также электромиостимуляцию при помощи прибора Veinoplus. А вот от гимнастики и активных физических упражнений стоит отказаться, так как это может вызвать отрыв тромба и его попадание в крупные сосуды. Не стоит надеяться и на гирудотерапию (лечение пиявками) – у этого метода слишком низкая эффективность. Что касается питания, то оно остается прежним, однако, если есть лишний вес, от него лучше избавиться.
Что запрещено делать при тромбофлебите нижних конечностей? Чтобы лечение на самом деле было успешным, в качестве профилактических мер для предупреждения обострения тромбофлебита следует отказаться от ношения обуви на высоком каблуке и вредных привычек. Не стоит ходить в баню или усердно загорать и, конечно, нельзя носить носки, чулки или гольфы с плотной резинкой – это провоцирует развитие отека. Нужно вести здоровый образ жизни, подбирать обувь по размеру и избегать переохлаждения.
Тромбы
Эволюция предусмотрела практически все механизмы в организме человека, отвечающие за поддержание жизнедеятельности всей системы в целом. Однако некоторые из этих функций, при определенных сбоях в работе, могут принести массу неприятных последствий для человека. К таким механизмам относится тромбоз, необходимый для остановки крови в случае повреждения стенки сосуда.
Что такое тромбоз?
Тромбофилия относится к опасным состояниям организма, которые могут стать угрозой для жизни человека. Тромб в вене может частично или полностью перекрыть ее, помешав при этом движению жизненно необходимому кровотоку. Однако не только этим опасен тромбоз: оторвавшись от места возникновения тромб, вместе с кровотоком, может попасть в легкие, затруднив при этом процесс дыхания. В иных случаях он попадает в сердце, провоцируя инфарктное и предынфарктное состояние. Тромб, попавший в мозг может стать причиной возникновения инсульта. Таким образом тромбы, путешествующие по организму вместе с кровотоком, могут привести к параличу или внезапной смерти.
Тромбоз весьма опасное и распространенное заболевание: более 10% населения Земли хоть раз в своей жизни сталкивались с данной проблемой. При этом половина выявленных случаев непосредственно связана с варикозной болезнью. Однако запущенные случаи течения болезни воздействовать на возникновение тяжелых заболеваний, которые напрямую связаны с нарушением кровотока.
Тромбоз зачастую поражает именно нижние конечности пациентов, однако нередки случаи поражения сердца. Тромбы в сосудах и полостях сердца весьма опасны, и могут грозить больному внезапной смертью от инфаркта. Тромбы в левых предсердиях чаще всего возникают у людей, страдающих от:
- стеноза митрального клапана;
- мерцательной аритмии;
- постинфарктной аневризмы левого желудочка.
Наличие вышеперечисленных заболеваний становится веской причиной для регулярного посещения врача для проведения исследований на предмет наличия тромбоза в левом отделе сердца.
Тромбы в левом отделе сердца опасны не только возникновением артериальной тромбоэмболии или инфаркта, но и поражением артерий почек, вен в руках и ногах, артерий в кишечнике. Однако чаще всего встречаются такие последствия тромбоза, как инфаркт и инсульт.
Врачи создали классификацию болезни, которая напрямую зависит от месторасположения тромба и его месторасположения в сосуде:
- пристеночный. В данном случае тромб закреплен на стенке сосуда и не препятствует полноценному кровотоку;
- флотирующий. Такой тромб слабо держится на стенке сосуда и в любой момент может оторваться, увлекаясь с потоком крови в другие сосуды. Как только он достигнет сосуда, который будет слишком мал для прохождения тела тромба, может произойти закупорка;
- окклюзивный. Этот вид тромба самый опасный так как полностью препятствует кровотоку в сосуде.
Причины возникновения тромбоза
Прежде чем начать лечения тромбоза, необходимо выявить первоначальные причины. Для этого врач назначает разнообразные исследования организма больного. Тромб, причины для которого часто кроятся в проблемах с кровотоком, чаще всего бывает в нижних конечностях. Его провоцирует застой крови в ногах, вызванный рядом негативных факторов:
- избыточная масса тела пациента;
- высокий или низкий рост;
- заболевания крови (чаще всего излишняя свертываемость);
- генетическая предрасположенность к тромбозу;
- недостаточная физическая нагрузка на мышцы ног в течение дня;
- беременность;
- наличие вредных привычек.
Чаще всего тромб возникает у обездвиженных больных, вынужденных все время проводить в лежачем положении. Кроме того, ученые провели исследование, которое выявило связь между частыми авиаперелетами и тромбозом. Половая принадлежность также имеет значение: именно женщины чаще всего подвержены тромбозу ног как последствие перенесенной беременности.
Симптомы возникновения тромба в нижних конечностях
Из-за глубокого расположения вен в бедре и голени, первые симптомы тромба могут остаться незамеченными. Его невозможно заметить невооруженным взглядом. Однако при этом можно обратить свое внимание на некоторые признаки, которые могут свидетельствовать о раннем возникновении тромбоза. Обычно это:
- болезненные ощущения и повышение чувствительности в районе поврежденного сосуда;
- приобретенная скованность движений;
- чувство тяжести в мышцах. При этом может ощущаться некоторое давление в области голеностопа или икроножной мышцы.
ВАЖНО. Наличие хотя бы одного из вышеперечисленных симптомов является достаточным основанием для посещения врача.
Дальнейшее развитие болезни делает признаки тромба более очевидными:
- кожа на поврежденных участках тела приобретает нездоровый оттенок;
- появляется отёчность в районе стоп;
- вены становятся значительно крупнее, их хорошо видно под кожей;
- в местах расширения и увеличения вен повышается температура кожных покровов.
Признаки тромбоза
Разумеется, точный диагноз может поставить только врач. Однако и до профессионального обследования можно предположить наличие тромба в конечностях и иных частях тела:
- отечность. Отек чаще всего возникает в месте закупорки сосуда, и постепенно перемещается на всю конечность. Если проблема появилась только на одной руке или ноге, именно там может быть тромб;
- возникновение судорог. Регулярные судороги могут свидетельствовать о возникающем тромбоците;
- внезапные болевые ощущения в конечности;
- изменение цвета кожных покровов;
- изменение температуры кожи в месте возникновения тромба.
Наличия одного или нескольких признаков будет достаточно для обращения к лечащему врачу. Ни в коем случае не стоит заниматься самолечением: народная медицина и недостоверные рецепты из открытых источников не принесут облегчения, а могут лишь навредить. Тромбоз — это опасное заболевание, лечение которого необходимо доверить исключительно квалифицированным специалистам.
Диагностирование тромбоза
Нередко очагом возникновения тромбоза являются именно сосуды ног. Диагностирование острого тромбоза может произойти уже при сборе анамнеза. Квалифицированный врач может обнаружить сгусток крови в венах при следующих жалобах пациента:
- чувстве тяжести, острой боли в ногах;
- чаще всего только на одной конечности больного есть отёчность;
- кожа над тромбом имеет глянцевый блеск, приобретает нездоровую синеву.
После сбора анамнеза врач приступает к диагностике заболевания с помощью лабораторно-инструментальных методов. А именно:
- отправляет пациента на сдачу анализа крови;
- назначает ультразвуковое дуплексное сканирование;
- совершает рентгеноконтрастное изучение всей венозной системы больного.
Если тромбоз локализован непосредственно в нижних конечностях пациента, ему назначаются функциональные пробы.
Современная медицина использует в своей работе новаторские технологии и разработки, за счет чего диагностика тех или иных заболеваний стала значительно проще.
Лечение
Избавление от кровяных тромбов обычно осуществляется с помощью медикаментозных препаратов, направленных на разжижение крови. Весь процесс терапии занимает минимум 3 месяца, а в некоторых, более сложных случаях, может продолжаться до 6 месяцев. Острый или запущенный тромбоз требует использования сильных препаратов, из-за чего больному может быть назначена тромболитическая терапия.
Лечение тромбоза происходит двумя этапами: сначала врач оказывает срочную помощь при остром течение болезни, а после назначает длительное лечение, направленное на поддержание нормального состава крови и количества тромбоцитов в ней.
Задачей экстренного лечения острого тромбоза является предотвращение быстрого увеличения в размерах уже имеющейся закупорки тромба, его отрыва от сосуда и возникновение тромбоэболии. По сути, врачи нивелируют вероятный летальный исход пациента в случаях попадания оторванного тромба в легкие, мозг или сердце. Длительное лечение направлено на выполнение профилактических мер по избавлению от повторных случаев тромбоза и коррекцию имеющихся симптомов. Пациента избавляют от боли в конечностях, снимают имеющиеся оттеки.
Поверхностный тромбоз лечится куда проще, так как он не требует использования медикаментозного лечения. В частности, больному назначаются препараты, уменьшающие воспалительные процессы на пораженных участках тела.
Что провоцирует тромбоз
Тромбоз — это довольно опасное состояние, когда в кровеносных сосудах появляются тромбы. Кровяные сгустки образуются из-за выработки фибрина и тромбоцитов, способствующих остановке кровопотери. Но тромбы могут возникнуть и без физического повреждения сосудов. В сочетании с эмболией тромбоз особенно опасен, поскольку оторвавшийся сгусток начинает двигаться по сосудам и может вызвать закупорку, гипоксию, некроз и смерть.
Что провоцирует тромбоз
Тромбы могут образоваться из-за нарушения свертываемости крови, повреждения сосуда или особенностей кровотока. Гиперкоагуляцию, повреждение клеток и изменение характера кровотока провоцируют многие причины.
- Генетические патологии и аутоиммунные заболевания.
- Лишний вес.
- Травмы, ампутация, хирургическое вмешательство.
- Сепсис и инфекции, повреждающие стенки сосудов.
- Застой крови по причине гиподинамии, сердечно-сосудистого заболевания (включая варикоз), сидячего или лежачего образа жизни. В группе риска люди, часто совершающие авиаперелеты, лежачие больные, прооперированные пациенты, которым показан постельный режим, офисные работники.
- Возраст старше 40-45 лет.
- Онкология и методы ее лечения, например, химиотерапия.
- Беременность, недавние роды.
- Гормональная терапия, включая контрацепцию.
- Тяжелые заболевания органов дыхания.
- Употребление алкоголя и табака.
Таким образом, в группу риска входит значительная часть взрослого населения. Не у каждого курильщика, пациента с бронхиальной астмой или парализованного человека разовьется тромбоз. Однако риск выше, чем у здоровых людей.
Алкоголь провоцирует тромбоз
Существует ошибочное мнение, что в малых дозах алкоголь не только не опасен, но даже полезен. Любой, даже самый качественный алкогольный напиток, содержит этиловый спирт. Спиртное оказывает пагубное действие на все органы, в особенности на печень и сердечно-сосудистую систему.
Как действует алкоголь:
- Попадая в кровь, спирт вызывает перепады артериального давления. Сосуды испытывают колоссальную нагрузку: то расширяются, то сжимаются.
- Этанол влияет на сосуды, делая их менее эластичными и устойчивыми к травмам.
- Спирт способствует накоплению жира и кальция из крови. Сосуды выпивающего человека покрываются бляшками.
- У систематически пьющего человека алкоголь вызывает гиперкоагуляцию.
Чем чаще человек употребляет горячительные напитки, тем выше риск повреждения сосудов. Из-за отрыва тромба может наступить внезапная смерть даже в довольно молодом возрасте. Если рядом с пациентом в момент тромбоэмболии окажется трезвомыслящий человек, возможно спасение жизни. Но не исключена инвалидность.
Почему вакцина провоцирует тромбоз
Достоверно установлено, что у больных ковидом наблюдается сгущение крови, т. е. коронавирус провоцирует тромбоз. В группе риска пациенты с тяжелой формой инфекции. Во-первых, антитела провоцируют тромбоз, поскольку увеличивается выработка тромбоцитов. Во-вторых, длительная иммобилизация способствует застою крови. В больнице госпитализированным назначают антикоагулянтную терапию для уменьшения рисков. Принимать подобные лекарства при легкой форме заболевания не стоит: из-за разжижающего действия может возникнуть кровотечение.
Из-за появления в СМИ тревожных сообщений многие пациенты сделали выводы, что прививка от коронавируса провоцирует тромбоз. На время производство такой вакцины, как AstraZeneca было приостановлено. У некоторых пациентов наблюдалось повышенное образование тромбоцитов, но таких случаев немного — 170 на 35 млн. В 18 случаях образование тромбов привело к летальному исходу.
Уместно ли утверждать, что «Спутник» провоцирует тромбоз? Как и иностранная вакцина, «Спутник V» создан на адена-платформе. Тем не менее у отечественной прививки выявлено меньше противопоказаний. Почти все население Аргентины было привито именно российским препаратом, тромбозы наблюдались в два раза реже, чем после AstraZeneca.
В данных случаях речь идет об индивидуальном ответе иммунитета. Если сравнивать COVID-19 и вакцинацию, риск от прививки меньше — 0,0005%. После тяжелой формы болезни тромбоз наблюдается у 25% пациентов.
Какие продукты провоцируют тромбоз
Пациентам из группы риска стоит быть осторожнее с продуктами, повышающими свертываемость крови, в частности, содержащими витамин К. В списке запрещенных продуктов петрушка и другая зелень темно-зеленого цвета. То есть, брокколи, спаржа, зеленый чай провоцируют тромбоз. Больным также не стоит налегать на клюкву, какао, кофе. Полезна очищенная вода в количестве 1,5-2 литра.
При повышенном холестерине стоит ограничить потребление красного мяса, яиц, сыра. С этими продуктами стоит быть внимательнее и пациентам с сахарным диабетом.
Профилактика и лечение
Профилактика заключается в своевременном лечении заболеваний, провоцирующих тромбоз, а также отказе от вредных привычек:
- При гиперкоагуляции не принимайте самостоятельно антикоагулянты, поскольку у всех лекарств есть противопоказания, необходим подбор точной дозировки. Невозможно предсказать, где именно появятся тромбы: в венах или артериях. Для лечения этих двух видов тромбоза используются разные препараты: варфарин и гепарин при венозном тромбозе, аспирин — при артериальном.
- Вовремя обращайтесь к флебологам при варикозном расширении вен. Варикоз успешно лечится без боли и операции, что снижает риск тромбоза и флебита (воспаления сосуда).
- При планировании беременности пациенткам стоит сообщить врачу о факторах риска. Врач назначит препараты на время вынашивания и в послеродовой период.
- Не принимайте самостоятельно оральную контрацепцию. Если гинеколог выписывает ОК без учета индивидуальных особенностей, меняйте врача.
Не лечите тромбоз самостоятельно. Обращайтесь в Чеховский сосудистый центр, в городе Чехов Московской области. Здесь лечат в соответствии с мировыми стандартами и подбирают индивидуальную терапию в зависимости от состояния здоровья и анамнеза пациента.
Гемостаз — это сложная биологическая система, которая обеспечивает сохранение жидкого состояния крови в обычных условиях, а при нарушении целостности сосудистого русла останавливает кровотечение.
По современным представлениям, в остановке кровотечения задействовано два механизма1:
1.
Физиология человека. Под ред. Покровского В.М., Коротько Г.Ф. 2-е изд., перераб. и доп. — М.: 2003.
1) первичный гемостаз (сосудисто-тромбоцитарный), в котором принимают участие стенки сосудов, тромбоциты и отчасти эритроциты;
2) вторичный гемостаз, когда в процесс свертывания крови включаются белки плазмы крови (плазменные факторы свертывания крови).
Следует отметить, что деление гемостаза на клеточные и плазменные является условным, так как в организме эти два звена свертывающей системы крови тесно связаны.
Итак, при повреждении стенки кровеносного сосуда события следуют одно за другим таким образом1:
- кровеносный сосуд сокращается;
- в месте повреждения изменяются свойства сосудистой стенки: она становится липкой;
- тромбоциты в большом количестве начинают прилипать к внутренней стенке сосуда, набухая и образуя все более крупные агрегаты (происходит агрегация тромбоцитов, или их склеивание друг с другом);
- этап сосудисто-тромбоцитарного гемостаза заканчивается формированием рыхлого тромбоцитарного тромба, и начинается вторичный гемостаз, или собственно свертывание крови;
- в процессе свертывания крови, подобно принципу домино, запускается каскад реакций, в результате которых растворенный в плазме белок фибриноген превращается в нерастворимый фибрин, формирующий подобие тонкой сетки;
- сеть фибрина захватывает находящиеся рядом лейкоциты и эритроциты, уплотняя сгусток крови. В результате свертывания сгусток крови становится красным и плотным.
Рисунок 1. Процесс свертывания крови
Таким образом, следует разграничивать понятия «гемостаз» (остановка кровотечения) и «свертывание крови» (формирование плотного тромба). Свертывание крови — это, безусловно, самый важный и, без сомнения, наиболее сложный механизм гемостаза1.
Врачи могут управлять временем свертывания крови при помощи специальных лекарственных препаратов — антикоагулянтов.