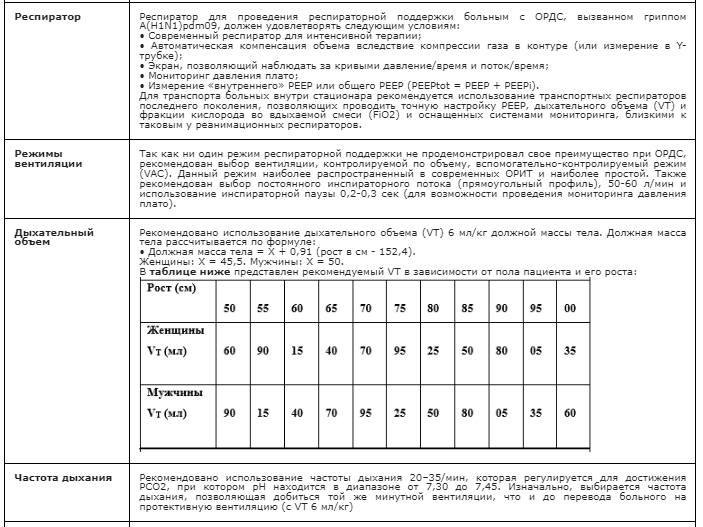
Таблица. Основные противовирусные препараты, применяемые для лечения гриппа
Среди всех причин обращения пациентов за медицинской помощью наиболее частой остаются острые респираторные инфекции (ОРИ). Во многих случаях заболевание протекает в легкой форме и не требует активной терапии. Но у некоторых больных развиваются осложнения, которые существенно увеличивают продолжительность заболевания, ухудшают прогноз, повышая риск летального исхода. Наиболее часто тяжелое течение с высокой летальностью отмечается при гриппе. Еще в прошлом столетии отмечалось значительное увеличение числа летальных исходов на 100 000 населения в период эпидемии и в течение двух месяцев после нее [1, 2]. Установлено, что причинами летальных исходов у больных становятся инфекционно-токсический шок, кровоизлияния в головной мозг, пневмонии, сердечная или сердечно-легочная недостаточность. Во многих случаях сложно определить зависимость между эпизодом ОРИ или гриппа и острым инфарктом миокарда или нарушением мозгового кровообращения.
Несмотря на то что доля вирусов гриппа в этиологической структуре ОРИ составляет в среднем 10–15% [3], с ними связано более половины осложнений, в том числе завершившихся летальными исходами [4–6]. Как показал анализ данных, поражения органов наступают как при непосредственном действии возбудителя в ткани органа, так и опосредованном – через нарушение кровотока за счет воспалительных изменений в стенке сосуда [7]. При наличии атеросклеротической бляшки грипп может привести к ее дестабилизации, быстрому росту и последующему ухудшению коронарного кровотока с развитием нестабильной стенокардии и острого инфаркта миокарда. Еще в 1970-х гг. было показано, что у таких больных возрастает агрегация тромбоцитов, что в два-три раза повышает частоту развития острого коронарного синдрома [8].
У пациентов молодого возраста в отсутствие атеросклероза коронарных артерий в миокарде преобладают инфекционно-воспалительные изменения, которые характеризуются как миокардит. Очевидно, что при атеросклеротических поражениях изменения носят сочетанный характер.
В группе риска неблагоприятного течения гриппа находятся пациенты с хроническими заболеваниями сердечно-сосудистой и бронхолегочной систем, ожирением, сахарным диабетом. Тяжелое течение с высокой летальностью зарегистрировано у беременных и детей в возрасте до трех лет, что обусловлено физиологическим снижением активности иммунитета в этих группах.
По данным Всемирной организации здравоохранения (ВОЗ), пандемия «свиного» гриппа 2009–2011 гг. стала причиной 18 000 летальных исходов среди заболевших [9].
Грипп – острое респираторное вирусное заболевание верхних и нижних отделов дыхательных путей, к которому восприимчивы все возрастные группы человеческой популяции. Заражение чаще происходит воздушно-капельным путем, реже контактно-бытовым [5]. Восприимчивость населения, не имеющего специфичных антител к конкретному штамму, высока. Инкубационный период составляет один-два дня. Заболевание начинается с быстрого повышения температуры до 38–40 °С, выраженных симптомов интоксикации: головной боли, слабости, мышечных и суставных болей, озноба. Затем появляется чувство жара. Несколько позднее присоединяются першение или боль в горле, сухой кашель. В отсутствие эффективной противовирусной терапии достаточно быстро развиваются осложнения: пневмония, менингит, арахноидит, миокардит, нефрит и др. [6]. В единичных случаях имеют место проявления инфекционного психоза, сопровождающегося неадекватным поведением, бредом, галлюцинациями.
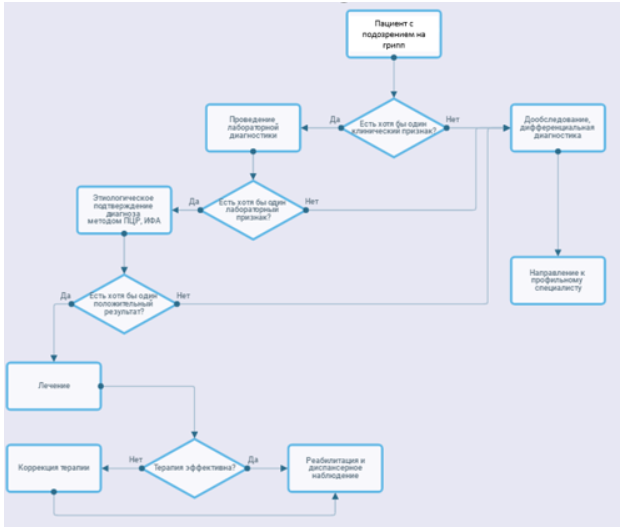
Диагноз гриппа должен быть подтвержден на основании лабораторных данных исследования мазка из носоглотки или нарастания титра антител в сыворотке крови. Однако в период эпидемии при большом количестве подтвержденных случаев гриппа в окружении больного, при типичном течении уточнение не является абсолютно обязательным для начала противовирусной терапии ввиду значительного повышения риска при запоздалом старте лечебных мероприятий. Для сокращения общей продолжительности болезни и успешной профилактики осложнений терапию необходимо начинать сразу после первого осмотра пациента врачом, то есть в максимально ранний период от начала заболевания, желательно до 48 часов от момента появления первых симптомов. Однако при тяжелом течении с развитием осложнений гриппа активная противовирусная терапия необходима вне зависимости от срока давности. В повседневной практике врачу приходится ориентироваться на клиническую симптоматику.
При определении схемы терапии необходимо учитывать сведения о чувствительности и резистентности к имеющимся противовирусным препаратам циркулирующих в данный момент штаммов вируса на конкретной территории. Оценку чувствительности и резистентности возбудителей к применяемым препаратам проводят регулярно в лабораториях по эпидемиологическому контролю.
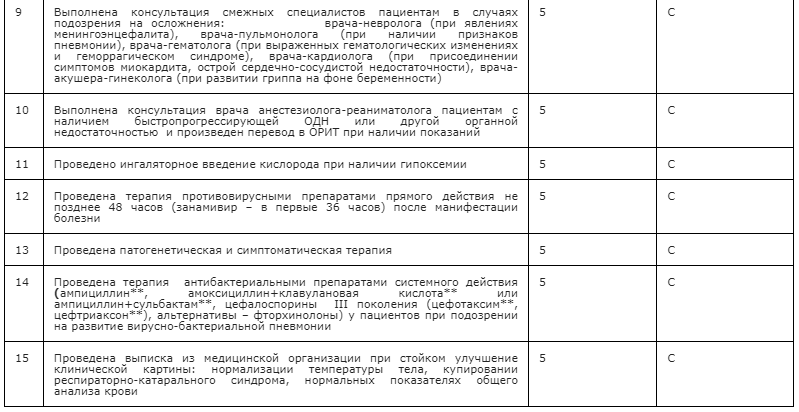
Для лечения гриппа назначают противовирусную терапию, местные антисептики и жаропонижающие. Иногда при наличии соответствующих показаний рекомендуют иммуномодулирующие и антигистаминные препараты [10, 11].
В связи с высоким риском неблагоприятного течения заболевания при гриппе необходимость применения этиотропной противовирусной терапии не вызывает сомнений.
В настоящее время имеется большое число препаратов, рекомендуемых для лечения гриппа. Однако далеко не все из них соответствуют международным стандартам и имеют эффективность, доказанную в многоцентровых рандомизированных плацебоконтролирумых исследованиях.
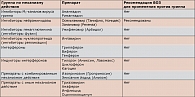
Используемые для лечения гриппа противовирусные препараты по механизму действия можно разделить на восемь групп (таблица). Среди них признанными в мире эффективными против вируса гриппа средствами, рекомендуемыми ВОЗ, являются только ингибиторы нейраминидазы: осельтамивир (торговые названия Номидес и Тамифлю) и занамивир (торговое название Реленза).
В течение многих лет успешно применяли ингибиторы М2-каналов вируса (римантадин и амантадин). Однако со временем большинство циркулирующих штаммов приобрели резистентность к этим препаратам, в связи с чем в настоящее время они не рекомендуются для лечения гриппа [10, 12–14].
В Российской Федерации для лечения гриппа применяют и другие противовирусные лекарственные средства широкого спектра действия, указанные в таблице [3, 9–13, 15]. Однако большинство крупных рандомизированных плацебоконтролируемых исследований было посвящено осельтамивиру. Результаты этих исследований показали высокую эффективность и безопасность препарата, что позволяет рекомендовать его как основной препарат для лечения гриппа, снижения степени тяжести, профилактики и лечения осложнений.
Нейраминидаза является белком-ферментом вируса гриппа, который расщепляет нейраминидазный компонент сиаловой кислоты рецепторов гемагглютинина эпителия дыхательных путей, тем самым освобождая из клетки новые вирусные частицы, способные распространяться по организму и инфицировать другие участки. Кроме того, нейраминидаза расщепляет нейраминовую кислоту в носовой слизи, облегчая прохождение вируса через защитный слой и способствуя заражению им клеток [9, 16]. Под воздействием ингибиторов нейраминидазы вирус остается внутри клетки, что приводит к прекращению распространения инфекции по респираторному тракту и другим органам и тканям организма. Инфекционно-воспалительный процесс прерывается.
Среди зарегистрированных на сегодняшний день в Российской Федерации ингибиторов нейраминидазы наиболее широко применяется осельтамивир (Номидес или Тамифлю). Пероральный прием обеспечивает системное действие препарата, что особенно важно при развитии осложнений, когда репликация вируса происходит вне респираторного тракта. Следует учитывать, что для гриппа характерно очень быстрое распространение, в том числе при развитии осложнений. Назначение занамивира, производимого только в ингаляционной форме, существенно ограничено, поскольку он не оказывает действия за пределами дыхательной системы.
Осельтамивир выпускается в виде пролекарства – осельтамивира фосфата в капсулах. После перорального приема в организме из него образуется активный метаболит – осельтамивира карбоксилат.
Номидес – первый отечественный аналог препарата Тамифлю, производимый в соответствии с международными стандартами GMP (Good Manufacturing Practic – надлежащая производственная практика), что, несомненно, гарантирует высокое качество и безопасность. Российский аналог примерно на 40% дешевле оригинального препарата.
Результаты ранее проведенных клинических исследований III и IV фаз показали, что осельтамивир сокращает общую продолжительность заболевания в среднем на 37%. Существенно быстрее по сравнению с отсутствием противовирусной терапии улучшается самочувствие пациентов. Продолжительность основных проявлений гриппа – головной боли, озноба, першения в горле, кашля, насморка, слабости сокращается на 30–38%. Частота осложнений – пневмонии, бронхита, синусита, отита снижается на 67% [16].
В исследованиях было убедительно показано, что назначение осельтамивира пациентам в возрасте старше 65 лет с ишемической болезнью сердца, гипертонической болезнью высокого риска, хроническим бронхитом, эмфиземой легких, сахарным диабетом, избыточным весом снижает смертность на 71%. При профилактике гриппа после контакта с больным применение осельтамивира позволяет значительно снизить вероятность заболевания, а в случае его возникновения – существенно сократить продолжительность и уменьшить тяжесть проявлений [16, 17]. Число резистентных к осельтамивиру штаммов гриппа в настоящее время незначительно.
Новый препарат Номидес в капсулах 75 мг мы назначали по два раза в сутки в течение пяти дней детям в возрасте от восьми до 18 лет и взрослым от 18 до 81 года при клинических симптомах гриппа с последующим подтверждением с помощью экспресс-теста или методом иммуноферментного анализа. В случаях затруднения при глотании пациентам рекомендовали раскрывать капсулу и порошок разводить в любом приятном на вкус напитке комнатной температуры. Первые результаты применения показали, что это лекарственное средство при назначении в первые 48 часов от появления первых симптомов существенно улучшает самочувствие, значительно снижает выраженность першения в горле, заложенности носа, кашля, способствует нормализации температуры. Не зарегистрировано ни одного случая развития каких-либо аллергических реакций, других нежелательных явлений, отказа от приема препарата, каких-либо осложнений, связанных с гриппом, обострения хронической патологии.
В настоящее время препарат производится в виде капсул по 75 мг для взрослых и детей старше восьми лет, в виде капсул по 30 и 45 мг для детей от трех до восьми лет. Содержимое капсулы можно растворить в небольшом количестве жидкости приятного вкуса, что необходимо в детской практике или при лечении больных с тяжелой неврологической патологией.
Таким образом, отечественный препарат Номидес обладает высокой эффективностью против циркулирующих в настоящее время штаммов вируса гриппа, способствует сокращению продолжительности заболевания и профилактике осложнений, характеризуется сходной с Тамифлю противовирусной активностью и безопасностью.
Номидес рекомендуется для лечения и экстренной профилактики гриппа у взрослых и детей в возрасте старше трех лет. Эффективность препарата обусловлена действующим веществом – осельтамивиром, рекомендованным ВОЗ в качестве основного лекарственного средства против вируса гриппа.
которое следует проводить в централизованном порядке.
В ряде стран дезинфицирование инструментария в условиях медицинского учреждения не практикуется. Однако в этом случае иглы и шприцы после инъекции помешают в одноразовые плотные контейнеры, которые герметично закрывают, обеспечивая их недоступность для посторонних лиц. Хранение и транспортировка к месту утилизации (сжигания) контейнеров с использованными иглами и шприцами проводятся под строгим контролем.
В настояшее время не сушествует единого подхода к практике уничтожения использованного
инъекционного инструментария. Соответствуюшие меры должны разрабатываться с учетом конкретных условий данной страны. Самым прогрессивным способом утилизации опасных медицинских отходов является термическая переработка с применением высоких температур (выше 1100°С). В то же время при проведении массовой вакцинации следует помнить о том, что изделия медицинского назначения изготавливаются из высококачественных марок полимеров, резины и возможно получение качественного вторичного сырья. Такая технология разработана и может принести экономическую выгоду.
ЭТИОТРОПНЫЕ ПРЕПАРАТЫ ДАЯ АЕЧЕНИЯ И ПРОФИААКТИКИ ГРИППА
Е.П. Селькова
ГУ «Научно-исслеловательский институт эпилемиологии и микробиологии им. Ф.Н. Габричевского», Москва
В послелние голы сложилась крайне опасная в эпилемиологическом отношении ситуация по заболеваемости гриппом. Особое внимание ученых всех стран мира вызывает вирус гриппа Н5Ы1, облалаюший способностью рекомбинировать в организме человека с обычными штаммами вируса гриппа, что может привести к возникновению нового, очень опасного лля человека вируса гриппа. В статье приволятся обзор ланных литературы и собственные материалы о новом противовирусном препарате — ингибиторе нейраминилазы вируса гриппа — озельтамивире (Тамифлю). Привелены ланные ВОЗ о возможной эффективности этого препарата против вирусов гриппа Н5 и Н7. Ключевые слова: грипп, вирус гриппа, полтип, препараты аламантанового ряла, реманталин, ингибитор нейраминилазы, озельтамивир (Тамифлю), безопасность, переносимость.
К
настояшему времени сформировалась уникальная и крайне серьезная в эпидемиологическом отношении ситуация по заболеваемости гриппом, суть которой заключается в том, что в человеческой популяции одновременно циркулирует несколько вирусов гриппа А (Н3Ы2 и Н1Ы1) и В с периодическим преобладанием одного из них. Кроме того, в последние годы мировое сообшество находится в ожидании возможного появления нового вируса гриппа, чрезвычайно опасного для человека.
Начиная с 1997 года в ВОЗ стали поступать особенно тревожашие сведения о регистрации случаев заболеваний людей, вызванных вирусами птичьего гриппа. Из известных в настояшее время 15 подтипов вируса гриппа наиболее высокой патогенностью обладают подтипы Н5 и Н7 [1].
Особое внимание ученых и исследователей вызывает вирус гриппа типа Н51Ч1. Этот вирус циркулирует среди домашней птицы и представляет значительную
угрозу человечеству, поскольку может инфицировать людей, приводя к тяжелым заболеваниям с высокими показателями летальности. Набольшую опасность представляют его способность к быстрой мутации и возможность получения генов от вирусов, инфициру-юших другие виды животных. Он может рекомбинировать в пораженном организме человека с обычными штаммами человеческого гриппа, что может привести к возникновению эпидемии нового, очень опасного и в высшей степени легко передающегося вируса гриппа.
В 1997 году в Гонконге было зарегистрировано 18 случаев заболевания, вызванного вирусом птичьего гриппа Н51Ч1, один из них умер. В 2003 году ВОЗ (25.02.2003 г.) сообшает о 32 случаях заболеваний, вызванных этим вирусом, из которых 22 закончились летальным исходом (68,6%).
Зафиксированы также случаи заболевания людей, вызванного другими подтипами вирусов гриппа: Н7Ы7 в Нидерландах в феврале 2003 года (один со
смертельным исходом и 83 случая легкого течения) и H9N7 в Гонконге в 1999 году (2 случая) и в середине декабря 2003 года (1 случай).
Учитывая быстрое распространение вирусов гриппа среди населения, их способность преодолевать в короткие сроки значительные расстояния и инфицировать одновременно большие группы населения, тяжесть клинических проявлений и частое возникновение вторичных осложнений, продолжает оставаться актуальной проблема лечения и профилактики этой инфекции.
Основной мерой профилактики гриппа является вакцинация широких слоев населения. Имеется значительное количество данных, подтверждающих способность гриппозных вакцин, приготовленных из актуальных вакцинных штаммов, защитить от заболевания гриппом около 80% здоровых детей и взрослых [21].
Вместе с тем, ни одна из вакцин, которыми располагает в настоящее время ВОЗ, не обеспечивает защиту от заболевания, вызываемого штаммом вируса гриппа H5N1. ВОЗ совместно с лабораториями «Сеть глобального наблюдения за гриппом ВОЗ» работает над созданием прототипа вируса H5N1, который в последующем может быть использован для производства вакцины. Однако даже при наличии вакцинального прототипа этого вируса, чтобы привести вакцину в соответствие с циркулирующим вирусом и произвести ее в необходимом количестве, необходимо не менее 4-х месяцев [1].
Во всем мире продолжаются поиск, создание и внедрение в практику новых химиопрепаратов и лекарственных средств как для профилактики гриппа, так и для лечения этого тяжелого инфекционного заболевания.
Значительным вкладом в разработку специфических этиотропных препаратов для лечения гриппа стало создание первых активных противовирусных препаратов адамантанового ряда: в 1963 году — амантадина гидрохлорида и в 1979 — ремантадина гидрохлорида (НИИ гриппа РАМН и Институт органического синтеза Латвийской ССР).
Ремантадин (мизантан) — производное 1-амино-адамантана гидрохлорида — был детально изучен в 1967 — 1977 годах отечественными клиницистами А.А. Смородинцевым, Д.М. Зендинковым, Н.М. Беляевой, Е.Б. Чепик, Ю.А. Романовым и др., в 1993 — 1994 годах — О.И. Киселевым и др., в 1994 году — A.C. Monto et al. [2, 8, 10, 14], показана его более высокая эффективность и меньшая токсичность.
Создание препаратов адамантанового ряда стало огромным прогрессом в лечении гриппа А. Длительное изучение препаратов этой группы позволило установить, что основным механизмом действия является нарушение функции ионных каналов и, тем самым, блокирование процесса декапсидации. Ремантадин блокирует белок М2 (негликозированный мембранный белок), участвующий в функционировании ионных каналов и играющий ключевую роль на ранних этапах вирусной инфекции, изменяет рН лизосом клетки, нарушает некоторые процессы самосборки вирусных частиц, тем самым ингибируя репликацию вируса гриппа
А [3, 15]. Снижает значимость препаратов адамантанового ряда отсутствие воздействия на вирусы гриппа типа В и С [3]. Кроме того, применение препаратов амантадина и ремантадина имеет у некоторых пациентов ряд противопоказаний и нежелательных явлений.
Успехи химиотерапии гриппа, достигнутые при применении соединений ряда адамантадина, стимулировали поиск новых антивирусных средств как среди этого класса веществ, так и среди принципиально новых соединений.
В течение последних лет было разработано целое поколение отечественных препаратов, эффективность которых в отношении вирусов гриппа А доказана многолетней практикой: адапромин (алкильный аналог ремантадина), синтезированный в Институте органического синтеза АН Латвийской ССР 1975 — 1980 годах; дейтифорин, синтезированный в Институте органической химии АН УССР, обладающий несколько меньшей терапевтической эффективностью при сравнении с ремантадином при гриппе А.
Работы по улучшению фармакологических свойств уже существующих противовирусных препаратов в НИИ гриппа и других учреждениях Российской академии медицинских наук позволили создать новый препарат специально для лечения и профилактики гриппа у детей от 1 года — альгирем. Это ремантадин в сиропе для детей со специальным матричным носителем, усиливающим противовирусное и противовоспалительное действие ремантадина и снижающим его токсичность [3].
Изучение свойств вирусов привело к тому, что создание современных противовирусных препаратов основывается на высочайшей селекции, когда препарат химически точно конструируется в соответствии с его локусом действия — доменом вирусного белка, активным центром фермента. Воздействие противовирусного препарата направлено на конкретный, узкий этап (стадию) репликативного цикла вируса. К препаратам такого принципа действия относятся амантадин и ремантадин и их аналоги [3, 17].
Вместе с тем, радикальных средств для лечения гриппа до сих пор нет. Основными причинами отсутствия этого являются природная изменчивость вирусной популяции, высокая вариабельность генома и генетическая предрасположенность к многочисленным точечным мутациям [3]. В последние годы особенно остро стоит проблема формирования резистенции респираторных вирусов к химиопрепаратам. Под воздействием антивирусных средств в результате мутаций в вирусном геноме происходит селекция вирусной популяции, менее чувствительной к их действию. Одной из причин формирования такой селекции являются длительное применение препаратов как для лечения, так и для профилактики, а иногда и эссенциальные свойства самих противовирусных препаратов [3, 12, 15, 16]. Поэтому поиск специфических ингибиторов, блокирующих функциональную активность вируса на разных этапах его репликативного цикла, продолжается.
К числу важнейших достижений последних лет в лечении и профилактике гриппа является создание на основе целенаправленного молекулярного дизайна пре-
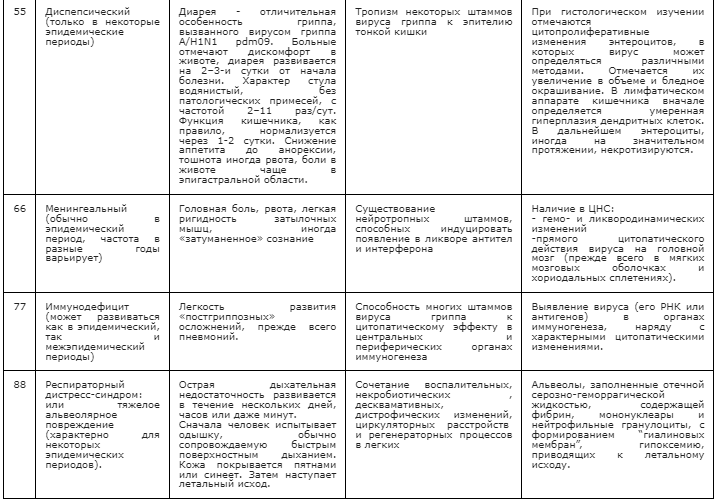
Таблица 1.
Ллительность основных клинических симптомов (в Анях) у больных гриппом, получавших Тамифлю, и контрольной группы (пациенты ГКБ им. С.П. Боткина, Москва)
Клинические Опытная Контрольная Соотношение длительности
симптомы группа группа симптомов
Длительность температурной реакции 3,8±0,8 5,5±1,6 1 1,5
Интоксикационный синдром 3,3±1,2 6,1±2,1 1 1,8
Катаральные явления 5,7±0,7 6,1±0,9 1 1,0
Кашель 4,8±1,9 7,1±1,5 1 1,7
Миалгия 2,1±2,1 3,7±1,8 1 1,7
паратов с селективным действием — ингибиторов ней-раминидазы вируса гриппа. Нейраминидаза является ферментом, контролируюшим путем отшепления остатков сиаловых кислот от гемагглютинина процессы почкования и высвобождения зрелых вирусных частиц от мембран инфицированных клеток. Она также играет определенную роль в процессе инфицирования на начальных стадиях проникновения вирусов гриппа в клетки хозяина.
Таким путем были созданы новые препараты зана-мивир и озельтамивир (Тамифлю) — мошные ингибиторы нейраминидазы вирусов гриппа А и В. Появление этих препаратов стало новым направлением в технологии создания противовирусных средств [11, 18, 19].
В ходе клинического испытания занамивира было показано, что он активен в отношении вирусов гриппа А и В, сокрашает продолжительность этих заболеваний и уменьшает частоту осложнений. Показана также более чем 80%-ная эффективность профилактики гриппозной инфекции, особенно при раннем назначении препарата [11, 18].
Озельтамивир (озельтамивира карбоксилат) — противовирусный препарат нового поколения, зарегистрирован в нашей стране под торговым названием Тамифлю, является избирательным ингибитором фермента нейраминидазы вирусов гриппа А и В, предот-врашает репликацию вирусов гриппа, препятствуя выходу вновь образованных вирусных частиц из инфицированных клеток и дальнейшему распространению вируса в организме [19].
В международных исследованиях показано [13, 17-19] , что пероральный ингибитор нейраминидазы Тамифлю является эффективным средством для лечения вируса: при раннем начале лечения не позднее 36 часов от начала заболевания на 30% сокрашается продолжительность заболевания, на 40% уменьшается тяжесть клинических проявлений, длительность интоксикации и температурной реакции сокрашается до 32 часов. По имеюшимся данным зарубежных исследователей, не отмечено серьезных побочных реакций при приеме препарата и образования резистентных форм вирусов гриппа. Вместе с тем отмечено незначительное количество случаев, когда у принимавших препарат Тамифлю отмечались реакции со стороны желудочно-кишечного тракта в виде тошноты или тошноты с рвотой [13, 17-19].
В связи с отсутствием данных отечественных исследователей об эпидемиологической эффективности Тамифлю при лечении гриппа проведены исследования с
целью изучения наличия или отсутствия нежелательных явлений, оценки переносимости препарата и возможности его применения при лечении гриппа у больных с соматической патологией.
Группы наблюдения составили пациенты с различными соматическими заболеваниями и заболевшие гриппом в период нахождения на лечении в крупном многопрофильном стационаре, а также из числа обратившихся за медицинской помошью в консультативно-поликлинические отделения и в два стационара. Методом случайной выборки было сформировано две равноценные во всех отношениях группы по 60 человек в каждой: 1-я (опытная) — получала Тамифлю в виде капсул по 75 мг перорально 2 раза в сутки в течение 5 дней с момента появления первых симптомов гриппа или через сутки от начала болезни; 2-я — плацебо по той же схеме (контрольная группа) [7].
Все включенные в исследование больные в течение предшествуюших 12 месяцев не подвергались противогриппозной вакцинации.
В течение всего периода применения Тамифлю осу-шествляли опрос и осмотр всех включенных в опыт лиц с регистрацией субъективных жалоб, объективных симптомов и данных клинико-лабораторных и серологических исследований.
Проведенные исследования показали, что у заболевших гриппом лечение Тамифлю приводило к достоверному уменьшению длительности заболевания по сравнению с группой больных, получавших плацебо: 7,1 и 14,3 дня соответственно (1 >3; р < 0,05). Определена зависимость снижения продолжительности заболевания от момента начала применения препарата: в группе лиц, получивших Тамифлю в первые часы заболевания, она меньше (3,0 дня), чем среди больных, получивших препарат на 2-е сутки после появления респираторной симптоматики (3,6 дня; р<0,01). Характеристика обших реакций основывалась на учете интенсивности и длительности температурной реакции, головной боли, слабости, ломоты в суставах, наличия сыпи и катаральных явлений [7].
На основании полученных данных установлено, что длительность температурной реакции в группе больных, получавших Тамифлю, в 1,6 раза меньше, чем в контрольной группе, и они реже нуждались в приеме жаропонижаюших препаратов. Интенсивность и продолжительность интоксикационного (головокружение, головная боль, слабость, тошнота, сыпь и др.) и катарального (слезотечение, чиханье, насморк, гиперемия зева и др.) синдромов были также меньше выражены
среди лиц, получавших Тамифлю (в 1,8 и 1,4 раза соответственно). На фоне лечения снизилась продолжительность кашля — в 1,7 и миалгий — в 1,5 раза. Результаты определения динамики основных симптомов гриппа у больных, получавших Тамифлю, коррелируют с данными, полученными в ряде исследований, проведенных в других странах [13, 17, 19].
Изучение показателей гемограммы в динамике у лиц опытной и контрольной групп свидетельствует об отсутствии существенных изменений у лиц, получавших Тамифлю, и в контрольной группе. Отмечена незначительная тенденция к снижению показателя СОЭ и числа лейкоцитов у лиц опытной группы, однако эти различия по сравнению с контрольной группой статистически недостоверны.
По данным зарубежных исследователей, лечение Тамифлю не подавляет выработку антител в ответ на гриппозную инфекцию и не ингибирует функции цито-токсических Т-лимфоцитов, Т-хелперов, Т-супрессоров и макрофагов [13, 19], что позволяет расширить спектр его возможного применения против других респираторных вирусов.
Результаты наших исследований коррелируют с данными зарубежных авторов [19] о снижении вероятности вторичных осложнений. В контрольной группе больных, не получавших Тамифлю, зарегистрировано 9 осложнений и обострений имеющихся у больных хронических заболеваний (15%): обострение хронического бронхита — 4 случая, острый отит — 1 случай, обострение хронического тонзиллита — 2 случая, пневмония — 1 случай, пиелонефрит-1 случай. В опытной группе больных, получавших Тамифлю, зарегистрировано 2 случая осложнений (3,3%) — по одному случаю острого гайморита и острого синусита. Частота назначения антибактериальной и другой этиотропной терапии в дополнение к симптоматическим средствам в группе сравнения значительно выше, чем в группе больных, получавших лечение препаратом Тамифлю [7].
В наших наблюдениях нежелательных явлений, связанных с приемом Тамифлю, в том числе расстройств со стороны желудочно-кишечного тракта, отмеченных в других исследованиях [13, 17-19], не зарегистрировано.
Результаты последних исследований свидетельствуют о том, что Тамифлю может быть успешно применен не только для лечения, но и для профилактики гриппа у лиц, находящихся в контакте с заболевшими, а также во время сезонных эпидемий гриппа. По данным Р.С. Наус1еп е! а1. (1999), применение препарата по профилактической схеме привело к снижению на 74% относительной частоты лабораторно подтвержденного гриппа и связанных с ним осложнений (бронхиты, синуситы, пневмонии и др.) [13].
До настоящего времени в исследованиях, проводимых в более чем 50 странах, не выявлено резистентных к Тамифлю штаммов гриппа, в том числе подтипа Н51Ч1 [6, 20]. ВОЗ по результатам многочисленных исследований считает препаратом первого ряда в профилактике гриппа, в том числе штаммов Н5 и Н7, ингибитор нейраминидазы озельтамивир [22].
Дальнейшее исследование свойств и механизмов действия этих препаратов и их профилактической и клинической эффективности в современных эпидемических условиях представляет научный и практический интерес.
Литература
1. Материалы ВОЗ (World Health Organization).
2. Киселев, О.И. Молекулярный механизм действия антивирусных препаратов адамантанового ряда / О.И. Киселев, К.Н. Блинов, К.Н. Козелецкая и др. // Вестник РАМН. 1993. <3. С. 10-15.
3. Киселев, О.И. с соавт. Антивирусные препараты для лечения гриппа и ОРВИ. СПб., 2000.
4. Киселев, О.И. с соавт. Дизайн препаратов на основе полимерных носителей // Сб. науч. тр. ВНИИ гриппа. СПб., 2000.
5. Колобухина, Л. В. Клиника и лечение гриппа. РМЖ. 2001г. <9. С.16-17,
6. Киселев, О.И. Химиотерапия и химиопрофилактика гриппа и ОРЗ / Сб. науч. тр. ВНИИ гриппа. Л., 1990. 150 с.
7. Селькова, Е.П. Оптимизация системы профилактических и лечебных мероприятий при гриппе и ОРВИ в условиях мегаполиса: Дис. докт. мед. наук: 14.00.30./ РМАПО. М., 2002 г. 203 с.
8. Смородинцев, А.А. Острые респираторные заболевания / А.А.
Смородинцев, Д.М. Злыдников // Л.: Медицина, 1974. С. 249-266.
9. Molla & Kohlbrenner W.E. Resistance to antiretroviral drug therapy // Annual Reports in Medicinal Chemistry. 1997. V.32. P.131-140.
10. Monto, A.S. Safety and efficacy of long-term use of rimantadine for prohpylaxis of type 1 influenza in nursing homes / A.S. Monto, S.E. Ohmit, K. Hornbuckle, C.L. Pearce // Antimicrob. Agents Chemother. 1995. V.39. P. 2224-2228.
11. Monto, A.S. et al. Zanamivir in the prevention of influenza among healthy adults: a randomized controlled trial / A.S. Monto, D.P. Robinson, M.L. Herlocher // JAMA. 1999. V. 282. Suppl.1. P. 31-35.
12. Aoki, F.Y. A potent and selective inhibitor of influenza A and B viruses / F.Y. Aoki, F.G. Hayden // Clin. Pharmacocinet. 1999. V.36. Suppl. 1/-V-IX.
13. Hayden, F.G. Use of the selective oral neuraminidase inhibitor oseltamivir to prevent influenza / F.G. Hayden, R.L. Atmar, M. Schilling // N Engl J Med. 1999. V. 341 P.1336-1346.
14. Hayden, F.G. et al. Recovery of drug resistant influenza A virus during therapeutic use of rimantadine / F.G. Hayden, S.J. Sperber, R.B. Belshe // Antimicrobial Agents and Chemotherapy. 1991. V.35. P. 1741-1747.
15. Kinchington, D. Recent advances in antiviral therapy // J.Clin.Pathol. 1999. V.52. Suppl. 2. P. 89-94.
16. Molla & Kohlbrenner, W.E. Resistance to antiretroviral drug therapy // Annual Reports in Medicinal Chemistry. 1997. V. 32. P.131-140.
1 7. Hayden, F.G. Combination of antiviral agents for treatment of influenza virus infection // J. Antimirob. Chemother. 1986. V. 18. Suppl B. P.77-83.
18. Fritz, R.S. et al. Nasal cytokine and chemokine responses in experimental influenza A virus infection: results of a placebo-controlled trial of intravenosus zanamivir — treatment / R.S. Fritz, F.G. Yayden, D.L. Calfee // J. Infect. Dis. 1999. V. 180. 3. P. 586-593.
19. Treanor, J. et al. Эффективность и безопасность перорального ингибитора нейраминидазы озельтамивира в лечении вирусного гриппа / J. Treanor, F. Haeden, R. Barbarash // JAMA.-2000.-V. 283. Suppl. 8. P. 1016-1024.
20. Recommendations of the Advisory Committee on Immunization Practices (ACIP) /MMWR 2003. 52(rr08). P.1-36.
21. Nichol, K. Efficacy clinical effectiveness of inactivated influenza virus vaccines in adults./ Textbook of influenza. Eds. Nicholson K. 1998:358-372.
22. Рекомендации Консультативного комитета по практике иммунизации (ACIP)/ MMWR 2003; 52 (RR08). P. 1-36.
Дата публикации 15 января 2018Обновлено 7 ноября 2022
Определение болезни. Причины заболевания
Грипп (Grippus Influenza, flu) — острое инфекционное заболевание, вызываемое различными серотипами вируса гриппа, которые поражают преимущественно эпителиальные клетки трахеи. Характеризуется выраженным синдромом общей инфекционной интоксикации, трахеитом и в некоторых случаях геморрагическими проявлениями, склонен принимать эпидемический характер течения. Эпидемия может оказывать негативное воздействие на экономику в связи с убылью производительности трудовых ресурсов и создавать чрезмерную нагрузку для служб здравоохранения.
Краткое содержание статьи — в видео:
Этиология
Вирус гриппа относится к царству вирусов, подцарству РНК-содержащих вирусов и семейству Orthomyxoviridae. Включает несколько родов: А (человеческий индивидуум, птицы, млекопитающие), В (человек), С (человек).
Первое описание проявлений гриппа было сделано в 1403 году французом Этьеном Паскье. Вирус типа А был открыл в 1933 году учёными Смитом и Лендоу.
Какие возбудители гриппа вызывают эпидемии
Существует четыре типа вирусов сезонного гриппа: A, B, C и D. Сезонные эпидемии вызывают вирусы гриппа A и B [12].
Антигены вируса гриппа
Неоднородность вируса обусловлена изменчивостью внутренних и поверхностных антигенов. Внутренние антигены (сердцевинные — S) представляют собой РНК вируса + белок. Они являются типоспецифичными, т. е. на их основании происходит классификация вирусов на серотипы (А, В, С). К поверхностным антигенам (гликопротеидным — V) относятся гемагглютинин (H), отвечающий за проникновением вируса в клетку (связывание со специфическим рецептором) и нейраминидаза (N), отвечающий за выход вирусных частиц из поражённой клетки. Кроме того, вирус содержит 7 основных белков, ответственных за жизнедеятельность вируса (M1, M2, NS1, NS2, RV1, RV2, NP)[1].
Эпидемиология
Ежегодно гриппом заболевают не менее 900 млн человек, из них в 3-5 млн случаев развивается тяжёлая форма. В год от гриппа умирает до 650 тысяч человек [12]. Грипп периодически возникает по всему миру, заболеть им может любой человек любого возраста. Источником инфекционного начала является больной человек с клинически явными и атипичными (неявными) стилями проявления заболевания. Наибольшая заразность отмечается в течение первых трёх суток от начала клинических проявлений.
Как долго болеют гриппом
Выделение возбудителя и длительность заболевания при неосложнённой форме составляет 6-7 суток (быстрое формирование иммунитета и элиминация вируса), при тяжёлой и осложнённой форме — до трёх недель. При этом характерно медленное формирование иммунитета, в т. ч. из-за возможного начального ослабления защитных механизмов (сопутствующие заболевания, возраст).
Основные пути заражения
Механизм передачи воздушно-капельный (аэрозольный путь), возможен контактный путь (при пользовании общей посудой, поцелуях, загрязнённых руках). Достаточно характерна осенне-зимняя сезонность с эпидемической составляющей, повторяющаяся с примерно одинаковым интервалом. Спорадическая (случайная) заболеваемость отмечается в любое время года. Обращает на себя внимание, что дебют мировой эпидемической вспышки, как правило, географически приходится на страны Восточной Азии, что отчасти объясняется круглогодичной спорадической заболеваемостью в этих регионах, особыми климатическими условиями, благоприятными для поддержания циркуляции и видоизменения вирусов [1][2][5].
Какие бывают факторы риска
Факторы, повышающие вероятность заболевания гриппом:
- скученность населения;
- холодное время года;
- пренебрегание профилактическими мероприятиями.
Повышенному риску тяжёлого течения гриппа и развитию осложнений подвержены:
- люди старше 65 лет;
- дети младше 2 лет;
- беременные;
- ВИЧ-инфицированные в стадии СПИДа;
- пациенты с бронхиальной астмой;
- пациенты с серьёзными заболеваниями сердечно-сосудистой системы;
- больные сахарным диабетом;
- пациенты с серьёзным ограничением подвижности;
- онкологические больные;
- пациенты с тяжёлыми заболеваниями почек.
Как отличить грипп от простуды
Поскольку у простуды и гриппа много общих симптомов, бывает трудно (или даже невозможно) отличить их, основываясь только на симптомах. Достоверно определить, болен ли человек гриппом, помогут специальные тесты. В целом простуда протекает легче, чем грипп, и, как правило, не приводит к серьёзным осложнениям, таким как пневмония. У больных простудой чаще, чем у пациентов с гриппом, возникает насморк и заложенность носа [13].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гриппа
Инкубационный период длится от 12 до 48 часов (редко до трёх дней).
Как обычно начинается грипп
Исходное начало всегда острое (острейшее). Внезапно появляется озноб, нарастание температуры организма с максимумом к окончанию первых суток до 40 ℃. Характерна нарастающая волнообразная лихорадка, явственная всеобщая слабость, разбитость, усиление потливости, нарушения сна (бессоница), понижение аппетита. Явственно специфична болезненность в глазах, появляющаяся при движении глаз и надавливании, светобоязнь. Возникает головная боль с локализацией в области лба, периорбитальных областях, дискомфорт в мышцах. Возможно першение в горле, заложенность носа, чихание, осиплость голоса.
Когда появляются симптомы гриппа со стороны органов дыхания
К окончанию первых суток (т. е. уже на фоне яркой общеинфекционной интоксикационной симптоматики) появляется сухой кашель с нарастанием интенсивности. Кашель характеризуется упорством, мучительным протеканием с саднением и болями за грудиной различной интенсивности. В продолжение нескольких дней кашель переходит из сухого во влажный, начинает отходить мокрота, может произойти формирование вирусно-бактериальной пневмонии. Объективно привлекает внимание покраснение лица и шеи, инъекция сосудов склер (покраснение белков глаз), блестящая роговица глаз, усиленное потоотделение.
Состояние сознания коррелирует с выраженностью и тяжестью патологического процесса. Нередко происходит обострение лабиального герпеса (герпеса на губах). Увеличивается количество дыхательных движений, иногда наблюдается относительная брадикардия (несоответствие частоты пульса температурной кривой). Периферические лимфатические узлы не увеличиваются. При аускультации (выслушивании) прослушивается жёсткое дыхание, периодически сухие свистящие хрипы. При осмотре ротоглотки заметно умеренное покраснение слизистых оболочек, инъекция сосудов, визуализируется признак Морозкина — зернистость на слизистых покровах мягкого нёба и задней стенке глотки (воспаленные лимфатические фолликулы) [3][6].
Когда состояние больного должно вызывать серьёзное беспокойство
Отдельного упоминания заслуживают новые, более агрессивные виды гриппозной инфекции (птичий, свиной грипп) при которых к вышеописанным поражениям могут присоединиться нарушения органов пищеварения, грозная специфическая гриппозная пневмония (имеет весьма характерную картину на рентгене в виде «пчелиных сот»). Кроме этого может развиваться так называемый «цитокиновый шторм», являющийся предиктором возникновения осложнений.
Юридические критерии постановки диагноза «грипп» в РФ:
- Острое (острейшее) начало.
- Масштабный синдром общей инфекционной интоксикации (возникает раньше симптомов заболевания дыхательных путей и более представлен в совокупности симптоматики).
- Среди симптомов респираторных нарушений преобладание симптомов трахеита.
- Эпидемиологические предпосылки (зона эпидемии).
- Подтверждённая серология (наиболее значимый фактор в современных условиях).
Симптомы гриппа у детей
У маленьких детей при гриппе быстро нарастают симптомы общей инфекционной интоксикации: вялость, отказ от еды, тошнота и рвота на пике лихорадки, общая слабость, нарушения сна.
Для более старшего детского возраста характерна склонность к головокружению и развитию обморочного состояния. Среди детей достаточно распространено явление менингизма — симптомы менингита без воспаления мозговых оболочек. У детей при гриппе может происходить централизация кровообращения и нарушение периферического кровотока (спазм сосудов) — наблюдается тахикардия, артериальная гипертония, бледность кожи.
В отличие от гриппа у взрослых, катаральные явления (кашель) запаздывают на 1-2 дня и проявляются более скудно, нередко развивается ларингит (осиплость голоса), в целом осложнения у детей развиваются чаще.
Патогенез гриппа
Входными путями для болезнетворного патогена служит слизистая выстилка верхних дыхательных путей. Ведущими звеньями развития болезни являются эпителиотропные и отравляющие свойства вируса гриппа, аллергизация иммунной системы, иммунодепрессивное воздействие.
Механизм развития гриппа
Первичная репродукция патогена происходит в клетках мерцательного эпителия воздуховодных путей (бокаловидные клетки трахеи). Наблюдается повреждение метаболизма и целостности мембраны клеток с последующей гибелью и внедрением вирусных частиц в системный кровоток. Тем временем в месте воспаления происходит увеличение метаболических агентов воспаления, активизация врождённого иммунитета: гипертермия (перегревание) как ответная реакция на воспаление, усиление выработки интерферона и т. п.
Массивное поступление вирусных частиц, продуктов распада клеточных структур и медиаторов воспаления в кровь обуславливает массивные токсико-аллергические процессы, закономерно сопровождающиеся повреждением эндотелия кровеносных сосудов и расстройствами микроциркуляции. Нарастает недостаток кислорода в крови и тканях (гипоксемия и гипоксия), развивается геморрагический дисбаланс различной степени выраженности.
При декомпенсации функциональных механизмов адаптации выявляется прогресс отёка головного мозга, острые сердечно-сосудистая и почечная недостаточность, ДВС-синдром. В силу угнетения иммунологической реактивности и кроветворения закономерно происходит наслоение вторичной бактериальной флоры, развиваются осложнения, пневмонии.
В зависимости от проведения (или отсутствия) терапевтических мероприятий, индивидуальных особенностей закономерным в течение заболевания является обратная динамика патологического процесса (выздоровление) или смерть [4][5].
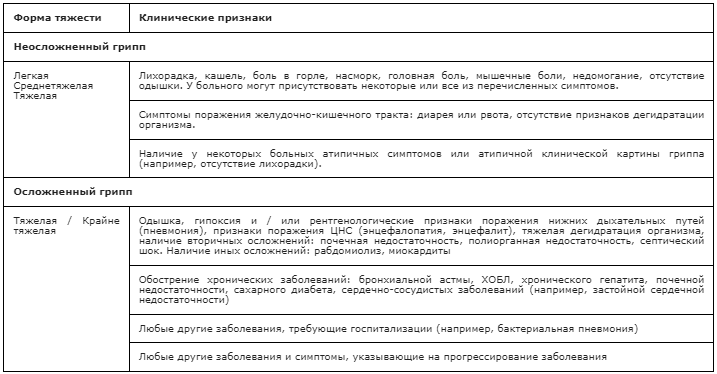
Классификация и стадии развития гриппа
По клинической форме:
- Типичная.
- Атипичная:
- афебрильная (наличие симптомов поражения дыхательного тракта при отсутствии или минимальном повышении температуры тела);
- акатаральная (отсутствие признаков поражения дыхательного тракта при наличии интоксикационного компонента заболевания);
- молниеносная (резко выраженный и быстро нарастающий интоксикационный комплекс, специфический геморрагический токсический отёк лёгких, острая сердечно-сосудистая недостаточность, острая дыхательная недостаточность. Чаще всего заканчивается смертью.
По течению:
- неосложнённый;
- осложнённый;
По степени тяжести:
- лёгкая форма гриппа;
- средняя форма;
- тяжёлая (токсическая) форма;
- крайне тяжёлая (гипертоксическая) форма[11].
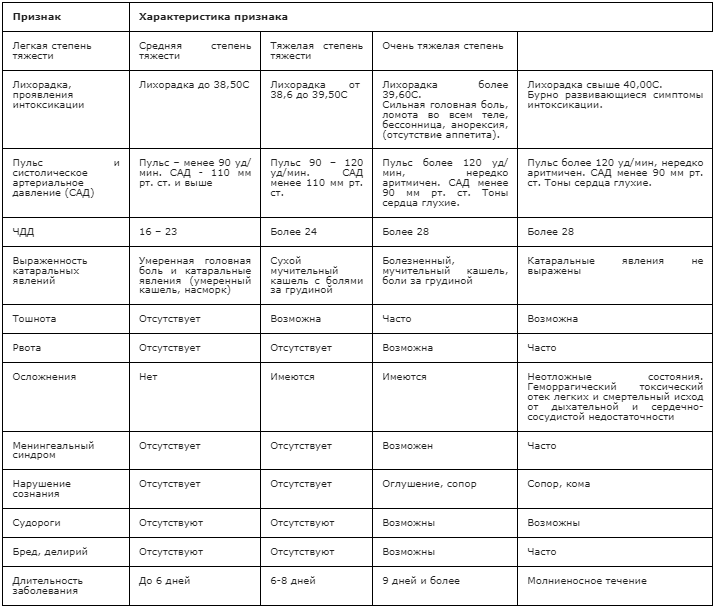
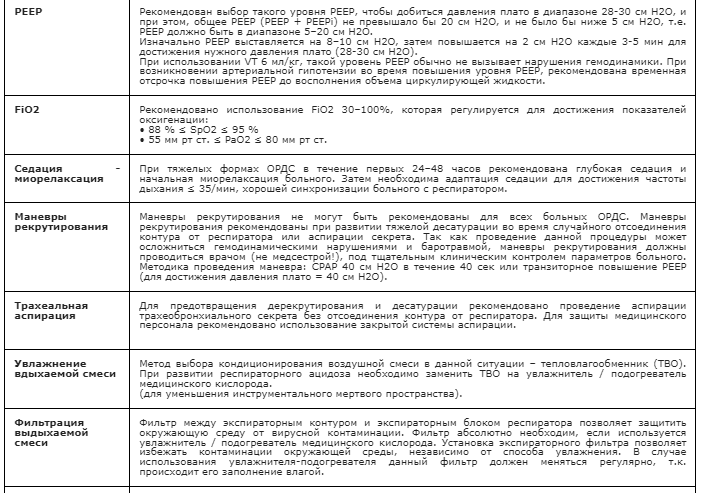
Алгоритм по определению степени тяжести гриппа приведён в таблице.
| Температура тела | до 38°С | 38,1-40°С | 40°С | Свыше 40°С |
|---|---|---|---|---|
| Симптомы поражения дыхательного тракта | Рино-фаринго-ларинго-трахеобронхит | |||
| Синдром общей инфекционной интоксикации | Неявный | Явный | Серьёзные нарушения |
Резкие нарушения + осложнения |
| Степень | Лёгкая | Средне тяжёлая | Тяжёлая | Крайне тяжёлая |
Осложнения гриппа
- Специфическая гриппозно-геморрагическая пневмония (острый гемморагический отёк лёгких, сопровождающийся явлениями дыхательной недостаточности максимальной степени).
- Пневмония (воспаление лёгких). Может подозреваться при лихорадке более 5 дней, отсутствии положительной динамики, кашле с отделением слизисто-гнойной и кровянистой мокроты, влажных хрипах и крепитации при прослушивании, появлении нейтрофильного лейкоцитоза, нарастании скорости оседания эритроцитов (СОЭ).
- ЛОР-патология (синуситы, отиты).
- Почечная патология (обострения пиелонефритов, циститов).
- Холангит (воспаление жёлчных протоков).
- Эскалация ложного крупа у детей (одышка, затруднение вдоха, цианоз лица);
- Серозный менингит, менингоэнцефалит [4][7].
Чем опасен грипп во время беременности
Грипп, как правило, протекает тяжелее у беременных, чем у небеременных женщин репродуктивного возраста. Чаще развивается пневмония, осложнения со стороны ЛОР-органов, возможны преждевременные роды. Отмечено отрицательное влияние высокой температуры при гриппе на развитие нервной трубки плода.
Диагностика гриппа
Когда следует обратиться к врачу
- наблюдается одышка, дыхание затруднено;
- появилась боль или давление в груди или животе;
- пациент находится в группе риска (дети первого года жизни, беременные и пожилые люди, пациенты с хроническими заболеваниями).
Подготовка к посещению врача
Для посещения врача при гриппе специальная подготовка не требуется.
Диагностика
- Развёрнутый клинический анализ крови: лейкопения (снижение количества лейкоцитов), нормоцитоз (нормальный размер эритроцитов) или нейтропения (снижение количества нейтрофилов), лимфоцитоз (увеличение числа лимфоцитов);
- Общеклинический анализ мочи (изменения обычно кратковременны и незначимы, указывают на степень интоксикации).
- Серологические реакции. Реакция связывания комплемента (РСК) и реакция торможения гемагглютинации (РТГА) имеют ретроспективное значение. Иммунохроматографический анализ (ИХА) и метод флюоресцирующих антител (МФА) имеют целью поиск антигенов вируса за 3 часа, однако обладают неприемлемой чувствительностью и специфичностью, отсутствием единых стандартов выполнения и интерпретации. При проведении ИХА часть результатов даёт ложный положительный критерий при отсутствии эпидемического подъёма и ложноотрицательный — во время его превышения. Кроме того, данные тесты описываются сниженной чувствительностью к «свиному» гриппу (не более 60 %). В связи с этим Центр по контролю и профилактике заболеваний в США (CDC) для качественной диагностики новых серотипов гриппа А установил для поиска РНК вируса применять метод полимеразной цепной реакции (ПЦР) [1][2][6].
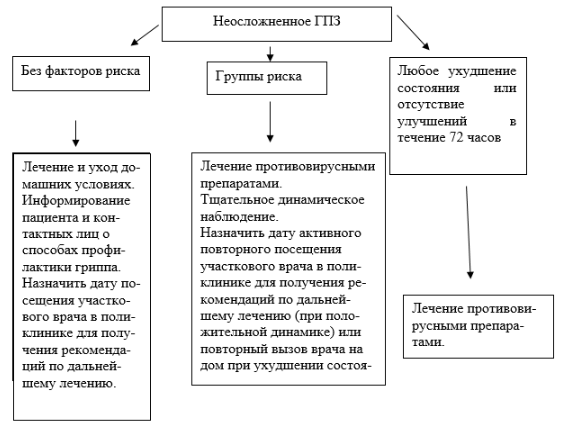
Лечение гриппа
Выбор места, где больной будет проходить лечение, зависит от характера течения и выраженности клинических проявлений заболевания. Лёгкие формы могут остаться нераспознанными, особенно в межэпидемический период. В таких случаях больные могут быть оставлены в домашних условиях.
Люди со среднетяжёлыми и тяжёлыми формами гриппа (признаки приведены в разделе с симптомами), особенно дети первого года жизни, беременные и пожилые люди, имеющие совокупность заболеваний, должны быть госпитализированы в инфекционный стационар или стационар общего профиля при наличии инфекционных отделений.
Лечение, направленное на борьбу с вирусом
Этиотропная терапия (воздействие на возбудителя) показана всем больным гриппозной инфекцией, независимо от тяжести заболевания. Эффективность медикаментов напрямую зависит от времени начала терапии по отношению к началу развития заболевания. Максимально эффективной будет терапия, начатая в первые 48 часов (на ранних этапах вирусной репликации и его необильного количества). Далее происходит прогредиентное уменьшение эффективности препаратов (концентрация вируса возрастает по экспоненте и препарат просто не успевает произвести локализацию).
Противовирусные препараты
Из наиболее значимых современных средств стоит отметить ингибиторы нейраминидазы, например оселтамивир, занамивир, а также перамивир и ланинамивир, которые не зарегистрированы в нашей стране. В последнее время отмечаются случаи резистентности (устойчивости) вирусов гриппа к оселтамивиру, поэтому наибольшее рекомендательное значение приобретает занамивир. Кроме того, на рынке представлен класс блокаторов М2-каналов (амантадин и римантадин), к которым зачастую имеется резистентность вируса, что затрудняет распространение применения [1][5].
Общее лечение. Лечение, направленное на устранение механизмов и симптомов заболевания
Патогенетическая и симптоматическая терапия проводится по общим показаниям и включает дезинтоксикационные мероприятия, борьбу с гипертермией, обезвоживанием, восстановление функции респираторной системы, поддержание функционирования сердечно-сосудистой системы и др.
В случае возникновения осложнений и неотложных состояний проводится комплекс интенсивных мероприятий по борьбе с патологией соответствующего профиля.
Лечение гриппа у беременных
При лечении беременных женщин применяются те же методы, что и для небеременных с учётом противопоказаний. При высокой температуре тела назначают парацетомол. Препаратом выбора противовирусной терапии, назначаемым как можно раньше, является осельтамивир.
Лечение гриппа у детей
CDC (Центры по контролю и профилактике заболеваний США) для лечения детей от гриппа рекомендуют:
- Осельтамивир («Тамифлю») одобрен для лечения гриппа у детей в возрасте двух недель и старше. Осельтамивир для перорального применения выпускается в форме таблеток и жидкости.
- Занамивир («Реленза») одобрен для лечения гриппа у детей от семи лет. Не рекомендуется применять детям с сопутствующими респираторными заболеваниями, в том числе с астмой и хроническими заболеваниями лёгких. Занамивир вдыхают через специальный ингалятор.
- Перамивир («Рапиваб») вводится внутривенно и рекомендован детям от двух лет.
- Балоксавир («Хофлуза») — таблетка, которая назначается однократно внутрь. Препарат одобрен для раннего амбулаторного лечения детей от гриппа в возрасте от 12 лет [15].
Домашние средства лечения
Меры, облегчающие симптомы гриппа:
- пить больше жидкости — тёплую кипячёную воду, сок, чай, супы, чтобы предотвратить обезвоживание;
- больше спать, чтобы помочь иммунной системе бороться с инфекцией [14].
Пациентам показано назначение стола № 15 по Певзнеру (разнообразная здоровая пища).
Мифы и опасные заблуждения в лечении
Распространённый миф: грипп можно вылечить антибиотиками. Антибиотики, или антибактериальные препараты, бесполезны в борьбе с вирусной инфекцией.
Прогноз. Профилактика
При отсутствии осложнений, своевременном и правильном лечении прогноз для жизни при гриппе благоприятный. В случае осложнённого течения и при отсутствии терапии возможен летальный исход.
Специфическая профилактика. Вакцины против гриппа
Основным эффективным, научно обоснованным путём предотвращения заболевания или его осложнений является вакцинация. В связи с регулярным видоизменением вируса гриппа Глобальная система эпиднадзора за гриппом и ответных мер ВОЗ (ГСЭГОМ) проводит регулярное наблюдение за вирусами гриппа, циркулирующими в сообществе людей, и регулярно даёт указания на необходимые изменения состава противогриппозных вакцин.
Проведение иммунизации очень важно для лиц из групп высокого риска развития серьёзных осложнений, а также для людей, живущих совместно с этой категорией лиц или осуществляющих медицинский и социальный уход за ними.
Рекомендации по вакцинации
ВОЗ рекомендует проведение ежегодной плановой вакцинации нижеперечисленным категориям населения:
- беременные на любом сроке при отсутствии противопоказаний;
- маленькие дети от 6 месяцев до 5 лет, особенно из организованных коллективов;
- люди пожилого и престарелого возраста;
- лица с хронической сопутствующей патологией;
- лица, деятельность которых связана с медициной.
Профилактическую вакцинацию от гриппа в РФ проводят бесплатно всем категориям населения, чтобы предотвратить его развитие и ослабить эпидемический подъём. Для групп определённых возрастов предусмотрены разного рода вакцины, чтобы не было нежелательных реакций из-за присутствия частиц вируса в живом или инактивированном виде. Октябрь считается оптимальным месяцем, когда стоит сделать вакцинацию от гриппа. К концу декабря иммунитет достигнет максимального уровня и сможет отразить атаку. Устойчивый ответ сохраняется полгода после введения вакцины, поэтому прививки нужно делать каждый год.
Неспецифическая профилактика
- не контактировать с потенциально больными людьми (кашляющими, чихающими и т. п.);
- не подходить без обоснованной необходимости к потенциально инфицированному ближе 1 метра;
- при общении с болеющими применять медицинскую марлевую маску и менять её не реже 1 раза в 4 часа;
- чаще мыть руки и лицо с мылом или антибактериальными средствами после общения с людьми в период эпидемии;
- прикрываться при кашле, чихании, использовать носовые платки;
- проводить при возможности ультрафиолетовое облучение помещения;
- не посещать массовые мероприятия (концерты, викторины, заведения общественного питания);
- ежедневно проветривать помещение;
- не трогать грязными руками область лица;
- пропагандировать и придерживаться здорового образа жизни (прогулки на свежем воздухе, занятия физкультурой, полноценный сон, полезная здоровая пища, богатая витаминами, употребление лука, чеснока), что поможет организму противостоять болезнетворным влияниям [1][2][3].
Химиопрофилактика
Химиотерапевтические средства (иммуномодуляторы) для профилактики и лечения гриппа широко не используются в практике и не рекомендуются к применению, поскольку нет прямых доказательств эффективности этих препаратов.
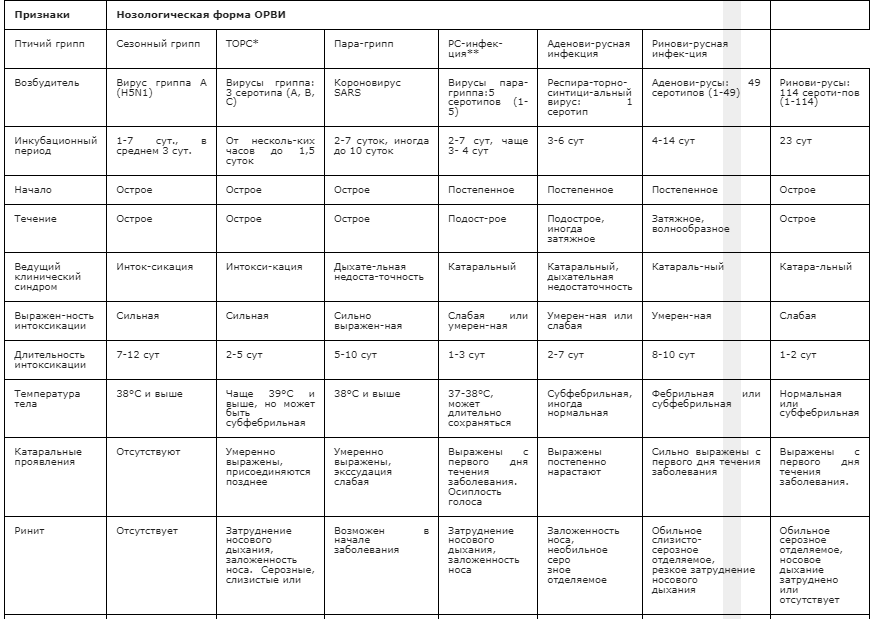
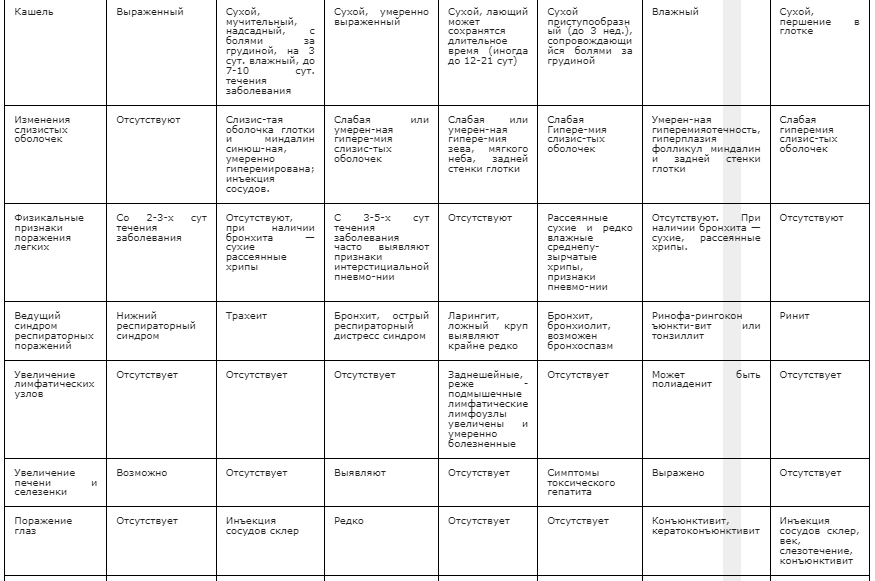
Ведущая роль в структуре ОРВИ принадлежит гриппу, так как вирусы гриппа вызывают эпидемии и пандемии. В России число ежегодно болеющих гриппом достигает 30 млн человек, а ежегодный суммарный экономический ущерб от ОРВИ оценивается в 40 млрд руб., составляя около 80% ущерба от всех инфекционных болезней. Сегодня очевидной становится необходимость качественно новых подходов к профилактике и лечению гриппа и ОРВИ, ибо даже вакцинация против гриппа не может защитить от возбудителей ОРВИ. По частоте инфицирования грипп составляет около 15% (тип А — 12%, В — 3%), парагрипп до 50%, аденоинфекции до 5%, РС — 4%, микоплазма 2,7%, энтеровирусы 1,2%, смешанные инфекции около 23% случаев. К группе высокого риска относятся дети, у которых заболевания респираторного тракта составляют до 90% всей инфекционной патологии и 65% от всех регистрируемых заболеваний.
Исследования иммунопатогенеза гриппа и ОРВИ убедительно показали, что вирусы гриппа, как и другие респираторные вирусы, грубо вмешиваются в сбалансированную систему цитокинов, а механизм иммунной защиты при гриппе и ОРВИ в целом, по мнению Г. Ф. Железниковой, В. В. Ивановой (2007), до конца еще не раскрыт. Неоднозначны литературные данные о характере цитокинового ответа при гриппе и ОРВИ. Сведения об изменении цитокинового профиля носят фрагментарный характер и не позволяют оценить сходство или различие цитокинового ответа при инфицировании разными респираторными вирусами.
Широкая распространенность респираторных вирусов обуславливает решающее значение этих агентов в становлении механизмов противоинфекционного иммунитета. Около 70% всех респираторных инфекций вызываются респираторными вирусами, среди которых чаще всего встречаются миксовирусы (вирусы гриппа, парагриппа, РС-вирус) и аденовирусы. Нередко возбудителем ОРВИ является микоплазма пневмонии и вирус простого герпеса. Вместе с тем только вирус гриппа вызывает опустошительные пандемии с высокой заболеваемостью и смертностью.
Вирус гриппа попадает в организм человека через дыхательные пути вместе с каплями влаги и частицами пыли. Чем меньше величина капель и частиц, тем глубже проникает вирус в дыхательные пути. Репродукция вируса происходит в клетках эпителия слизистой оболочки дыхательных путей. Пораженные клетки отторгаются, продукты их распада попадают в кровь, вызывая интоксикацию организма. Вирус, активируя систему протеолиза, повреждает клетки эндотелия сосудов, что приводит к повышению их проницаемости и дополнительному повреждению тканей. Центральным звеном в антивирусной защите клеток при гриппозной инфекции является дс-РНК-зависимая протеинкиназа и индукция интерферона 1 го типа. Гибель клеток (вирусиндуцированный апоптоз) при гриппе наступает через 20–40 часов после начала репликации вируса.
Гибель клеток сопровождается активацией дс-РНК-зависимой протеинкиназы, а высокая ее активность и синтез интерферона 1 го типа потенцируют апоптоз, в котором непосредственное участие принимают и вирусные белки (NA и NS1). На этом уровне и решается судьба инфицированной клетки. Продуктом индукции интерферона 1 го типа является Мх-белок, который подавляет активность вирусной РНК-зависимой РНК-полимеразы. Таким образом, угнетается репликативная активность вируса, а следовательно, интерферон 1 го типа является важным фактором защиты от вирусной инфекции на первом уровне. Защита верхних и нижних отделов респираторного тракта осуществляется также разными субпопуляциями лимфоцитов, которые контролируются интерфероном 1 го типа. Главными эффекторами противовирусного клеточного ответа в нижних отделах респираторного тракта являются вирусспецифические цитотоксические лимфоциты (ЦТЛ) СD8+, правда, накопление этих клеток требует определенного времени. Генерация ЦТЛ CD8+ более успешна, если антигенпредставляющими клетками (АПК) служат дендритные клетки, способные к активации, под влиянием очень малого количества вирусного белка.
Снижение иммунологической резистентности и глубокое подавление функциональной активности различных компонентов иммунной системы приводят к возникновению вторичных бактериальных осложнений.
Таким образом, терапия гриппа и ОРВИ должна быть комплексной, адекватной этиологии и тяжести течения заболевания и направленной на все звенья патогенеза этого широко распространенного и нередко тяжелого заболевания. Особые требования должны предъявляться к этиотропным и патогенетическим средствам для лечения гриппа и ОРВИ.
Препараты, применяемые для терапии респираторных вирусных инфекций, должны способствовать элиминации возбудителя; стимулировать защитные силы организма; корректировать возникающие в процессе болезни функциональные нарушения.
Сегодня постоянно увеличивается арсенал лекарственных средств, используемых при гриппе и ОРВИ, отличающийся разнообразием и охватывающий все возможные способы влияния на инфекционный процесс. Он включает химиопрепараты этиотропного действия, средства для иммунокорригирующей, патогенетической и симптоматической терапии (табл. 1).
Сюда же относятся и антибиотики широкого спектра действия для профилактики и постгриппозных бактериальных осложнений [6].
Следует отметить значительный вклад академика АМН СССР А. А. Смородинцева, профессора Н. П. Чижова, а также многих других сотрудников НИИ гриппа СЗО РАМН в разработку противовирусных препаратов и стратегию их применения при ОРВИ и гриппе.
Казалось бы, совокупность указанных средств должна существенно снизить заболеваемость ОРВИ и гриппом, но, по нашему мнению, нет оснований быть удовлетворенными результатами клинического применения этих препаратов, поскольку не обеспечивается радикальный эффект, в результате ОРВИ и грипп продолжают оставаться малоконтролируемыми инфекциями [6]. Наиболее сложной является группа так называемых «часто болеющих детей», переносящих в течение года от 4 до 12 эпизодов ОРВИ, способствующих формированию хронических бронхолегочных заболеваний, к возникновению вторичной иммунодепрессии, а также поражению ЛОР-органов: гайморитов, тонзиллитов, отитов. Новорожденные и дети первых месяцев жизни защищены полученными от матери антителами ко многим респираторным вирусам и способны к адекватному иммунному ответу [17].
Противовирусные препараты — вещества, обладающие антивирусной активностью, представлены этиотропными средствами (химиопрепараты — истинные химические соединения различных классов), патогенетическими лекарственными средствами являются препараты неспецифического действия — интерфероны, их индукторы и, частично, иммунотропные препараты [4].
Индукторы интерферона — семейство высоко- и низкомолекулярных природных и синтетических соединений, их можно рассматривать как самостоятельный класс способных «включать» систему интерферона, вызывая в клетках организма синтез собственных (эндогенных) интерферонов. При индукции образуется смесь интерферонов (альфа/бета/гамма), обладающих противовирусным действием, регулирующих синтез цитокинов [6, 16].
Под термином «иммуномодуляторы» понимают группу лекарственных средств, которые при приеме в терапевтических дозах восстанавливают функцию иммунной системы.
Существует несколько способов контроля вирусных инфекций. Неспецифический тип контроля, обеспечиваемый препаратами неспецифического действия (интерфероны, их индукторы и иммунотропные препараты), является наиболее эффективным, его антивирусный спектр очень широкий, но длительность эффекта короткая. Специфический тип контроля обеспечивается вакцинацией против основных заболеваний, согласно Национальному календарю прививок, его эффективность и длительность эффекта высокая, но спектр узкий. Химический тип контроля реализуется химиопрепаратами, активность узкая, длительность высокая [6, 17].
Химиопрепараты являются средством этиотропной терапии заболеваний дыхательных путей, поэтому основным показателем их клинической пригодности служит химиотерапевтический индекс (отношение специфической эффективности к токсичности). К основным недостаткам антивирусных химиопрепаратов относится узкий спектр действия и формирование резистентных вирусных штаммов, что сводит на нет эффективность терапии. Резистентность обусловлена мутациями в том вирусном белке, который является мишенью действия для препарата. Лекарственная устойчивость является результатом изменений наследственных свойств вирусов и развивается при многократном применении препаратов [5, 14].
Еще в 70 е годы прошлого столетия для лечения гриппа были предложены ингибиторы функции М2 белка — препараты первой группы, препараты адамантанового ряда: римантадин, амантадин, а несколько позже появилась новые лекарственные формы римантадина — Альгирем и Орвирем. Альгирем — это полимерный препарат с улучшенными фармакологическими свойствами. Все эти препараты блокируют места связывания вируса с поверхностью клеточной мембраны. Подавление репродукции вируса гриппа сопровождается индукцией интерферона как второго уровня защиты, усиливая химиотерапевтическое действие препарата. Нежелательные эффекты римантадина возникают при длительном назначении высоких доз или при их кумуляции в организме. Более того, в последние годы появились сведения об устойчивости штаммов вируса гриппа А к этим препаратам. Резистентность препарата обусловлена мутациями в положениях 26, 27, 30, 34 М2 белка.
Разработка ингибиторов нейраминидазы (осельтамивира и занамивира) явилась новым значительным достижением в области фармакотерапии гриппа. Известно, что нейраминидаза — это фермент, играющий определенную роль в начальных стадиях проникновения вируса в клетку и контролирующий процесс почкования и высвобождения вирусных частиц от мембран инфицированных клеток. Еще в 1999 г. появился первый ингаляционный ингибитор нейраминидазы — занамивир (Реленза). Препарат обладает низкой системной биодоступностью, выводится почками и не обладает лекарственным взаимодействием.
Как показали многочисленные исследования, применение препарата Релензы в период эпидемического подъема заболеваемости гриппом приводило к сокращению продолжительности заболевания, уменьшению тяжести и выраженности ряда симптомов. Было показано, что при гриппе В препарат Реленза был более эффективен, чем Тамифлю. Однако этот препарат не рекомендован к применению у детей до пяти лет, что несколько снижает возможность его использования. Первый пероральный ингибитор нейраминидазы, препарат Тамифлю (осельтамивир), также был синтезирован в 1999 г. В многочисленных исследованиях была доказана противовирусная активность препарата Тамифлю в отношении гриппа А и B. В исследованиях было показано, что препарат максимально эффективен при раннем начале терапии. При приеме препарата могут наблюдаться некоторые диспепсические явления. Появились сообщения о новых препаратах, названных FluNet, Перамивир. Их клиническая эффективность распространяется не только в отношении вирусов гриппа типа А и В, но и против вирусов, вызывающих и другие ОРВИ.
Наиболее распространенным отечественным этиотропным противовирусным препаратом является Арбидол. По своему строению он близок к известному противовоспалительному препарату индометацину и относится к классу индолов. Арбидол активен в отношении вирусов гриппа типа А и В, включая подтипы H1N1, H2N2, H3N2 и H5N1 и ряда других возбудителей ОРВИ. Арбидол относится к ингибиторам «слияния фузии». Мишенью действия Арбидола является поверхностный белок вируса гриппа гемагглютинин. Препарат взаимодействует с гемагглютинином вируса гриппа, увеличивая его устойчивость к конформационным изменениям, индуцированным низким pH, и, как следствие, ингибирует процесс слияния оболочки вируса с мембранами эндосом, предотвращая проникновение вируса в клетку [3]. Арбидол является наиболее изученным препаратом, который по механизму действия можно отнести к новой категории лекарственных средств типа фармакологических шаперонов [6].
Проведенными доклиническими исследованиями установлено, что препарат Арбидол благодаря особенностям своего химического строения относится к препаратам с низкой токсичностью (ЛД > 3000 мг/кг массы тела животных). Показана хорошая переносимость препарата различными животными, отсутствие аллергогенного, мутагенного и тератогенного действия. Препарат прошел и большие клинические испытания с участием более чем 14 тысячи пациентов. Его использовали в период эпидемии гриппа А и В, в том числе и в период эпидемического сезона гриппа 2009–2010 гг. Как показали клинические исследования, Арбидол сокращает общую продолжительность заболевания, выраженность и длительность отдельных симптомов гриппа, а также способствует снижению риска развития постгриппозных осложнений, в том числе и у пожилых пациентов.
Наибольший интерес представляют данные о возможности формирования резистентных штаммов вируса под воздействием препарата. Установлено, что, несмотря на широкое использование Арбидола, до настоящего времени не зарегистрировано ни одного резистентного к Арбидолу штамма вируса гриппа. Таким образом, учитывая широкий спектр действия Арбидола, его высокий уровень безопасности, хорошую переносимость и высокую эффективность, можно рекомендовать использование препарата для лечения гриппа и других ОРВИ как в период эпидемической вспышки, так и в межэпидемический период. Вместе с тем применение только этиотропных средств при повышенной заболеваемости (эпидемии) гриппом и ОРВИ недостаточно, что показал сезон 2009/10 года (табл. 2).
Максимальный клинический эффект при лечении гриппа и ОРВИ негриппозной этиологии может быть получен при сочетанном применении химиопрепаратов с препаратами неспецифического действия либо при использовании только препаратов патогенетической направленности: интерферонов их индукторов и иммуномодуляторов, обладающих противовирусной активностью.
Представляется закономерным включение индукторов интерферона 1 го и 2 го типа, к которым и относится Циклоферон, Амиксин, Кагоцел, Ларифан и др., в комплексное лечение гриппа и ОРВИ.
Индукторы интерферона обладают универсально широким диапазоном антивирусной активности (этиотропное действие) и выраженным иммуномодулирующим эффектом, не обладают антигенностью, синтез эндогенного интерферона сбалансирован, контролируется организмом, предотвращая побочные эффекты, характерные для экзогенно вводимых интерферонов. Однократное введение индуктора приводит к длительной циркуляции эндогенного интерферона (при введении циклоферона до 72 часов, а при введении Амиксина — до 48 часов, Кагоцела до пяти суток) [4, 6–17].
Наиболее перспективным и безопасным для применения в детской практике является отечественный препарат Циклоферон. Взаимодействие при высокой концентрации препарата с ДНК в клетках индуцирует транскрипцию генов, препарат транспортируется в ядро и ядрышки, где происходит их накопление, увеличивая время пребывания препарата в клетках, повышая интерферонпродуцирующую активность. Достоинством циклоферона является его полифункциональность — сочетание широкого спектра фармакологических эффектов.
Нормализация показателей клеточного иммунитета и концентрации иммуноглобулина А наблюдается при комбинированном применении Циклоферона и Биовестина-лакто. Увеличивается число детей, не болеющих ОРВИ в течение 3–6 месяцев после приема препаратов, обеспечивается снижение повторных ОРВИ и осложнений, снижается кратность (в 2,2 раза) и длительность острых эпизодов (на 2,7 дня), восстанавливается нормальная флора слизистых оболочек носа и зева. Как показали многочисленные исследования, Циклоферон обладает эпидемиологической эффективностью (индекс эффективности 2,9 при колебаниях от 2,4 до 3,4, при показателе защиты от 58,5% до 67,1%), отмечено снижение уровня заболеваемости в 2,9 раза. Кроме того, Циклоферон обладает цитопротективным действием на слизистую оболочку полости носа, снижает степень деструкции плоского и цилиндрического эпителия, повышает содержание лизоцима, увеличивает уровень S-IgA в слюне.
При включении Циклоферона в терапию микоплазменной инфекции сокращается лихорадочный период, интоксикация, уменьшается длительность катарального симптома, бронхиальной обструкции (в среднем на 3–1,6 дня). Улучшение клинической симптоматики происходит на фоне усиления макрофагальной активности, активации синтеза интерферона (в 1,5–1,9 раза), снижения уровня TNF, нарастания концентрации иммуноглобулина А, включая и секреторный его компонент, у 67–87% пациентов [8].
В период повышенного подъема заболеваемости гриппом A/H1N1 (sw)/09/04 осенью 2009 года проведена оценка эффективности Циклоферона. При своевременно начатом лечении, у взрослых больных уменьшался синдром интоксикации, исчезали катаральные явления к пятому дню болезни. Снижение температурной реакции отмечено на вторые сутки, а ее нормализация наступала к четвертым суткам приема препарата, без использования антибактериальных средств. Защита от гриппа и ОРВИ наблюдалась у 76,5% медицинских работников, контактирующих с больными гриппом и ОРВИ в осенний период 2009 года [19].
К поздним индукторам интерферона относится наш отечественный препарат Амиксин. Амиксин — это современный препарат, обладающий прямым противовирусным эффектом и одновременно способностью стимулировать выработку собственного интерферона в человеческом организме. Действующее вещество Амиксина — тилорон — усиливает образование в организме интерферонов не только клетками иммунной системы (лейкоцитами), но и клетками печени, а также кишечника. Иммуномодулирующий эффект Амиксина выражается в усилении образования антител (в зависимости от дозы препарата), восстановлении нормального баланса между Т-хелперами и Т-супрессорами, повышении активности клеток иммунной системы.
Амиксин способствует образованию позднего интерферона, пик его продукции приходится на 18 часов от момента введения препарата. Полностью исчезает из кровотока к 48 часам (рис.).
Препарат рекомендован для лечения гепатита А, В, энтеровирусных инфекций, для профилактики ОРЗ и гриппа, лечения хламидиоза, герпеса, энцефалитов, цитомегаловирусной инфекции.
Препарат при многократном введении в дозах, в несколько раз превышающих рекомендованные в настоящее время терапевтические дозы, может кумулироваться организмом и проявлять токсичность (химико-терапевтический индекс 2–4). При рациональном применении Амиксина в соответствии с инструкцией по медицинскому применению, введение препарата не влияет на параметры крови и хорошо переносится больными.
Из иммунотропных препаратов, обладающих интерферониндуцирующей активностью, следует остановиться на Имунофане, Бронхо-мунале, Рибомуниле, ИРС-19. Мишенью для препаратов являются фагоцитарные клетки. Препараты повышают функциональную активность фагоцитов, синтез провоспалительных цитокинов, усиливают активность естественных (натуральных) киллеров. Препараты рекомендуются для коррекции иммунного дисбаланса, профилактики и лечения инфекционно-воспалительных заболеваний ЛОР-органов у детей [16–17].
Рибомунил, Имунофан, ИРС-19, Имудон также являются средством патогенетической терапии. Препараты представляют собой микробные лиофилизированные лизаты, эффект которых направлен на повышение антиинфекционной и противовоспалительной активности организма. Иммуностимулирующее действие препаратов выражается в стимуляции иммунотропных клеток, повышая активность клеток фагоцитов ретикулярной системы эндотелия. Иммуностимулирующие препараты оказывают влияние на фагоцитирующие клетки (нейтрофилы, моноциты), влияя на окислительный метаболизм полиморфно-ядерных нейтрофилов, а также лимфоциты.
Кроме этого, отмечается увеличение содержания в слюне лизоцима, обладающего бактерицидной активностью. При воспалении слизистой оболочки дыхательных путей (ларингит, трахеит, бронхит) важное значение имеет прием противокашлевых препаратов центрального действия (при сухом непродуктивном кашле, а также при продуктивном кашле, когда он ухудшает качество жизни пациента). В этих случаях возникает проблема выбора препарата, способного снять раздражение дыхательных путей и одновременно облегчить отхождение мокроты. Существует ряд противокашлевых, муколитических и отхаркивающих препаратов отечественного и зарубежного производства. К таким препаратам относятся: Коделак Бронхо, Стоптуссин, Линкас, Гербион.
Коделак Бронхо — это комбинированный препарат, оказывающий муколитическое, противовоспалительное и отхаркивающее действие. Препарат назначается детям с 12 летнего возраста и взрослым. Применение его не рекомендуется у беременных, кормящих матерей и у лиц с заболеваниями печени.
Стоптуссин повышает секрецию бронхиальных желез и снижает вязкость слизи. Повышение секреции вызывается как прямым действием препарата на бронхиальные железы, так и рефлекторным путем, за счет стимуляции афферентных парасимпатических волокон, оказывающих влияние на дыхательный центр.
Сироп Линкас — комплексный фитопрепарат, действие которого обусловлено свойствами входящих в его состав компонентов: адхатоды сосудистой, солодки гладкой, перца длинного, фиалки душистой, иссопа лекарственного, алтея лекарственного, зифуса настоящего, альпинии галанга. Сироп Линкас уменьшает кашель и облегчает боль в горле, обладает отхаркивающим и муколитическим действием.
Для лечения кашля с первых дней жизни можно использовать бальзамы и сиропы Эвкабал, его натуральные фитокомпоненты безвредны, поэтому применяются для лечения больных любого возраста. Бальзам можно использовать даже для лечения детей, начиная с трех месяцев, а сироп — с 6 месячного возраста.
К сосудосуживающим назальным препаратам относится препарат, содержащий адреномиметик альфа-ксилометазолин (Ксимелин спрей в дозировке 0,5% — для детей от двух до шести лет; спрей 0,1% — для детей старше 9 лет). Появился новый Ксимелин Эко — в виде дозированного спрея, в двух дозировках: 0,05% и 1%, с двух до 10 лет, и 0,1% — старше 10 лет и взрослым. Препарат не содержит консервантов, поэтому его можно использовать для лиц с атопическим состоянием.
Таким образом, список лекарственных препаратов, разрешенных для применения, постоянно расширяется, эти препараты занимают достойное место, обеспечивая улучшение качества оказания медицинской помощи больным с ОРВИ и гриппом.
Литература
- Вершинина Е. Н. Автореф. дисс. … к.м.н. СПб, 2006.
- Деева Э. Г. Грипп. На пороге пандемии. М., 2008.
- Дондурей Е. А. с соавт. Детские инфекции. 2007, № 2, 35–38.
- Ершов. Ф. И., Романцов М. Г. Антивирусные средства в педиатрии. М.: Издательский дом «Русский врач», 2005.
- Железникова Г. Ф., Иванова В. В., Монахова Н. Е. Варианты иммунопатогенеза острых инфекций у детей. СПб: Фолиант, 2007.
- Киселев О. И., Ершов Ф. И., Быков А. Т., Покровский В. И. Пандемия гриппа 2009/2010: противовирусная терапия и тактика лечения. СПб: А-Принт, 2010.
- Кондратьева Е. И., Шемякина Т. В., Голикова Е. В. // Педиатрия. 2007, № 2, 76–80.
- Королева Е. Г., Осидак Л. В. Вестник Санкт-Петербургской государственной медицинской академии им. И. И. Мечникова. 2007, № 4, 38–43.
- Логинова С. Я., Борисевич С. В., Максимов В. А., Бондарев В. П. // Антибиотики и химиотерапия. 2009, № 3–4, 11–14.
- Лыкова Е. А., Воробьев А. А., Боковой А. Г. // Журн. эпидемиологии, микробиологии и иммунобиологии. 2001, № 2, 65–67.
- Малахов А. Б. Лечащий Врач. 2007, № 7, 28–32.
- Минаева Н. В., Львова И. И. // Вестник Санкт-Петербургской государственной медицинской академии им. И. И. Мечникова. 2006, № 4, 240–241.
- Минаева Н. В. Автореф. дисс. … д.м.н. Пермь, 2006.
- Рамазанова З. К. Автореф. дисс. … к.м.н. М., 2007.
- Романцов М. Г. Респираторные заболевания у детей: этиопатогенез, клиника, фармакотерапия. М.: Издательский дом «Русский врач», 2003.
- Романцов М. Г., Горячева Л. Г., Коваленко А. Л. Противовирусные и иммунотропные препараты в детской практике. СПб: МедиКа, 2009.
- Романцов М. Г., Ершов Ф. И. Часто болеющие дети. Современная фармакотерапия. М.: Издательская группа «ГЭОТАР-Медиа», 2009.
- Романцов М. Г., Селькова Е. П., Гаращенко М. В. // Антибиотики и химиотерапия. 2009, № 9–10, 37–42.
- Романцов М. Г., Голофеевский С. В. //Антибиотики и химиотерапия. 2010, № 1–2, 30–36.
- Сарвилина И. В. // Вестник Санкт-Петербургской государственной медицинской академии им. И. И. Мечникова. 2007, № 1, 30–35.
- Шульдяков А. А. Эффективность циклоферона при проведении экстренной профилактики ОРВИ в организованных коллективах. Методические рекомендации для врачей. СПб, 2007.
О. И. Киселев*, доктор медицинских наук, профессор, академик РАМН
Т. В. Сологуб**, доктор медицинских наук, профессор
М. Г. Романцов**, доктор медицинских наук, профессор
*ГУ НИИ гриппа МЗ РФ, **СПбГМА им. И. И. Мечникова, Санкт-Петербург
Контактная информация об авторах для переписки: tomarasologub@rambler.ru
Аргументы против интриг . Этиотропной терапии гриппа и ОРВИ альтернативы нет
Статьи
Опубликовано в «Медицинская газета», №26, 10.04.2015, стр.7
Этиотропной терапии гриппа и ОРВИ альтернативы нет
В программе прошедшего в Москве IX Национального конгресса терапевтов значилось немало мероприятий, посвящённых терапии и профилактике острых респираторных вирусных инфекций (ОРВИ). Особое внимание специалистов (о чём свидетельствовал полный Большой зал Международного выставочного центра «Крокус Экспо») привлёк научно-клинический симпозиум с интригующим названием «Особенности национальной практики лечения респираторно-вирусных заболеваний. Скандалы. Интриги. Исследования. Чем руководствоваться врачу?»
Симпозиум прошёл под председательством доктора медицинских наук, профессора, заведующей кафедрой инфекционных болезней медико-профилактического факультета Первого МГМУ им. И.М.Сеченова Елены Волчковой. В своём вступительном слове Елена Васильевна пояснила, что тематика симпозиума и выбор его названия обусловлены реалиями нашего сложного времени. Во-первых, в соответствии с реформой здравоохранения основная тяжесть медицинского обслуживания населения, в том числе инфекционных больных, ложится на плечи врачей первичного звена (участковых терапевтов, семейных докторов, педиатров и т.д.). Во-вторых, в нынешней сложной экономической ситуации медицина, равно как и пациенты, не становится богаче, поэтому необходимы строгие критерии в выборе назначаемых лекарственных средств. В-третьих, в Министерстве здравоохранения РФ готовится документ, в котором будут перечислены препараты с доказанной эффективностью, и есть смысл подробнее рассказать о том, что такое область доказательности применительно к респираторно-вирусным инфекциям и гриппу.
Как укротить аденовирус
Первый доклад сделал представитель Военно-медицинской академии им. С.М.Кирова (ВМА) кандидат медицинских наук Николай Львов (Санкт-Петербург). Он остановился на роли аденовирусной инфекции в формировании заболеваемости ОРВИ, а также особенностях её течения и обоснованной тактике лечения.
По данным клиники инфекционных болезней ВМА, отметил Николай Иванович, аденовирусная инфекция стала этиологическим фактором в 51% случаев ОРЗ в эпидсезон 2012-2013 гг. и в 53,9% случаев в 2013-2014 гг.
К основным диагностическим критериям аденовирусных заболеваний (АДВЗ) относятся такие факторы, как формирование коллективов, эпидемические сезоны весна-лето и осень-зима, переохлаждение, волнообразная лихорадка, респираторные синдромы (преобладает фарингит), нереспираторные синдромы (тонзиллит, конъюнктивит, лим-фаденопатия и др.). Особенно были отмечены склонность к затяжному и рецидивирующему течению аденовирусных заболеваний и частое развитие пневмоний (17,3-17,8%).
В настоящее время Управление по контролю качества пищевых продуктов и лекарственных средств США (FDA) не одобрило ни одного препарата для лечения аденовирусной инфекции. Однако в мировой клинической практике ряд препаратов используется в первой линии терапии АДВЗ. Ещё несколько противовирусных средств в настоящее время проходят клинические испытания. В ряду перспективных — умифеновир (Арбидол), представляющий собой ингибитор слияния вирусных частиц с мембраной эндосом, расположенных в клетке-мишени. Этот препарат уже включён в анатомо-терапевтическо-хи-мическую (АТХ) классификацию ВОЗ в группу противовирусных препаратов прямого действия под собственным кодом J05AX13. Докладчик особенно подчеркнул, что умифеновир относится к этиотропным препаратам прямого вирусоспецифического действия, тогда как интерфероны, индукторы интерферонов и миелопротекторы обладают непрямым противовирусным действием.
Опыт, полученный в клинике инфекционных болезней ВМА, свидетельствует о существенном лечебном и профилактическом эффекте умифеновира при терапии АДВЗ. Достоверно уменьшается частота развития пневмоний, затяжного течения, ближайших и отдалённых рецидивов.
Заключая своё выступление, Н.Львов дал следующие рекомендации. Противовирусная терапия показана больным АДВЗ средней тяжести (с учётом высокой вероятности осложнений) и высокой степени тяжести. Препаратом выбора для лечения АДВЗ средней тяжести является уми-феновир (Арбидол). Назначать этиотроп-ные противовирусные препараты в комбинации с индукторами интерферонов следует с учётом фармакодинамики последних.
В первые 48 часов
Презентация Елены Волчковой называлась «Иммунопатогенез гриппа. От правильного понимания к эффективному лечению. О достоверных источниках информации для врача».
Касаясь вопросов патогенеза гриппа, Елена Васильевна напомнила аудитории, что вирусная РНК играет роль в инициации острой фазы заболевания и индуцирует синтез цитокинов. Основные симптомы заболевания связаны с повышением уровня провос-палительных цитокинов в первые сутки заболевания.
ВОЗ рекомендует для лечения гриппа применение этиотропных химиопрепаратов, блокирующих репликацию вируса, то есть противовирусных средств прямого действия. Противовирусная терапия (ПВТ) должна начинаться как можно раньше с момента первых симптомов, желательно в первые 48 часов. ПВТ снижает риск развития осложнений, сокращает период лихорадки и других симптомов, что клинически доказано.
К противогриппозным средствам прямого действия относятся ингибитор входа в клетку умифеновир (Арбидол), ингибитор выхода из эндосомы римантадин, ингибиторы выхода из клетки осельтамивир (Тамифлю), зана-мивир (Реленза).
Профессор Волчкова перечислила ряд неоспоримых фактов, касающихся умифеновира. Так, данные по препарату, полученные in vitro, воспроизведены в зарубежных лабораториях и подтверждены in vivo. Эффективность умифеновира доказана в рандомизированных двойных слепых клинических исследованиях. Их результаты опубликованы в авторитетных специализированных изданиях и включены в Кохра-новскую базу данных (Cochrane Central Register of Controlled Trials).
Елена Васильевна сделала акцент на том, что в Российской Федерации зарегистрирован ряд отечественных препаратов для лечения гриппа. Однако практически все они косвенного действия. Исключение — умифеновир (Арби-дол). Индукторы интерферонов и иммуностимуляторы, отметила докладчик, не соответствуют требованиям ВОЗ и международной практике по лечению гриппа, поскольку не имеют прямого противовирусного действия. Их применение сопряжено с опасностью так называемого цитокинового шторма, а эффективность зависит от фонового состояния иммунного ответа. Паллиативное лечение гриппа (иммуностимуляторы, индукторы интерферонов, гигиена сна, диета и т.д.) возможно, но оно не является заменой этиотропной терапии, — заключила профессор Волчкова.
Через призму доказательств
Взглянуть на противогриппозные препараты с точки зрения доказательной медицины, а также оценить объективные критерии выбора препарата при гриппе и ОРВИ предложила аудитории доктор биологических наук, заведующая лабораторией экспериментальной вирусологии НИИВС им. И.И.Мечникова Ирина Ленёва.
К важнейшим факторам, определяющим выбор этиотропного противогриппозного препарата, относятся его безопасность, возникновение резистентности, широта спектра действия. Основываясь на этих критериях, Ирина Анатольевна дала оценку соответствующим лекарственным средствам.
Как известно, приём риман-тадина может стать причиной нарушений со стороны ЦНС; осельтамивир редко, но вызывает тошноту и рвоту. В то же время из побочных эффектов умифеновира зафиксированы случаи индивидуальной непереносимости.
Количество штаммов вируса гриппа, резистентных к ри-мантадину, возросло с 20% в 2003 г. до 98% в 2005-2009 гг.
Пандемический вирус 2009А/ H1N1 чувствителен к осельтами-виру, однако в 2014 г в Японии на о. Хоккайдо, в Австралии и во Вьетнаме выделено 30-60% устойчивых штаммов. Умифено-вир же действует на большинство ремантадин- и осельтамивир-резистентных штаммов. Мутанты, устойчивые к умифеновиру (Арбидолу), получены только в опытах in vitro (их устойчивость обусловлена мутациями в белке мишени НА2).
Если у римантадина и всех препаратов адамантанового ряда отсутствует активность в отношении вируса гриппа В, уми-феновир активен в отношении вирусов гриппа А и В и других возбудителей ОРВИ. Широта спектра действия умифеновира позволяет рассматривать его как препарат, лечение которым заболеваний с симптомами ОРВИ можно начинать без проведения предварительной лабораторной диагностики.
Далее И.Ленёва охарактеризовала доказательную базу уми-феновира. За период с 1980 по 1995 г. прошли государственные клинические испытания препарата, в которых приняли участие тысячи пациентов. По их результатам в 1995 г. умифеновир был утверждён для лечения и профилактики у взрослых и детей. Пострегистрационные исследования велись по когортам (то есть по группам риска). Особое значение имело фармакоэпи-демиологическое исследование ЭГИДА (3790 пациентов), в ходе которого умифеновир впервые изучался в условиях пандемии гриппа.
В завершение доклада И.Ленёва сообщила, что в 2012 г. инициировано новое двойное слепое рандомизированное плацебоконтро-лируемое многоцентровое клиническое исследование по изучению эффективности и безопасности препарата Арбидол при лечении и профилактике гриппа и других ОРВИ с участием 850 пациентов. Исследование получило название АРБИТР. Промежуточные результаты исследования уже получены и опубликованы в журнале «Терапевтический архив» № 1 за текущий год.
В конце мероприятия докладчики ответили на вопросы, поступившие от участников симпозиума.
Подготовил Евгений РЯБЦЕВ.
Фото Юрия ЛУНЬКОВА.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Грипп у взрослых
Версия: Клинические рекомендации РФ 2022 (Россия)
Категории МКБ:
Грипп, вирус не идентифицирован (J11), Грипп, вызванный идентифицированным вирусом гриппа (J09), Грипп, вызванный идентифицированным вирусом гриппа (J10)
Разделы медицины:
Инфекционные и паразитарные болезни
Общая информация
Краткое описание
Разработчик клинической рекомендации:
- Национальная ассоциация специалистов по инфекционным болезням имени академика В. И. Покровского (НАСИБ)
- Общероссийская общественная организация «Российское научное медицинское общество терапевтов» (РНМОТ)
Одобрено Научно-практическим Советом Минздрава РФ 27 декабря 2022 г.
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 июня 2022 года – с 1 января 2024 года.
Клинические рекомендации
Грипп у взрослых
Возрастная категория: Взрослые
Пересмотр не позднее: 2024
Дата размещения: 20.01.2023
Статус: Действует
ID: 749
Определение заболевания или состояния (группы заболеваний или состояний)
Грипп (Grippus, Influenza) — острая инфекционная болезнь с аэрозольным механизмом передачи возбудителя, характеризующаяся массовым распространением, кратковременной лихорадкой, интоксикацией и поражением респираторного тракта [1−5, 62].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
J09 – Грипп, вызванный выявленным вирусом зоонозного или пандемического гриппа
J10 – Грипп, вызванный идентифицированным вирусом сезонного гриппа
J11 – Грипп, вирус не идентифицирован
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
[1−5, 12, 13, 62]
-
По течению:
1. Типичное (манифестное);
2. Атипичное (бессимптомное, стертое).
-
По тяжести (Приложение А3):
1. Легкая степень тяжести;
2. Средняя степень тяжести;
3. Тяжелая степень тяжести;
4. Очень тяжелая степень тяжести (гипертоксическая).
-
По характеру течения:
1. Неосложненное;
2. Осложненное;
2.1 Специфические осложнения (вирус-ассоциированные)
2.2 Неспецифические осложнения:
2.2.1 Бактериальные осложнения
2.2.2. Обострение/декомпенсация хронических заболеваний.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Возбудителями гриппа являются РНК-содержащие вирусы, которые входят в семейство ортомиксовирусов (Оrthomyxoviridae). Семейство включает несколько родов, в том числе поражающие человека [1 – 3, 62]:
1. Род Influenzavirus A – вирусы гриппа типа A,
2. Род Influenzavirus B – вирусы гриппа типа B,
3. Род Influenza С – представлен вирусом гриппа типа С.
Основные поверхностные белки представлены:
- Гемагглютинином (НА) – ответственным за прикрепление и проникновение вируса в клетку, а также за «раздевание» вируса, то есть освобождение рибонуклеиновой кислоты. НА состоит из двух субъединиц НА1 и НА2. Изменения в сайте расщепления НА приводят к изменению инфекционной активности вируса. Гемагглютинин является основным иммуногеном и вызывает индукцию вирус-нейтрализующих, антигемагглютинирующих антител.
- Нейраминидазой (NА) – белком, ответственным за инвазию вируса в слизистые оболочки дыхательных путей и отделение почкующихся вирионов от клеточной стенки. Определенные изменения (мутации) в структуре белка приводят к формированию резистентности к селективным ингибиторам нейраминидазы.
В настоящее время на основе свойств гемагглютинина выделяют 18 подтипов вируса гриппа А (обозначаемые как Н1, Н2, …, Н18). Белок нейраминидазы имеет и 11 вариантов (N1, N2, …, N11) [7 – 12, 62]. Вирусы гриппа А широко распространены в природе среди разных видов птиц и млекопитающих. Характерной особенностью вирусов гриппа, особенно типа A, является изменчивость поверхностных гликопротеинов НА и NА.
Для вируса гриппа типа A возможны два вида изменчивости: дрейф – точечные мутации в вирусном геноме с соответствующими изменениями в гемагглютинине или нейраминидазе и шифт- реассортация РНК сегментов, что происходит, благодаря сегментированному строению РНК при одновременном заражении клетки разными субтипами вирусов гриппа [4,12, 23, 62].
Все известные пандемии гриппа были вызваны шифтовыми вариантами вируса гриппа А, имеющими антигенные формулы: A/H1N1, A/H2N2 и A/H3N2.
Заболевания, вызываемые вирусами гриппа типов B и C, встречаются только в популяции людей. Антигенная структура вирусов гриппа типа B изменяется только путем дрейфа [24 – 28]. Вирусы гриппа B не вызывают пандемии, но являются возбудителями крупных вспышек и эпидемий.
Вирус гриппа типа C, имеет только один поверхностный антиген (гликопротеин гемагглютинин-эстераза) [29, 30]. Грипп C не приводит к эпидемическим вспышкам, заболевания носят спорадический характер, но среди маленьких детей вирус гриппа C вызывает локальные вспышки. Наиболее тяжело инфекция протекает у детей младшего возраста.
Даже минимальные изменения в структуре нейраминидазы и/или гемагглютинина, приводят к возникновению заболевания, т.к. анамнестические антитела против новых вирусов не активны. Этой способностью к изменчивости определяется возникновение гриппозных эпидемий и пандемий.
Вирус гриппа избирательно поражает эпителиальные клетки респираторного тракта (преимущественно трахеи). Ведущее значение в патогенезе гриппа имеют эпителиотропные и токсические свойства вирусов гриппа, а также аллергизация макроорганизма антигенами возбудителя.
Соответствие клинических синдромов патогенетическим механизмам и морфологическому субстрату [48] представлено в Приложении А3.
Высокая патогенность вируса гриппа А может быть обусловлена и наличием мутаций, в частности в гене гемагглютинина H D222G, что приводит к увеличению сродства H вируса гриппа к альфа-(2-3)-сиалогалактазидам нижних отделов дыхательных путей и легких, расширению рецепторной специфичности, развитию поражения легких [43, 44, 49].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Источником инфекции является больной человек в остром периоде заболевания (первые 5 – 7 дней болезни), в том числе с легкой или бессимптомной формой, реже – реконвалесцент, выделяющий вирус, в среднем, в течение двух недель от начала заболевания.
Механизмы и пути передачи вируса гриппа:
1. Аэрогенный механизм реализуется воздушно-капельным и воздушно-пылевым путями передачи. Возбудитель вируса гриппа распространяется при разговоре, кашле, чихании. Максимальное его количество содержится в крупнокапельной фазе аэрозоля, выделяемого больным. Радиус рассеивания вируса составляет 2 – 3 м.
2. Контактно-бытовой механизм имеет значительно меньшее эпидемиологическое значение. Реализуется через предметы обихода, соски, игрушки, белье, посуду.
Длительность выживания возбудителей во внешней среде с сохранением вирулентных и патогенных свойств зависит от условий внешней среды: для вирусов гриппа она варьирует от нескольких часов до 7 – 12 дней.
Восприимчивость к вирусу гриппа всеобщая. В течение жизни человек многократно встречается с вирусами гриппа, что не исключает восприимчивость к появляющимся новым штаммам.
По интенсивности проявлений эпидемического процесса принято выделять следующие варианты: спорадическая заболеваемость, вспышки, эпидемии и пандемии.
Продолжительность эпидемий гриппа в крупных городах в среднем составляет 8 недель. При этом переболевает 4 – 8 % населения.
Пандемии вызываются, как правило, новыми шифтовыми вариантами вируса гриппа, к которым восприимчива подавляющая часть населения. Пандемический вирус имеет глобальное распространение и поражает 10 и более процентов населения и вызывает заболевания в очень тяжелой форме.
По данным Всемирной организации здравоохранения (ВОЗ), во всем мире ежегодные эпидемии гриппа приводят примерно к 3 – 5 млн. случаев тяжелых форм заболевания и к 250 – 500 тыс. случаев смерти.
Оценку влияния эпидемий гриппа на смертность населения принято проводить по показателю «дополнительной» смертности.
Показатель «дополнительной» смертности населения изменяется ежегодно в зависимости от особенностей прошедшей эпидемии [57, 58]. Этот показатель рекомендуется ВОЗ использовать в качестве оценочного показателя прошедшего эпидсезона гриппа в каждой стране [59, 60]. Среди всех классов заболеваний основное место в структуре «дополнительной» смертности от гриппа занимает класс болезней органов кровообращения (ишемическая болезнь сердца (ИБС), гипертоническая болезнь (ГБ), гнойный миокардит, перикардит, септический эндокардит), а затем класс болезней органов дыхания (внебольничная пневмония, хронический бронхит, эмфизема, хронические обструктивные болезни легких (ХОБЛ), бронхиальная астма). Среди других классов болезней можно отметить влияние эпидемий гриппа на повышение смертности от злокачественных новообразований (преимущественно в группе лиц старше 50 лет), энцефалитов и менингоэнцефалитов, сахарного диабета, болезни Паркинсона и иммунодефицитных заболеваний. Наиболее высокий показатель «дополнительной» смертности встречается у пациентов с сочетанной патологией: сердечно-сосудистыми заболеваниями и с заболеваниями легких (870 на 100 тыс. населения), сахарным диабетом и заболеваниями сердца (481 на 100 тыс. населения), против 2 на 100 тыс. населения среди здоровых взрослых без соматической патологии [58, 61].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
[1−5, 12, 13, 62]
Симптомы и признаки гриппа
Инкубационный период гриппа составляет от 1 до 4 дней, в среднем около 48 часов. В легких случаях многие симптомы похожи на симптомы простуды (например, боль в горле, ринорея); Также может возникнуть легкий конъюнктивит.
Типичный грипп у взрослых характеризуется внезапным появлением озноба, лихорадки, прострации, кашля и генерализованных болей (особенно в спине и ногах). Сильная головная боль, часто со светобоязнью и ретробульбарной болью. Вначале респираторные симптомы могут быть легкими, с перхотью в горле, жжением за грудиной, непродуктивным кашлем и иногда насморком. Позже заболевание нижних дыхательных путей становится преобладающим; кашель может быть стойким, хриплым и продуктивным.
Могут возникать желудочно-кишечные симптомы, которые, по-видимому, чаще встречаются у пандемического штамма H1N1 2009 года. У детей может быть выраженная тошнота, рвота или боль в животе, а у младенцев может быть синдром, подобный сепсису.
Через 2–3 дня острые симптомы быстро проходят, хотя лихорадка может длиться до 5 дней. Кашель, слабость, потливость и утомляемость могут сохраняться в течение нескольких дней, а иногда и недель.
При неосложненном гриппе характерны лейкопения с нейтропенией, а также относительный лимфоцитоз и моноцитоз. СОЭ у большинства больных нормальная. При рентгенологическом исследовании легких в остром периоде заболевания выявляют усиление сосудистого рисунка.
Группы высокого риска
Некоторые пациенты подвержены высокому риску осложнений от гриппа:
-
Дети < 5 лет; дети младше 2 лет подвергаются особенно высокому риску
-
Взрослые > 65 лет
-
Люди с хроническими заболеваниями (например, сердечно-легочными заболеваниями, сахарным диабетом, почечной или печеночной недостаточностью, гемоглобинопатиями, иммунодефицитом)
-
Женщины во 2 или 3 триместре беременности
-
Пациенты с расстройствами, нарушающими обработку респираторных секретов (например, когнитивная дисфункция, нервно-мышечные расстройства, инсульт, судорожные расстройства)
-
Пациенты ≤ 18 лет, принимающие аспирин (поскольку синдром Рея представляет собой риск)
-
Заболеваемость и смертность у этих пациентов могут быть связаны с обострением основного заболевания, острым респираторным дистресс-синдромом, первичной гриппозной пневмонией или вторичной бактериальной пневмонией.
Осложнения
Пневмония — одно из частых осложнений гриппа. Развившиеся на фоне вирусной инфекции пневмонии относят к первичным вирусно-бактериальным (чаще всего стрептококковой и стафилококковой этиологии). Они чаще развиваются у пациентов группы «высокого риска»: с хроническими заболеваниями легких и сердца, лиц пожилого возраста. Постгриппозные пневмонии развиваются в конце 1-й — начале 2-й недели болезни. Антибактериальное лечение дает хорошие результаты. Пневмонии могут иметь как интерстициальный, так и очаговый характер.
Тяжелое осложнение гриппа — ОНГМ. Для него характерны: сильная головная боль, рвота, судороги, оглушенность, потеря сознания, повышение АД, одышка, тахикардия, менингеальный синдром, застойные явления на глазном дне.
Частые осложнения гриппа — синуситы и отиты; реже — пиелонефрит и пиелоцистит. Возможны и другие осложнения: диэнцефальный синдром, менингоэнцефалит и астеновегетативный синдром. На тяжесть течения и исход болезни оказывают влияние сопутствующая хроническая патология и нейроэндокринные нарушения.
В период крупных эпидемий летальность не превышает 1–2%. Причиной смерти при тяжелой форме гриппа могут быть: отек мозга, геморрагический отек легких, острая сосудистая недостаточность.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза
Диагностика гриппа у взрослых производится на основании данных эпидемиологического и клинического анамнеза, клинического осмотра, лабораторных и специальных методов обследования и направлена на определение нозологии и клинической формы, тяжести состояния, выявление осложнений и показаний к терапии.
В период эпидемических подъемов заболеваемости гриппом окончательный диагноз «грипп» может быть установлен как на основании лабораторного подтверждения, так и на основании клинических и эпидемиологических данных[1].
[1] СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней». XXXIV. Профилактика гриппа и других острых респираторных вирусных инфекций (постановление Главного государственного санитарного врача РФ от 28.01.2021 г. № 2).
Жалобы и анамнез
-
Рекомендуется обратить внимание на наличие сроки появления повышенной температуры тела, интоксикации (слабость, снижение аппетита), жалоб на ломоту в мышцах и суставах, боль при движении глазных яблок, катаральные явления (насморк, боли в горле, кашель, царапающие боли за грудиной), боль в грудной клетке для определения тяжести и длительности заболевания [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4).
-
Рекомендуется обратить внимание на сведения эпидемиологического анамнеза о пребывание в очаге ОРВИ в период, соответствующий инкубационному периоду гриппа, на наличие контакта с пациентом гриппоподобным заболеванием (ГПЗ) или с пациентом (умершим) с лабораторно подтвержденным диагнозом грипп в течение срока менее чем 7 дней до появления первых клинических признаков болезни; оценить степень контакта с учетом состоявшегося механизма и пути передачи инфекции [1] [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
-
Рекомендовано обратить внимание на наличие эпидемического подъема заболеваемости гриппом для клинической диагностики заболевания [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
-
Рекомендуется обратить внимание на наличие вакцинопрофилактики гриппа у пациента для выявления риска тяжелого и осложненного течения заболевания [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
-
Рекомендуется обратить внимание на прием противовирусных препаратов для системного применения до обращения за медицинской помощью для решения вопроса о необходимости коррекции терапии [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
-
Рекомендуется обратить внимание на наличие сопутствующих хронических заболеваний или иных состояний (беременность) для выявления факторов риска развития тяжелого и осложненного течения заболевания [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
[1] Методические рекомендации N 01/7161–9–34 «Организация и проведение лабораторной диагностики заболеваний, вызванных высокопатогенными штаммами вируса гриппа А (H1N1), у людей» (утв. Главным государственным санитарным врачом Российской Федерации 24.05.2009) (Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 25 мая 2009 г. N 01/7170-9-32)
Физикальное обследование
-
Рекомендовано начать с общего осмотра с оценкой состояние кожных покровов и видимых слизистых оболочек: цвет (гиперемия, бледность, цианоз), влажность, отечность, инъекция сосудов склер; обращают внимание на наличие и характер одышки, мокроты, дистанционных хрипов, положение и поведение пациента для диагностики степени тяжести и характера течения заболевания [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
-
Рекомендовано оценить жизненно-важные показатели – частоту дыхательных движений (ЧДД), артериальное давление (АД), частоту сердечных сокращений (ЧСС), выполнить термометрию для определения степени тяжести заболевания, наличия осложнений и сопутствующих заболеваний [3, 35, 40, 42, 46, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Лабораторные диагностические исследования
1. Неспецифическая лабораторная диагностика
-
Рекомендовано выполнение общего (клинического) анализа крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы для диагностики, комплексной оценки степени тяжести болезни, своевременного выявления осложнений и неотложных состояний всем пациентам с подозрением на грипп [50−52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: при неосложненном течении гриппа характерны нормоцитоз или лейкопения, нейтропения, эозинопения, относительный лимфо- и моноцитоз. При бактериальных осложнениях (пневмония, синусит и т.д.) в крови нарастает лейкоцитоз, палочкоядерный нейтрофилез, увеличивается скорость оседания эритроцитов (СОЭ). При интерстициальном вирусном поражении легких характерны лейкопения, нейтрофилез с палочкоядерным сдвигом, анемия и тромбоцитопения.
-
Рекомендовано выполнение общего (клинического) анализа мочи для выявления наличия почечной дисфункции, декомпенсации сопутствующих заболеваний всем пациентам с подозрением на грипп [50−52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: при неосложненном течении гриппа патологических изменений нет; при выраженной лихорадке, интоксикационном синдроме – увеличение плотности мочи, невыраженные лейкоцитурия, протеинурия, цилиндрурия, носящие транзиторный характер, исчезают при нормализации температуры тела и купировании проявлений общей инфекционной интоксикации.
2. Специфическая лабораторная диагностика
Лабораторное обследование в целях идентификации возбудителя гриппа проводится в обязательном порядке при [1]:
− госпитализации больного по поводу ОРВИ верхних и нижних дыхательных путей (тяжелые и необычные формы заболевания);
− заболевании лиц с высоким риском неблагоприятного исхода гриппа и ОРВИ (в том числе беременных, лиц с хроническими заболеваниями сердца, легких, метаболическим синдромом и других);
− регистрации очагов ОРВИ с множественными случаями заболеваний в организованных коллективах взрослых с числом пострадавших 5 и более человек в один инкубационный период, заболевании лиц из организаций с круглосуточным пребыванием.
-
Рекомендуется вышеперечисленным группам пациентов с подозрением на грипп произвести забор клинического материала для [2] [50−52, 62, 63, 66–82]:
— Молекулярно-биологического исследования мазков со слизистой оболочки носоглотки и ротоглотки на вирус гриппа (Influenza virus)
— Молекулярно-биологического исследования бронхоальвеолярной лаважной жидкости, мокроты (индуцированной мокроты, фаринго-трахеальных аспиратов) на вирус гриппа (Influenza virus)
— Иммунохроматографического экспресс-исследования носоглоточного мазка, эндотрахеального аспирата, бронхоальвеолярной лаважной жидкости на вирусы гриппа A и B.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: оптимальный срок сбора клинического материала – в течение 3 суток после манифестации болезни1 или в первый день госпитализации (в более поздние сроки не исключена возможность суперинфекции при контакте с другими пациентами в стационаре), предпочтительно до начала противовирусной терапии. От одного больного забирается не менее трех видов клинического материала, обязательно -мазки из полости носа и ротоглотки, и носоглоточное отделяемое1. От одного больного отбирают две пробы: одну пробу для проведения первичного исследования материала методами ПЦР, вторую – для проведения вирусологического исследования. Все виды работ проводят с соблюдением противоэпидемического режима, в строгом соответствии с требованиями действующих нормативно-методических документов.
Правила забора материала для исследований представлены в Приложении А3
-
Рекомендовано иммунохроматографическое экспресс-исследование носоглоточного мазка на вирус гриппа А и B (обнаружение антигенов вируса гриппа) для ранней диагностики и скрининга гриппа на амбулаторном и стационарном этапах оказания помощи пациентам по клинико-эпидемиологическим показаниям и пациентам из групп риска с целью своевременного назначения этиотропной терапии [81, 83, 84, 199-204].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: для обнаружения антигенов вирусов гриппа А и В используется также метод ИФА. Тесты на основе иммунофлуоресценции (РИФ, ПИФ, РПИФ и др.) применяют для обнаружения в мазках из респираторного тракта антигенов вирусов, находящихся внутри клеток слизистой оболочки. Тесты используются только в эпидемиологических целях для массового скрининга, поскольку их аналитические характеристики могут варьировать в широких пределах, давать ложноотрицательные результаты (недостаточная чувствительность по сравнению с культуральными методами и ПЦР), и давать ложноположительные результаты в межэпидемический период (в силу недостаточной специфичности и субъективности интерпретации анализа)[1],[2]
-
Рекомендовано лицам с симптомами ОРВИ проведение молекулярно-биологического исследования мазков со слизистой оболочки носоглотки и ротоглотки на вирусы гриппа А, В (Influenza virus А, В) с целью своевременного назначения этиотропной терапии [50−52, 62, 63, 74–82].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: ПЦР наиболее эффективный метод, который позволяет обнаружить нуклеиновые кислоты вируса в среднем до 7 дней, и максимум – до 2 недель от начала заболевания (при условии сохранении признаков поражения верхних дыхательных путей). Результаты получают в течение 4–6 часов после представления образца.
-
Рекомендовано всем лицам с симптомами ОРВИ проведение молекулярно-биологического исследования мазков со слизистой оболочки носоглотки и ротоглотки или иммунохроматографическое экспресс-исследование носоглоточного мазка на коронавирус SARS-CoV-2 для проведения дифференциальной диагностики [250].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
-
Рекомендовано пациентам с симптомами ОРВИ молекулярно-биологическое исследование мазков со слизистой оболочки носо – и ротоглотки на вирус парагриппа (Human Parainfluenza virus), риновирусы (Human Rhinovirus), аденовирус (Human Adenovirus), респираторно-синцитиальный вирус (Human Respiratory Syncytial virus), коронавирусы 229E, OC43, NL63, HKUI (Human Coronavirus), бокавирус (Human Bocavirus), метапневмовирус (Human Metapneumo virus) на амбулаторном этапе по клинико-эпидемиологическим показаниям ( тяжелое течение, эпидемический очаг, пожилой возраст, угроза развития ОРДС) , в стационаре — всем заболевшим для проведения дифференциальной диагностики [50−52, 62, 63, 83, 84].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: ПЦР наиболее эффективный метод, который позволяет обнаружить нуклеиновые кислоты вируса в среднем до 7 дней, и максимум – до 2 недель от начала заболевания (при условии сохранении признаков поражения верхних дыхательных путей). Результаты получают в течение 4–6 часов после представления образца.
-
Рекомендовано произвести исследование на антитела к вирусу гриппа в стандартных серологических тестах парных сывороток крови пациента (при условии соблюдения сроков сбора сывороток крови: первая – в день постановки диагноза, вторая – через 2 – 3 недели) на стационарном этапе оказания помощи при невозможности проведения молекулярно-генетического исследования для ретроспективной диагностики2 [50−52, 62, 63, 83, 84].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: выявление специфических антител в сыворотках крови выполняют с использованием РТГА, ИФА и РСК. Достоверность результата увеличивается в случае выявления 4-кратного и более нарастания титра специфических антител в парных сыворотках с соблюдением сроков исследования. Обнаружение антител к вирусам гриппа методом ИФА уступает по чувствительности и специфичности РТГА.
-
Рекомендовано пациентам с поражением нижних дыхательных путей обследование и лечение, согласно утвержденным клиническим рекомендациям: Внебольничная пневмония у взрослых [251].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
3. Специальная лабораторная диагностика
-
Рекомендовано выполнение анализа крови биохимического общетерапевтического (исследование уровня общего билирубина, альбумин, мочевины, креатинина, глюкозы, определение активности аспартатаминотрансферазы, аланинаминотрансферазы, исследование уровня тропонинов I, T в крови ) у пациентов с тяжелым и осложненным течением гриппа для выявления наличия органной дисфункции, декомпенсации сопутствующих заболеваний и развитие осложнений [50−52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: биохимический анализ крови не дает какой-либо специфической информации, но обнаруживаемые отклонения имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования.
-
Рекомендовано исследование кислотно-основного состояния и газов крови: парциальное давление кислорода (PO2), углекислого газа (PCO2), рН, содержание кислорода (O2CT), насыщение кислородом (SaO2), концентрация HCO3 у пациентов с дыхательной недостаточностью для комплексной оценки степени тяжести болезни, диагностики осложнений, неотложных состояний и обострения хронических заболеваний [50−52, 62, 63, 66, 67, 68, 71, 85, 86].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: при неосложненном течении гриппа патологических изменений нет.
-
Рекомендовано проведение коагулограммы (ориентировочное исследование системы гемостаза): активированное парциальное тромбопластиновое время (АПТВ), протромбиновое время по Квику, тромбиновое время и/или фибриноген пациентам с проявлениями геморрагического синдрома для комплексной оценки степени тяжести болезни и назначения терапии [50−52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: при неосложненном течении гриппа патологических изменений нет.
-
Рекомендовано исследование электролитного состава крови (натрий, калий, кальций, магний, неорганический фосфор, хлориды) у пациентов с тяжелым и осложненным течением гриппа для комплексной оценки степени тяжести болезни, диагностики осложнений, неотложных состояний и обострения хронических заболеваний [50, 52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: при неосложненном течении гриппа патологических изменений нет.
-
Рекомендовано исследование маркеров воспалительной реакции (фибриногена, протромбина, С–реактивного белка, прокальцитонина) пациентам с тяжелым и осложненным течением гриппа для оценки тяжести течения и прогноза заболевания [50–52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарий: при неосложненном течении гриппа патологических изменений нет. Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при пневмонии.
[1] СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней». XXXIV. Профилактика гриппа и других острых респираторных вирусных инфекций (постановление Главного государственного санитарного врача РФ от 28.01.2021 г. № 2).
[2] Методические рекомендации N 01/7161–9–34 «Организация и проведение лабораторной диагностики заболеваний, вызванных высокопатогенными штаммами вируса гриппа А (H1N1), у людей» (утв. Главным государственным санитарным врачом Российской Федерации 24.05.2009) (Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 25 мая 2009 г. N 01/7170-9-32)
Инструментальные диагностические исследования
-
Рекомендуется выполнение пульсоксиметрии с измерением SpO2 всем пациентам с подозрением на ГПЗ на всех этапах оказания медицинской помощи для ранней диагностики респираторных нарушений [50−52, 62, 63, 85, 86, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: пульсоксиметрия является простым и надежным скрининговым методом, позволяющим выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке и оценивать ее эффективность. Пациентам с признаками острой дыхательной недостаточности (ОДН) (SрO2 менее 90%) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата.
-
Рекомендовано регистрация электрокардиограммы (ЭКГ) в стандартных отведениях пациентам при осложненном течении заболевания при наличии аускультативных изменений в сердце для уточнения нарушения функции проведения и трофики ткани сердца [50−52, 62, 63, 85, 86, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: данное исследование не несет в себе какой-либо специфической информации, однако в настоящее время известно, что вирусная инфекция и пневмония помимо декомпенсации хронических сопутствующих заболеваний увеличивают риск развития нарушений ритма и острого коронарного синдрома, своевременное выявление которых значимо влияет на прогноз. Кроме того, определенные изменения на ЭКГ (например, удлинение интервала QT) требуют внимания при оценке кардиотоксичности ряда назначаемых лекарственных препаратов. Для токсикоза характерны изменения: снижение и зазубренность зубца Р, снижение зубца Т в разных отведениях, относительное удлинение интервала Q-Т, удлинение интервала Р –Q. Изменения нестойкие и проходят в течение 1 2 недель.
-
Рекомендовано выполнение прицельной рентгенографии органов грудной клетки клетки пациентам с явлениями бронхита (для исключения очаговой пневмонии) и наличии физикальных признаков поражения легочной ткани (верификация пневмонии) [50–52, 62, 63, 85–87, 89].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4).
Комментарий: может быть выявлено усиление легочного рисунка, уплотнение бронхов. Рентгенологические признаки пневмонии зависят от типа возбудителя пневмонии.
-
Рекомендовано выполнение рентгенографии придаточных пазух носа пациентам с катаральными проявлениями в острый период гриппа или их появлением на фоне проводимой терапии, при подозрении на синусит, вызванный присоединением бактериальной флоры [50−52, 62, 63, 88, 89].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
-
Рекомендовано выполнение спинномозговой пункции пациентам с наличием менингеальных симптомов с последующим микроскопическим исследованием СМЖ, подсчетом клеток в счетной камере (определение цитоза) для дифференциальной диагностики явлений менингизма и наличия менингита [50−52, 62, 63].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: при менингизме патологических изменений ликвора не обнаруживается. Необходимо помнить, что вирусы гриппа не обладают тропизмом к нервной ткани, менингеальная и даже энцефалитическая симптоматика носит дисциркуляторный и гипоксический генез, а все патологические изменения ликвора при гриппе или после него носят вторичный характер, например, при аутоиммунных поражениях нервной ткани (менингит, менингоэнцефалит, полирадикулонейропатия, синдром Гийена-Барре.
Иные диагностические исследования
-
Рекомендовано консультация смежных специалистов пациентам в случаях подозрения на осложнения: врача-невролога (при явлениях менингоэнцефалита), врача-пульмонолога (при наличии признаков пневмонии), врача-гематолога (при выраженных гематологических изменениях и геморрагическом синдроме), врача-кардиолога (при присоединении симптомов миокардита, острой сердечно-сосудистой недостаточности), врача-акушера-гинеколога (при развитии гриппа на фоне беременности) для определения дальнейшей тактики ведения [50−52, 62, 63].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
-
Рекомендуется консультация врача анестезиолога-реаниматолога пациентам с наличием быстропрогрессирующей ОДН (ЧД >25 в 1 мин, SpO2 <92%, а также другой органной недостаточностью (2 и более балла по шкале SOFA) для перевода в отделение реанимации и интенсивной терапии (ОРИТ) [50−52, 62, 63].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Дифференциальный диагноз
Дифференциальная диагностика [1−4, 8–10, 28, 36–39].
Дифференциальную диагностику при гриппе проводят с двумя группами инфекционных заболеваний: протекающими с катарально-респираторным синдромом и характеризующимися ранним развитием лихорадочно-интоксикационного синдрома.
Дифференциальная диагностика гриппа с другими ОРВИ негриппозной этиологии, с острыми респираторными заболеваниями (ОРЗ)представлена в Приложении А3.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Сроки начала лечения больных с предполагаемым или вероятным случаями гриппа не зависят от отсутствия или задержки получения результата диагностического тестирования на грипп[1].
На выбор тактики лечения оказывают влияние следующие факторы [50–52, 62, 63, 85, 86]: возраст пациента; характер сопутствующих заболеваний; клиническая форма болезни; характер течения болезни (динамики нарастания симптомов); тяжесть заболевания; наличие и характер осложнений.
Информация, касающаяся доз, показаний к применению и способов применения лекарственных средств, содержащаяся в данных рекомендациях, может отличаться от информации, указанной в ИМП. Для получения полной информации о применении того или иного ЛС следует ознакомиться с ИМП. Персональная ответственность за интерпретацию и использование настоящих рекомендаций лежит на лечащем враче.
Диагностическое тестирование на грипп ни в коем случае не должно задерживать начало лечения противовирусными препаратами для системного применения и выполнения процедур по борьбе с инфекцией.
1. Консервативное лечение
-
Рекомендуется начать лечение противовирусными препаратами прямого действия не позднее 48 часов (занамивир – в первые 36 часов) после манифестации болезни всем пациентам с симптомами гриппа для прекращения репликации вируса [87, 88, 90, 91, 92, 95].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: лечение необходимо начинать немедленно, не дожидаясь лабораторного подтверждения диагноза, независимо от сведений о вакцинации против гриппа и степени тяжести болезни. Наилучший лечебный эффект достигается в случаях начала применения противовирусных препаратов прямого действия в первые 12 часов от начала болезни. При отсутствии лечения в ранние сроки прием противовирусных препаратов прямого действия может быть начат на любом этапе разгара болезни, когда предполагается или документально подтверждена возможность текущей репликации вируса гриппа.
-
Не рекомендуются для лечения гриппа производные адамантана и циклические амины (амантадин**, римантадин) [90, 93, 97, 98, 101].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: вследствие резистентности к данным препаратам большинства штаммов вируса гриппа.
1.1. Лечение легких и средне-тяжелых неосложненных форм гриппа в амбулаторных условиях
-
Рекомендуется использование противовирусных препаратов прямого действия всем пациентам с симптомами гриппа для прекращения репликации вируса:
— Осельтамивир** [[1], 52, 61, 90-115, 117].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2).
Комментарии: является селективным ингибитором нейраминидазы вирусов гриппа А и В. Входит в международные клинические рекомендации по лечению и профилактике гриппа. Пациентам, которые не относятся к группе повышенного риска развития тяжелого и/или осложненного течения гриппа и у которых имеет место лабораторно подтвержденный грипп или с большой вероятностью подозрительный случай гриппа, протекающий без осложнений, не следует назначать препараты из группы селективных ингибиторов нейраминидазы. Осельтамивир** назначают внутрь по 75 мг 2 раза в сутки в течение 5 дней.
— Занамивир [1, 52, 61, 90, 91, 95, 96, 100, 105, 107–109, 111−124].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1).
Комментарии: является селективным ингибитором нейраминидазы вирусов гриппа А и В. Входит в международные клинические рекомендации по лечению и профилактике гриппа. Пациентам, которые не относятся к группе повышенного риска развития тяжелого и/или осложненного течения гриппа и у которых имеет место лабораторно подтвержденный грипп или с большой вероятностью подозрительный случай гриппа, протекающий без осложнений, не следует назначать препараты из группы селективных ингибиторов нейраминидазы. Занамивир рекомендуется в случаях резистентности вируса A(H1N1) к осельтамивиру**, при отсутствии препарата, беременным и пациентам с тяжелой почечной недостаточностью. Назначают по 2 ингаляции (по 5 мг каждая) 2 раза в сутки в течение 5 дней. Резистентности к занамивиру не зарегистрировано. Занамивир в форме порошка для ингаляций не следует применять распылением с помощью аэрозольного ингалятора из-за присутствия лактозы, которая может поставить под угрозу дыхательную функцию. Развитие бронхоспазма и/или ухудшение функции дыхания возможно у пациентов без предшествующих заболеваний в анамнезе.
— Балоксавир марбоксил [125-129]
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1).
Комментарии: балоксавир марбоксил представляет собой пролекарство, которое в процессе гидролиза преобразуется в активный метаболит балоксавир марбоксил, обладающий действием в отношении вируса гриппа. Балоксавир марбоксил воздействует на кэп-зависимую эндонуклеазу (CEN) – специфичный для вируса гриппа фермент в полимеразной кислой субъединице комплекса вирусной РНК-полимеразы. Тем самым балоксавир марбоксил ингибирует транскрипцию генома вируса гриппа, приводя к подавлению вирусной репликации и прекращению выделения вируса в течение 1 суток после приема у больных без факторов риска, обладает активностью в отношении штаммов, резистентных к ингибитору нейраминидазы, включая следующие мутации: H274Y для вируса подтипа A/H1N1; E119V и R292K для вируса подтипа A/H3N2; R152K и D198E для вируса типа B; H274Y для вируса подтипа A/H5N1 и R292K для вируса подтипа A/H7N9.
Балоксавир марбоксил может быть назначен взрослым и детям старше 12 лет, как не имеющих дополнительных заболеваний, так и подверженных риску развития осложнений гриппа. Препарат применяется внутрь однократно, вне зависимости от приема пищи. При массе тела пациента от 40 кг до 80 кг – 40 мг, ≥80 кг – 80 мг.
— Умифеновир** [52, 131–135, 140-144].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2).
Комментарии: умифеновир** специфически подавляет in vitro вирусы гриппа А и В (Influenza virus A, B), включая высокопатогенные подтипы A(H1N1)pdm09 и A(H5N1), а также другие вирусы – возбудители острых респираторных вирусных инфекций (ОРВИ) (коронавирус (Сoronavirus), ассоциированный с тяжелым острым респираторным синдромом (ТОРС), риновирус (Rhinovirus), аденовирус (Adenovirus), респираторно-синцитиальный вирус (Pneumovirus) и вирус парагриппа (Paramyxovirus)). В исследованиях in vitro специфически подавляет вирус SARS-CoV-2, вызывающий новую коронавирусную инфекцию (COVID-19). Рекомендован к применению Международным профессиональным сообществом по изучению гриппа и других респираторных вирусных заболеваний. Противопоказан при повышенной чувствительности к любому компоненту препарата, в первом триместре беременности.
Назначают внутрь до приема пищи по 200 мг 4 раза в сутки в течение 5 дней.
— Риамиловир [145-159].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 1).
Комментарии: риамиловир («предложенное МНН»; до решения осенней 65-ой сессии Консультативной группы экспертов ВОЗ по Международной фармакопее и фармацевтическим препаратам 17-20.10.2017 под наименованием действующего вещества – метилтионитрооксодигидротриазолотриазинид натрия) обладает широким спектром противовирусной активности в отношении РНК-содержащих вирусов, в том числе вирусов гриппа А и В, включая высокопатогенные подтипы A(H1N1)pdm09 и A(H5N1), благодаря подавлению синтеза вирусных РНК и репликации геномных фрагментов. Активное вещество является синтетическим аналогом оснований пуриновых нуклеозидов (гуанина). Не входит в перечень ЛС, рекомендуемых международными клиническими рекомендациями по лечению и профилактике гриппа. Показан в составе комплексной терапии гриппа и других острых респираторных вирусных инфекций у взрослых пациентов. Лечение необходимо начать не позднее 2-го дня от появления клинических симптомов болезни: внутрь независимо от приема пищи по 1 капсуле (250 мг) 3 раза в день (суточная доза – 750 мг) в течение 5 дней. Противопоказан при повышенной чувствительности к компонентам препарата; беременности, в период грудного вскармливания. У пациентов в возрасте до 18 лет и при почечной/печеночной недостаточности эффективность и безопасность не определены.
— Энисамия йодид [136−138].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2).
Комментарий: рекомендованная схема назначения препарата по 500 мг 3 раза в сутки перорально, курс 5–7 дней. Противопоказан при повышенной чувствительности к компонентам препарата, дефиците лактазы, непереносимости лактозы, глюкозно-галактозной мальабсорбции, дефиците сахаразы/изомальтазы, непереносимости фруктозы, беременности и периоде грудного вскармливания, аллергических реакциях в анамнезе, тяжёлых органических поражениях печени и почек [136−138].
-
Рекомендовано использование препаратов с широким противовирусным действием пациентам с симптомами гриппа при наличии легкой и среднетяжелой формы иммунодефицитов c иммуномодулирующей и противовирусной целью
— Имидазолилэтанамид пентандиовой кислоты** [52, 160–168].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: механизм действия имидазолилэтанамид пентандиовой кислоты** реализуется на уровне инфицированных клеток за счет стимуляции факторов врожденного иммунитета, подавляемых вирусными белками. Вызывает повышение уровня интерферона в крови до физиологической нормы, обладает противовоспалительной активностью. Прием препарата начинают с момента появления первых симптомов заболевания, желательно не позднее 2 суток от начала болезни, внутрь независимо от приема пищи по 1 капсуле (90 мг) 1 раз в сутки в течение 5-7 дней. Противопоказан при повышенной чувствительности к любому компоненту препарата, дефиците лактазы, непереносимости лактозы, глюкозо-галактозной мальабсорбции, беременности и в период грудного вскармливания.
— Интерферон альфа-2b или интерферон гамма человеческий рекомбинантный** [52, 169–173, 187-196, 286-289].
Для интерферона гамма человеческого рекомбинантного**: Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2).
Для интерферона альфа-2b: Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Комментарии: Интерферон альфа 2b и интерферон гамма человеческий рекомбинантный**, вводимые интраназально, обладают опосредованным противовирусным действием на вирусы гриппа. Используются в схемах комплексной терапии гриппа при первых признаках заболевания. Не входят в перечень ЛС, рекомендуемых международными клиническими рекомендациями по лечению и профилактике гриппа. При интраназальном применении концентрация действующего вещества, достигаемая в крови, не имеет клинической значимости. Интерферон альфа 2b назначают интраназально по 3 капли/дозы в каждый носовой ход 5 – 6 раз в день (разовая доза – 3000 ME, суточная доза – 15000 – 18000 ME) в течение 5 дней; интерферон гамма человеческий рекомбинантный** назначают интраназально по 2 капли в каждый носовой ход 5 раз в день (разовая доза – 4000 ME, суточная доза – 20000 ME) до 3 дня от начала болезни или в течение 5 – 7 дней в период реконвалесценции.
— Кагоцел** [52, 174–176].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: обладает опосредованным противовирусным действием на вирусы гриппа (индуктор интерферона). Не входит в перечень ЛС, рекомендуемых международными клиническими рекомендациями по лечению и профилактике гриппа. Применяется перорально по 24 мг (2 таблетки) 3 раза в сутки в первые 2 дня, затем по 12 мг (1 таблетка) 3 раза в сутки в течение 2 дней (курсовая доза 216 мг, 18 таблеток). Противопоказан при гиперчувствительности к компонентам препарата, беременности, в периоде лактации, дефиците лактазы, непереносимости лактозы, глюкозо-галактозной мальабсорбции.
— Тилорон** [177-186].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: обладает иммуномодулирующим и противовирусным эффектом. Индуктор интерферонов. Стимулирует образование в организме интерферонов всех типов (альфа, бета, гамма и лямбда), усиливает антителообразование, уменьшает степень иммунодепрессии, восстанавливает соотношения T-супрессоров и T-хелперов. Не входит в перечень ЛС, рекомендуемых международными клиническими рекомендациями по лечению и профилактике гриппа. Применяется перорально по 125 мг 1 раз в сутки в первые 2 дня, затем по 125 мг в сутки через день (курсовая доза 750 мг). Противопоказан при гиперчувствительности к компонентам препарата, беременности, в периоде лактации, детском возрасте до 18 лет.
— Меглюмина акридонацетат [234-243].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: низкомолекулярный индуктор интерферона. Обладает прямым противовирусным действием, подавляя репродукцию вируса на ранних сроках (1–5-е сутки) инфекционного процесса, снижая инфекционность вирусного потомства, приводя к образованию дефектных вирусных частиц. Повышает неспецифическую резистентность организма в отношении вирусных и бактериальных инфекций.
Внутрь один раз в сутки за 30 минут до еды, не разжёвывая, запивая ½ стакана воды, взрослым и детям старше 12 лет: по 450–600 мг (3–4 таблетки) на приём, препарат принимают на 1, 2, 4, 6, 8-е сутки (курс лечения – 20 таблеток). Лечение необходимо начинать при первых симптомах заболевания. При тяжёлом течении гриппа в первый день принимают шесть таблеток.
— Азоксимера бромид** [259-264, 266, 267-269].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: обладает выраженной иммуномодулирующей (в том числе интерферонпродуцирующей) активностью, оказывает неспецифическое защитное действие в отношении широкого спектра патогенов, основанное на регуляции иммунитета макроорганизма. Кроме того, препарат имеет антитоксическое и антиоксидантное свойства. В острый период болезни препарат применяется в комплексе с этиотропной терапией, а в период реабилитации или с целью иммунопрофилактики респираторных инфекций — в качестве монотерапии.
Таблетки: по 1 таблетке сублингвально 2 раза в день 7 дней;
Раствор: по 6 мг ежедневно парентерально в течение 3-х дней, далее через день общим курсом 10 инъекций или интраназально или сублингвально 6 мг в сутки, суточная доза препарата (6 мг) вводится за 2-3 приема в сутки.
-
При отсутствии эффекта от приема интерферонов и иммуностимуляторов в течение 24 часов рекомендовано применение препаратов прямого противовирусного действия для прекращения репликации вируса[1], [52, 61, 90, 91, 95–117, 131-135, 139-143].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
-
Рекомендуется проведение пероральной дезинтоксикационной терапии в объеме 2–3 литров жидкости в сутки (некрепко заваренного чая с молоком, медом, вареньем, а также отвара шиповника, свежеприготовленных фруктовых и ягодных соков, компотов, щелочных минеральных вод) всем пациентам с гриппом для купирования синдрома интоксикации [52, 62].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
-
Рекомендовано назначение нестероидных противовоспалительных и противоревматических препаратов или анилидов пациентам с гипертермией выше 38 С, мышечными и суставными болями с жаропонижающей, болеутоляющей и противовоспалительной целью [52, 62, 193, 252]
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарий: ибупрофен** перорально по 200–400 мг 3–4 раза в сутки в течение 3–10 дней (максимальная суточная доза — 1200 мг), парацетамол** перорально по 1–2 табл. (500–1000 мг) до 4 раз в сутки (максимальная суточная — 4000 мг.)
-
Рекомендовано назначение парацетамола в комбинации с другими препаратами, кроме психолептиков, пациентам с выраженными лихорадочно-интоксикационным и респираторным синдромами с анальгезирующей, жаропонижающей, противоаллергической, антиконгестивной целью :
Парацетамол+Фенилэфрин+Фенирамин [252-258].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 2)
Комментарии: Внутрь. Содержимое 1 пакетика растворяют в 1 стакане кипяченой горячей воды. Принимают в горячем виде. Можно добавить сахар по вкусу. Повторную дозу можно принимать через каждые 4 ч (не более 3 доз в течение 24 ч).
-
Не рекомендуется назначение салициловой кислоты и ее производных пациентам с гипертермией с жаропонижающей целью, вследствие возможных побочных явлений в виде нарушения гемостаза и обострения язвенной болезни желудка и 12-ти перстной кишки [52, 62, 92, 193].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
-
Рекомендовано пациентам с острым бронхитом, обусловленным вирусом гриппа сопровождающихся бронхообструкцией и влажным кашлем назначение отхаркивающих препаратов, кроме комбинаций с противокашлевыми средствами для разжижения и улучшения отхождения мокроты [52, 62, 258, 264-266].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Ацетилцистеин** – по 1 таблетке по 200 мг – 2-3 раза в день, перорально, курс до 5 дней; Бромгексин – внутрь по 8 мг 3 (1–2 таблетки) 3–4 раза в сутки; Амброксол** – внутрь 30 мг, 90 мг/сут, курс до 5 дней; [110]. Бромгексин + Гвайфенезин + Сальбутамол – таблетки (2 мг сальбутамола сульфата + 8 мг бромгексина гидрохлорида + 100 мг гвайфенезина в 1 таблетке) внутрь по 1 таблетке 3 р./сут в течение 5.
-
Рекомендуется назначение симпатомиметиков и прочих противокашлевых препаратов при лечении гриппа у пациентов с сухим непродуктивным надсадным кашлем, значительно ухудшающим качество жизни [52, 62, 256, 258, 260, 270-273].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Препаратами выбора являются противокашлевые препараты в комбинации с отхаркивающими препаратами, в состав которых состав которых входит активное вещество декстрометорфан:
— R05DB Другие противокашлевые препараты Бутамират – внутрь по 15 мл 4 раза в сутки (сироп)
— R05FB Другие противокашлевые средства в комбинации с отхаркивающими средствами Декстрометорфан+Терпингидрат+[Левоментол]– внутрь по 1 чайной ложке (5 мл) 3-4 раза в день.
— R01BA Симпатомиметики Декстрометорфан+Парацетамол+Псевдоэфедрин+[Аскорбиновая кислота] – по одной таблетке 4 раза в день
— R05X Другие препараты для лечения простудных заболеваний
Декстрометорфан+Фенилэфрин+Хлорфенамин 5 – 7,5 мл сиропа 3-4 раза в сутки.
-
Не рекомендовано одновременное применение отхаркивающих и противокашлевых средств пациентам с кашлем, что может способствовать застою мокроты за счет подавления кашлевого рефлекса [52, 62, 256-258].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
-
Рекомендуется местное применение адреномиметиков пациентам с выраженным затруднением носового дыхания в комплексной терапии ринита, риносинусита для облегчения заложенности носа и восстановления проходимости слуховой трубы не более 5 дней [52, 62, 195, 196].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Нафазолин – интраназально (в каждый носовой ход) по 1–3 капли 0,05–0,1% раствора 3–4 раза в сутки;
— Ксилометазолин** – интраназально (в каждый носовой ход), по 2–3 капли 0,1% раствора или одно впрыскивание из распылителя в каждую ноздрю 4 раза в день;
— Оксиметазолин – интраназально (в каждый носовой ход), по 1–2 капли 0,025–0,05% раствора 2–3 раза в сутки или по 2–3 впрыскивания 0,05% спрея.
1.2. Лечение осложненных среднетяжелых, тяжелых и крайне тяжелых форм гриппа в стационарных условиях
-
Рекомендована комплексная оценка клинических проявлений гриппа при госпитализации пациента в процессе его первичного обследования в условиях приёмного отделения стационара [50−52, 62, 85, 86, 90].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: При поступлении пациента в стационар:
— рекомендовано оценить характер поражения органов дыхания;
— рекомендовано определить степень компенсации сопутствующих болезней;
— рекомендовано измерить основные физиологические константы (ЧДД, ЧСС, АД, SаO2, диурез);
— рекомендовано провести рентгенографию (или широкоформатная флюорография) легких;
— рекомендовано проведение ЭКГ;
— рекомендовано взятие материала для специфической диагностики (ПЦР, серологические реакции).
-
Рекомендована госпитализация или перевод пациента в ОРИТ при наличии показаний [50–52, 62, 85, 86, 90].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: показания для перевода в отделение реанимации при установленном диагнозе гриппа представлены в Приложении А3.
-
Рекомендовано незамедлительно после поступления в стационар пациентам с симптомами гриппа начать лечение осельтамивиром** или занамивиром, как высокоэффективными селективными ингибиторами нейраминидазы вирусов гриппа типа А и В для прекращения репликации вируса [52, 61, 62, 90-124, 274].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2).
Комментарии: осельтамивир** назначают внутрь по 75 мг 2 раза в сутки в течение 5 дней. Занамивир рекомендуется в случаях резистентности вируса A(H1N1) к осельтамивиру**, при отсутствии препарата, беременным и пациентам с тяжелой почечной недостаточностью. Назначают по 2 ингаляции (по 5 мг каждая) 2 раза в сутки в течение 5 дней. У пациентов с тяжелым или прогрессирующим заболеванием, а также с тяжелой иммуносупрессией, не отвечающих на стандартный режим лечения, целесообразно использование более высоких доз #осельтамивира** (150 мг два раза в сутки) и более длительного лечения (как минимум, 10 дней) [2] [274]. С осторожностью назначать увеличенные дозы осельтамивира** пациентам с почечной недостаточностью. В случаях, когда осельтамивира** нет в наличии или его невозможно использовать или если вирус устойчив к осельтамивиру**, пациенты с тяжелым или прогрессирующим заболеванием должны получать лечение занамивиром. Пациенты, подверженные повышенному риску развития тяжелого заболевания или заболевания, протекающего с осложнениями, но у которых имеет место заболевание в связи с инфекцией вирусом гриппа, протекающее без осложнений, должны получать лечение осельтамивиром** или занамивиром. Комбинация противовирусных препаратов прямого действия (осельтамивира** и занамивира) с другими препаратами опосредованного (непрямого) механизма действия не имеет достаточной доказательной базы и не внесена в ИМП.
-
Рекомендовано незамедлительно после поступления в стационар начать лечение балоксавиром марбоксилом пациентам с симптомами гриппа, как высокоэффективным селективными ингибитором РНК-полимеразы вирусов гриппа типа А и В для прекращения репликации вируса [125-129].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1).
Комментарии: балоксавир марбоксил может быть назначен взрослым и детям старше 12 лет, как не имеющих дополнительных заболеваний, так и подверженных риску развития осложнений гриппа. Препарат применяется внутрь однократно, вне зависимости от приема пищи. При массе тела пациента от 40 кг до 80 кг — 40 мг , ≥80 кг — 80 мг. Увеличение дозы препарата, как и комбинация его с другими препаратами прямого (ингибиторы нейраминиздазы, фузии) и непрямого противовирусного действия не имеет достаточной доказательной базы и не внесена в ИМП.
-
Рекомендовано в назначение Меглюмина натрия сукцината* пациентам со среднетяжелым и тяжелым течением, а также пациентам с наличием пневмонии с антигипоксической и антиоксидантной целью для купирования синдрома интоксикации [244-249].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 1).
Комментарии: вводят внутривенно капельно со скоростью 1-4,5 мл/мин (до 90 капель в минуту). Средняя суточная доза -10 мл/кг. Курс терапии – до 11 дней. Объем и длительность зависит от степени тяжести пациента.
-
Рекомендовано назначение нестероидных противовоспалительных и противоревматических препаратов или анилидов пациентам с гипертермией выше 38 С, мышечными и суставными болями с жаропонижающей, болеутоляющей и противовоспалительной целью [52, 62, 193]
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарий: ибупрофен** перорально по 200–400 мг 3–4 раза в 0 сутки в течение 3–10 дней (максимальная суточная доза — 1200 мг), парацетамол** перорально по 1–2 табл. (500–1000 мг) до 4 раз в сутки (максимальная суточная — 4000 мг.)
-
Рекомендовано назначение парацетамола в комбинации с другими препаратами, кроме психолептиков, пациентам с выраженными лихорадочно-интоксикационным и респираторным синдромами с анальгезирующей, жаропонижающей, противоаллергической, антиконгестивной целью :
Парацетамол+Фенилэфрин+Фенирамин [252-258].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 2)
Комментарии: Внутрь. Содержимое 1 пакетика растворяют в 1 стакане кипяченой горячей воды. Принимают в горячем виде. Можно добавить сахар по вкусу. Повторную дозу можно принимать через каждые 4 ч (не более 3 доз в течение 24 ч).
-
Не рекомендуется назначение салициловой кислоты и ее производных пациентам с гипертермией с жаропонижающей целью, вследствие возможных побочных явлений в виде нарушения гемостаза и обострения язвенной болезни желудка и 12-ти перстной кишки [52, 62, 92, 193].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
-
Рекомендовано пациентам с острым бронхитом, обусловленным вирусом гриппа сопровождающихся бронхообструкцией и влажным кашлем, назначение отхаркивающих препаратов, кроме комбинаций с противокашлевыми средствами для разжижения и улучшения отхождения мокроты [52, 62, 258, 264-266].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Ацетилцистеин** – по 1 таблетке по 200 мг – 2-3 раза в день, перорально, курс до 5 дней; Бромгексин – внутрь по 8 мг 3 (1–2 таблетки) 3–4 раза в сутки; Амброксол** – внутрь 30 мг, 90 мг/сут, курс до 5 дней; [110]. Бромгексин + Гвайфенезин + Сальбутамол – таблетки (2 мг сальбутамола сульфата + 8 мг бромгексина гидрохлорида + 100 мг гвайфенезина в 1 таблетке) внутрь по 1 таблетке 3 р./сут в течение 5 дней.
-
Рекомендуется назначение симпатомиметиков и прочих противокашлевых препаратов при лечении гриппа у пациентов с сухим непродуктивным надсадным кашлем, значительно ухудшающим качество жизни [52, 62, 256, 258, 260, 270-273].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Препаратами выбора являются противокашлевые препараты в комбинации с отхаркивающими препаратами, в состав которых состав которых входит активное вещество декстрометорфан:
— R05DB Другие противокашлевые препараты Бутамират – внутрь по 15 мл 4 раза в сутки (сироп)
— R05FB Другие противокашлевые средства в комбинации с отхаркивающими средствами Декстрометорфан+Терпингидрат+[Левоментол]– внутрь по 1 чайной ложке (5 мл) 3-4 раза в день.
— R01BA Симпатомиметики Декстрометорфан+Парацетамол+Псевдоэфедрин+[Аскорбиновая кислота] – по одной таблетке 4 раза в день
— R05X Другие препараты для лечения простудных заболеваний Декстрометорфан+Фенилэфрин+Хлорфенамин 5 – 7,5 мл сиропа 3-4 раза в сутки.
-
Не рекомендовано одновременное применение отхаркивающих и противокашлевых средств пациентам с кашлем, что может способствовать застою мокроты за счет подавления кашлевого рефлекса [52, 62, 256-258].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
-
Рекомендуется местное применение адреномиметиков пациентам с выраженным затруднением носового дыхания в комплексной терапии ринита, риносинусита для облегчения заложенности носа и восстановления проходимости слуховой трубы не более 5 дней [52, 62, 195, 196].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Нафазолин – интраназально (в каждый носовой ход) по 1–3 капли 0,05–0,1% раствора 3–4 раза в сутки;
— Ксилометазолин** – интраназально (в каждый носовой ход), по 2–3 капли 0,1% раствора или одно впрыскивание из распылителя в каждую ноздрю 4 раза в день;
— Оксиметазолин – интраназально (в каждый носовой ход), по 1–2 капли 0,025–0,05% раствора 2–3 раза в сутки или по 2–3 впрыскивания 0,05% спрея.
-
Дополнительно рекомендовано применение стрессовых (малых/средних) доз глюкокортикоидов для системного применения у больных с рефрактерным септическим шоком и с ранней фазой острого респираторного дистресс-синдрома с противовоспалительной целью (ОРДС) [52, 62, 87, 88, 95, 97, 101].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: необходимо избегать применения данной группы препаратов, если только они не показаны по другим причинам. Продолжительный прием высоких доз кортикостероидов для системного применения у пациентов с текущей репликацией вируса гриппа может привести к серьезным отрицательным последствиям, включая оппортунистическую инфекцию и длительную репликацию вируса. При гриппе, вызванном высокопатогенным штаммом A(H1N1)pdm09, назначение от умеренной до высокой дозы глюкокортикоидовв качестве дополнительного средства лечения не рекомендуется (польза не доказана, воздействие может быть потенциально вредным)[1].
-
Рекомендовано проведение ингаляторное введение кислорода пациентам с наличием гипоксемии для обеспечения обеспечении адекватной оксигенации [50, 51, 52, 62, 87, 88, 95, 97, 101, 211, 212].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Показаниями является РО2 <60 мм рт ст. или SaO2 <90% (при FiО2 = 0.21, т.е. при дыхании воздухом). Считается оптимальным поддержание SaO2 в пределах 88–95% или PO2 – в пределах 55–80 мм рт ст. В некоторых клинических ситуациях, например, во время беременности, целевой уровень SaO2 может быть повышен до 92–95%. При проведении ингаляторного введения кислорода, кроме определения показателей SaO2 и РО2, желательно также исследовать показатели РСО2 и рН. Необходимо помнить, что после изменения режимов ингаляторного введения кислорода стабильные значения газов крови устанавливаются только через 10–20 минут, поэтому более ранние определения газового состава крови не имеют значения.
-
Рекомендовано проведение интубации трахеи и искусственной вентиляции легких (ИВЛ) при наличии острой дыхательной недостаточности (ОДН) для обеспечения адекватного газообмена [50, 51, 52, 62, 87, 88, 95, 97, 101, 211, 212].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: Задачи респираторной поддержки больных с ОДН, вызванной гриппом:
— Коррекция нарушений газообмена (достижение PO2 в пределах 55 – 80 мм рт ст., SaO2 – 88 – 95%);
— Минимизация риска развития баро- и волюмотравмы;
— Оптимизация рекрутирования альвеол;
— Раннее отлучение больного от респиратора;
— Проведение комплекса специальных мероприятий, направленных на ограничение риска распространения вируса от больного к персоналу и другим больным.
Принципы респираторной поддержки при ОРДС, вызванном вирусом гриппа, представлены в Приложении А3.
-
При крайне тяжелых случаях ОРДС рекомендовано проведение экстракорпоральной мембранной оксигенации (ЭКМО) для обеспечения адекватного газообмена [50, 51, 52, 62, 87, 88, 95, 97, 101, 211, 212].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: Быстрота прогрессирования ОРДС у больных с гриппом диктует необходимость осуществить заблаговременный контакт с центром, располагающим возможностями проведения ЭКМО. ЭКМО проводится в отделениях, имеющих опыт использования данной технологии: стационары, в которых есть специалисты, в т.ч. хирурги, перфузиологи, владеющие техникой канюлизации, настройкой ЭКМО.
Потенциальные показания к ЭКМО:
— Рефрактерная гипоксемия: PO2/FiO2 < 50 мм рт. ст., персистирующая* (несмотря на FiO2 > 80% + PEEP (≤ 20 см H2O) при Pplat = 32 см H2O + прональная позиция +/- ингаляционный NO);
— Давление плато ≥ 35 см H2O (несмотря на снижение PEEP до 5 см H2O и снижение VT до минимального значения (4 мл/кг) и pH ≥7,15).
* Характер персистирования зависит от динамики процесса (несколько часов для быстропрогрессирующих состояний и до 48 часов в случае стабилизации).
Противопоказания к ЭКМО:
— Тяжелые сопутствующие заболевания, с предсказанной продолжительностью жизни больного не более 5 лет;
— Полиорганная недостаточность и SAPS II > 90 баллов или SOFA >15 баллов;
— Немедикаментозная кома (вследствие инсульта);
— Решение об ограничении терапии;
— Техническая невозможность венозного или артериального доступа;
— Индекс массы тела >40 кг/м2.
-
Рекомендовано назначение легочных сурфактантов пациентам с ОРДС с заместительной целью [71, 72, 211, 212, 280-282].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
-
Рекомендовано назначение прочих противовирусных препаратов для профилактики бактериальных осложнений группам риска по развитию неблагоприятных осложнений (лица старше 60 лет; лица, страдающие заболеваниями эндокринной системы (диабет), нарушениями обмена веществ (ожирение), болезнями системы кровообращения (ГБ, ИБС), хроническими заболеваниями дыхательной системы (хронический бронхит, бронхиальная астма), хроническими заболеваниями печени и почек) [187, 190, 191, 192, 194].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: препаратом выбора является оксодигидроакридинилацетат натрия; применяется в/м, по 250 мг (4 – 6 мг/кг), курс лечения 5–7 инъекций с интервалом 48 часов; при необходимости в разовой дозе до 500 мг (курсовая доза зависит от характера заболевания) [197-198].
-
Рекомендовано проведение терапии антибактериальными препаратами системного действия (ампициллин**, амоксициллин+клавулановая кислота** или ампициллин+сульбактам**, цефалоспорины III поколения (цефотаксим**, цефтриаксон**), альтернативы – фторхинолоны у пациентов при подозрении на развитие вирусно-бактериальной пневмонии в соответствии с утвержденными рекомендациями по ведению больных с внебольничной пневмонией [208-212, 251, 283-285].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
2. Хирургическое лечение
Не проводится.
[1] Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека Российской Федерации от 26.11.2009 № 01/17863-9–32 «О направлении документа ВОЗ «Клинические методы ведения больных, инфицированных пандемическим вирусом гриппа (H1N1)2009»
[2] Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 23 декабря 2009 года № 01/19753-9–32″О направлении временного руководства CDC в отношении гриппа А(H1N1)2009 у пациентов с тяжелой иммуносупрессией».
Медицинская реабилитация
Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации
-
Рекомендуется начинать реабилитационные мероприятия уже в периоде разгара или в периоде ранней реконвалесценции всем пациентам с гриппом [48, 51,52, 62, 75].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5).
-
Рекомендуется комплексный характер восстановительных мероприятий с участием различных специалистов и с применением разнообразных методов воздействия всем пациентам с гриппом [48, 51,52, 62, 75].
Уровень убедительности рекомендаций C (уровень достоверности доказательств — 5).
-
Рекомендуется соблюдать последовательность и преемственность проводимых мероприятий, обеспечивающих непрерывность на различных этапах реабилитации и диспансеризации всем пациентам с гриппом [48, 51,52, 62, 75].
Уровень убедительности рекомендаций C (уровень достоверности доказательств — 5).
-
Рекомендуется адекватность реабилитационных и восстановительных мероприятий и воздействий адаптационным и резервным возможностям пациента с гриппом [48, 51, 52, 62, 75].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5).
Комментарии: важны постепенность возрастания дозированных физических и умственных нагрузок, а также дифференцированное применение различных методов воздействия.
-
Рекомендуется постоянный контроль эффективности проводимых мероприятий всем пациентам с гриппом [48, 51, 52, 62, 75].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 5).
Комментарии: учитываются скорость и степень восстановления функционального состояния и профессионально-значимых функций, переболевших (косвенными и прямыми методами).
Прогноз
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
К группам риска тяжелого течения гриппа относятся следующие лица[1]:
-
беременные на любом сроке беременности и в послеродовый период;
-
лица с хроническими заболеваниями легких (бронхиальная астма, ХОБЛ и др.);
-
лица с хроническими заболеваниями сердечно-сосудистой системы (пороки сердца, ГБ, ИБС с признаками сердечной недостаточности и др.);
-
лица с нарушениями обмена веществ (сахарный диабет, ожирение 2–3 степени и др.);
-
лица с хронической болезнью почек;
-
лица с хроническими заболеваниями печени;
-
лица, с определенными неврологическими состояниями (включая нейромускульные, нейрокогнитивные нарушения, эпилепсию);
-
лица с гемоглобинопатиями;
-
лица с первичными и вторичными иммунодефицитами (ВИЧ-инфекция, прием иммунодепрессантов и т.п.);
-
лица со злокачественными новообразованиями;
-
лица в возрасте 65 лет и старше.
[1] СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней». XXXIV. Профилактика гриппа и других острых респираторных вирусных инфекций (постановление Главного государственного санитарного врача РФ от 28.01.2021 г. № 2).
Госпитализация
Организация оказания медицинской помощи
На выбор тактики лечения оказывают влияние следующие факторы [50–52, 62, 63, 85, 86]: возраст пациента; характер сопутствующих заболеваний; клиническая форма болезни; характер течения болезни (динамики нарастания симптомов); тяжесть заболевания; наличие и характер осложнений.
-
До принятия решения о тактике ведения больного гриппом рекомендуется установить дефиницию случая гриппа у больного: неосложненный грипп или осложненный/тяжелый грипп1[51, 52, 62, 63, 75].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: алгоритм клинической сортировки пациентов с ГПЗ представлен в Приложении А3.
-
Рекомендуется госпитализировать больных [1] [52, 62, 63,75]:
− с тяжелым и средне-тяжелым течением гриппа;
− проживающих в общежитиях и в условиях неблагоприятных факторов жилой среды
− из группы риска развития неблагоприятного течения болезни.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: группы риска развития неблагоприятного течения болезни описаны в п.7 (Прогноз)
-
Рекомендуется срочно пересмотреть схемы ведения больного гриппом при появлении признаков (симптомов) прогрессирующего течения болезни[1],1[52, 62, 63,75]:
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: 1) при симптомах, свидетельствующих об ухудшении снабжения организма кислородом или сердечно-легочной недостаточности (одышка (при движении или в состоянии покоя), затрудненное дыхание, синюшность, кровянистая или окрашенная мокрота, боль в груди, гипотония; гипоксия, определяемая по показаниям пульсоксиметра);
2) при симптомах, свидетельствующих об осложнениях со стороны ЦНС (измененное психическое состояние, бессознательное состояние, сонливость или трудности с пробуждением и периодические или постоянные конвульсии (судороги), спутанность сознания, сильная слабость или паралич);
3) при подтверждении текущей устойчивой репликации вируса гриппа или вторичной бактериальной инфекции, основанное на результатах лабораторных исследований или клинических признаках (например, сохранение постоянной высокой температуры тела и других симптомов более 3 дней);
4) при появлении тяжелого обезвоживания, проявляющегося в пониженной активности, головокружении, сниженном диурезе и вялости.
-
Рекомендована выписка из медицинской организации при стойком улучшение клинической картины: нормализации температуры тела, купировании респираторно-катарального синдрома, нормальных показателях общего анализа крови[2] [52, 62, 63,75]:
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Медицинская помощь оказывается в форме:
— экстренной медицинской помощи;
— неотложной медицинской помощи;
Условия оказания медицинских услуг
Медицинская помощь оказывается в виде:
— первичной медико-санитарной помощи;
— скорой, в том числе скорой специализированной, медицинской помощи;
— специализированной, в том числе высокотехнологичной, медицинской помощи.
Медицинская помощь взрослым больным гриппом может оказываться в следующих условиях:
— амбулаторно (в условиях, не предусматривающих круглосуточное медицинское наблюдение и лечение);
— стационарно (в условиях, обеспечивающих круглосуточное медицинское наблюдение и лечение).
Первичная медико-санитарная помощь пациентам оказывается в амбулаторных условиях и в условиях дневного стационара.
Первичная доврачебная медико-санитарная помощь в амбулаторных условиях осуществляется в фельдшерско-акушерских пунктах.
Первичная врачебная медико-санитарная помощь осуществляется врачом-терапевтом участковым, врачом общей практики (семейным врачом) в амбулаторных условиях.
Первичная специализированная медико-санитарная помощь осуществляется врачом-инфекционистом медицинской организации, оказывающим медицинскую помощь пациентам в амбулаторных условиях.
Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается в условиях стационара врачами-инфекционистами и другими врачами-специалистами и включает в себя профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию.
Лечение пациентов осуществляется в условиях стационара по направлению врача-терапевта участкового, врача общей практики (семейного врача), врача-инфекциониста, медицинских работников, выявивших грипп.
[1]СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней». XXXIV. Профилактика гриппа и других острых респираторных вирусных инфекций (постановление Главного государственного санитарного врача РФ от 28.01.2021 г. № 2).
[2] Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека Российской Федерации от 26.11.2009 № 01/17863-9–32 «О направлении документа ВОЗ «Клинические методы ведения больных, инфицированных пандемическим вирусом гриппа (H1N1)2009»
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
1. Специфическая профилактика
-
Рекомендовано проведение вакцинации всем лицам, не имеющим противопоказаний в предэпидемический период для специфической профилактики гриппа [1] [213-228, 275-276].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Комментарий: для специфической профилактики гриппа используются противогриппозные вакцины отечественного и зарубежного производства, зарегистрированные на территории Российской Федерации и приготовленные из эпидемически актуальных штаммов вируса, рекомендуемых ВОЗ. Вакцина для профилактики гриппа [живая]**
Вакцина для профилактики гриппа [инактивированная]**
Вакцина для профилактики гриппа [инактивированная]+Азоксимера бромид**
Сплит-вакцина для профилактики гриппа четырехвалентная инактивированная**
Вакцинации против гриппа в предэпидемический период в первую очередь подлежат лица, относящиеся к категории высокого риска заболевания гриппом и неблагоприятных осложнений при заболевании, к которым относятся:
— лица старше 60 лет, прежде всего проживающие в учреждениях социального обеспечения;
— лица, страдающие заболеваниями эндокринной системы (диабет), нарушениями обмена веществ (ожирение), болезнями системы кровообращения (ГБ, ИБС), хроническими заболеваниями дыхательной системы (хронический бронхит, бронхиальная астма), хроническими заболеваниями печени и почек;
— беременные женщины (только инактивированными вакцинами);
— лица, часто болеющие острыми респираторными вирусными заболеваниями;
— медицинские работники;
— работники сферы обслуживания, транспорта, учебных заведений;
— воинские контингенты.
Профилактические прививки проводятся лицам, не имеющим противопоказаний (наличие аллергических реакций на куриный белок и другие компоненты вакцины, наличие лихорадки или других признаков острых респираторных инфекций) с их согласия, а также с согласия законных представителей граждан, признанных недееспособными в порядке, установленном законодательством Российской Федерации. Вакцина для профилактики гриппа инактивированная** может вводиться одновременно с другими инактивированными вакцинами, применяемыми в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.
Противогриппозные вакцины могут быть слабо иммуногенными у пациентов с тяжелой иммуносупрессией [2], поэтому можно рассмотреть [необходимость] химиопрофилактики против вируса гриппа для этой группы пациентов. Лицам с иммуносупрессией в возрасте 6 месяцев и старше рекомендуется ввести как вакцину для профилактики гриппа инактивированную против сезонного гриппа**, так и инактивированную моновалентную вакцину против гриппа А(H1N1)2009**. Кроме того, лицам в возрасте 6 месяцев и старше, контактирующим с членами семьи, имеющими тяжелую иммуносупрессию, рекомендуется ежегодная вакцинация инактивированной вакциной против сезонного гриппа.
Сезонную иммунопрофилактику гриппа рекомендуется закончить не позднее чем за 2 – 3 недели до начала эпидемического сезона.
2. Неспецифическая профилактика
2.1 Профилактические мероприятия, направленные на источник инфекции
-
Рекомендована своевременная диагностика и лечение больных гриппом[1] [51, 52, 62, 75, 231-233].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: больной человек наиболее заразен для окружающих в первые 3-4 дня болезни, хотя выделение вируса возможно на протяжении всего заболевания и даже периода реконвалесценции. Больные дети как источник инфекции опасны более длительный период (7-10 дней). При риске заражения гриппом (вспышка в коллективе, эпидемия в городе) большое значение имеет контроль граждан за состоянием своего здоровья, в первую очередь, термометрия и самоизоляция при появлении первых симптомов заболевания с последующим вызовом врача.
-
Рекомендовано в случае появления в семье больного с симптомами гриппа проведение следующих мероприятий1 [51,52, 62, 75, 231-233].
— изолировать больного в отдельном помещении, если это невозможно, обеспечить, чтобы его кровать, отгороженная ширмой, находилась на расстоянии более одного метра от места расположения других людей;
— часто проветривать помещения и проводить влажную уборку с использованием бытовых моющих и дезинфицирующих средств;
— кипятить и обрабатывать посуду, используемую больным, дезинфицирующими средствами в специальной емкости;
— тщательно мыть руки с мылом после каждого контакта с больным;
— носить маски, имеющиеся в продаже или сделанные из подручных материалов (ватно-марлевые) при условии их смены через каждые два часа с последующей утилизацией или надлежащей стиркой и двухсторонним проглаживанием.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
2.2 Профилактические мероприятия, направленные на механизмы и пути передачи
-
Рекомендовано использование антисептиков для текущей дезинфекции предметов личного обихода и всего помещения 1 [51,52, 62, 75, 231-233].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: этанол**, водорода пероксид**, щелочь (мыло), повидон-йод**, в соответствующих концентрациях на протяжении достаточного количества времени. Активным биологическим действием обладают ультрафиолетовые лучи (УФ). Обеззараживание помещений УФ лампами проводится как прямым, так и рассеянным облучением. Неотъемлемой и важной частью противоэпидемических мероприятий в очаге является текущая дезинфекция предметов личного обихода и всего помещения.
-
Рекомендовано использование одноразовых масок, носовых платков и полотенец персоналу и пациентам с гриппом 1 [51, 52, 62, 75, 231-233].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарий: маски должны быть одноразовыми и меняться через каждый час. В случае недоступности одноразовых, они подлежат частой замене и стирке с кипячением, как и остальное белье больного.
-
Рекомендовано проведение влажной уборки с применением дезинфицирующих средств в палате (боксе) не менее двух раз в сутки1 [51, 52, 62, 75, 231-233].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
-
Рекомендовано после удаления больного из палаты (бокса) проведение заключительной дезинфекция: мытье стен, подоконников, мебели, полов с применением дезсредств, кипячение посуды, белья, УФ- облучение помещения1 [51, 52, 62, 75, 231-233].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
2.3 Профилактические мероприятия, направленные на восприимчивый организм
-
Рекомендовано проведение вакцинации всем лицам, не имеющим противопоказаний в предэпидемический период для специфической профилактики гриппа1 [51, 52, 62, 75, 231-233].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
-
Рекомендовано ведение здорового образа жизни всем лицам (полноценный сон, свежий воздух, активный отдых, сбалансированное питание, прием витаминов) для повышения резистентность к инфекции 1 [51, 52, 62, 75, 231-233].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
-
Рекомендована профилактика и своевременное лечение сопутствующих заболеваний и состояний всем лицам для повышения восприимчивости организма к вирусу гриппа [51, 52, 62, 75, 231-233].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
-
Рекомендовано проведение химиопрофилактики лицам при наличии в анамнезе контакта с больным гриппом и ОРВИ другой этиологии с целью немедленного противовирусного действия и с целью повышение резистентности организма 1 [51, 52, 62, 75, 231-233].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: неспецифическая профилактика подразделяется на два варианта: экстренную, рассчитанную на немедленное противовирусное действие химиопрепаратов, интерферонов, индукторов интерферона (внутриочаговая и внеочаговая (плановая), и сезонная профилактика, проводимая в предэпидемический период с целью повышение резистентности организма человека к респираторным вирусам во время максимальной вероятности заболевания. Внутриочаговую профилактику проводят среди лиц, находившихся в непосредственном контакте с больными, в семьях, квартирах, больничных палатах (эпидемических очагах). Продолжительность внутриочаговой профилактики колеблется от 2 дней при прекращении контакта с источником инфекции до 5-7 дней, если контакт сохраняется. Внеочаговую профилактику проводят среди непривитых, а также среди контингентов с повышенным риском заражения гриппом и с высоким риском неблагоприятных исходов заболевания.
Химиопрофилактика не заменяет вакцинацию против гриппа.
-
Рекомендовано избирательное использование препаратов прямого противовирусного действия у лиц после контакта с больным гриппом или в эпидемический сезон с целью экстренной и плановой химиопрофилактики [114, 116, 119, 229-231]:
— Осельтамивир** — экстренная профилактика: по 75 мг 1 раз в сутки не менее 10 дней после контакта с инфицированным (в зависимости от ситуации). Прием препарата нужно начинать не позднее чем в первые два дня после контакта. Рекомендуемая ранее плановая профилактика химиопрепаратами, например, осельтамивиром** – по 75 мг 1 раз в сутки в течение 6 недель в настоящее время не рекомендуется из-за развития резистентности вирусов к действию препарата [230, 277].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2).
— Занамивир – экстренная профилактика: при непосредственном контакте с больным гриппом: 2 ингаляции по 5 мг 1 раз в день, 10 дней. Общая суточная доза 10 мг. Плановая профилактика, так же, как и осельтамивиром**, не рекомендуется [277].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2).
Комментарии: химиопрофилактика противовирусными препаратами прямого действия из группы ингибиторов нейраминидазы не рекомендуется, если с момента первого контакта с больным гриппом прошло более 48 часов.
Избирательно используется:
— у лиц с высоким риском развития осложнений гриппа в течение первых двух недель после вакцинации после контакта с больным гриппом человеком;
— у лиц с высоким риском развития осложнений гриппа в случае документально подтвержденного факта низкой клинической эффективности вакцины в эпидсезоне из-за циркуляции штаммов вируса гриппа, антигенно далеких от вакцинных штаммов;
— у лиц с тяжелыми иммунодефицитами или других лиц, которые могут не реагировать адекватно на вакцинацию (например, получающие иммунодепрессанты, онкологических больных, реципиентов гемопоэтических клеточных трансплантатов и др.), после контакта с больным гриппом человеком;
— у лиц с высоким риском осложнений от гриппа, которым противопоказана вакцинация, после контакта с больным гриппом человеком;
— среди сотрудников и постояльцев заведений с длительным круглосуточным для получения лечения/ухода, во время вспышек гриппа в учреждении.
— Балоксавир марбоксил – экстренная профилактика: препарат следует принять как можно скорее в течение 48 часов после близкого контакта с заболевшим гриппом человеком. Препарат принимают внутрь однократно, вне зависимости от приема пищи, при массе тела пациента от 40 кг до 80 кг — 40 мг, ≥80 кг — 80 мг [130].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
— Умифеновир** – экстренная (постконтактная) профилактика: при контакте с больным по 200 мг в день в течение 10-14 дней. В период эпидемии гриппа (сезонная профилактика): по 200 мг 1 раз в день каждые 3-4 дня в течение 3 недель [141-143].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
-
Рекомендовано использование интерферонов у лиц после контакта с больным гриппом или в эпидемический сезон с целью экстренной и плановой химиопрофилактики [170-173].
-
Интерферон лейкоцитарный человеческий (лиофилизат для приготовления назального введения) – содержимое растворяют в 5 мл воды для инъекций, интраназально по 5 капель в каждый носовой ход 2 раза в сутки (разовая доза – 3 тыс. МЕ, суточная доза – 15-18 тыс. МЕ), в течение 5 – 7 дней. При однократном контакте достаточно одного закапывания. При необходимости профилактические курсы повторяют. При сезонном повышении заболеваемости в указанной дозе, утром 1 – 2 дня [279].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
-
Рекомендовано использование иммуностимуляторов у лиц после контакта с больным гриппом или в эпидемический сезон с целью экстренной и плановой химиопрофилактики [169,176, 177, 178, 181, 184, 185, 188, 192].
— Кагоцел** – по 24 мг (2 таблетки) 1 раз в день в течение 2 дней, затем перерыв 5 дней, затем цикл повторить; длительность приема от 1 недели до нескольких месяцев [175, 278]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
— Тилорон** – 125 мг 1 раз в неделю в течение 6 недель, курсовая доза составляет 750 мг. [177, 180, 182, 183, 184]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
— Оксодигидроакридинилацетат натрия [197,198]
– разовая профилактическая доза составляет 250 мг (1 ампула) или 4 – 6 мг на кг массы тела. При длительном применении рекомендуемый интервал между введениями 3–7 суток.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
— Меглюмина акридонацетат [233, 239, 240, 243]
Внутрь один раз в сутки за 30 минут до еды, не разжёвывая, запивая ½ стакана воды, взрослым и детям старше 12 лет: по 450–600 мг (3–4 таблетки) на приём на 1, 2, 4, 6, 8-е сутки после контакта. Далее осуществляют перерыв 72 часа (трое суток) и продолжают курс на 11, 14, 17, 20, 23-и сутки. Общий курс составляет от 5 до 10 приёмов.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
— Азоксимера бромид [261, 263-266, 267, 268].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: для профилактики в предэпидемический период – по 1 таблетке в день в течение 10 дней.
Примечание: для проведения неспецифической профилактики гриппа можно применять любые препараты (в соответствии с инструкцией к применению препарата), разрешенные к применению в установленном порядке на территории Российской Федерации
[1] СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней». XXXIV. Профилактика гриппа и других острых респираторных вирусных инфекций (постановление Главного государственного санитарного врача РФ от 28.01.2021 г. № 2).
[2] Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 23 декабря 2009 года № 01/19753-9-32″О направлении временного руководства CDC в отношении гриппа А(H1N1)2009 у пациентов с тяжелой иммуносупрессией».
Информация
Источники и литература
-
Клинические рекомендации Национального научного общества инфекционистов (ННОИ)
- Каверин Н.В., Львов Д.К., Щелканов М.Ю. Ортомиксовирусы (Orthomyxovlridae). Руководство по вирусологии. Вирусы и вирусные инфекции человека и животных: монография; под ред. Д.К. Львова. — М.: МИА, 2013. – С. 307–314.
Щелканов М.Ю. Таксономическая структура Orthomyxoviridae: современное состояние и ближайшие перспективы. Вестник Российской академии медицинских наук. 2011; 5: С. 12–19.
Щелканов М.Ю., Колобухина Л.В., Львов Д.К. Грипп: история, клиника, патогенез. Лечащий врач. 2011;10: С. 33–38.
Field S., Winter G., Wraunlee G.C. Structure of the neuraminidase gene in human influenza virus A/PR/8/34. Nature. 1981; 290: Р.213-217.
Wiley D.C., Skehel J.J. The structure and function of the hemagglutinin membrane glycoprotein of influenza virus. Annual Revier of Biochemistry. 1987;56: Р.365-394.
Noda T., Kawaoka Y. Structure of influenza virus ribonucleoprotein complexes and their packaging into virions. Reviews in Medical Virology. 2010; 20(6): P. 380-391.
Ge S., Wang Z. An overview of influenza A virus receptors. Critical Reviews in Microbiology. 2011; 37(2): P. 157-165.
Gaur P., Munjhal A., Lal S. K. Influenza virus and cell signaling pathways. Medical Science Monitor. 2011; 17(6): P. RA148-154.
Rohm C., Zhou N., Suss J., Mackenzie J., Webster R. Characterization of novel influenza hemagglutinin HI5, criteria for determination of influenza A subtypes. Virology.1996; 217: Р.508- 516.
Castrucci M.R., Kawaoka Y. Biologic importance of neuramidase stalk length in influenza A virus. J. Virol. 1993; 61(2): Р.759-764.
Gamblin S. J., Skehel J. J. Influenza hemagglutinin and neuraminidase membrane glycoproteins. Journal of Biological Chemistry. 2010; 285(37): P. 28403-28409.
Xu R., McBride R., Nycholat C. M., Paulson J. C., Wilson I. A. Structural characterization of the hemagglutinin receptor specificity from the 2009 H1N1 influenza pandemic. Journal of Virology. 2012; 86(2): P. 982-990.
Gorman O.T., Bean W.J., Webster R.G. Evolutionary process in Influenza viruses: Divergence, Rapid Evolution and Stasis. Current topics in Microbiology and Immunology. 1992; 176: Р.75-97.
Xu X., Guo Y., Rota P., Hemphill M., Kendal A., Cox N. Genetic reassortment of human influenza virus in nature. Options for the Control of Influenza. 1993; 2: Р.203-207.
Castrucci M.R, Donatelli I., Sidoli L., Kawaoka Y., Webster R.G. Genetic reassortment between avian and human influenza A viruses in Italian pigs. Virology. 1993; 193: Р.503-506.
Иванова В.Т., Бурцева Е.И., Оскерко Т.А. Изменчивость и особенности распространения вируса гриппа A(H1N1) в период 1990 – 1998гг. Вопр. вирусол. 2000; 5: С. 18–22.
Lin Y.P., Shaw M., Gregory V. et al. Avian-to-human transmission of H9N2 subtype influenza A viruses. Relationship between H9N2 and H5N1 human isolated. PNAS. 2000; 97 (17): Р.9654- 9658.
Koopmans M., Wilbrink B., Conyn M. et al. Transmission of H7N7 avian influenza A virus to human beings during a large outbreak in commercial poultry farms in the Netherlands. Lancet. 2004; 363: Р.587-593.
Wong S.S., Yuen K.Y. Avian Influenza virus infection in humans. Chest.2006; 129: Р. 156- 168.
Garten R.J., Davis C.T., Russell C.A. et al. Antigenic and henetic characteristics of swine origin 2009 A(H1N1) influenza viruses circulating in humans. Science. 2009; 325 (5937): Р.197-201.
Львов Д.К., Бурцева Е.И., Прилипов А.Г. и др. Изоляция 24.05.2009 года и депонирование в Государственную коллекцию вирусов первого штамма A/Moscow/01/2009(H1N1)sw l, подобного свиному вирусу A(H1N1) от первого выявленного 21.05.2009 года пациента в г. Москве. Вопросы вирусологии. 2009; 5: С. 10–22.
Howard W. A., Essen S. C., Strugnell B. W. et al. Reassortant pandemic (H1N1) 2009 virus in pigs, United Kingdom. Emerging Infectious Diseases. 2011;17(6): P. 1049-1052.
Yewdell J. W. Viva la Revolución: Rethinking Influenza A Virus Antigenic Drift. Current Opinion in Virology. 2011; 1(3): P. 177-183.
Rota P.A., Wallis T.R., Harmon M.W., Rota J.S., Kendal A.P., Nerome K. Cocirculation of two distinct evolutionary lineages of influenza type B virus since 1983. Virology. 1990; 175: Р.59–68.
Rota P.A., Hemphill M.L., Whistler I.L., Regnery H.L., Kendal A.P. Antigenic and genetic characterization of two hemagglutinins recent cocirculating strains of influenza type B virus. J. Gen. Virol.1992;73: Р.2737–2742.
Гринбаум Е.Б., Литвинова О.М., Банников А.И. Полиморфизм популяции современных вирусов гриппа А и B человека. Вестник РАМН. 1994; 9: С.36-41.
McCullers J.A., Saito T., Iverson A.R. Multiple genotypes of influenza B virus circulated between 1979 and 2003. J Virol 2004;78: Р.12817-12828.
Иванова В.Т., Бурцева Е.И., Слепушкин А.Н. Особенности вирусов гриппа, обусловивших эпидемический подъем заболеваемости в России в 2002–2003 гг. Возврат в циркуляцию вирусов гриппа, подобных В/Виктория/2/87. Вопросы вирусологии. 2004; 3: С.12.
Guo Y.J. Isolation of influenza С virus from pigs and experimental infection of pigs with influenza С virus. Journal of General Virology. 1983; 64: P. 177-182.
Yuanji G., Desselberger U. Genome analysis of influenza С viruses isolated in 1981/82 from pigs in China. Journal of General Virology. 1984; 65: P. 1857-1872.
Киселёв О.И., Исаков В.А., Шаронов Б.П., Сухинин В.П. Патогенез тяжёлых форм гриппа. Вестник Российской академии медицинских наук. 1994; 9: С. 32–36.
Fukuyama S., Kawaoka Y. The pathogenesis of influenza virus infections: the contributions of virus and host factors. Current Opinion in Immunology. 2011; 23(4): P. 481-486.
Цинзерлинг В.А., Воробьев С.Л., Зарубаев В.В. и др. Патогенетические аспекты гриппа в период эпидемии, вызванной вирусом A/H1N1v в 2009–2010 гг. по аутопсии. Архив патологии. 2011; 73(6): С. 21–25.
Щелканов М.Ю. Патогенез гриппа: механизмы модуляции белками возбудителя. Журнал инфектологии. 2015; 7(2): С. 31–45.
Марков Х.М. Молекулярные механизмы дисфункции сосудистого эндотелия. Кардиология. 2005;12: С.62-72.
Endemann D.H., Schiffrin E.L. Endothelial dysfunction. J. Am. Soc. Nephrol. 2004; 15: P. 1983-1992.
Verma S., Anderson T.J. Fundamentals of endothelial dysfunction for the clinical cardiologist. Circulation. 2002; 105: P. 546–549.
Кузник Б.И. Клеточные и молекулярные механизмы регуляции системы гемостаза в норме и патологии. – Чита: Экспресс-изд-во, 2010. – 832 с.
Азаренок А.А. Роль вируса гриппа и его поверхностных белков в развитии дисфункции эндотелия: автореф. дис. … канд. биол. наук: 03.02.02. – СПб., 2014. – 29 с.
Горбунов В.В. Повреждение эндотелия у пациентов пневмонией во время пандемии гриппа A H1N1 и возможность его коррекции. Забайкальский медицинский вестник. 2011; 2: С. 104–111.
Ратникова Л.И., Картополова Е.В. Гемодинамические нарушения у пациентов гриппом и роль оксида азота в их развитии. Инфекционные болезни. 2012; 10 (4): С. 27–30.
Эсауленко Е.В., Стуколкин К.О., Дунаева Н.В. и др. Редкие симптомы (диарея, менингизм, геморрагический синдром) у пациентов гриппом различных субтипов. ВестникНовгородского государственного университета им. Ярослава Мудрого. 2013; 71(1): С. 93–97.
Лаврищева, В.В. Этиология летальных пневмоний в период развития пандемии, вызванной вирусом гриппа A (H1N1) pdm09 в России. Вопросы вирусологии. 2013; 58 (3): С. 17–21.
Львов Д.К., Бурцева Е.И., Прилипов А.Г. и др. Возможная связь летальной пневмонии с мутациями пандемического вируса гриппа A(H1N1)swl в рецепторсвязывающем сайте субъединицы НА1 гемагглютинина. Вопросы вирусологии. 2010; 4: С. 4–9.
Чучалин А.Г. Патологическая анатомия лёгких при гриппе A (H1N1), по данным аутопсий. Пульмонология. 2010; 1: С. 5–11.
Цинзерлинг В.А., Васильева М.В., Эсауленко Е.В. и др. Анализ летальных исходов при гриппе A/H1N1/PDM09 в эпидемический сезон 2015-2016гг. Инфекционные болезни. 2016; 14(4): С. 80-83.
Mauad T. Lung pathology in fatal novel human influenza A(H INI) infection. American Journal of Respiratory and Critical Care Medicine. 2010; 181(1): P. 72-79.
Эсауленко Е.В., Го А.А., Сухорук А.А., Понятишина М.В., Позднякова М.В. Грипп: современные диагностические возможности и терапевтические подходы. Учебное пособие для студентов медицинских вузов. Сер. Библиотека педиатрического университета. Санкт-Петербург, 2015: 48с.
Львов, Д.К. Обнаружение аминокислотных замен аспарагиновой кислоты на глицин и глутаминовую кислоту в рецептор-связывающем сайте гемагглютинина в штамме пандемического вируса гриппа H1N1 от пациентов с летальным исходом и со среднетяжелой формой заболевания. Вопросы вирусологии. 2010; 55 (3): С. 15–18.
Киселёв О.И., Маринец И.Г., Соминина А.А. Грипп и другие респираторные инфекции: эпидемиология, профилактика, диагностика и терапия. СПб.: Боргес, 2003. – 244 с.
- Каверин Н.В., Львов Д.К., Щелканов М.Ю. Ортомиксовирусы (Orthomyxovlridae). Руководство по вирусологии. Вирусы и вирусные инфекции человека и животных: монография; под ред. Д.К. Львова. — М.: МИА, 2013. – С. 307–314.
Информация
Список сокращений
АД – артериальное давление
АПТВ – активированное парциальное тромбопластиновое время
В/м – внутримышечное введение
ВОЗ – Всемирная организация здравоохранения
ГБ – гипертоническая болезнь
ГПЗ – гриппоподобное заболевание
ДВС-синдром – синдром диссеминированного внутрисосудистого свертывания
Д.м.н. – доктор медицинских наук
ДНК — дезоксирибонуклеиновая кислота
ДЦП – детский церебральный паралич
ИБС – ишемическая болезнь сердца
ИВЛ – искусственная вентиляция легких
ИМП – инструкция по медицинскому применению
ИТШ – инфекционно-токсический шок
ИТЭП – инфекционно-токсическая энцефалопатия
ИФА – иммуноферментный анализ
КДа – килодальтон
К.м.н. – кандидат медицинских наук
КТ – компьютерная томография
ЛС – лекарственное средство
Мг – миллиграмм
МКБ-10 – международная классификация болезней, травм, и состояний, влияющих на здоровье 10-го пересмотра
МНН – международное непатентованное наименование
МКП – миокардиопатия
МЗ РФ – Министерство здравоохранения Российской Федерации
Мин. – минута
Мл – миллилитр
Мм рт. ст. – миллиметров ртутного столба
ОДН – острая дыхательная недостаточность
ОРВИ – острая респираторная вирусная инфекция
ОРИ – острая респираторная инфекция
ОРДС – острый респираторный дистресс-синдром
ОРИТ – отделение реанимации и интенсивной терапии
ОРЗ – острые респираторные заболевания
ОССН – острая сердечная и сосудистая недостаточность
ОСТЛ – острый стенозирующий ларинготрахеит
ОТ-ПЦР – полимеразная цепная реакция с обратной транскрипцией
ПИФ – прямая иммунофлюоресценция
ПЦР – полимеразная цепная реакция
ПЦР-РВ – полимеразная цепная реакция в реальном времени
РИФ – реакция иммунофлюоресценции
РКИ – рандомизированное контролируемое исследование
РНК – рибонуклеиновая кислота
РПИФ – реакция прямой иммунофлуоресценции
РС-инфекция – инфекция, вызванная респираторно-синцитиальным вирусом
РСК — реакция связывания комплементов
РТГА – реакция торможения гемагглютинации
РФ – Российская Федерация
СМЖ – спинномозговая жидкость
СОЭ – скорость оседания эритроцитов
ТВО – тепловлагообменник
ТОРИ – тяжелая острая респираторная инфекция
ТОРС – тяжелый острый респираторный синдром
Уд./мин. – ударов в минуту
ХОБЛ – хроническая обструктивная болезнь легких
ЦНС – центральная нервная система
ЧДД – частота дыхательных движений
ЧСС – частота сердечных сокращений
ЭКГ – электрокардиография
ЭКМО – экстракорпоральная мембранная оксигенация
H – гемагглютинин
N – нейраминидаза
O2СТ– содержание кислорода
РO2– парциальное давление кислорода
РСO2 – парциальное давление углекислого газа
рН – водородный показатель
SaO2 – насыщение кислородом
WHO -World Health Organization
Термины и определения
Доказательная медицина – подход к медицинской практике, при котором решения о применении профилактических, диагностических и лечебных мероприятий принимаются исходя из имеющихся доказательств их эффективности и безопасности, а такие доказательства подвергаются поиску, сравнению, обобщению и широкому распространению для использования в интересах пациентов
Заболевание — возникающее в связи с воздействием патогенных факторов нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма.
Основное заболевание — заболевание, которое само по себе или в связи с осложнениями вызывает первоочередную необходимость оказания медицинской помощи в связи с наибольшей угрозой работоспособности, жизни и здоровью, либо приводит к инвалидности, либо становится причиной смерти;
Сопутствующее заболевание — заболевание, которое не имеет причинно-следственной связи с основным заболеванием, уступает ему в степени необходимости оказания медицинской помощи, влияния на работоспособность, опасности для жизни и здоровья и не является причиной смерти;
Тяжесть заболевания или состояния — критерий, определяющий степень поражения органов и (или) систем организма человека либо нарушения их функций, обусловленные заболеванием или состоянием либо их осложнением;
Исходы заболеваний — медицинские и биологические последствия заболевания;
Последствия (результаты) — исходы заболеваний, социальные, экономические результаты применения медицинских технологий;
Осложнение заболевания — присоединение к заболеванию синдрома нарушения физиологического процесса; — нарушение целостности органа или его стенки; — кровотечение; — развившаяся острая или хроническая недостаточность функции органа или системы органов;
Инструментальная диагностика – диагностика с использованием для обследования больного различных приборов, аппаратов и инструментов.
Качество медицинской помощи – совокупность характеристик, отражающих своевременность оказания медицинской помощи, правильность выбора методов профилактики, диагностики, лечения и реабилитации при оказании медицинской помощи, степень достижения запланированного результата.
Клинические рекомендации – документ, основанный на доказанном клиническом опыте, описывающий действия врача по диагностике, лечению, реабилитации и профилактике заболеваний, помогающий ему принимать правильные клинические решения.
Лабораторная диагностика — совокупность методов, направленных на анализ исследуемого материала с помощью различного специализированного оборудования.
Модель пациента — совокупность клинических, лабораторных и инструментальных диагностических признаков, позволяющих идентифицировать заболевание (отравление, травму, физиологическое состояние) и отнести его к группе состояний с общей этиологией и патогенезом, клиническими проявлениями, общими подходами к лечению и коррекции состояния;
Медицинский работник — физическое лицо, которое имеет медицинское или иное образование, работает в медицинской организации и в трудовые (должностные) обязанности которого входит осуществление медицинской деятельности, либо физическое лицо, которое является индивидуальным предпринимателем, непосредственно.
Нозологическая форма — совокупность клинических, лабораторных и инструментальных диагностических признаков, позволяющих идентифицировать заболевание (отравление, травму, физиологическое состояние) и отнести его к группе состояний с общей этиологией и патогенезом, клиническими проявлениями, общими.
Синдром — состояние, развивающееся как следствие заболевания и определяющееся совокупностью клинических, лабораторных, инструментальных диагностических признаков, позволяющих идентифицировать его и отнести к группе состояний с различной этиологией, но общим патогенезом, клиническими
Уровень достоверности доказательств – отражает степень уверенности в том, что найденный эффект от применения медицинского вмешательства является истинным.
Уровень убедительности рекомендаций – отражает не только степень уверенности в достоверности эффекта вмешательства, но и степень уверенности в том, что следование рекомендациям принесет больше пользы, чем вреда в конкретной ситуации.
Формулярные статьи на лекарственные препараты — фрагмент протоколов лечения больных, содержащий сведения о применяемых при определенном заболевании (синдроме) лекарственных препаратах, схемах, и особенностях их назначения.
Критерии оценки качества медицинской помощи
Критерии качества оказания помощи больным гриппом
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
-
Бабак С. Л. – доцент, профессор кафедры фтизиатрии и пульмонологии лечебного факультета ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России Минздрава России
-
Горелов А. В. – академик РАН, профессор, заместитель директора по научной работе ФБУН Центральный НИИ эпидемиологии Роспотребнадзора
-
Зайцев А.А. – д.м.н. профессор ФГКУ «Главный военный клинический госпиталь им. академика Н.Н. Бурденко» главный пульмонолог МО РФ
-
Зырянов С.К.– д. м. н., профессор, заведующий кафедрой общей и клинической фармакологии ФГАОУ ВО «Российский университет дружбы народов»
-
Климова Е. А. – д.м.н., профессор кафедры инфекционных болезней и эпидемиологии ФГБОУ ВО «Московский государственный медико-стоматологический университет» им. А.И. Евдокимова Минздрава России
-
Кравченко И. Э. –д.м.н.. профессор кафедры инфекционных болезней ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России
-
Лиознов Д. А. – д.м.н., директор ФГБУ НИИ гриппа им. А.А. Смородинцева Минздрава России
-
Малеев В. В. – академик РАН, д.м.н., профессор, Советник директора по научной работе ФБУН Центральный НИИ эпидемиологии Роспотребнадзора,
-
Малявин А. Г. – д.м.н., профессор, профессор кафедры фтизиатрии и пульмонологии лечебного факультета ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, руководитель Центра респираторной медицины
-
Никифоров В.В. –д.м.н., профессор, заведующий кафедрой инфекционных болезней и эпидемиологии ФГБОУ ВО «Российского национального исследовательского медицинского университета им. Н.И. Пирогова» Минздрава России
-
Новак К.Е. к.м.н. доцент кафедры инфекционных болезней взрослых и эпидемиологии ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России
-
Попов А.Ф. – д.м.н., профессор, профессор кафедры инфекционных болезней ФГБОУ ВО «Тихоокеанский государственный медицинский университет» МЗ РФ
-
Пшеничная Н. Ю. – д.м.н., профессор, заместитель директора по клинико-аналитической работе ФБУН Центральный НИИ эпидемиологии Роспотребнадзора
-
Чуланов В. П. – д.м.н., профессор, заместитель директора по научной работе и инновационному развитию ФГБУ НМИЦ Фтизиопульмонологии и инфекционных болезней МЗ РФ
-
Эсауленко Е.В., д.м.н., профессор, заведующая кафедрой инфекционных болезней взрослых и эпидемиологии ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России
-
Усенко Д. В. – д. м. н., руководитель образовательного центра, ведущий научный сотрудник клинического отдела инфекционной патологии ФБУН Центральный НИИ эпидемиологии Роспотребнадзора
-
Яковлев А. А. – д.м.н., профессор, зав. кафедрой инфекционных болезней, эпидемиологии и дерматовенерологии Санкт-Петербургский государственный университет
Все члены рабочей группы являются членами Национальной ассоциации специалистов по инфекционным болезням имени академика В.И.Покровского (НАСИБ) или Российского научного медицинского общества терапевтов (РНМОТ)
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
1. Врач-инфекционист;
2. Врач-терапевт;
3. Врач-гастроэнтеролог;
4. Врач общей практики;
5. Студенты медицинских ВУЗов, ординаторы, аспиранты.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Определение уровней достоверности доказательств и убедительности рекомендаций для диагностических вмешательств
Таблица П1 – Уровни достоверности доказательности для диагностических вмешательств
1Общепринятым стандартом КИ диагностических вмешательств является одномоментный дизайн исследования, в котором к каждому включённому пациенту параллельно и в одинаковых условиях применяются исследуемый диагностический метод и референсный метод, являющийся «золотым стандартом» диагностики изучаемого заболевания или состояния, при этом исследуемый и референсный методы должны применяться независимо друг от друга (т.е. исследуемый метод не может быть частью референсного) и должны интерпретироваться исследователем без знания результатов применения другого метода (рекомендуется использовать ослепление)
Таблица П2 – Шкала определения УУР для диагностических вмешательств
Таблица П3. Возможные комбинации УДД и УУР для диагностических вмешательств
*Если оценивается одно КИ, то данное условие не учитывается
Определение уровня достоверности доказательств и убедительности рекомендаций для лечебных, реабилитационных, профилактических вмешательств
Таблица П4 — Уровни достоверности доказательности для лечебных, реабилитационных, профилактических вмешательств
Таблица П5–Шкала определения уровни убедительности рекомендаций для лечебных, реабилитационных, профилактических вмешательств
Порядок обновления клинических рекомендаций
Клинические рекомендации обновляются каждые 3 года.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
-
Федеральный закон от 17 сентября 1998г. №157-ФЗ «Об иммунопрофилактике инфекционных заболеваний».
-
Федеральный закон Российской Федерации от 29 ноября 2010г. №326-ФЗ «Об обязательном медицинском страховании в Российской Федерации».
-
Федеральный закон от 21 ноября 2011г. №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации».
-
Приказ Минздравсоцразвития России от 9 августа 2005г. №494 «О порядке применения лекарственных средств у больных по жизненным показаниям».
-
Приказ Минздравсоцразвития России от 27 декабря 2011г. №1664н «Об утверждении номенклатуры медицинских услуг».
-
Приказ Минздравсоцразвития России от 31 января 2012г. № 69н «Об утверждении Порядка оказания медицинской помощи взрослым больным при инфекционных заболеваниях».
-
Приказ Минздрава России от 20 декабря 2012г. №1183н «Об утверждении Номенклатуры должностей медицинских работников и фармацевтических работников»
-
Приказ Минздрава России от 07 октября 2015г. №700н «О номенклатуре специальностей специалистов, имеющих высшее медицинское и фармацевтическое образование».
-
Приказ Минздрава России от 17 декабря 2015г. № 1024н «О классификации и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы».
-
Приказ Минздрава России от 10 мая 2017г. №203н «Об утверждении критериев оценки качества медицинской помощи».
-
СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней». XXXIV. Профилактика гриппа и других острых респираторных вирусных инфекций (постановление Главного государственного санитарного врача РФ от 28.01.2021 г. № 2).
Соответствие клинических синдромов патогенетическим механизмам и морфологическому субстрату
Критерии оценки тяжести течения гриппа
Таблица 1. Критерии оценки тяжести течения гриппа
Таблица 2. Классификация гриппа по тяжести в соответствии с рекомендациями ВОЗ [62]
Правила забора материала для лабораторного исследования на грипп [75]
-
Мазки со слизистой оболочки носоглотки и задней стенки ротоглотки берут после полоскания полости рта кипяченой водой комнатной температуры. Если полость носа заполнена слизью, перед процедурой рекомендуется провести высмаркивание. В течение 6-ти часов перед процедурой нельзя использовать медикаменты, орошающие носоглотку или ротоглотку и препараты для рассасывания во рту. У взрослых мазки со слизистой носоглотки берут сухим стерильным назофарингеальным аппликатором-щеткой стерильной на пластиковой палочке или сухим стерильным зондом из полистирола с вискозным тампоном (предпочтительно для сбора биологического материала для ПЦР с целью последующей изоляции культуры вируса). Зонд вводят легким движением по наружной стенке носа на глубину 2 – 3 см до нижней раковины, слегка опускают книзу, вводят в нижний носовой ход под нижнюю носовую раковину, делают вращательное движение и удаляют вдоль наружной стенки носа. Общая глубина введения зонда должна составлять примерно половину расстояния от ноздри до ушного отверстия (не менее 5 см).
-
Мазки из ротоглотки берут сухим стерильным зондом из полистирола с вискозным тампоном вращательными движениями с поверхности миндалин, небных дужек и задней стенки ротоглотки, прижимая язык пациента шпателем.
-
Мокроту (при глубоком откашливании) и эндотрахеальный аспират собирают в стерильные одноразовые герметично закрывающиеся контейнеры натощак после чистки зубов и полоскания полости рта водой. Пациента просят сделать несколько глубоких вдохов с задержкой дыхания на несколько секунд, затем с силой выдохнуть, что способствует появлению продуктивного кашля и очищению верхних дыхательных путей от мокроты. Для получения эндотрахеального аспирата затем присоединяют мукус-экстрактор через трубку-переходник к отсосу катетер вводится в глотку через полость рта, в результате чего провоцируется кашлевой рефлекс и проводится извлечение трахеального содержимого через стерильный катетер (6 – 7 размера) с помощью отсоса. Для получения индуцированной мокроты рекомендуется использовать упражнения дыхательной гимнастики и вибрационный массаж грудной клетки. Наибольшего эффекта достигают с помощью ингаляций с использованием гипертонического раствора хлорида натрия.
-
Аутопсийный материал забирают стерильным инструментом из зоны поврежденной ткани объемом 1-3 см3 инструментами (индивидуально для каждого органа).
- Каждый образец помещают в отдельную транспортную емкость со стабилизирующей средой и/или в пробирку с транспортной средой. Материал для исследования должен быть нативным (без фиксации формалином).
Алгоритм клинической сортировки пациентов с ГПЗ
Показания для перевода в отделение реанимации при установленном диагнозе гриппа (достаточно одного из критериев)
-
начальные проявления и клиническая картина быстропргрессирующей острой дыхательной недостаточности;
-
нарастающая и выраженная одышка;
-
цианоз;
-
ЧД более 30 в минуту;
-
SpO2 менее90%;
-
артериальное давление АДсист. менее 90 мм.рт.ст.;
-
шок (мраморность конечностей, акроцианоз, холодные конечности, симптом замедленного сосудистого пятна (более 3 сек.), лактат более 2 ммоль/л);
-
дисфункция центральной нервной системы (оценка по щкале комы Глазго менее 15 баллов);
-
острая почечная недостаточность (мочеотделение менее 0,5 мл/кг/ч в течение 1 часа или повышение уровня креатинина в два раза от нормального значения);
-
печёночная дисфункция (увеличение содержания билирубина выше 20 мкмоль/л в течение 2-х дней или повышение уровня трансаминаз в два раза и более от нормы);
-
коагулопатия (число тромбоцитов менее 100 тыс/мкл или их снижение на 50% от наивысшего значения в течение 3-х дней)
Транспортировка пациента осуществляется силами профильного отделения после консультации и в сопровождении врача – анестезиолога — реаниматолога.
Принципы респираторной поддержки при ОРДС, вызванном вирусом гриппа
* ТОРС – тяжелый острый респираторный синдром
** РС-инфекция – инфекция, вызванная респираторно-синцитиальным вирусом
Приложение Б. Алгоритмы действий врача
Приложение В. Информация для пациента
Грипп – острое вирусное заболевание, пик заболеваемости которым приходится на осеннее-зимний период.
Источник гриппозной инфекции является больной человек со стертыми или явными формами болезни. Путь передачи – воздушно-капельный. Максимально заразным человек является впервые дни заболевания, когда вирус с каплями слизи во время чихания и кашля начинает выделяться во внешнюю среду.
Грипп начинается остро с резкого подъема температуры до 380С и выше, с сухим кашлем или першением в горле, и сопровождается симптомами общей интоксикации: ознобом, болями в мышцах, головной болью (лобная область, область надбровных дуг), болью в глазных яблоках; насморк обычно начинается спустя 3 дня после снижения температуры тела. Кашель сопровождаться болью за грудиной. Грипп может протекать тяжело и представлять угрозу жизни человека. Тяжелое течение гриппа сопровождается поражением нижних дыхательных путей с развитием пневмонии и (или) признаками дыхательной недостаточности: появляется одышка или затрудненное дыхание в покое, цианоз носогубного треугольника. При тяжелых формах гриппа могут развиваться отек легких, сосудистый коллапс, отек мозга, геморрагический синдром, присоединяться вторичные бактериальные осложнения.
Помните, что симптомы гриппа не так уж и безобидны, как кажется на первый взгляд. Поэтому при этом заболевании важно не заниматься самолечением, а обратиться к врачу и выполнять все его назначения. Тогда с большой вероятностью заболевание пройдет без осложнений.
Как не заболеть гриппом:
• мыть руки как можно чаще, рекомендуется использование дезинфицирующих салфеток или кожного антисептика;
• избегать контакта лица, особенно носа, рта и глаз, с грязными и даже чистыми руками, другими объектами;
• при кашле, чихании прикрывать рот и нос одноразовыми салфетками, которые после использования нужно выбрасывать;
• сократить время пребывания в местах массового скопления людей и в общественном транспорте;
• избегать контактов с лицами, имеющими признаки заболевания;
• носить медицинскую маску. Маску необходимо менять каждые 4 часа;
• осуществлять влажную уборку в помещениях несколько раз в день, обеспечить проветривание и увлажнение воздуха;
• вести здоровый образ жизни (полноценный сон, сбалансированное питание, физическая активность).
В целях повышения устойчивости организма к респираторным вирусам, в первую очередь, к вирусам гриппа, как мера неспецифической профилактики, могут использоваться различные препараты и средства, повышающие иммунитет. Профилактические лекарственные препараты можно принимать только по рекомендации врача! В случаях появления признаков инфекционного заболевания необходимо немедленно обратиться к врачу за квалифицированной медицинской помощью.
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Приложение Г1. Шкала ком Глазго
Название на русском языке: Шкала ком Глазго
Оригинальное название: Glasgow Coma Scale
Источник: Teasdale G.M., Jennett В., 1974
Пирадов М.А., Супонева Н.А., Рябинкина Ю.В., Гнедовская Е.В., Ильина К.А., Юсупова Д.Г. и др. Шкала комы Глазго (Glasgow Coma Scale, GCS): лингвокультурная адаптация русскоязычной версии.Журнал им. Н.В. Склифосовского Неотложная медицинская помощь. 2021;10(1):91–99. https://doi.org/10.23934/2223-9022-2021-10-1-91-99
Тип: шкала оценки
Содержание:
Ключ:
Начальная оценка по шкале Глазго коррелирует с тяжестью церебрального повреждения и прогнозом.
Шкала состоит из трёх тестов, оценивающих реакцию открывания глаз, а также речевые и двигательные реакции. За каждый тест начисляется определённое количество баллов. В тесте открывания глаз от 1 до 4, в тесте речевых реакций от 1 до 5, а в тесте на двигательные реакции от 1 до 6 баллов.
Таким образом, шкала Глазго является важным критерием для оценки уровня сознания. Каждая отдельная реакция оценивается в баллах, а уровень сознания выражается суммой баллов по каждому из параметров. Самая низкая оценка — 3 балла, а самая высокая — 15 баллов. Оценка 8 баллов и ниже определяется как кома.
Оценка по шкале 3-5 баллов прогностически крайне неблагоприятна, особенно если она сочетается с широкими зрачками и отсутствием окуловестибулярного рефлекса.
Приложение Г2. Шкала SOFA
Оригинальное название: Sequential Organ Failure Assessment (SOFA)
Русское название: шкала SOFA
Источник (официальный сайт разработчиков, публикация с валидацией): https://pubmed.ncbi.nlm.nih.gov/29443733/
Tee Y.S., Fang H.Y., Kuo I.M., Lin Y.S., Huang S.F., Yu M.C. Serial evaluation of the SOFA score is reliable for predicting mortality in acute severe pancreatitis. Medicine (Baltimore). 2018 Feb; 97(7):e9654. doi: 10.1097/MD.0000000000009654.
Тип (подчеркнуть):
— шкала оценки
— индекс
— вопросник
Назначение: определение органной недостаточности
Ключ (интерпретация):
PaO2 в мм. рт. ст. FiO2 от 0.21 до 1.00.
Адренергические средства применялись хотя бы 1 час. Дозировка – в мкг/кг в минуту.
0 – наиболее оптимальный параметр, 4 – наиболее аномальный параметр.
Информация должна собираться и оцениваться 1 раз в сутки в течение всего времени нахождения пациента в отделении интенсивной терапии.
Среднее (системное) артериальное давление рассчитывается по формуле: САД = (АДсист + АДдиаст) / 3.
SOFA индекс равен сумме всех шести показателей.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.



![Воспалённые лимфатические фолликулы (признак Морозкина) [16] Воспалённые лимфатические фолликулы (признак Морозкина) [16]](https://probolezny.ru/media/bolezny/gripp/vospalyonnye-limfaticheskie-follikuly-priznak-morozkina-16_s.jpeg)