Гепатит
Гепатология – раздел гастроэнтерологии, изучающий заболевания печени и желчевыводящих путей. Среди заболеваний, находящихся в сфере внимания врача-гепатолога, самым распространенным и печально известным в наше время является гепатит.
Гепатит – вызванное различными причинами острое или хроническое воспаление печени.

1
На приеме у врача-гастроэнтеролога в МедикСити

2
Врач-гастроэнтеролог МедикСити рассказывает пациентам о гепатите

3
Консультация врача-гастроэнтеролога МедикСити
Различают несколько видов гепатита:
- вирусный гепатит, вызванный вирусами (A,B,C,D,E,G и TTV), одним или несколькими (т.н. микст-инфекция);
- токсический гепатит (повреждение печени токсинами алкогольного, лекарственного, химического, промышленного происхождения);
- аутоиммунные формы гепатита (вызванные собственными антителами) и др.
Вирусные гепатиты подразделяются на острый (вирус находится в организме до полугода) и хронический (вирус присутствует в организме более 6 месяцев). Это деление весьма условно, поскольку редко представляется возможным установить момент заражения. Как правило, пациент обращается к врачу уже на этапе развернутых клинических проявлений. Ситуация осложняется и тем, что зачастую заболевание протекает без выраженных симптомов.
Острые гепатиты B и C часто переходят в хроническую форму. Исход хронического гепатита C без лечения – 20 % цирроз и 5 % — рак печени. Обратитесь за медицинской помощью при первых же симптомах недомогания! Во избежание осложнений необходимо начать курс лечения гепатита на самых ранних стадиях!
С проблемой вирусных гепатитов в последние годы столкнулись миллионы людей во всем мире. Эти опасные заболевания так быстро распространяются во многом из-за плохой информированности людей о путях заражения, методах защиты от гепатита и несоблюдения правил гигиены. Однако гепатит поддается лечению! Важное значение здесь имеет своевременная качественная диагностика. Диагностика заключается, в первую очередь, в лабораторных анализах крови на гепатит (ИФА, ПЦР, билирубин, АлАт, АсАт, антитела к гепатиту В и С), УЗИ печени и эластографии.
Диагностика позволяет ответить на следующие вопросы:
- Есть ли в крови пациента вирус гепатита?
- Если вирус есть, то какова его концентрация (вирусная нагрузка)?
- Каков генотип вируса, легко ли он поддается противовирусной терапии?
- Насколько активно ведет себя вирус в организме?
- Насколько затронута патологическим процессом печень, есть ли фиброз и какова его стадия?
На основании проведенных исследований опытный врач гастроэнтеролог-гепатолог сможет определить вид инфекции, стадию заболевания, назначить адекватную терапию, рекомендовать специальную диету.
Что важно знать о гепатите:
- Гепатит поддается лечению! Никогда нельзя опускать руки!
- Источником инфекции могут служить больные острым или хроническим гепатитом, а также бессимптомные носители вируса гепатита B и С.
- Реальной угрозой заражения может быть не только кровь, но и слюна, сперма (при попадании в кровь).
- В группу повышенного риска входят: хронические больные, нуждающиеся в гемотрансфузиях и диализе; лица, контактирующие с больными гепатитами B и C (члены семей и врачи); наркоманы; люди нетрадиционной сексуальной ориентации.
- Гепатит проще предупредить, чем лечить. Важный шаг — вакцинация от гепатита В, эффективность которой достигает 95 %. Прививки от гепатита С, к сожалению, на данный момент не существует.
Привычка злоупотреблять алкоголем и жирной пищей может ухудшить течение заболевания. Важно соблюдать рекомендованную доктором диету, употреблять только легко усваиваемую пищу, исключить прием каких-либо препаратов, помимо назначенных (например, некоторые антибиотики, противозачаточные таблетки, антидепрессанты, транквилизаторы могут оказывать повреждающее действие на печень).
Следует знать и соблюдать простые гигиенические меры предупреждения гепатита:
- Никогда не пользуйтесь чужими предметами интимного ухода: бритвенным прибором, маникюрными принадлежностями, зубной щеткой, расческой, полотенцем и т.д.
- Пользуйтесь презервативами и избегайте травматичного секса.
- Помните, что, обращаясь в салоны красоты (маникюр-педикюр, тату, пирсинг и др.), вы рискуете.
Симптомы вирусного гепатита
Характерные симптомы хронических гепатитов – слабость и усиливающаяся к вечеру утомляемость, неспособность выполнять обычные физические нагрузки. Эти признаки непостоянны, поэтому многие не принимают их всерьез.
Такие симптомы гепатита, как боль в животе, тошнота, расстройство стула, суставные и мышечные боли могут быть проявлениями как основного заболевания, так и других болезней ЖКТ.
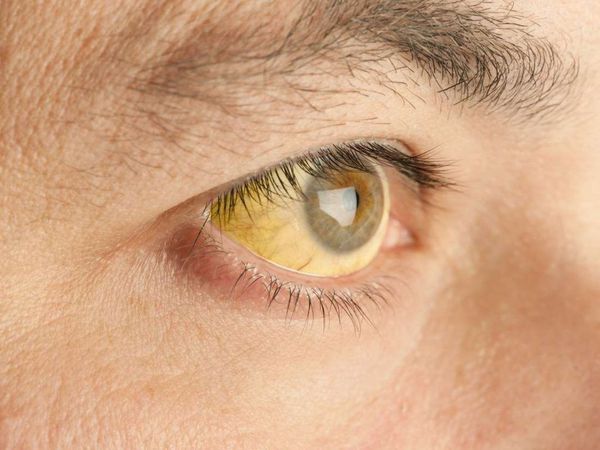
Желтушность кожных покровов, кожный зуд, похудание, потемнение мочи, обесцвечивание кала, увеличение печени и селезёнки, сосудистые звёздочки обнаруживаются лишь на далеко зашедшей стадии хронического вирусного гепатита.
-
Грук Светлана Михайловна
Врач-гастроэнтеролог
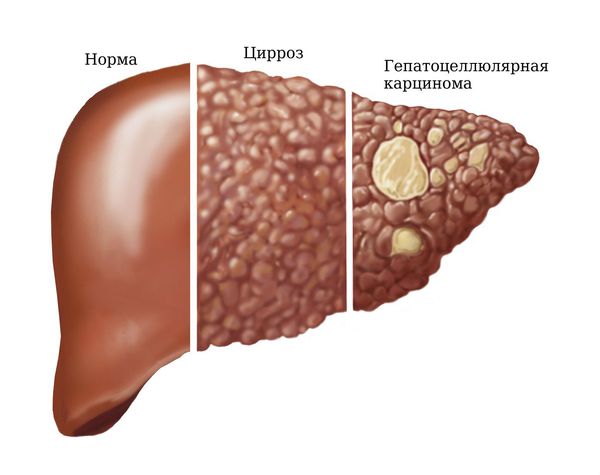
Гепатит представляет собой острое или хроническое заболевание печени, носящее диффузный воспалительный характер. Патология может быть обусловлена разными причинами. За последние несколько лет данная болезнь стала одной из самых распространенных болезней органов ЖКТ. Независимо от типа деструктивного фактора, а также способа его попадания в организм, патология проявляется повреждением паренхимы печени. Впоследствии гибнут печеночные клетки, следующая стадия — цирроз. Происходит замещение паренхимы органа соединительной тканью.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы гепатита
В зависимости от клинической формы и причины, спровоцировавшей воспалительный процесс, симптомы гепатита выражаются более или менее ярко. Иногда при хроническом заболевании признаки совершенно незаметны или малоспецифичны. Очевидными симптомами называют:
- Желтуху. Меняется цвет кожи и слизистых, а также склер. Моча темнеет, кал обесцвечивается. При остром гепатите наблюдаются лимонно-желтый или бронзовый оттенки кожи. Может появиться слабый или интенсивный зуд.
- Ноющие или тянущие боли справа в зоне подреберья. Иногда они переходят на плечо и лопатку. Вызваны увеличением печени и растяжением капсулы органа.
- Признаки печеночной недостаточности. Это асцит, кровоточивость, синяки и телеангиэктазии, печеночная энцефалопатия.
- Повышение температуры.
- Слабость, снижение умственной активности, физической выносливости.
Симптомы, с которыми развивается болезнь, могут различаться, проявляться явно или быть едва заметными. Инкубационный период для острых вирусных форм составляет от 15 дней до года. Течение болезни бывает:
- молниеносным;
- острым;
- хроническим активным;
- хроническим персистирующим.
Первые признаки гепатита
Заподозрить развитие гепатита A можно при изменившемся общем самочувствии, когда пациент быстро устает, у него все время наблюдается повышенная температура. При этом моча интенсивно пенится и имеет темно-коричневый цвет. Типичные признаки болезни через 30 дней после инфицирования:
- лихорадка;
- тошнота и рвота;
- тяжесть в желудке;
- желтуха.
Гепатит B проявляет себя на 12-й неделе после заражения. Пациент жалуется на дискомфорт и боли в суставах, у него меняется цвет мочи и кала. Помимо этого:
- снижается аппетит;
- наблюдается дискомфорт в подреберье справа;
- больной быстро устает.
Гепатит C коварен тем, что его симптомы могут не появляться вовсе. Инкубационный период данной формы составляет около 50 дней. Нередко патологию обнаруживают уже на стадии цирроза печени. Признаки которые отличают эту форму болезни:
- снижение трансаминаз в крови;
- интоксикация;
- отсутствие аппетита;
- суставные боли.
Своевременное обследование поможет выявить патологию на ранней стадии и предотвратить дальнейшее ее прогрессирование. К сожалению, на последних этапах полное выздоровление практически невозможно, врачи лишь стараются замедлить патологический процесс.
Причины заболевания
Факторов, провоцирующих поражение печени и замещение здоровой ткани соединительной, довольно много. Чаще всего гепатит вызывается:
- Инфекциями;
- Длительным повреждающим влиянием медикаментов;
- Облучением;
- Агрессивным поведением иммунитета при аутоиммунных заболеваниях.
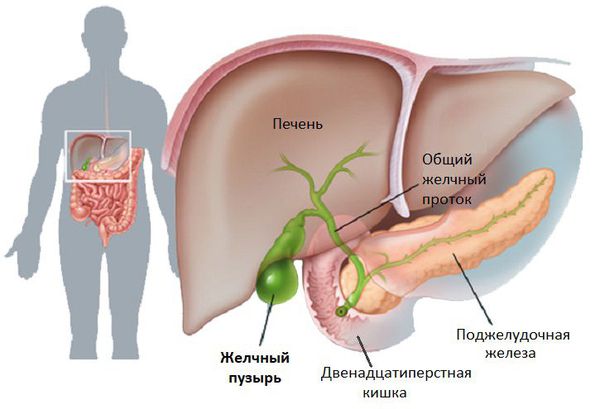
- Болезни желчного пузыря и желчевыводящих протоков.
Причины, из-за которых развивается болезнь, нередко связаны с несоблюдением личной гигиены, нездоровым образом жизни. Например, тип гепатита — A, активно распространяется через немытые руки, пищу, игрушки, грязную воду и другие предметы, зараженные фекалиями. Хотя симптомы проявляются только через 2-6 недель, в этот период больной опасен для окружающих.
Тип B распространяется преимущественно через жидкости организма, включая кровь. Инфицирование происходит в процессе полового акта, через иглы при введении препаратов, пирсинге, акупунктуре.
Тип C также активно передается через кровь. Распространенные пути: переливание, половой контакт, иглы, от матери ребенку при родах.
Какой врач поможет?
Ранняя диагностика существенно увеличивает шансы на положительный исход лечения. Чтобы выяснить, болен ли человек, следует посетить специалиста и сдать ряд анализов. На первичном приеме врач:
- изучает анамнез пациента;
- выясняет, если ли острые или хронические заболевания;
- проводит физикальный осмотр.
На вопросы доктора следует отвечать максимально подробно и точно. Обычно специалист выясняет:
- Как давно пациент жалуется на недомогание?
- Какой перечень признаков гепатита наблюдается?
- Есть ли нехарактерные симптомы?
- Какой образ жизни ведет пациент?
- Есть ли у него зависимость от алкоголя и наркотиков?
- Проходил ли он за последний год инвазивные процедуры?
- Болеют ли родственники, сотрудники?
- Каковы результаты последних исследований, в том числе УЗИ, лабораторной диагностики?
Далее доктор назначает анализы мочи, общий и биохимический анализы крови. Полученные данные помогут оценить состояние организма. На проблемы с печенью указывает сниженный уровень гемоглобина, который связан с кровоточивостью органа.
Лечением всех типов болезни занимаются инфекционист, гастроэнтеролог и гепатолог. Также может понадобиться консультация онколога и хирурга. Особенности терапии зависят от причины, вызвавшей болезнь, а также от стадии развития патологии и ее формы.
Что, если не лечить гепатит?
Все формы гепатита требуют своевременной и адекватной терапии. В противных случаях у больных с пораженной печенью наблюдаются опасные для жизни осложнения. Прежде всего это:
- Цирроз печени. Происходит необратимое замещение здоровых тканей печени грубой фиброзной.
- Печеночная недостаточность. Орган больше не может полноценно участвовать в пищеварении, обезвреживании, обмене веществ.
- Асцит. В брюшной полости скапливается жидкость.
- Печеночная энцефалопатия. Серьезно повреждается мозг.
- Кровотечения. Наблюдаются из патологически расширенных вен слизистой пищевода.
Если лечение неэффективно или отсутствует, то все формы заболевания быстро развиваются и приводят к необратимым изменениям. Поэтому следует немедленно обращаться за помощью, как только появились первичные симптомы, с которыми прогрессирует гепатит.
Помимо лечения противовирусными препаратами и гепатопротекторами, необходимо строго соблюдать диету, полностью отказаться от алкоголя и других факторов, оказывающих негативное воздействие на печень.
Пациент должен исключить чрезмерные физические и эмоциональные нагрузки. Следует регулярно высыпаться, полноценно отдыхать. Легко перевариваемые и усваиваемые продукты помогут восполнять потребности в калориях, не подвергая нагрузке страдающий ЖКТ.
Следует соблюдать правила личной гигиены, чтобы не заразить окружающих. У больного должно быть личное полотенце, столовые приборы, зубная щетка. Тщательное мытье рук после каждого посещения туалета обязательно.
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хронический гепатит – это воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
МКБ-10
K73 Хронический гепатит, не классифицированный в других рубриках
-
Причины
- Факторы риска
- Патогенез
- Классификация
-
Симптомы хронического гепатита
- Общие проявления
- Хронические вирусные гепатиты
- Хронические неинфекционные гепатиты
-
Диагностика
- Лабораторные исследования
- Инструментальная диагностика
-
Лечение хронического гепатита
- Медикаментозная терапия
- Интерферонотерапия
- Дезинтоксикационная терапия
- Терапия аутоиммунного гепатита
- Профилактика и прогноз
- Цены на лечение
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
Хронический гепатит
Причины
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Факторы риска
Спровоцировать развитие патологии может:
- нерациональное питание;
- злоупотребление алкоголем;
- неправильный образ жизни;
- инфекционные заболевания;
- малярия;
- эндокардит;
- различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени.
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной — АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной — концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной — АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия — незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия — умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия — признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Симптомы хронического гепатита
Общие проявления
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронические вирусные гепатиты
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Хронические неинфекционные гепатиты
Аутоиммунный гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Лабораторные исследования
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа — anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С — Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
Инструментальная диагностика
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
Медикаментозная терапия
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены. Нередко применяют витамины в инъекциях: В1, В6, В12.
Интерферонотерапия
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Дезинтоксикационная терапия
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Терапия аутоиммунного гепатита
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены. Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дата публикации 19 февраля 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Вирусные гепатиты — группа острых и хронических вирусных заболеваний печени, которые вызываются вирусами гепатитов. Эти вирусы становятся причиной воспаления печени, исходом которого может быть как полное выздоровление, так и развитие фиброза (цирроза), гепатоцеллюлярной карциномы (рака печени) и смерть.
Стоит разграничивать истинно вирусные гепатиты (т. е. вызываемые вирусами, которые в основном поражают печень) и вирусные инфекции, при которых повреждение печени (как правило, умеренное) является одним из проявлений, но не основным. Это возможно, например, при аденовирусной или герпетической инфекции, геморрагических лихорадках, краснухе и др.
Классификация этиологических агентов вирусных гепатитов:
- Генетический материал представлен рибонуклеиновой кислотой (РНК): вирусы гепатита А, С, Е, F, G.
- Генетический материал представлен дезоксирибонуклеиновой кислотой (ДНК): вирусы гепатита В, D, TTV, SEN.
На сегодняшний день не вызывает сомнения роль вирусов гепатитов А, В, С, D, Е в повреждении печени человека. Остальная группа вирусов с той или иной частотой выявляется в разных популяциях, однако связать их с какой-либо явной значимой патологией печени пока не представляется возможным.
Вирус гепатита А вызывает только острый гепатит, вирус гепатита Е — в основном острый гепатит (редко хронические формы). Вирусы гепатитов В, С и D вызывают как острые формы, так и плавный их переход в хроническое течение различной степени активности. Острый гепатит В становится хроническим у 90 % новорождённых и только у 5-8 % взрослых пациентов [13]. Острый гепатит С переходит в хроническую форму примерно у 75 % пациентов [14]. Стоит отметить, что свыше 50 % людей не знают о своей болезни из-за длительного бессимптомного течения.
Вирусы гепатитов достаточно разнородны по строению и устойчивости в окружающей среде. Например, вирус гепатита А обладает хорошей живучестью вне организма человека, вирус гепатита Е менее приспособлен к жизни, гепатит С наиболее слабый в этом отношении, а вот вирус гепатита В чрезвычайно устойчив [1][2][7][8][12].
Эпидемиология
Вирусные гепатиты представлены на всех континентах. Ими могут заразиться люди любого возраста. Заболеваемость в мировых масштабах огромна и охватывает не менее 500 млн человек.
Механизмы передачи:
- Вирусные гепатиты А и Е:
- фекально-оральный (99 % случаев заражения): водный, пищевой, контактно-бытовой пути;
- парентеральный (кровоконтактный) — редко при переливании крови;
- половой (орально-анальный контакт).
- Вирусные гепатиты В, С, D:
- парентеральный — не менее 60 % случаев;
- вертикальный (от матери — плоду);
- половой (не менее 30 % случаев) [1][4][5][8][11].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вирусного гепатита
Подавляющее большинство случаев вирусных гепатитов протекает бессимптомно или малосимптомно (незначительная и непродолжительная вялость, слабость, снижение аппетита, тяжесть в животе). Как правило, они не выявляются на ранних этапах, не регистрируются и часто диагностируются случайно, например, при обследовании перед плановой госпитализацией, постановке на учёт по беременности, обследовании у гастроэнтеролога по поводу патологии кишечника и др.
В тех случаях, когда заболевание протекает в манифестной форме (как в острый период, так и при обострении/декомпенсации хронического процесса) симптомы, как правило, достаточно скудные. В первую очередь обращают на себя внимание пожелтение склер и кожных покровов, потемнение мочи и осветление кала.
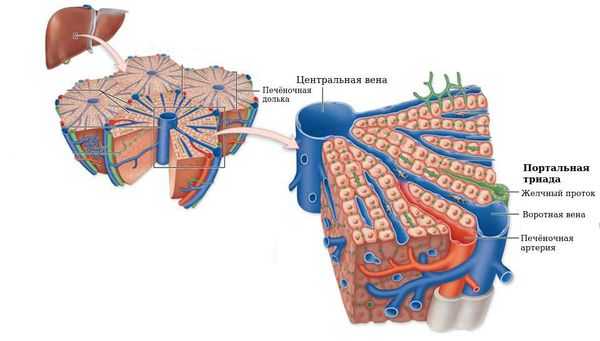
Больные ощущают слабость, снижение работоспособности, умеренный дискомфорт и тяжесть в правом подреберье, тошноту, отсутствие аппетита, послабление стула, иногда возможны уртикарные высыпания на теле (красная зудящая сыпь в виде мелких волдырей — крапивница). Возможно увеличение размеров печени, реже — селезёнки, увеличение лимфоузлов, окружающих портальную триаду.
В более тяжёлых случаях (тяжёлое острое течение и декомпенсация цирротической стадии гепатита) наблюдаются повышенная кровоточивость, зуд кожи, похудание, печёночный запах изо рта. Развивается печёночная энцефалопатия, которая характеризуется дезорганизацией высшей нервной деятельности (тремор конечностей, заторможенность, отсутствие концентрации внимания, сопор и кома в тяжёлых случаях). Возникает накопление жидкости в брюшной полости (асцит) [1][3][6][9][10].
Степени тяжести при вирусных гепатитах.
| Крайне тяжёлая | Нарушение сознания, геморрагический синдром, температура 38 °C и выше, асцит, уменьшение размеров печени, печёночная тупость перкуторно (при постукивании) не определяется |
|---|---|
| Тяжёлая | Резко выражена желтушность кожи и склер, мышечная слабость, сонливость, отвращения к пище, тошнота, повторная рвота, уменьшение размеров печени |
| Средней тяжести | Выраженная желтушность кожи и склер, слабость, вялость, отсутствие аппетита, тошнота, рвота, увеличение размеров печени |
| Лёгкая | Небольшая желтушность кожи и склер, незначительная слабость и снижение аппетита, увеличение печени |
Патогенез вирусного гепатита
Детальный патогенез каждого вида вирусного гепатита целесообразно рассмотреть в отдельных статьях. Достаточно понимать варианты нормального функционирования печени и общие механизмы её патологии.
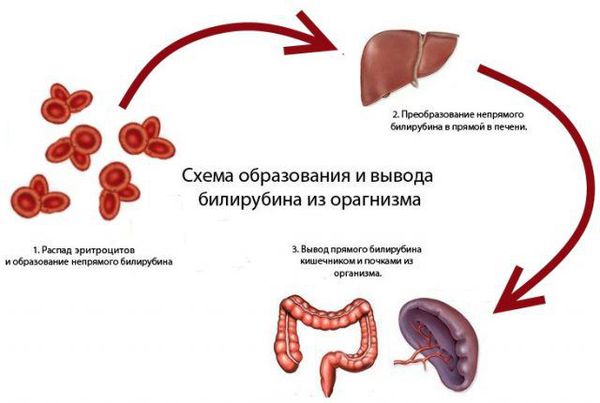
Образование и обмен билирубина в норме
Билирубин — продукт превращения гемоглобина (Hb), своеобразный «отход», который должен быть удалён из организма. Он образуется в основном из Hb, который освобождается из эритроцитов (срок жизни 120 дней). Разрушение гемоглобина и образование билирубина происходит в клетках системы фагоцитирующих мононуклеаров:
- клетках Высоковича — Купфера, которые осуществляют захват и переработку старых нефункциональных клеток крови печени;
- селезёночных фагоцитах — клетках иммунной системы, которые защищают организм путём поглощения вредных чужеродных частиц или погибающих клеток.
Краткая схема образования билирубина выглядит так:
Эритроциты (в селезёнке) — Гемоглобин (в селезёнке) — Вердоглобин (продукт ферментативного окисления небелковой части гемоглобина, образующийся в клетках системы макрофагов) — Биливердин (промежуточный продукт распада гемоглобина).
Этапы образования и выведения билирубина:
- Первая фаза: образование свободного (непрямого) билирубина в селезёнке и гепатоцитах (клетках ткани печени).
- Вторая фаза: его поступление в кровь и перенос альбуминами (простыми растворимыми в воде белками) в гепатоциты.
- Третья фаза: связывание свободного билирубина с глюкуроновой кислотой в гепатоцитах (образование связанного, или прямого, билирубина).
- Четвёртая фаза: выделение прямого билирубина гепатоцитами в составе желчи в желчный капилляр.
- Пятая фаза: попадание билирубина-диглюкоронида (прямого билирубина) в двенадцатиперстную кишку в виде желчи.
Билирубин-диглюкоронид может проходить двоякую трансформацию:
- В толстом кишечнике он преобразуется в стеркобилиноген — вещество, создаваемое с помощью толстокишечных бактерий. Стеркобилиноген имеет жёлтый цвет и далее выделяется с калом в виде стеркобилина (обеспечивает нормальный коричневый цвет кала).
- В тонком кишечнике превращается в уробилиноген — бесцветный продукт восстановления билирубина, формирующийся под действием тонкокишечных бактерий. Он выводится через почки с мочой в виде уробилина, а также поступает по системе воротной вены в печень с последующим разрушением.
Патология обмена билирубина при вирусных гепатитах
Поражение гепатоцитов приводит к ослаблению захвата свободного билирубина и нарушению процесса присоединения к нему глюкуроновой кислоты (3 фаза). Как следствие, в крови повышается содержание свободного билирубина. Нарушение транспортировки связанного билирубина в желчный капилляр (4 фаза) приводит к повышению связанного билирубина в крови. В то же время наблюдается внутрипечёночный холестаз, т. е. в крови повышается уровень как свободного билирубина, так и связанного, причём последнего больше (кожа желтеет).
Из крови в мочу проникает связанный билирубин (моча приобретает тёмный цвет) и желчные кислоты, которые понижают поверхностное натяжение мочи и заставляют её легко вспениваться. В кишечник связанного билирубина поступает мало — кал обесцвечивается. Из-за внутрипечёночного холестаза и нарушения секреции желчи в кишечник попадает мало желчи. Так как желчь необходима для переваривания жирной пищи и усвоения жирорастворимых витаминов, из-за её недостатка в кале остаётся много жира (стеаторея), нарушается всасывание витамина К. Из-за низкого уровня витамина К снижается синтез протромбина в печени, в результате ухудшается свёртываемость крови.
Общие патогенетические механизмы в печени при гепатитах
Синдром цитолиза (цитолитический синдром) — совокупность признаков, свидетельствующих о нарушении работы печени вследствие нарушения целостности клеток печени и выхода печёночных ферментов в кровь. Степень подъёма активности аминотрансфераз (ферментов, которые отражают функциональность печени человека) говорит о выраженности цитолитического синдрома, но не указывает прямо на глубину нарушения функции органа.
Существует эмпирический коэффициент де Ритиса — АсАТ/АлАТ. Он отражает соотношение активности сывороточных АСТ (аспартатаминотрансфераза) и АЛТ (аланинаминотрансфераза). Коэффициент де Ритиса ориентировочно указывает на преимущественное поражение того или иного паренхиматозного органа. При гепатитах его значение менее чем 1,33. У здорового человека он в пределах 0,91-1,75.
Синдром холестаза характеризуется нарушением оттока желчи. Она задерживается во внутрипечёночных желчных ходах, в результате чего ткани печени отекают и набухают. Происходит накопление в крови билирубина, холестерина, β-липопротеидов и щелочной фосфатазы. Также характерно появление холемии — патологического синдрома, характеризующегося накоплением в крови желчных кислот. В норме содержание кислот в крови составляет 5-25 мМ/литр. Если их количество увеличивается, развивается холемия, которая сопровождается зудом, расчёсами, поражением центральной нервной системы (ЦНС) и окрашиванием кожи посредством желчи (80 % желчные кислоты + билирубин).
Мезенхимально-воспалительный синдром — поражение паренхимы печени, соединительнотканной стромы, ретикулоэндотелия. Клинически выражается увеличением печени и селезёнки, повышением температуры тела, острофазовых показателей, а также уровня аутоантител, тимоловой пробы, β и γ протеинов.
Синдром иммунодепрессивного воздействия (вторичный иммунодефицит) — временное или постоянное угнетение иммунной системы, развивающееся под влиянием определённых химических и физических воздействий на организм, а также вследствие некоторых инфекционных процессов.
Синдром дискинезии желчевыводящих путей — нарушение их моторики. Может возникнуть из-за изменения иннервации желчевыводящих путей за счёт относительного преобладания тонуса блуждающего или симпатического нерва.
Печёночно-клеточная недостаточность — патологический процесс, при котором происходит массовая гибель клеток печени. Для данного состояния характерно снижение альбуминов (проявляется отёчным синдромом) и снижение протромбина (проявляется вялостью, утомляемостью, тошнотой, рвотой, геморрагической сыпью) [2][3][5][7][9].
Классификация и стадии развития вирусного гепатита
По клиническим проявлениям:
- Манифестные:
- Желтушные: 1) типичная форма гепатита (билирубин больше 40 мкмоль/л); 2) гепатит с холестатическим синдромом (уменьшением поступления желчи в двенадцатиперстную кишку).
- Безжелтушные — нет клинических проявлений желтухи, но есть синдром общей инфекционной интоксикации.
- Бессимптомные (субклиническая форма) — нет клинических проявлений, только специфические маркеры и изменение биохимии крови.
- Инаппарантные — непроявленная инфекция без клинических признаков, без изменения биохимических показателей. Присутствуют только специфические маркеры.
По степени тяжести:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- крайне тяжёлая (фульминантная) — с явлениями острой печёночной недостаточности, которая отражает острый некроз гепатоцитов и сопровождается клиническими признаками печёночной энцефалопатии, не связанной с предшествующими хроническими заболеваниями печени.
По характеру течения:
- острое циклическое (до трёх месяцев);
- острое затяжное (до шести месяцев);
- хроническое (больше шести месяцев).
По степени активности:
- минимальной активности;
- незначительной активности (низкой);
- умеренной активности;
- высокой активности [2][5][6][8][9].
Осложнения вирусного гепатита
Острая печёночная недостаточность (синдром острой печёночной энцефалопатии) при остром гепатите:
- Первая стадия (ОПЭ-1). Появляется слабость, неустойчивое настроение, пациенту не хочется двигаться, может быть прострация, плохой сон, тремор, печёночный запах изо рта, иногда тошнота, рвота, усиление желтушности кожи, уменьшение размеров печени, возможно появление возбуждения, агрессии.
- Вторая стадия (ОПЭ-2, прекома). Нарастает сопор (сильная заторможеннось), появляются судороги, дезориентация во времени и пространстве, выраженный тремор кистей, тахикардия, кровотечения и кровоизлияния, рвота «кофейной гущей», дёгтеобразный стул, уменьшение диуреза (объёма мочи).
- Третья стадия (ОПЭ-3, кома I). Утрата словесной адекватной реакции и реакции на стандартные раздражители, появление патологических рефлексов. Непроизвольные мочеиспускание и дефекация. Глотание сохранено, реакция на яркий свет слабая, повышение уровня билирубина в крови, геморрагии (кровоизлияния), кисло-сладкий печёночный запах изо рта, минимальное количество или отсутствие мочи.
- Четвёртая стадия (ОПЭ-4, кома II). Полная утрата реакции на раздражители, отсутствие рефлексов, симптом плавающих глазных яблок, зрачки расширены, на свет не реагируют, тремор заканчивается, глотание затруднено, наблюдается патологическое дыхание, пульс нитевидный, резкое увеличение уровня билирубина в крови.
Холецистохолангит — воспаление желчевыделительной системы. Появляются выраженные боли в правом подреберье, нарастают симптомы желтухи и зуд кожи.
Аутоиммунный гепатит (при гепатите А и С) — различные формы повреждения печени, возникающие в результате агрессии собственных иммунных клеток к гепатоцитам на фоне течения вирусного гепатита.
Гемолитико-уремический синдром у детей при гепатите А — гемолитическая анемия, тромбоцитопения (падение уровня тромбоцитов), острая почечная недостаточность (уменьшение диуреза, слабость, боли в животе, интоксикация, повышение креатинина крови).
Цирроз печени — гибель клеток печени и их замещение соединительной тканью. Возникает в основном при хронических гепатитах В, С и D. В результате цирроза нарушается функционирование печени:
- повышается давление в портальной системе;
- расширяются вены пищевода, желудка и селезёнки;
- снижается количество белков, факторов свёртывания крови;
- ухудшается дезинтоксикационная функция;
- появляются отёки, асцит, кровотечения, похудание;
- ухудшается общее состояние, деятельность ЦНС.
Гепатоцеллюлярная карцинома — опухоль печёночной ткани. Может возникнуть в основном при хроническом гепатите В.
Криоглобулинемия — аутоиммунное поражение стенок сосудов, обусловленное накоплением в стенках мелкого и среднего калибров патологических белков. Это может привести к изъязвлению, некрозу и потере конечностей, фиброзу почек и лёгких.
Преждевременные роды и гибель плода. Характерно для гепатита Е.
Нейропатии — аутоиммунные поражения нервов, сопровождающиеся болями, нарушениями чувствительности, слабостью мыщц. Чаще появляется при гепатите Е.
Реактивные поражения внутренних органов (панкреатит, гломерулонефрит). Характерно появление боли в проекции поражённого органа, нарушение его функциональной активности, изменение специфических лабораторных показателей.
Резидуальные явления (постгепатитный синдром) — дискомфорт в правом подреберье, астения, увеличение размеров печени, горечь во рту [1][4][7][8][11].
Диагностика вирусного гепатита
Лабораторная диагностика
Клинический анализ крови: количество лейкоцитов в норме или умеренно снижено, повышение уровня лимфоцитов, моноцитов и снижение нейтрофилов в периферической крови, снижение уровня тромбоцитов, сниженная или нормальная скорость оседания эритроцитов (СОЭ).
Биохимический анализ крови: повышение уровня общего билирубина за счёт прямой и непрямой фракции, увеличение АЛТ (в первую очередь) и АСТ, снижение индекса протромбина (ПТИ), повышение тимоловой пробы (уменьшение альбуминов и увеличение гамма-глобулинов), повышение гамма-глутаминтранспептидазы (ГГТП) и щелочной фосфатазы, альфафетопротеина.
Общий анализ мочи: появление гематурии (крови в моче), протеинурии (белка) и цилиндрурии (цилиндров).
Биохимический анализ мочи: появление уробилина и желчных пигментов за счёт прямого билирубина.
Некоторые клинико-лабораторные показатели при вирусных гепатитах
| Критерии | Лёгкая степень | Степень средней тяжести | Тяжёлая степень |
|---|---|---|---|
| Билирубин крови (мкмоль/л) | До 100 | 100-200 | Больше 200 |
| Протромбиновый индекс (%) | 60 | 50-60 | Меньше 50 |
| Длительность желтухи (недели) | До 3 | 3-4 | Более 4 |
| Средняя продолжительность болезни (месяцы) | До 1 | До 1,5 | Более 1,5 |
Протромбиновый индекс — это показатель, используемый при диагностике нарушений свёртывания крови на стадии превращения протромбина в тромбин. Отношение стандартного протромбинового времени к протромбиновому времени пациента выражается в процентах (%)
Серологические тесты — обнаружение в сыворотке крови (при необходимости в лейкоцитарной взвеси) маркеров вирусных гепатитов:
- специфических антител с помощью иммуноферментного анализа (ИФА);
- ДНК/РНК вирусов с помощью полимеразной цепной реакции (ПЦР):
- Маркеры гепатита А:
- антитела — Anti-HAV IgM, IgG;
- РНК вируса гепатита А — HAV RNA.
- Маркеры гепатита Б:
- антигены — HbsAg, HbeAg;
- антитела — Anti-Hbs, Anti-Hbe, Anti-Hbcor-total, Anti-Hbcor IgM, Anti-Hbcor IgG;
- ДНК вируса гепатита Б — HBV DNA.
- Маркеры гепатита С:
- антитела — Anti-HCV-total, Anti-HCV IgM, Anti-HCV (cor-1,cor-2, NS3, NS4, NS5);
- РНК вируса гепатита С — HCV RNA, генотипирование.
- Маркеры гепатита Д:
- антитела — Anti-HDV-total, Anti-HDV IgM;
- РНК вируса гепатита Д — HDV RNA.
- Маркеры гепатита Е:
- антитела — Anti-HЕV-total, Anti-HEV IgM, Anti-HEV IgG;
- РНК вируса гепатита Е — HEV RNA.
УЗИ органов брюшной полости: увеличение (или уменьшение) размеров печени с изменением структуры её ткани, увеличение лимфоузлов в воротах печени, увеличение селезёнки.
Фиброскан — измерение плотности ткани печени, уточнение степени фиброза по шкале Metavir.
Фиброгастродуоденоскопия — уточнение характера патологии пищевода, желудка и начального отдела двенадцатиперстной кишки [1][2][6][7][10].
Дифференциальная диагностика
- Грипп: острое начало, выраженный синдром острой инфекционной интоксикации, трахеит, возникает в эпидемический сезон, определяется по результатам специфической серологической диагностики.
- Инфекционный мононуклеоз: более выраженный синдром общей инфекционной интоксикации, увеличение периферических лимфоузлов, тонзиллит (боли в горле). Необходимо оценить специфические изменения общей крови и провести серологические тесты.
- Жёлтая лихорадка: острое начало, высокая температура и лихорадка, гиперемия и отёчность лица, возможно временное улучшение, а затем ухудшение состояния.
- Лептоспироз: острое начало, высокая температура, частое поражение почек, выраженные боли в икроножных мышцах, изменения общей крови бактериального характера, результаты посевов.
- Псевдотуберкулёз: мезаденит (воспаление лимфоузлов брыжейки кишечника), терминальный илеит (воспаление подвздошной кишки), симптомы «носков» и «капюшона» (мелкоточечные высыпания на конечностях и верхней половине туловища), скарлатиноподобная сыпь, бактериальные изменения крови, наличие специфических серологических маркеров, результаты бактериальных посевов.
- Острые кишечные инфекции (ОКИ): острое начало, выраженный синдром поражения ЖКТ (энтерит, колит, высокая температура), положительные результаты ПЦР кала на возбудителей ОКИ.
- Листериоз: острое начало, высокая температура, увеличение периферических лимфоузлов, поражения железистой ткани ротоглотки, клиническая кровь бактериального характера, результаты ПЦР и посевов.
- Сепсис: гектическая (изнуряющая) лихорадка с высокими колебаниями, выраженные полиорганные поражения, результаты посевов крови.
- Амёбиаз: характерные симптомы поражения кишечника (стул с кровью типа «малинового желе»), эозинофилия крови (повышение числа эозинофилов), необходимо выявление возбудителя.
- Токсические поражения печени: связь с употреблением токсинов, отсутствие синдрома общей инфекционной интоксикации.
- Опухоли гепатобилиарной области: резкое повышение СОЭ, характерные изменения на УЗИ, КТ или МРТ, положительные онко-тесты.
- Желчнокаменная болезнь: типичные болевые приступы, умеренное повышение АЛТ или АСТ, данные инструментальных исследований — УЗИ/КТ/МРТ [1][2][6][7][9].
Лечение вирусного гепатита
При острых гепатитах лёгкой степени тяжести лечение можно проводить на дому (при наличии условий), среднетяжёлые и тяжёлые формы лечатся в стационаре.
При хронической патологии (вне значимого обострения) лечение проводится в амбулаторных условиях. В случаях выраженного обострения или декомпенсации показана госпитализация в инфекционный стационар.
Назначается диета № 5 по Певзнеру. Она подразумевает достаточное количества воды (более 1,5 л в сутки при остром гепатите, ограничение потребления жидкости при декомпенсации функции печени), исключение алкогольных и газированных напитков, жареной, копчёной, солёной, консервированной и острой пищи, приём поливитаминов.
При необходимости возможен приём сорбентов, гепатопротекторов, антиоксидантов, диуретиков, пробиотиков, гормональных средств, витаминов.
Этиотропная терапия (направленная на возбудителя) при остром течении гепатита не назначается, за исключением тяжёлых форм гепатита B. При хроническом течении болезни (гепатиты B, С, D, редко Е) возможно, и во многих случаях необходимо, назначение препаратов прямого противовирусного действия, приводящих к полному исчезновению вируса (гепатит С) или стойкому подавлению вирусного размножения (гепатит B, D) [1][2][6][7][11].
Прогноз. Профилактика
Прогноз заболеваний, как правило, благоприятный при условии отсутствия тяжёлой сопутствующей патологии (декомпенсированного поражения почек, сердца, лёгких) и декомпенсации хронического гепатита (стойкого жизнеугрожающего поражения печени с тяжёлым прогрессирующим нарушением её функции).
При гепатитах А и Е пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер. При остром гепатите В самоизлечение наступает достаточно часто, при гепатите D редко, при гепатите С не более, чем в 10 % случаев.
Профилактика заражения включает специфические мероприятия и неспецифические, учитывая механизмы заражения.
Специфические — проведение иммунизации (профилактических прививок) против вирусного гепатита А, В и в некоторых случаях гепатита Е. Прививки от гепатита В обязательны для всего населения планеты, от гепатита А — рекомендуются для населения регионов с высоким риском заражения.
Неспецифические:
- При гепатитах А и Е:
- контроль за безопасностью и качеством питьевой воды (водоканализационное хозяйство);
- соблюдение гигиенических правил (мытьё рук перед едой);
- обследование декретированного контингента работников (пищевая промышленность).
- При гепатитах В, С, D:
- осуществление и контроль за соблюдением санитарно-эпидемиологических мер и правил в медицинских учреждениях (использование антисептиков и перчаток, стерилизация многоразового инструментария, обследование доноров и донорского материала, обследование госпитализирующихся и беременных);
- предупреждение полового и бытового путей передачи (использование презервативов, обучение и соблюдение правил личной гигиены);
- проведение противовирусной терапии [1][2][7][11][12].
Острый гепатит — это одно из наиболее широко распространенных патологических состояний пищеварительной системы. Данное заболевание характеризуется развитием острой воспалительной реакции в клетках печени, что приводит к угнетению ее функциональной активности. Свою роль в возникновении этой патологии могут сыграть очень многие факторы. В большинстве случаев при своевременно начатом лечении она заканчивается полным выздоровлением пациента. Однако иногда такое состояние осложняется печеночной энцефалопатией, острой недостаточностью печени и переходом воспалительного процесса в хроническую форму.
Как мы уже сказали, острый гепатит — это полиэтиологичное заболевание. В настоящее время наиболее опасную группу представляют воспалительные процессы в печени, связанные с воздействием на нее вирусов или алкоголя. На долю этих причин приходится более девяноста процентов от всех случаев. По данным Всемирной организации здравоохранения, ежегодно на территории России диагностируется более трехсот тысяч новых случаев этой болезни, имеющей вирусную природу. В последние несколько лет значительно выросло количество пациентов, у которых воспалительная реакция в печени развилась на фоне нерационального применения гепатотоксических препаратов.
Интересно то, что среди людей до сорока лет чаще всего выявляются именно вирусные гепатиты. У пожилой группы населения преобладают алкогольные и токсические формы данного патологического процесса. Согласно статистике, во всем мире каждый год регистрируется около двух миллионов смертей от этого заболевания. Стоит заметить, что летальный исход чаще всего наступает у пожилых и ослабленных людей, тогда как в молодом возрасте уровень смертности совсем небольшой.
Ведущая роль в развитии острого гепатита отводится специфической вирусной флоре, а именно HAV, HBV, HCV и так далее. Опасность заключается в том, что при таком поражении печени воспалительная реакция нередко приобретает хроническое течение, чреватое возникновением цирроза и многих других осложнений. Однако иногда изменения в печени могут быть вызваны и другими инфекционными возбудителями. В качестве примера можно привести различные кишечные инфекции, мононуклеоз и многое другое. На втором месте по частоте встречаемости стоит алкогольная природа этой болезни. В большинстве случаев острое воспаление печени формируется после длительного употребления алкоголя.
Такой патологический процесс нередко бывает связан с приемом гепатотоксических лекарственных препаратов. В данном случае большое значение имеет даже не сам медикамент, а исходное состояние печени. Другими словами, острый лекарственный гепатит развивается преимущественно у тех людей, которые и до начала курса лечения гепатотоксическими препаратами имели какие-либо проблемы с печенью. Известно, что женщины более чем в два раза чаще мужчин страдают от воспалительной реакции, вызванной медикаментами.
Существует еще одна форма данного заболевания, которая называется токсической. Ее развитие обусловлено поступлением в организм разнообразных ядовитых веществ, например, фосфорорганических соединений. Как правило, при таком отравлении признаки, указывающие на поражение печени, нарастают очень быстро и имеют тяжелую степень выраженности.
Симптомы, характерные для острого гепатита
В целом симптомы, сопутствующие этому патологическому состоянию, будут во многом определяться его причиной. Однако существует и ряд общих моментов. Всего выделяют четыре клинических варианта течения данной патологии. Первый из них называется бессимптомным. Больной человек не предъявляет вообще никаких жалоб, при осмотре также не обнаруживается никаких изменений. Наличие заболевания можно определить только с помощью биохимического анализа крови.
Второй вариант — классический. Он также делится на две возможные формы: желтушную и безжелтушную. Желтушная форма протекает несколько тяжелее. Она сопровождается такими симптомами, как повышение температуры тела до субфебрильных значений, болезненность в области правого подреберья, увеличение печени в размерах, а также окрашивание кожных покровов и слизистых оболочек в желтый цвет. Продолжительность желтухи может доходить до полутора месяцев. При безжелтушной форме отличие заключается лишь в том, что кожа и слизистые оболочки не меняют своей окраски.
Третий вариант называется холестатическим. Как правило, он встречается у тех людей, которые ранее уже имели проблемы с печенью или желчевыводящими путями. Он проявляется длительной желтухой, кожным зудом и специфическими изменениями в анализах крови.
Самое тяжелое течение встречается при молниеносном варианте. Все сопутствующие симптомы усиливаются. Температура тела повышается, желтуха продолжает нарастать. Больной человек указывает на значительное ухудшение общего самочувствия. По мере прогрессирования заболевания возникает клиническая картина, указывающая на печеночную энцефалопатию.
Диагностика и лечение болезни
Такая болезнь в первую очередь диагностируется на основании жалоб и общего осмотра пациента. Для подтверждения диагноза назначаются биохимический анализ крови и ультразвуковое исследование. В сомнительных случаях показана магнитно-резонансная томография. Наиболее достоверные данные могут быть получены при проведении биопсии с последующей гистологией полученного материала. Дополнительно рекомендуется назначить анализы, направленные на выявление специфической вирусной флоры.
Принципы лечения при остром гепатите зависят от его природы. В обязательном порядке пациенту назначают дезинтоксикационную терапию и гепатопротекторы. Параллельно необходимо придерживаться специальной щадящей диеты.
Профилактика возникновения острого гепатита
Для профилактики развития этого патологического состояния следует избегать контакта с биологическими жидкостями человека, страдающего от вирусных форм гепатита, отказаться от чрезмерного употребления алкоголя и бесконтрольного использования лекарственных препаратов, которые могут оказывать на печень повреждающее воздействие.
Острый гепатит неуточненной этиологии: этиологическая структура и клинико-лабораторные особенности / Ющук Н.Д., Цыганова Е.В., Знойко О.О., Кареткина Г.Н., Солонин С.А., Михайлов М.И., Исагулянц М.Г., Петрова Т.В., Каширин В.И., Чешик Д.С. // Экспериментальная и клиническая гастроэнтерология – 2009 – 8
Острые гепатиты при инфекционных заболеваниях / Подымова С.Д. // Экспериментальная и клиническая гастроэнтерология – 2013 – 4
Гепатит — это общее название группы заболеваний, связанных с воспалением печени. Они отличаются природой возникновения, характером течения, возможными осложнениями. Одни проходят легко и бесследно, другие оборачиваются угрозой жизни. Из этого материала вы узнаете, какие бывают виды гепатита, поддаются ли они лечению, возможна ли профилактика заболевания.
Виды гепатита
Гепатит бывает вирусный и невирусный. Гастроэнтерология выделяет пять микроорганизмов, которые вызывают воспаление печени у человека.
|
Вид |
Тип вируса |
Пути заражения |
Инкубационный период |
|
A (ВГА) |
Одноцепочный РНК-пикорнавирус |
Энтерально (при плохой гигиене) |
15-45 дней |
|
B (ВГВ) |
ДНК-вирус |
Парентерально (через кровь, половым путем, от матери к ребенку) |
От 40 дней до полугода |
|
C (ВГС) |
Одноцепочечный РНК-флавивирус |
Только через кровь |
От 20 дней до 4 месяцев |
|
D |
Дефектный РНК-вирус |
Парентерально (через кровь и биологические жидкости) |
1-6 месяцев |
|
E |
4 вида РНК-вирусов |
Энтерально (от человека к человеку или через воду) |
От 14 дней до 2 месяцев |
Чаще воспалительный процесс в печени объясняется причинами вирусного характера. Спровоцировать его также могут злоупотребление алкоголем, накопление жира в гепатоцитах.
Острый гепатит: фазы и симптомы
Заболевание в острой форме включает несколько стадий. От появления первых симптомов до полного выздоровления проходит от одного до двух месяцев. Классический инфекционный гепатит имеет четыре фазы:
- Инкубационный период. Микроорганизм распространяется по организму, активно размножается. Симптомы отсутствуют. Продолжительность зависит от возбудителя.
- Продромальный период. Характерные симптомы — боль в правом боку, тошнота со рвотой, потеря веса. При гепатите B возможна крапивница, занимает до 10 дней.
- Желтушная фаза. Главный признак — желтуха (характерный окрас кожи и слизистых под действием высокого билирубина). Также темнеет моча, увеличивается в размерах печень, а в каждом пятом случае — и селезенка. Максимальная продолжительность — две недели.
- Восстановление. Полностью все симптомы исчезают за две-четыре недели.
В большинстве случаев признаки ослабевают спонтанно. Аппетит нормализуется уже на желтушной фазе. Последняя часто отсутствует при гепатитах A и С.
Хронический гепатит
Переход в хроническую форму возможен не всегда и зависит от причины болезни. Для вирусов A и E это исключено. Вирус D вообще неактивен: для размножения ему нужен вирус B. Следовательно, остаются только B и C. Если воспаление с инфекцией не связано, вероятность хронизации достаточно высока.
Хронический гепатит вызывают перенесенные в острой форме:
- ВГВ;
- ВГС;
- алкогольное воспаление печени;
- неалкогольная жировая болезнь печени.
Также гастроэнтерология рассматривает в качестве причины хронического заболевания аутоиммунные факторы. В этом случае гепатоциты повреждаются под действием иммунной системы. Менее распространенными причинами являются повреждение желчных протоков, целиакия (непереносимость глютена), патологическое накопление железа в тканях.
Диагностика гепатита
Заболевание в острой форме до перехода в желтушную фазу по клинической картине выявить сложно. Оно может маскироваться под ОРВИ, расстройство желудка и даже нервную анорексию.
Для точной диагностики нужны лабораторные исследования на:
- билирубин;
- аминотрансферазу;
- щелочную фосфатазу.
Желтуха и повышение билирубина могут вызываться другими заболеваниями. Поэтому важно провести серологический скрининг, если подозревается гепатит вирусного происхождения. Его результаты покажут, есть ли в организме человека антигены или антитела к соответствующим типам возбудителей. Хронический гепатит ставят, если воспалительный процесс длится более шести месяцев. В отличие от вирусного, он может протекать бессимптомно. В частности, отсутствует желтуха.
Cколько длится заразный период?
Человек может передавать инфекцию с того момента, как она попала в его организм. В течение инкубационного периода он еще не знает, что болен, но может передать возбудителя другим.
Длительность заразного периода зависит от вируса и вида болезни:
- A — до появления клинических симптомов;
- B и D — в течение всего острого периода;
- C — пока в организме сохраняются антитела;
- E — неизвестно.
В группу риска по отношению к вирусам A и E попадают жители развивающихся стран, где недостаточно распространена культура мытья рук перед едой. Также заразиться может половой партнер человека с гепатитом B и/или D. Что касается ВГС, здесь основная группа риска — наркоманы, пользующиеся одной иглой, и медицинские работники.
Лечение гепатита
Лечение как способ борьбы с первопричиной заболевания на сегодняшний день отсутствует. По результатам диагностики может быть назначена только поддерживающая терапия, ослабляющая симптомы при острой форме течения.
В этом помогают:
- энтеросорбенты;
- препараты для общей детоксикации;
- средства для восполнения потери жидкости;
- гепатопротекторы для защиты клеток печени;
- иммуномодуляторы.
Хронический гепатит требует регулярного медицинского контроля. Хотя лечение его не практикуется, важно отслеживать изменения, которым подвергается орган. Своевременное начало приема гепатопротекторов, коррекция диеты и ограничение нагрузок помогают защитить ткани печени от разрушения.
Осложнения
Тяжесть осложнений тоже зависит от вида болезни. Если она вызвана ВГА, то протекает только в острой форме и проходит без последствий для человека.
Остальные разновидности более опасны:
- B и D. После хронизации часто развивается цирроз печени. Ее функциональные ткани гибнут и заменяются фиброзными. Это приводит к отказу органа или формированию злокачественных образований.
- C. Хотя в хроническую форму переходит чаще, чем B, риск цирроза печени ниже. Опухоль на фоне этого вида заболевания развивается редко.
- E. Вызывает некроз паренхимы печени с быстрым ухудшением состояния человека, приводит к летальному исходу. Часто бывает у беременных женщин.
Риск осложнений возрастает с возрастом, при наличии сопутствующих заболеваний. Предотвратить их можно только при своевременной диагностике воспаления печени.
Профилактика
Поскольку заболевание — преимущественно инфекционное, предотвратить заражение можно. Воздушно-капельным путем оно не передается, следовательно, распространение легко ограничить:
- мыть руки перед едой;
- мыть овощи и фрукты;
- термически обрабатывать мясо, рыбу, морепродукты;
- не позволять детям облизывать пальцы и вещи;
- избегать незащищенных половых связей с людьми, чье состояние здоровья неизвестно;
- пользоваться только одноразовыми шприцами.
Бдительность стоит проявлять поклонникам пирсинга и татуировок. Делать их нужно только в надежных салонах, где могут гарантировать стерильность инструментов. Медицинским работникам важно регулярно проходить профилактическую диагностику, особенно если имел место случайный укол иглой после проведения процедуры. Также эффективной мерой профилактики является вакцинация.
Вакцинация против гепатита
Хотя для профилактики заболевания часто хватает соблюдения мер личной гигиены, усилить безопасность помогают прививки. Фактор случайности исключать нельзя — тогда вакцинация не оставит инфекции шанса.
Прививки от ВГА рекомендуют делать путешественникам. Достаточно одной процедуры за 2-4 недели до первой поездки. Этого времени хватит для формирования антител.
Прививки от ВГВ включены в России в Национальный календарь. Детям их делают в четыре этапа:
- при рождении — в первые 12 часов;
- в один месяц;
- в полгода;
- в один год.
При наличии показаний (обычно это заболевания, вызывающие иммунодефицитные состояния) каждые 5-7 лет проводится ревакцинация.
Вакцин от гепатита C и D на сегодняшний день не существует, а от E — находится в стадии разработки. Китайскими вирусологами была подтверждена ее безопасность. Доказано, что она предотвращает возникновение симптомов у мужчин. Действие вакцины на женщин и детей, ее эффект при бессимптомном течении воспалительного процесса пока исследуются.
Гепатит: виды, формы и симптомы
Гепатит: виды, формы и симптомы
Печень – это самый крупный орган в организме, весит около 1,3 кг. Она состоит из четырех долей разного размера и формы и располагается в брюшной полости справа ниже диафрагмы.
У печени человека множество функций:
- Детоксикация – фильтрация вредных веществ из крови, таких как алкоголь.
- Накопление и сохранение полезных веществ. Например, витаминов А, D, К и В12.
- Синтез аминокислот – «строительных блоков» белков.
- Производство пищеварительных ферментов – желчи.
- Поддержание оптимального уровня сахара в крови.
- Производство 80 процентов холестерина в организме.
- Хранение гликогена и преобразование глюкозы в гликоген.
- Производство гормонов.
Гепатит – это воспалительное заболевание, разрушающее клетки печени и нарушающее ее функционирование. Он способен вызвать нарушение функций печени, цирроз и онкологические заболевания этого органа.
Виды гепатита
В зависимости от причины заболевания выделяют разные виды гепатитов:
- Инфекционные (вирусные) гепатиты:
- Гепатит A
- Гепатит B
- Гепатит C
- Гепатит D
- Гепатит E
- Гепатит F
- Гепатит G
- Бактериальные гепатиты: при лептоспирозе, сифилисе.
- Паразитарные гепатиты: при амебиазе, токсоплазмозе, фасциолезе, описторхозе, шистосомозе
- Предполагают существование других пока неиндентифицированных вирусов гепатита.
- Токсические гепатиты:
- Алкогольный гепатит
- Лекарственный гепатит
- Развивающиеся при отравлениях промышленными и растительными ядами гепатиты
- Аутоиммунный гепатит
Чаще всего человеческий организм поражают первые три вируса гепатита: A, B, C.
Формы гепатита
Выделяют две основные формы клинического течения гепатитов: острую и хроническую.
Острая форма течения наиболее характерна для гепатитов вирусной природы, а также для гепатитов, вызванных отравлениями, в том числе сильными ядами.
При острой форме развития гепатита наблюдается заметное ухудшение общего состояния больного, развития признаков общей интоксикации организма и нарушения функции печени (повышение температуры тела, в ряде случаев развитие желтухи и др.), а также повышение уровня трансаминаз и общего билирубина крови.
При такой форме заболевания вполне возможны благоприятные прогнозы. За исключением ее превращения в хроническую. В острой форме болезнь легко диагностируется и проще лечится. Невылеченный острый гепатит легко развивается в хроническую форму. Иногда при сильных отравлениях (например, алкоголем) хроническая форма возникает самостоятельно.
Хроническая форма может развиваться самостоятельно (например, при хроническом отравлении этиловым спиртом), или продолжать развитие острого гепатита (вирусный гепатит B, D). Клиническая картина при хроническом гепатите бедная, заболевание долгое время протекает бессимптомно. Характерно стойкое увеличение размеров печени, тупые боли в правом подреберье, непереносимость жирной пищи и др.
При хроническом гепатите клетки печени постепенно замещаются соединительной тканью, так что в большинстве случаев не леченный хронический гепатит ведёт к развитию цирроза печени. Пациенты, страдающие хроническим гепатитом, подвержены высокому риску развития первичного рака печени.
Симптомы гепатита
К общим, но не обязательным, симптомам острой формы гепатита относятся:
- Желтуха — наиболее известный симптом, возникает, когда билирубин, не переработанный в печени, попадает в кровь и придаёт коже характерный желтоватый оттенок. Однако часто бывают и безжелтушные формы гепатита.
- Диарея.
- Повышенная утомляемость.
- Потеря аппетита и веса.
- Незначительно повышение температуры.
- Боли в мышцах и суставах.
- Тошнота, рвота.
- Слабые боли или тяжесть в животе или правом подреберье.
Если вы обнаружили у себя большинство этих симптомов, немедленно обратитесь к врачу.