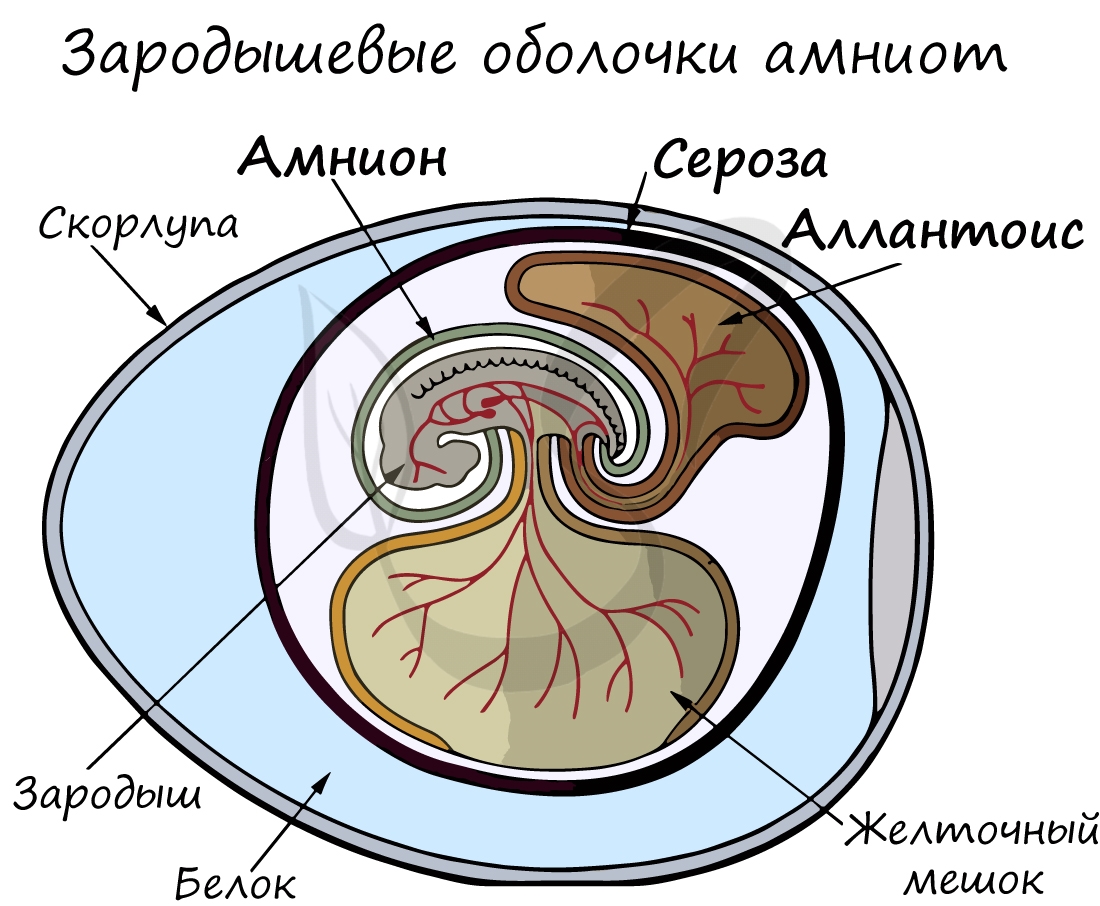
Назовите эмбриональные оболочки, обозначенные цифрами 1 и 2. Опишите особенности их строения и функции. У какого класса животных впервые появились эти оболочки и с чем связано их появление?
Спрятать пояснение
Пояснение.
1) Хорион – наружная зародышевая оболочка, препятствует чрезмерной потере воды амнионом; служит для обмена между зародышем и окружающей средой (участвует в дыхании, питании, выделении, фильтрации и синтезе гормонов).
2) Амнион – зародышевая оболочка, заполненная амниотической жидкостью (водная среда для развития зародыша), защищает от высыхания и механических повреждений.
3) Первые амниоты – пресмыкающиеся. Появление оболочек связано с развитием зародыша в наземно-воздушной среде
Спрятать критерии
Критерии проверки:
| Критерии оценивания выполнения задания | Баллы |
|---|---|
| Ответ включает все названные выше элементы, не содержит биологических ошибок | 3 |
| Ответ включает два из названных выше элементов и не содержит биологических ошибок.
ИЛИ Ответ включает все названные выше элементы, но содержит биологические ошибки |
2 |
| Ответ включает только один из названных выше элементов и не содержит биологических ошибок.
ИЛИ ответ включает два из названных выше элементов, но содержит биологические ошибки |
1 |
| Ответ неправильный | 0 |
| Максимальный балл | 3 |
Все для Joomla . Бесплатные шаблоны и расширения.
Эмбриональное развитие человека
Во внутриутробном развитии человека условно выделяют три периода: период имплантации, эмбриональный и плодный период. Период имплантации длится от момента оплодотворения до 2 недель. Эмбриональный – до двух месяцев, плодный – от двух месяцев до рождения.
Для периода имплантации характерно дробление оплодотворенной яйцеклетки, продвижение ее по маточной трубе к полости матки и имплантация – внедрение в слизистую оболочку матки (на 6–7-й день после оплодотворения) и дальнейшее формирование плодных оболочек, создающих необходимые условия для развития зародыша. Зародышевые оболочки обеспечивают питание (трофобласт), создают жидкую среду обитания и механическую защиту (жидкость плодного пузыря). Клетки трофобласта образуют наружную оболочку – хорион. В эмбриобласте появляются две полости – амниотическая и желточный мешок. Амнион (водная оболочка) окружает развивающийся зародыш, защищая его от механических повреждений. Желточный мешок не содержит питательных веществ, рудиментарный орган. Из задней кишки развивается аллантоис, он приходит в соприкосновение с хорионом, образуется хориоаллантоис, из которого сформируется плацента. Плаценту с зародышем связывает пуповина, в которой проходит одна пупочная вена, несущая артериальную кровь к эмбриону, и две пупочных артерии, несущих венозную кровь к плаценте. Кровь матери и плода не смешивается.
Зародыш во время своего развития крайне чувствителен к лекарственным препаратам, алкоголю, никотину, инфекционным заболеваниям матери, избытку гормонов в организме матери. Все эти факторы могут привести к различным нарушениям в обмене веществ эмбриона, к различным уродствам и аномалиям. К моменту рождения под действием окситоцина нейрогипофиза происходит сокращение матки, и ребенок по родовым путям выталкивается наружу. В это время происходит разрыв амниотического мешка, отходят околоплодные воды. Появляется самостоятельное дыхание, пуповина перевязывается и перерезается.
Просмотров: 5284
Некоторые особенности строения яйца птицы У пернатых, проживающих в горных районах, ооциты имеют «ребра», подобно ребрам жесткости. Они необходимы для сохранения целостности яиц, чтобы они не разбивались, когда пернатые приземляются в гнездо, имеющее небольшую площадь. Следует, межу прочим, отметить, что это ребро способно выдерживать давление порядка 40 кг/кв. см, а сторона, где оно отсутствует – не больше 2 кг/кв. см. Поверхность яиц бывает шероховатой или гладкой, блестящей либо матовой. Цвет может быть совершенно любым: от чистого белого до зеленого и темного лилового. Поверхность яиц некоторых видов покрыта крапинками, в некоторых случаях образующих вокруг тупого края венчик. Окрас будет зависеть от образа и места гнездования. Так, у многих скрытно откладывающих яйца особей и домашних пернатых скорлупа имеет белый цвет. У тех же, кто оставляет кладку на земле, окраска становится идентичной окружающим условиям: сливается с камешками или растительной ветошью, которая выстилает гнездо. Свой цвет яйцо получает еще в родовых путях самки. Так, например, биливердин (пигмент) в соединении с цинком придает голубой либо зеленый окрас поверхности яйца. За счет протопорфирина получается красный либо коричневый цвет, или пятна таких оттенков. Далее рассмотрим более подробно внутреннее строение яйца птицы.
Устройство ооцита
Строение яйца птицы соответствует назначению. В нем присутствует все необходимое для формирования и развития молодого организма. Зародыш в яйце питается за счет соединений, которые содержатся в желтке. Эта масса представлена в двух видах – в белом и желтом. Они расположены концентрическими чередующимися слоями. Желток заключается в вителлиновой мембране. Он окружен белком. На ранних стадиях развития оболочки яйца птицы выполняют питательную функцию. Белок, кроме этого, обеспечивает защиту нового организма от контакта со скорлупой. Само содержимое ооцита окружено двумя подскорлуповыми слоями: наружным и внутренним. Рассматривая строение яйца птицы, необходимо сказать несколько слов и о самой скорлупе. Она состоит, преимущественно, из карбоната кальция. На тупом краю ооцита после кладки формируется постепенно воздушная камера.
Желток
Рассматривая строение яйца птицы, схема которого приведена ниже, следует сказать, что дейтоплазма (желток) является неотъемлемым компонентом внутреннего содержимого ооцита. В желточной массе собраны все необходимые вещества, обеспечивающие питание и нормальное развитие организма. Дейтоплазма обнаруживается в яйцеклетке не только птиц, но и других животных (и у человека) и представляет собой скопление пластинок либо зерен, сливающихся в некоторых случаях в сплошную массу. Количество желтка, так же как и его распределение, может быть различным. При небольшом объеме дейтоплазмы зерна или пластины распределены равномерно по цитоплазме. В этом случае говорят об «изолецитальных» яйцах. При большом количестве желтка компоненты накапливаются или в центральной области цитоплазмы – около ядра или в вегетативной части ооцита. В первом случае говорят о центролецитальных, а во втором – телолецитальных яйцах. В соответствии с объемом и степенью распределения желточной массы устанавливается и тип дробления ооцитов. Химически строение яйца птицы предусматривает три вида дейтоплазмы. Желток может быть углеводным, жировым или белковым. Но, как правило, у большинства особей желтковые компоненты включают в себя, кроме указанных соединений, минеральные вещества, пигменты, рибонуклеиновую кислоту, имея, таким образом, сложную химическую структуру. Так, к примеру, в закончившем рост курином ооците в желтке содержится нейтрального жира 23%, белка – 16%, 1.5% холестерина, фосфолипидов – 11% и минеральных соединений 3%. В накоплении и синтезе желткового компонента участуют разные органоиды: митохондрии, эндоплазматическая сеть, комплекс Гольджи. Синтез белкового компонента структуры желтка у многих животных происходит за пределами яичника. Путем пиноцитоза белковый компонент проникает в развивающуюся яйцеклетку.
Другие элементы структуры ооцита
Все оболочки предотвращают растекание, высыхание и повреждение яйцеклетки. Но они не обеспечивают необходимой влажности растущему организму. Ее формируют внезародышевые органы. В частности, к ним относят водную (или амниотическую) оболочку. За счет нее ограничивается полость амниона, которая заполнена жидкостью, где, собственно, и развивается организм. Вместе с водной формируются еще два слоя: сосудистая и серозная (или аллантоис). У птиц и рептилий этот слой является органом выделения и дыхания. От яйцеклетки к тупому и острому краям яйца отходят халазы – белковые скрученные плотные тяжи. Они обеспечивают стабильное положение ядра, предотвращая смещение от среднего положения.
Скорлупа
Изучая строение птичьего яйца, следует более подробно остановиться на слоях, окружающих ядро. Самой твердым внешним слоем является скорлупа. Она достаточно плотная и выполняет функцию защиты от механических повреждений и негативного влияния внешней среды. Под скорлупой присутствует подскорлуповые оболочки. На тупом конце они расходятся и формируют воздушную камеру. В ней присутствует кислород, который необходимо для дыхания нового организма. Трофические ооциты Существует тип яиц, которые в кладке выполняют функции пищи для потомства. Как правило, они неоплодотворены, и их внешний вид практически не отличается от обычных. Их откладывают самки некоторых муравьев и матки термитов до того момента, пока колония не начнет добывать достаточно еды. Неоплодотворенные ооциты мясо-яичных и яичных куриных пород в некоторых случаях по ошибке называют также трофическими, поскольку они используются в пищу не самими птицами, а человеком и иногда домашними животными.
Амнио́н (греч. Amnion), Амниотический мешок, Амниотический пузырь или Водная оболочка — одна иззародышевых оболочек у эмбрионов пресмыкающихся, птиц, млекопитающих.
Эволюционно амнион возник для защиты эмбрионов от высыхания при развитии вне водной среды. Поэтому позвоночных животных, откладывающих яйца (рептилии и птицы), а также млекопитающих относят к группе амниот(«Животные с яйцевыми оболочками»). Предшествующие классы и надклассы позвоночных (головохордовые, круглоротые, рыбы, земноводные) откладывают икру в водную среду, поэтому им не требуется водная оболочка. Эти классы животных объединяют в группу анамний. В отличие от анамний амниотам не требуется водная среда для размножения и раннего развития, поэтому амниоты не привязаны к водоемам. В этом состоит эволюционная роль амниона.
Амнион развивается из эктобластического пузырька, складками наружного и среднего зародышевых листков(эктодермы и мезенхимы) и образует заполненную плодной жидкостью полость, предохраняющую зародыш от механических повреждений и обеспечивающую водную среду для его развития. В тесной связи с амниотической растёт серозная оболочка (сероза). При родах млекопитающих водная оболочка лопается, воды вытекают, а остатки амниона на теле новорождённого часто называют «рубашечкой», которая повсеместно с давних времён является знаком удачи и прочих суеверий (отсюда, в частности, русская поговорка про тех, кто «в рубахе родился»).
Хорио́н (лат. Chorion) — термин, используемый применительно к некоторым эмбриологическим структурам. Именно, «хорионом» разные авторы называют:Зародыш плацентарного млекопитающего после имплантации (синим цветом показана эктодермальная часть хориона, в т. ч. волоски)
- серозу — внешнюю из трёх зародышевых оболочек (сероза, аллантоис, амнион), имеющихся у амниот[1][2];
- хориоаллантоисную оболочку (англ. chorioallantoic membrane; данный термин используют авторы, именующие «хорионом» серозу) — результат срастания участков серозы и наружной стенки аллантоиса, обычного у амниот[3][4] (у яйцекладущих видоврасполагается под скорлупой яйца, а у живорождение видов служит зародышевой частью плаценты);
- кутикулярную оболочку, окружающую яйцо у большинства многоклеточных животных — как позвоночных, так ибеспозвоночных[5].
Алланто́ис (от греч. allantoeidēs — колбасовидный) — эмбриональный орган дыхания высших позвоночных животных; зародышевая оболочка, развивающаяся из вентральной стенки задней кишки эмбриона. Кроме того, аллантоис участвует в газообмене зародыша с окружающей средой и выделении жидких отходов. Аллантоис и другие эмбриональные оболочки — амнион и хорион, являются определяющими признаками высших позвоночных животных — млекопитающих, птиц и рептилий.
У яйцекладущих птиц и рептилий аллантоис развивается вокруг эмбриона вдоль стенок скорлупы. В своём внешнем слое, называемым мезодермой, он создаёт разветвлённую сеть кровеносных сосудов, с помощью которых происходит взаимодействие с внешней средой. У млекопитающих аллантоис входит в состав пуповины. Служит местом накопления азотистых отходов метаболизма.Аллантоис выстлан переходным эпителием (уроэпителий)
Строение матки кошки с зародышем во времябеременности. 1 — Пуповина, 2 — Амнион, 3 — Аллантоис, 4 — Желточный мешок, 5 — Развивающаяся гематома, 6 — Материнская часть плаценты
От момента образования зиготы и до выхода зародыша из яйцевых оболочек длится эмбриональный период развития.
Дробление зиготы
После того, как произошло оплодотворение — слияние сперматозоида и яйцеклетки, образовавшаяся зигота начинает интенсивно делиться.
Ее множественные митотические деления называют дроблением.
Важная особенность дробления в том, что не происходит увеличение в размере зародыша: клетки дробятся (делятся) настолько
быстро, что не успевают накопить цитоплазматическую массу. Дробление зиготы человека является полным неравномерным
асинхронным.
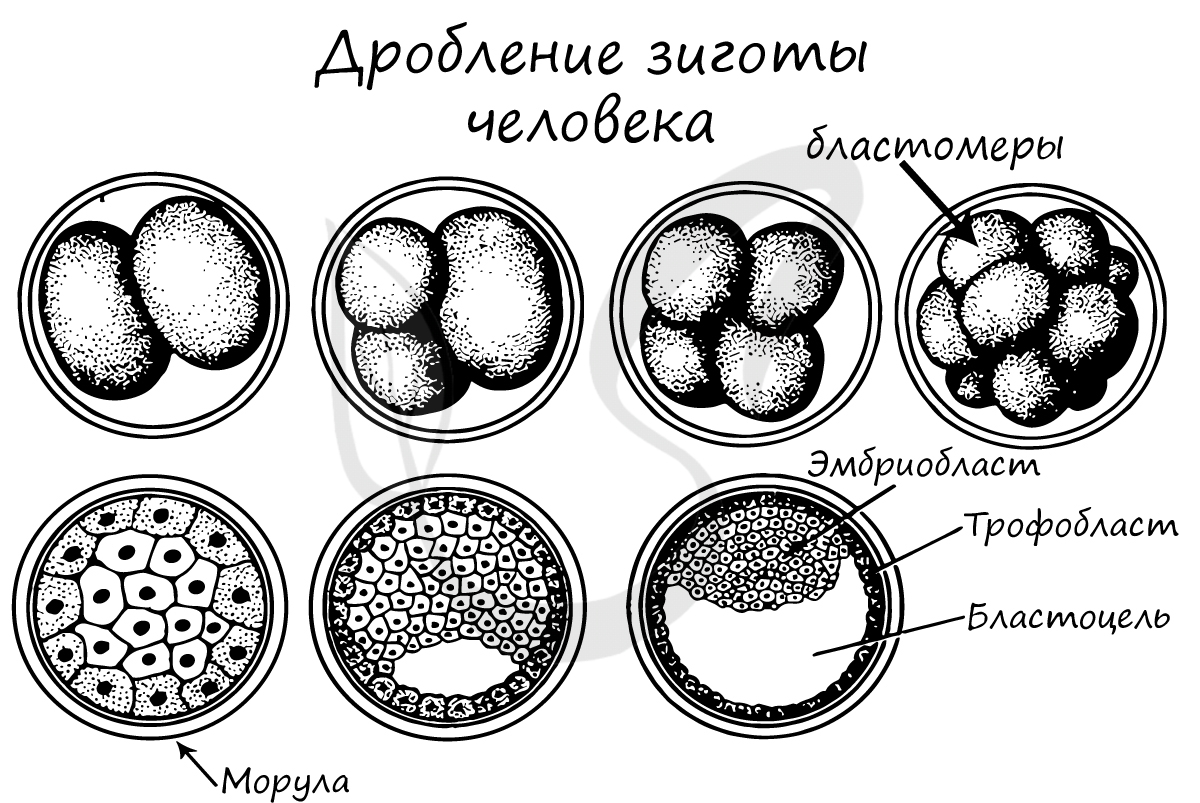
В результате дробления образуется морула. Морула (лат. morum — ягода тутового дерева) — стадия эмбрионального развития на этапе дробления, когда зародыш представляет собой компактную совокупность клеток (без полости внутри).
Бластуляция
Бластуляция — заключительный период дробления, в который зародыш называется бластулой.
После очередных этапов многократного деления образуется однослойный зародыш с полостью внутри — бластула (греч. blastos — зачаток).
Стенки бластулы состоят из бластомеров, которые окружают центральную полость — бластоцель (греч. koilos — полый).
Соединяясь друг с другом, бластомеры образуют бластодерму из одного слоя клеток.

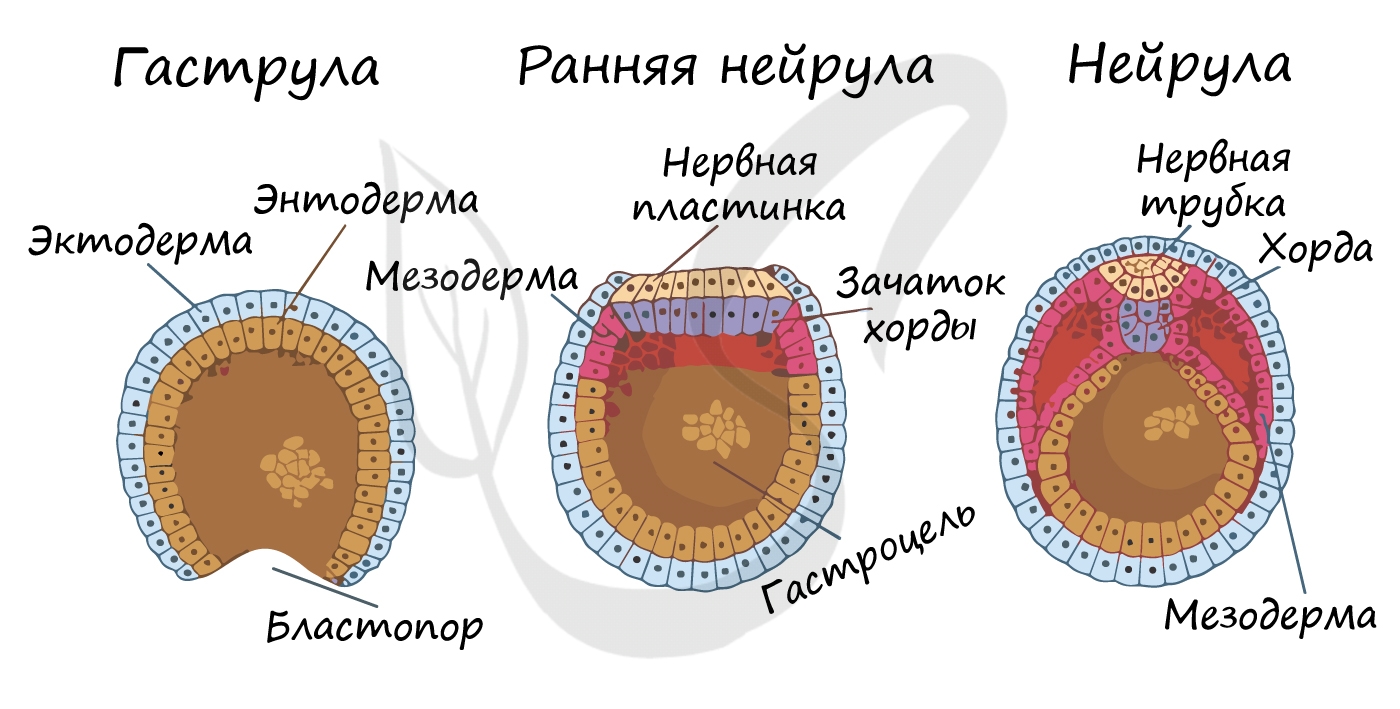
Гаструляция (греч. gaster — желудок, чрево)
Гаструляцией называют стадию эмбрионального развития, в ходе которой клетки, возникшие в результате дробления зиготы,
формируют три зародышевых листка: эктодерму, мезодерму и энтодерму.
Стенка бластулы начинает впячиваться внутрь — происходит инвагинация стенки. По итогу такого впячивания зародыш
становится двухслойным. Двухслойный зародыш называется — гаструла. Полость гаструлы называется гастроцель (полость первичной кишки), а отверстие, соединяющее
гастроцель и внешнюю среду — первичный рот (бластопор).

У первичноротых животных на месте первичного рта (бластопора) образуется ротовое отверстие. К первичноротым относятся:
кишечнополостные, плоские, круглые и кольчатые черви, моллюски, членистоногие.
У вторичноротых на месте бластопора формируется анальное отверстие, а ротовое отверстие образуется на противоположном
полюсе. К вторичноротым относят хордовых и иглокожих (морских звезд, морских ежей).

При впячивании части бластулы (инвагинации) клетки бластодермы мигрируют внутрь и становятся энтодермой (греч. entós — внутренний). Оставшаяся
часть бластодермы снаружи называется эктодермой (греч. ἔκτος — наружный).
Между энто- и эктодермой из группы клеток формируется третий зародышевый листок — мезодерма (греч. μέσος — средний).

Нейрула
Эта стадия следует за гаструлой. Ранняя нейрула представляет собой трехслойный зародыш, состоящий из энто-, экто- и мезодермы. На этапе
нейрулы происходит закладка отдельных органов.
Важно отметить, что на стадии нейрулы происходит процесс нейруляции — закладывание нервной трубки. Нервная пластинка, образовавшаяся
на ранних этапах, прогибается внутрь, при этом ее края сближаются и, замыкаясь, формируют нервную трубку.

Итак, как уже было сказано, на стадии нейрулы закладываются отдельные органы. Эктодерма образует покровный эпителий и нервную пластинку,
мезодерма (из которой в дальнейшем появятся все соединительные ткани), энтодерма — окружает полость первичной кишки (гастроцель), образуя кишечник. От энтодермы отшнуровывается хорда.
Все три зародышевых листка требуют нашего особого внимания, а также понимания того, какие органы и структуры из них образуются.
Эктодерма (греч. ἔκτος — наружный) — наружный зародышевый листок, образует головной и спинной мозг, органы чувств, периферические нервы, эпителий кожи, эмаль зубов, эпителий ротовой полости, эпителий промежуточного и анального отделов прямой кишки, гипофиз, гипоталамус.
Мезодерма (греч. μέσος — средний) — средний зародышевый листок, образует соединительные ткани: кровеносную и лимфатическую системы, костную и хрящевую ткань, мышечные ткани, дентин и цемент зубов, а также выделительную (почки) и половую системы (семенники, яичники).
Энтодерма (греч. entós — «внутренний») — внутренний зародышевый листок, образует эпителий пищевода, желудка, кишечника, трахеи, бронхов, легких, желчного пузыря, мочевого пузыря и мочеиспускательного канала, печень и поджелудочную
железу, щитовидную и паращитовидную железы.

Из зародышевых листков образуются ткани, органы и системы органов. Такой процесс называется органогенезом. В период закладки органов важное значение имеет воздержание матери от вредных привычек (алкоголь, курение), которые могут нарушить процесс дифференцировки клеток и привести к тяжелейшим аномалиям, уродствам плода.
Некоторые лекарства также могут оказывать на плод тератогенный эффект (греч. τέρας — чудовище, урод), приводя к развитию уродств.
Периоды закладки органов и систем органов вследствие их большой важности носят название критических периодов эмбриогенеза.
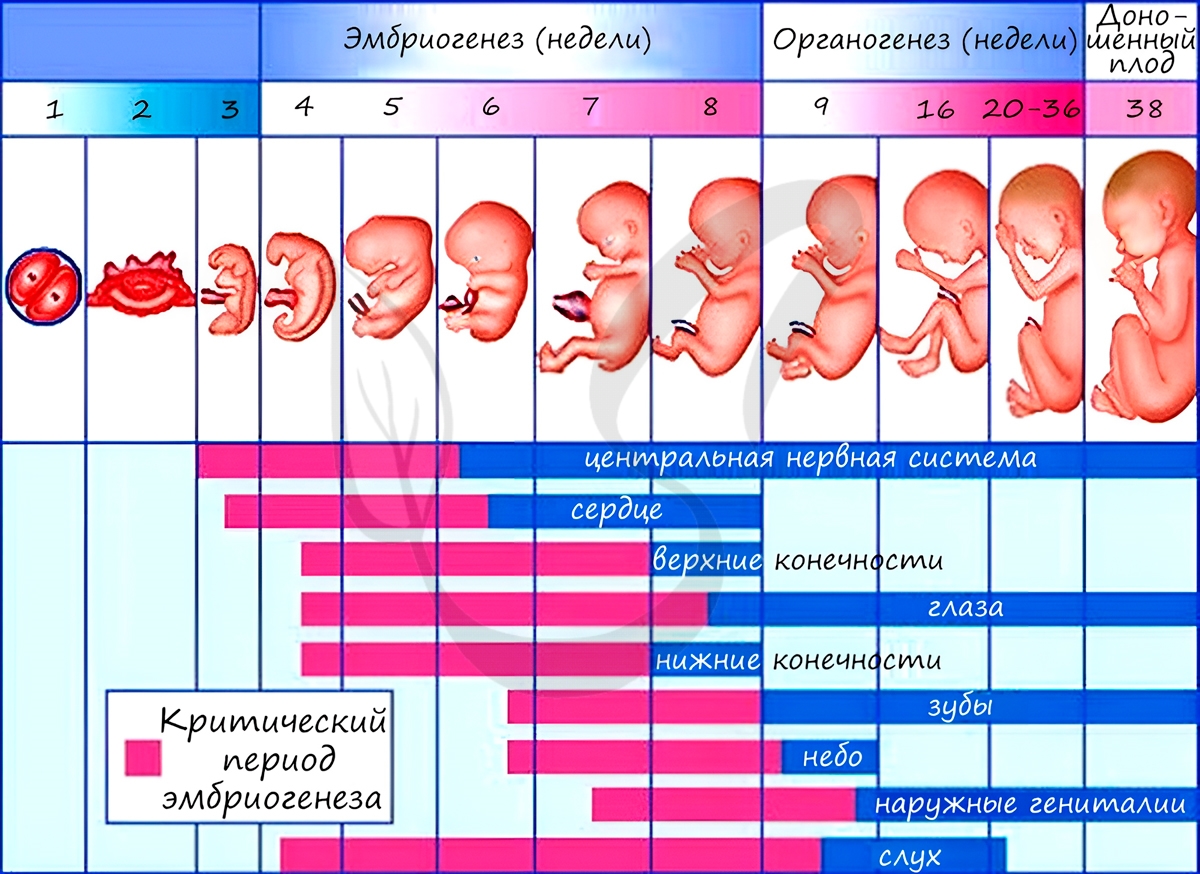
Анамнии и амниоты
Анамнии, или низшие позвоночные — группа животных, не имеющая зародышевых оболочек (зародышевого органа — аллантоиса и амниона).
Анамнии проводят большую часть жизни в воде, без которой невозможно их размножение.
К анамниям относятся рыбы, земноводные.

Амниоты — группа высших позвоночных, характеризующаяся наличием зародышевых оболочек. К амниотам относятся пресмыкающиеся, птицы
и млекопитающие.
Зародышевый орган, аллантоис, является органом дыхания и выделения.
За счет особых оболочек, развивающихся в ходе эмбрионального развития, амниона и серозы, у амниот формируется амниотическая полость.
В ней находится зародыш, окруженный околоплодными водами. Благодаря такому гениальному устройству, амниотам для размножения и
развития более не нужно постоянное нахождение в водоеме, они «обрели независимость» от него.
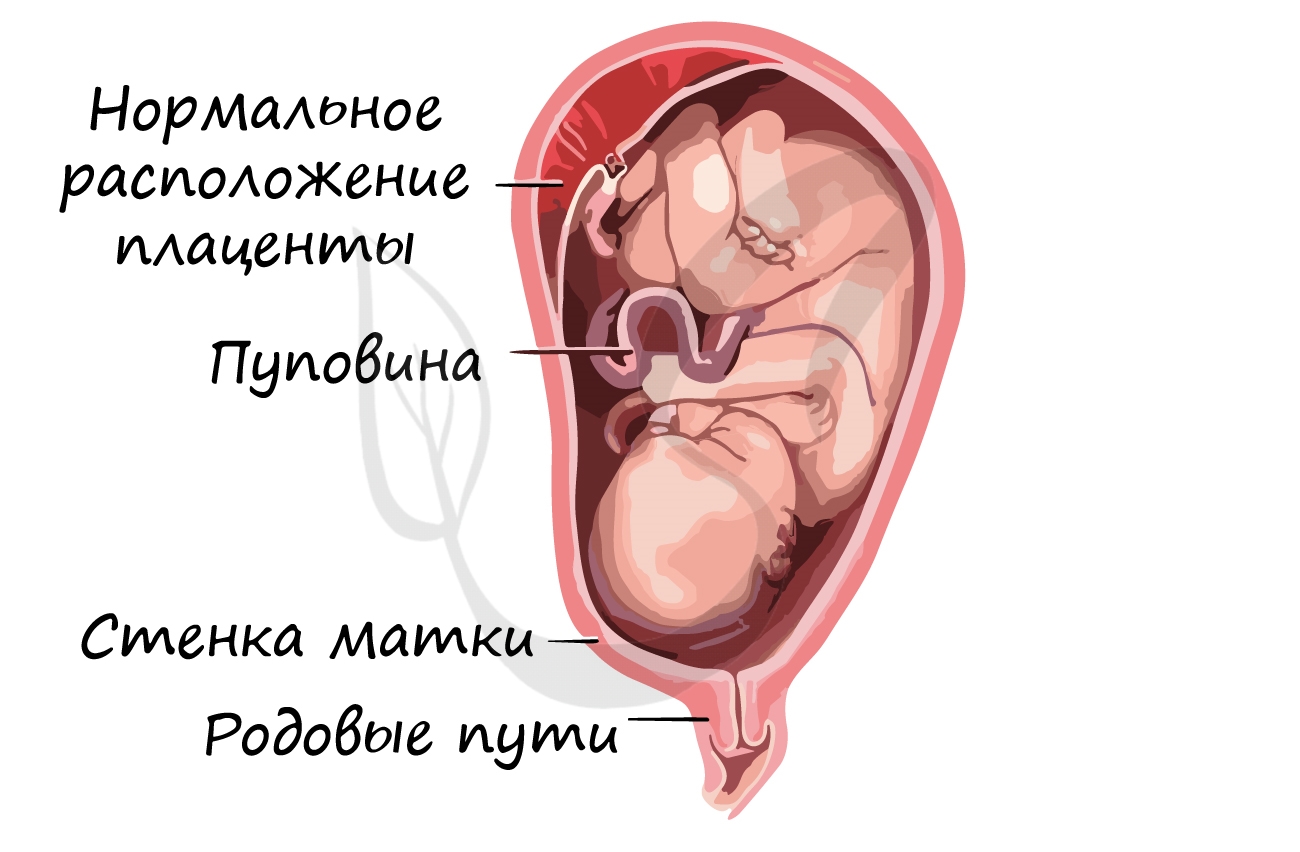
Развитие плода происходит в мышечном органе — матке, которая, сокращаясь во время родов, стимулирует изгнание плода через
родовые пути. Питание осуществляется через плаценту — «детское место» — орган, который с одной стороны омывается кровью
матери, а с другой — кровью плода. Через плаценту происходит транспорт питательных веществ и газообмен.
Соединяет плаценту и плод особый орган — пуповина, внутри которой проходят артерии, вены.
© Беллевич Юрий Сергеевич 2018-2023
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение
(в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов
без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования,
обратитесь, пожалуйста, к Беллевичу Юрию.
Хорион, или ворсинчатая
оболочка, появляется
впервые у млекопитающих, развивается
из трофобласта и внезародышевой
мезодермы. Первоначально трофобласт
представлен слоем клеток, образующих
первичные ворсинки. Они выделяют
протеолитические ферменты, с помощью
которых разрушается слизистая оболочка
матки и осуществляется имплантация. На
2-й нед трофобласт приобретает двухслойное
строение в связи с формированием в нем
внутреннего клеточного слоя (цитотрофобласт)
и симпластического наружного слоя
(симпластотрофобласт), который является
производным клеточного слоя. Появляющаяся
по периферии эмбриобласта внезародыше-вая
мезенхима (у человека на 2-3-й нед развития)
подрастает к трофобла-сту и образует
вместе с ним вторичные эпителиомезенхимальные
ворсинки. С этого времени трофобласт
превращается в хорион, или ворсинчатую
оболочку (см. рис. 21.16).
В
начале 3-й нед в ворсинки хориона врастают
кровеносные капилляры и формируются
третичные ворсинки. Это совпадает с
началом гема-тотрофного питания зародыша.
Дальнейшее развитие хориона связано с
двумя процессами — разрушением слизистой
оболочки матки вследствие протеолитической
активности наружного (симпластического)
слоя и развитием плаценты.
21.4.6. Плацента
Плацента
(детское место) человека
относится к типу дискоидальных
гемохориальных ворсинчатых плацент
(см. рис. 21.16; рис. 21.17). Это важный временный
орган с многообразными функциями,
которые обеспечивают связь плода с
материнским организмом. Вместе с тем
плацента создает барьер между кровью
матери и плода.
Плацента
состоит из двух частей: зародышевой,
или плодной (pars
fetalis), и
материнской (pars
materna).Плодная
часть представлена ветвистым хорионом
и приросшей к хориону изнутри амниотической
оболочкой, а материнская — видоизмененной
слизистой оболочкой матки, отторгающейся
при родах (decidua
basalis).
Развитие
плаценты начинается на 3-й нед, когда во
вторичные ворсины начинают врастать
сосуды и образовываться третичные
ворсины, и заканчивается к концу 3-го
мес беременности. На 6-8-й нед вокруг
сосудов
Рис.
21.17. Плацента
гемохориального типа. Динамика развития
ворсин хориона: а —
строение плаценты (стрелками указана
циркуляция крови в сосудах и в одной из
лакун, где удалена ворсинка): 1 — эпителий
амниона; 2 — хориальная пластинка; 3 —
ворсинка; 4 — фибриноид; 5 — желточный
пузырек; 6 — пупочный канатик; 7 — перегородка
плаценты; 8 — лакуна; 9 — спиральная артерия;
10 — базальный слой эндометрия; 11 —
миометрий;б —
строение первичной ворсины трофобласта
(1-я нед); в —
строение вторичной эпителиально-мезенхимальной
ворсины хориона (2-я нед); г —
строение третичной ворсины хориона —
эпителиально-мезенхимальной с кровеносными
сосудами (3-я нед); д —
строение ворсины хориона (3-й мес); е —
строение ворсин хориона (9-й мес): 1 —
межворсинчатое пространство; 2 —
микроворсинки; 3 — симпластотрофобласт;
4 — ядра симпластотрофобласта; 5 —
цито-трофобласт; 6 — ядро цитотрофобласта;
7 — базальная мембрана; 8 — межклеточное
пространство; 9 — фибробласт; 10 — макрофаги
(клетки Кащенко-Гофбауэра); 11 — эндотелиоцит;
12 — просвет кровеносного сосуда; 13 —
эритроцит; 14 — базальная мембрана
капилляра (по Э. М. Швирсту)
дифференцируются
элементы соединительной ткани. В
дифференцировке фибробластов и синтезе
ими коллагена важную роль играют витамины
А и С, без достаточного поступления
которых в организм беременной нарушается
прочность связи зародыша с материнским
организмом и создается угроза
самопроизвольного аборта.
В
основном веществе соединительной ткани
хориона содержится значительное
количество гиалуроновой и хондроитинсерной
кислот, с которыми связана регуляция
проницаемости плаценты.
При
развитии плаценты происходят разрушение
слизистой оболочки матки, обусловленное
протеолитической активностью хориона,
и смена гистиотрофного питания на
гематотрофное. Это означает, что ворсины
хориона омываются кровью матери,
излившейся из разрушенных сосудов
эндометрия в лакуны. Однако кровь матери
и плода в нормальных условиях никогда
не смешивается.
Гематохориальный
барьер, разделяющий
оба кровотока, состоит из эндотелия
сосудов плода, окружающей сосуды
соединительной ткани, эпителия хориальных
ворсин (цитотрофобласт и симпластотрофобласт),
а кроме того, из фибриноида, который
местами покрывает ворсины снаружи.
Зародышевая, или плодная,
часть плаценты
к концу 3-го мес представлена ветвящейся
хориальной пластинкой, состоящей из
волокнистой (коллаге-новой) соединительной
ткани, покрытой цито- и симпластотрофобластом
(многоядерная структура, покрывающая
редуцирующийся цитотрофо-бласт).
Ветвящиеся ворсины хориона (стволовые,
якорные) хорошо развиты лишь со стороны,
обращенной к миометрию. Здесь они
проходят через всю толщу плаценты и
своими вершинами погружаются в базальную
часть разрушенного эндометрия.
Хориальный
эпителий, или цитотрофобласт, на ранних
стадиях развития представлен однослойным
эпителием с овальными ядрами. Эти клетки
размножаются митотическим путем. Из
них развивается симпластотрофобласт.
В
симпластотрофобласте содержится большое
количество различных про-теолитических
и окислительных ферментов (АТФ-азы,
щелочная и кислая
Рис.
21.18. Срез
ворсины хориона 17-суточного зародыша
человека («Крым»). Микрофотография:
1
— симпластотрофобласт; 2 — цитотрофобласт;
3 — мезенхима хориона (по Н. П. Барсукову)
фосфатазы,
5-нуклеотидазы, ДПН-диафоразы,
глюкозо-6-фосфатдегид-рогеназы, альфа-ГФДГ,
сукцинатдегидрогеназа — СДГ, цитохромоксидаза
— ЦО, моноаминоксидаза — МАО, неспецифические
эстеразы, ЛДГ, НАД- и НАДФ-диафоразы и
др. — всего около 60), что связано с его
ролью в обменных процессах между
организмом матери и плода. В цитотрофобласте
и в симпласте выявляются пиноцитозные
пузырьки, лизосомы и другие орга-неллы.
Начиная со 2-го мес, хориальный эпителий
истончается и постепенно заменяется
симпластотрофобластом. В этот период
симпластотрофобласт по толщине
превосходит цитотрофобласт. На 9-10-й нед
симпласт истончается, а количество ядер
в нем увеличивается. На поверхности
симпласта, обращенной в лакуны, появляются
многочисленные микроворсинки в виде
щеточной каемки (см. рис. 21.17; рис. 21.18,
21.19).
Между
симпластотрофобластом и клеточным
трофобластом имеются ще-левидные
субмикроскопические пространства,
доходящие местами до ба-зальной мембраны
трофобласта, что создает условия для
двустороннего проникновения трофических
веществ, гормонов и др.
Во
второй половине беременности и, особенно,
в конце нее трофобласт сильно истончается
и ворсины покрываются фибриноподобной
оксифиль-ной массой, являющейся продуктом
свертывания плазмы и распада трофо-бласта
(«фибриноид Лангханса»).
С
увеличением срока беременности
уменьшается количество макрофагов и
коллагенпродуцирующих дифференцированных
фибробластов, появля-
Рис.
21.19. Плацентарный
барьер на 28-й нед беременности. Электронная
микрофотография, увеличение 45 000 (по У.
Ю. Яцожинской):
1
— симпластотрофобласт; 2 — цитотрофобласт;
3 — базальная мембрана трофобласта; 4 —
базальная мембрана эндотелия; 5 —
эндотелиоцит; 6 — эритроцит в капилляре
ются
фиброциты. Количество коллагеновых
волокон, хотя и нарастает, но до конца
беременности в большинстве ворсин
остается незначительным. Большая часть
стромальных клеток (миофибробластов)
характеризуется увеличенным содержанием
цитоскелетных сократительных белков
(вимен-тин, десмин, актин и миозин).
Структурно-функциональной
единицей сформированной плаценты
является котиледон, образованный
стволовой («якорной») ворсиной и ее
вторичными
и третичными (конечными) разветвлениями.
Общее количество котиледонов в плаценте
достигает 200.
Материнская
часть плаценты
представлена базальной пластинкой и
соединительнотканными септами,
отделяющими котиледоны друг от друга,
а также лакунами, заполненными материнской
кровью. В местах контакта стволовых
ворсин с отпадающей оболочкой встречаются
также трофобла-стические клетки
(периферический трофобласт).
На
ранних стадиях беременности ворсины
хориона разрушают ближайшие к плоду
слои основной отпадающей оболочки
матки, и на их месте образуются заполненные
материнской кровью лакуны, в которые
свободно свисают ворсины хориона.
Глубокие
неразрушенные части отпадающей оболочки
вместе с трофо-бластом образуют базальную
пластинку.
Базальный
слой эндометрия (lamina basalis) —
соединительная ткань слизистой оболочки
матки, содержащаядецидуальные клетки.
Эти крупные, богатые гликогеном клетки
соединительной ткани расположены в
глубоких слоях слизистой оболочки
матки. Они имеют четкие границы, округлые
ядра и оксифильную цитоплазму. В течение
2-го мес беременности децидуальные
клетки значительно укрупняются. В их
цитоплазме, кроме гликогена, выявляются
липиды, глюкоза, витамин С, железо,
неспецифические эстеразы, дегидрогеназа
янтарной и молочной кислот. В базальной
пластинке, чаще в месте прикрепления
ворсин к материнской части плаценты,
встречаются скопления клеток
периферического цитотрофобласта. Они
напоминают децидуальные клетки, но
отличаются более интенсивной базо-филией
цитоплазмы. Аморфная субстанция
(фибриноид Рора) находится на поверхности
базальной пластинки, обращенной к
хориальным ворсинам. Фибриноид играет
существенную роль в обеспечении
иммунологического гомеостаза в системе
мать-плод.
Часть
основной отпадающей оболочки, расположенной
на границе ветвистого и гладкого хориона,
т. е. по краю плацентарного диска, при
развитии плаценты не разрушается. Плотно
прирастая к хориону, она образуетзамыкающую
пластинку, препятствующую
истечению крови из лакун плаценты.
Кровь
в лакунах непрерывно циркулирует. Она
поступает из маточных артерий, входящих
сюда из мышечной оболочки матки. Эти
артерии идут по плацентарным перегородкам
и открываются в лакуны. Материнская
кровь оттекает от плаценты по венам,
берущим начало от лакун крупными
отверстиями.
Формирование
плаценты заканчивается в конце 3-го мес
беременности. Плацента обеспечивает
питание, тканевое дыхание, рост, регуляцию
образовавшихся к этому времени зачатков
органов плода, а также его защиту.
Функции
плаценты. Основные
функции плаценты: 1) дыхательная; 2)
транспорт питательных веществ; воды;
электролитов и иммуноглобулинов; 3)
выделительная; 4) эндокринная; 5) участие
в регуляции сокращения миометрия.
Дыхание плода
обеспечивается за счет кислорода,
присоединенного к гемоглобину материнской
крови, который путем диффузии поступает
через плаценту в кровь плода, где он
соединяется с фетальным гемоглобином
(HbF).
Связанный с фетальным гемоглобином
СО2 в
крови плода также диффундирует через
плаценту, поступает в кровь матери, где
соединяется с материнским гемоглобином.
Транспорт всех
питательных веществ, необходимых для
развития плода (глюкоза, аминокислоты,
жирные кислоты, нуклеотиды, витамины,
минеральные вещества), происходит из
крови матери через плаценту в кровь
плода, и, наоборот, из крови плода в кровь
матери поступают продукты обмена
веществ, выводимые из его организма
(выделительная функция). Электролиты и
вода проходят через плаценту путем
диффузии и с помощью пиноцитоза.
В
транспорте иммуноглобулинов участвуют
пиноцитозные везикулы симпластотрофобласта.
Поступивший в кровь плода иммуноглобулин
пассивно иммунизирует его от возможного
действия бактериальных антигенов,
которые могут поступать при заболеваниях
матери. После рождения материнский
иммуноглобулин разрушается и заменяется
вновь синтезируемым в организме ребенка
при действии на него бактериальных
антигенов. Через плаценту в околоплодные
воды проникают IgG, IgA.
Эндокринная
функция является
одной из наиболее важных, так как плацента
обладает способностью синтезировать
и секретировать ряд гормонов, обеспечивающих
взаимодействие зародыша и материнского
организма на протяжении всей беременности.
Местом продукции плацентарных гормонов
являются цитотрофобласт и особенно
симпластотрофобласт, а также децидуальные
клетки.
Одним
из первых плацента синтезирует хорионический
гонадотропин, концентрация
которого быстро нарастает на 2-3-й нед
беременности, достигая максимума на
8-10-й нед, причем в крови плода она в 10-20
раз выше, чем в крови матери. Гормон
стимулирует образование адренокортикотропного
гормона (АКТГ) гипофиза, усиливает
секрецию кортикостероидов.
Большую
роль в развитии беременности
играет плацентарный
лактоген, который
обладает активностью пролактина и
лютеотропного гормона гипофиза. Он
поддерживает стероидогенез в желтом
теле яичника в первые 3 мес беременности,
а также принимает участие в метаболизме
углеводов и белков. Концентрация его в
крови матери прогрессивно нарастает
на 3-4-м мес беременности и в дальнейшем
продолжает увеличиваться, достигая
максимума к 9-му мес. Этот гормон совместно
с пролактином гипофиза матери и плода
играет определенную роль в продукции
легочного сурфактанта и фетоплацен-тарной
осморегуляции. Высокая концентрация
его обнаруживается в околоплодных водах
(в 10-100 раз больше, чем в крови матери).
В
хорионе, а также в децидуальной оболочке
синтезируются прогестерон и прегнандиол.
Прогестерон
(вырабатываемый сначала желтым телом
в яичнике, а с 5-6-й нед в плаценте) подавляет
сокращения матки, стимулирует ее рост,
оказывает иммунодепрессивное действие,
подавляя реакцию отторжения плода.
Около 3/4 прогестерона в организме матери
метаболизируется и трансформируется
в эстрогены, а часть выделяется с мочой.
Эстрогены
(эстрадиол, эстрон, эстриол) вырабатываются
в симпласто-трофобласте ворсин плаценты
(хориона) в середине беременности, а к
концу
беременности
их активность усиливается в 10 раз. Они
вызывают гиперплазию и гипертрофию
матки.
Кроме
того, в плаценте синтезируются
меланоцитостимулирующий и
адренокортикотропный гормоны, соматостатин
и др.
В
плаценте содержатся полиамины (спермин,
спермидин), влияющие на усиление синтеза
РНК в гладких мышечных клетках миометрия,
а также на разрушающие их оксидазы.
Важную роль играют аминооксидазы
(гиста-миназа, моноаминоксидаза),
разрушающие биогенные амины — гистамин,
серотонин, тирамин. Во время беременности
их активность возрастает, что способствует
разрушению биогенных аминов и падению
концентрации последних в плаценте,
миометрии и крови матери.
Во
время родов гистамин и серотонин являются
наряду с катехоламинами (норадреналин,
адреналин) стимуляторами сократительной
деятельности гладких мышечных клеток
(ГМК) матки, и к концу беременности их
концентрация значительно возрастает
в связи с резким снижением (в 2 раза)
активности аминооксидаз (гистаминаза
и др.).
При
слабой родовой деятельности отмечается
усиление активности аминоокси-даз,
например гистаминазы (в 5 раз).
Нормальная
плацента не является абсолютным барьером
для белков. В частности, фетопротеин в
конце 3-го мес беременности проникает
в небольшом количестве (около 10 %) из
плода в кровь матери, но на этот антиген
материнский организм не отвечает
отторжением, так как во время беременности
уменьшается цитотоксич-ность материнских
лимфоцитов.
Плацента
препятствует прохождению ряда материнских
клеток и цитотоксиче-ских антител к
плоду. Главную роль в этом играет
фибриноид, покрывающий тро-фобласт при
его частичном повреждении. Это
предотвращает поступление в межворсинчатое
пространство плацентарных и плодовых
антигенов, а также ослабляет гуморальную
и клеточную «атаку» матери против
зародыша.
В
заключение отметим основные особенности
ранних стадий развития зародыша человека:
1) асинхронный тип полного дробления и
образование «светлых» и «темных»
бластомеров; 2) раннее обособление и
формирование внезародышевых органов;
3) раннее образование амниотического
пузырька и отсутствие амниотических
складок; 4) наличие в стадии гаструляции
двух механизмов — деламинации и иммиграции,
в течение которых происходит также
развитие провизорных органов; 5)
интерстициальный тип имплантации; 6)
сильное развитие амниона, хориона,
плаценты и слабое развитие желточного
мешка и аллантоиса.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
В переводе с латинского, плацента — «лепёшка». Она является важнейшим органом при развитии беременности. Что это такое, какой она должна быть в норме, как влияет на состояние плода, что значит слово «хорион», какие патологии встречаются — вся информация представлена в статье.

Медицинский редактор
Врач акушер-гинеколог. Стаж работы по специальности с 2011 года.
Плацента: самое важное
Назвав этот орган латинским словом «лепёшка», древние доктора довольно точно охарактеризовали его. Плацента действительно похожа на большую лепёшку — она представляет собой дискообразный орган, который к концу беременности весит примерно 0,5 кг, имеет в диаметре 15-18 см и толщину 2-3 см.
Плацента начинает формироваться через неделю с момента оплодотворения и носит название хорион. До превращения в полноценный орган проходит некоторое время. Обычно бурное и активное развитие приходится на 15-16 неделю беременности. После 36 недели плацента прекращает расти.
Помимо слова «плацента», в научной литературе и обиходе используются термины «послед» и «детское место».
Зачем плацента нужна
Плацента выполняет целый ряд важных функций:
- Защита и иммунологический барьер. Плацента тормозит клетки, отвечающие за иммунный ответ в организме матери. Эти клетки могут посчитать плод инородным телом и запустить иммунологическую реакцию. Плацента предотвращает восприятие эмбриона враждебным для материнского организма. Также плацента пропускает материнские антитела, что защищает малыша от инфекций. В случае травм или ударов плацента амортизирует нагрузку на плод — это физико-механический компонент защиты.
- Питание, трофика, газообмен. Через плаценту к плоду поступают кислород и питательные вещества, а углекислый газ и продукты обмена выводятся. Важно: никотин, алкоголь, наркотики и лекарства также поступают в организм ребенка и могут ему навредить. Ранее мы опубликовали отдельный материал о том, как влияет курение беременной на плод.
- Секреция гормонов. Плацента образует две группы гормонов — белковые и стероидные. Белковыми гормонами являются хорионический гонадотропин (ХГ), плацентарный лактогенный гормон (ПЛГ) и релаксин. К стероидным гормонам плаценты относят прогестерон и эстрогены.
Все эти гормоны способствуют росту и развитию плода, а также сохранению беременности.
Функции плаценты обусловлены тем, что она связана с амнионом, окружающим плод. С ребёнком плаценту связывает пуповина.
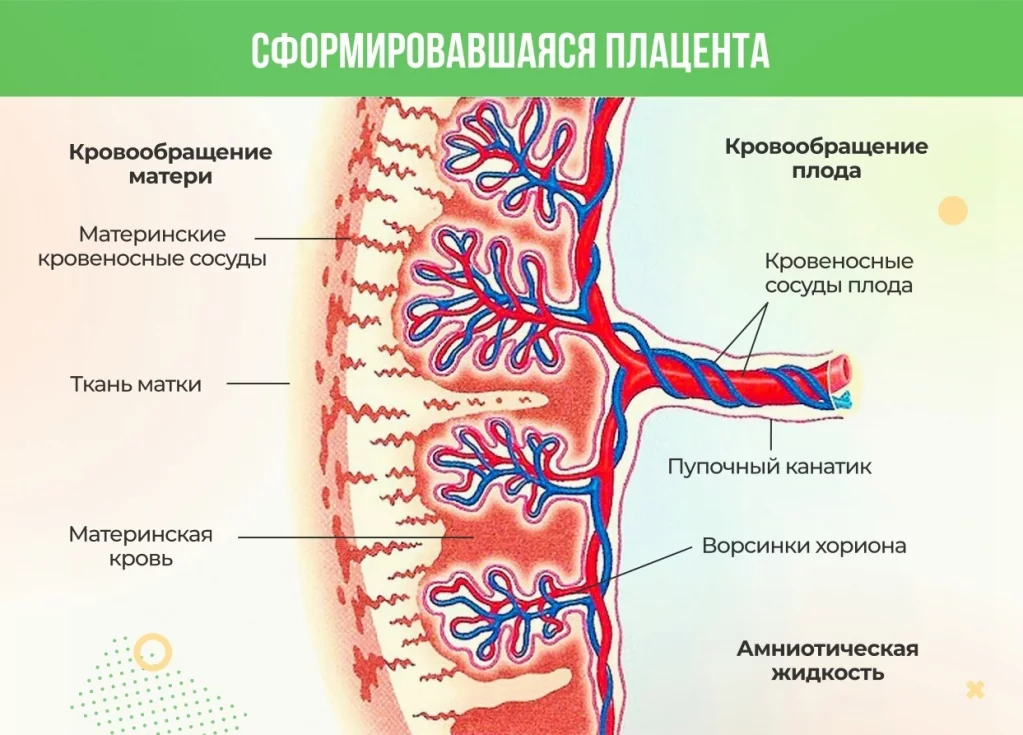
Как всё устроено
Гистологически плацента имеет многослойное строение. Разобраться в нем удалось только с появлением возможности микроскопических исследований.
Можно сказать, что плацента развивается в двух направлениях: от матери к эмбриону и обратно. Со стороны матери развитие происходит из клеток эндометрия и представлено децидуальной оболочкой. К плоду она обращена амниотическим слоем.
Поверхность материнской части плаценты шероховатая для лучшего прикрепления к стенке матки. Со стороны зародыша детское место формируется из трофобласта — наружного слоя клеток эмбриона.
Послойно плацента выглядит так: клеточный слой эндометрия, базальная мембрана, рыхлая соединительная ткань, базальная мембрана трофобласта, его клеточные слои, синцитиотрофобласт (ворсинчатый слой).
Такое сложное строение обусловлено функциями плаценты и необходимостью обеспечения гемато-плацентарного барьера.
Стадии развития плаценты по неделям беременности
На каждом этапе гестации врач с помощью УЗИ оценивает зрелость плаценты. Это необходимо, чтобы отслеживать физиологичность течения беременности и прогнозировать состояние матери и ребёнка. Выделяют 4 стадии развития плаценты:
- Нулевая. Она определяется ориентировочно к 30-й неделе беременности. В этот период орган имеет однородную и равномерную структуру, относительно гладкую поверхность и работает на полную мощность.
- Первая. Диагностируется с 30 по 34 неделю нормального течения беременности. В этот момент плацента замедляет свой рост, в её структуре появляются вкрапления. Поверхность всё ещё ровная, но врач уже отмечает изменения.
- Вторая. Её фиксируют с 35 по 38 неделю беременности. Доктор отмечает неравномерность толщины детского места, его стенка становится тоньше. В ходе УЗИ становятся видны отложения солей.
- Третья. Отмечается с 38 недели срока гестации. В это время плацента окончательно созревает. Она приобретает дольчатую структуру, волнистую поверхность, а участки солевых отложений становятся явными и обширными.
Любые отклонения при развитии плаценты могут приводить к печальным последствиям для матери и ребёнка.
Ниже рассмотрим, какие бывают патологии плаценты.
Несоответствие стадии развития сроку беременности
В норме созревание плаценты начинается только в третьем триместре и завершается примерно на 38 неделе. Этот процесс называют физиологическим старением плаценты. Если детское место стареет раньше срока (например, вторую стадию врач фиксирует на 30-й неделе) или, наоборот, не достигает должного уровня зрелости своевременно, требуется срочное врачебное вмешательство.
- Преждевременное старение плаценты — патологическое состояние, когда созревание плаценты и её старение наступает раньше положенного срока. К нему приводят следующие факторы:
- Курение и алкоголизм;
- Перенесённые матерью во время беременности инфекции, в том числе ОРВИ, грипп и другие;
- Сахарный диабет;
- Привычка заниматься самолечением с помощью лекарств без согласования с врачом;
- Резус-конфликт, когда мама резус-отрицательна, папа резус-положителен, и малыш унаследовал отрицательный резус отца;
- Гестозы различных сроков и интенсивности;
- Аномалии развития и расположения плаценты;
- Гипертония и болезни сердечно-сосудистой системы;
- Гормональные сбои в материнском организме;
- Многоплодная беременность;
- Затяжной стресс;
- Плохая экология.
Также доктора отмечают, что предрасположенность к определённому течению беременности может передаваться от матери к дочери.
Преждевременное старение плаценты говорит о том, что детское место утрачивает свои функции раньше времени. Когда орган созревает своевременно, происходит компенсация его функций за счет организмов матери и плода. Если же созревание опережает сроки, ребенок не получает кислород и питательные вещества в нужном объёме, нарушается выведение продуктов обмена и углекислого газа. Также снижается защитная функция плацентарного барьера. Всё это приводит к нарушениям в развитии плода, вплоть до внутриутробной смерти ребёнка.
Детей, которые подверглись гипоксии во время беременности, можно отличить по повышенной болезненности, неврологическим нарушениям и задержкам в развитии. Часто страдает опорно-двигательный аппарат.
- Другая крайность — аномальная незрелость плаценты.
Чем больше срок беременности, тем более внушительный объём крови должен прокачиваться через плаценту, обеспечивая малыша всем необходимым и выводя наружу продукты жизнедеятельности. Незрелая плацента не может полноценно осуществлять свои функции. В ней задерживаются продукты обмена, уровень циркулирующего кислорода недостаточный. Проблема усугубляется тем, что повлиять данную ситуацию крайне сложно. Патологическая незрелость плаценты встречается значительно реже, чем преждевременное старение, но фатальные последствия фиксируются чаще.
К нарушению созревания плаценты приводит масса причин, в том числе:
- Сахарный диабет;
- Алкоголизм и табакокурение;
- Обострение заболеваний внутренних органов (особенно почек, печени, щитовидной железы и сердца);
- Нарушения в работе кроветворной системы, проблемы со свертываемостью.
По статистике в случаях, когда диагностирована патологическая незрелость плаценты, дети рождаются с серьезными, в том числе смертельными, заболеваниями. Поэтому первое, что предлагают сделать мамочке при обнаружении данного вида патологии — пройти обследование, чтобы определить состояние здоровья плода.
Неправильное расположение плаценты
При нормальном течении беременности формирование плаценты происходит в дне, на задней или передней стенке матки, реже на одной из боковых. Если же плацента развивается в нижней части матки, врачи говорят о предлежании плаценты. Оно может быть:
- Полным (когда внутренний зев полностью перекрыт органом);
- Частичным (когда зев перекрыт частично);
- Краевым (когда край зева совпадает с краем плаценты);
- Низким (когда край органа не доходит до зева, но плацента расположена в нижней части матки).
Нарушения расположения плаценты опасны спонтанными и обильными кровотечениями, что подвергает высокому риску жизни матери и ребёнка. При диагностировании предлежания плаценты тактика ведения беременной может быть разной в зависимости от остальных показателей и текущего состояния малыша и мамы. Но в любом случае беременность ведётся под особо тщательным контролем.
На ранних сроках беременности пугаться точно не стоит, потому что положение плаценты может измениться. Врачи называют это явление миграцией плаценты. Но после 30-й недели данному вопросу стоит уделить особое внимание.
Нарушения прикрепления плаценты к стенке матки
У данной патологии также есть варианты.
- Врастание плаценты в эндометрий матки. В данном случае состояние опасно возникновением осложнений во время родов. Плаценту приходится извлекать хирургически, а само родоразрешение может быть крайне травматичным для женщины;
- Врастание плаценты в рубцовую ткань стенки матки. Часто состояние развивается, если беременность наступила после перенесенного хирургического вмешательства, в том числе кесарева сечения, когда образовалась рубцовая ткань.
Отдельно стоит отметить про оптимальные сроки для родоразрешения при врастании плаценты. Следует понимать, что пролонгирование беременности до 38 недель является опасным сточки зрения риска развития кровотечения, отслойки плаценты, острой гипоксии плода, что может окончиться фатально как для матери, так и для ожидаемого ее ребенка. В таком случае докторами решается вопрос об индивидуальном оптимальном сроке, позволяющем не войти в зону риска и получить более зрелого малыша, средний срок при этом — 34-36 недель беременности.
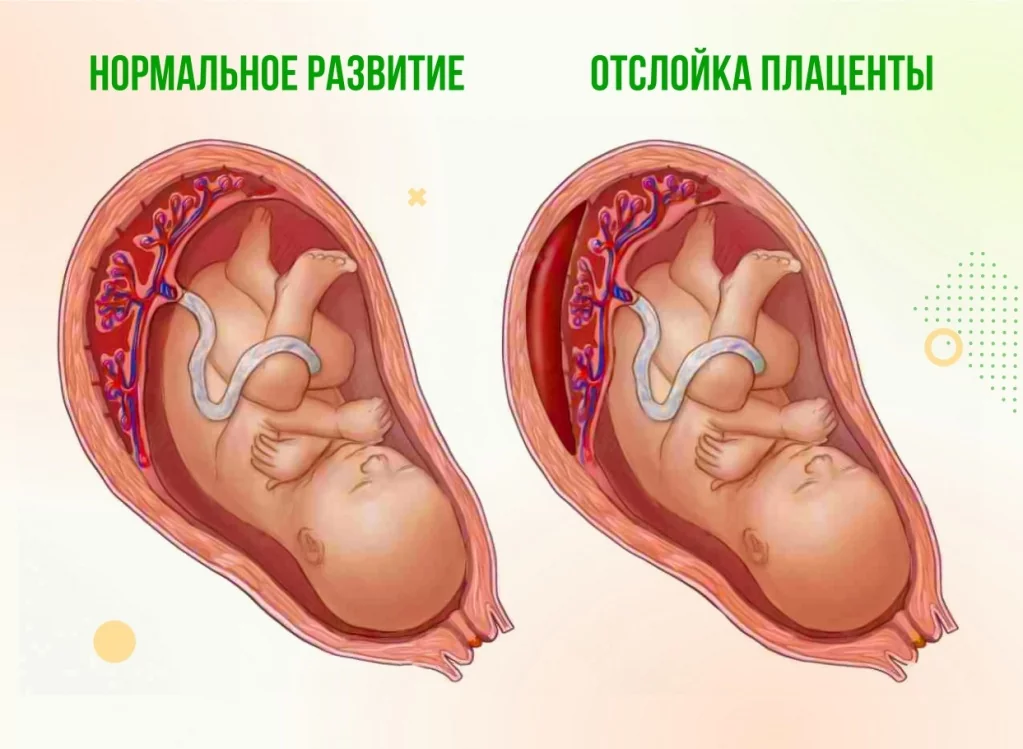
Отслойка плаценты
Состояние, когда детское место открепляется от стенки матки. Чем обширнее отслойка, тем опаснее ситуация для ребёнка. Прогноз при данной патологии крайне неблагоприятный. Это связано с тем, что нарушается подача кислорода к плоду, вплоть до полного прекращения. Это может привести к серьёзным нарушениям развития и даже к гибели ребёнка. Поэтому часто при данной патологии приходится проводить родоразрешение досрочно.
Плацентит
Плацентит — воспаление плаценты. Осложнение возникает в следствие инфекционного заболевания. Требует обязательного лечения, потому что без вмешательства приводит к инфицированию плода, его гипоксии и нарушениям развития.
Чрезмерное утолщение плаценты
При нормальном течении беременности детское место постепенно утолщается до 37 недели. Далее плацента прекращает свой рост или становится тоньше. При гиперплазии органа происходит нарушение газообмена и трофики плода, что ведет к негативным последствиям для ребёнка.
Нарушения кровотока
Они могут быть связаны с атеросклеротическими процессами, патологией сосудов, тромбообразованием и другими причинами. Во всех случаях это пагубно влияет на течение беременности, развитие плода и состояние матери.
Общие факторы, влияющие на развитие плаценты
Помимо причин, которые были ранее упомянуты, к нарушению развития плаценты ведут:
- Ожирение и анорексия;
- Возраст матери старше 35 лет;
- Генетические заболевания и наследственность;
- Приём лекарств, особенно бесконтрольный;
- Облучение;
- Тяжёлый и затяжной токсикоз.

Акция: Комплексная программа «Забота о здоровье женщины»
стоимость программы: 790 рублей
Записаться
Программа «Забота о здоровье женщины» включает в себя прием и консультацию врача гинеколога, сдачу необходимых анализов.
- Прием у врача-акушера-гинеколога
- Забор мазка
- Цитологическое исследование мазка на микрофлору
Что же после родов?
После того как малыш появился на свет, и пуповина перерезана, необходимость в плаценте пропадает. Она прекращает функционирование и покидает тело матери вместе с плодными оболочками. Внешний вид и состояние плаценты оценивают и на основании этих данных делают вывод о состоянии ребёнка. Если вид плаценты вызывает у врача сомнения, под наркозом проводят осмотр полости матки. Это делается, чтобы предотвратить отдаленные осложнения у женщины. Ведь остатки детского тела в полости матки могут провоцировать кровотечения и воспалительные процессы.
Профилактика нарушений развития плаценты
Вся профилактика сводится к бережному отношению к своему здоровью у будущей мамы. Необходимо избавиться от вредных привычек, следить за режимом труда и отдыха, контролировать рацион, ограничить стрессы.
Важно помнить, что негативные изменения в плаценте отследить самостоятельно практически невозможно. Поэтому следует регулярно посещать осмотры, сдавать необходимые анализы, проходить УЗИ и соблюдать рекомендациями врача. Нужно слушать своё тело и при малейших изменениях самочувствия обращаться к доктору. Такой подход поможет благополучно пройти весь срок беременности и подарить жизнь прекрасному малышу.
Структуры и зародышевые листки: решаем ЕГЭ по биологии
26.03.2020
37501
В ЕГЭ по биологии часто упоминаются cтруктуры и зародышевые листки. Что это такое? Какую информацию об необходимо помнить, чтобы ответить на эти вопросы без труда? Давайте разбираться!
Хотите круто подготовиться к экзаменам? Записывайтесь на бесплатный пробный урок в MAXIMUM! Вы узнаете всю структуру ЕГЭ-2021, разберете сложные задания из первой части, получите полезные рекомендации и узнаете, как устроена подготовка к ЕГЭ в MAXIMUM.
Теоретическая
часть
После того, как сперматозоид оплодотворяет яйцеклетку, их генетическая информация сливается и образуется диплоидная зигота. После этого события клетка начинает многократно делиться и со временем образует трехслойную нейрулу. Вот эти слои и называются зародышевыми листками.
Есть простой способ запомнить расположение листков. Эктодерма – наружный слой, а энтодерма — внутренний. Буква «к» в алфавите идет раньше, чем буква «н», поэтому эктодерма находится с наружной стороны зародыша. Мезодерма — средний зародышевый листок и, так уж вышло, что буква «м» находится между «к» и «н».
Есть еще один способ для тех, кто хорошо
понимает химию: можно вспомнить экзотермические и эндотермические химические
реакции. При экзотермических реакциях энергия выделяется наружу (от латинского «экзо»- наружу), а при эндотермических энергия поглощается внутрь (от «эндо» — внутрь). А мезодерма – это листок, который
находится между эктодермой и энтодермой.
После того, как мы вспомнили, где именно расположен каждый из зародышевых листков, важно осознать какие ткани, органы и системы органов образуются из каждого из них.
Что формируется из эктодермы?
- нервная система – нервная ткань, которая образует головной и спинной мозг, нервы и некоторые клетки разных анализаторов (например, хрусталик глаза).
- эпителий и его производные (кожа, ногти, когти, рога), а также кожные железы. Все эти структуры образованы эпителиальной тканью.
- зубная эмаль
Лайфхак для запоминания. Вы можете потрогать свой глаз? Или почувствуете ли прикосновение к нервным окончаниям на коже? А потрогать кожу или волосы? Да. Проведите параллель, эктодерма – наружный слой и то, к чему вы можете прикоснуться, в основном, закладывается из эктодермы.
Что формируется из энтодермы?
- пищеварительная система
- дыхательная система
- выделительная система
- эндокринные железы
Лайфхак для запоминания. Эти системы органов мы называем внутренними органами. Энтодерма – внутренний слой и из нее образуются внутренние органы.
Что формируется из мезодермы?
- мышцы
- скелет – хрящи и кости
- почки
- сердечно – сосудистая система –
сердце, сосуды и клетки крови - половая система — семенники и яичники
Лайфхак для запоминания. Все эти структуры состоят из мышечной и соединительной ткани, именно эти типы ткани закладываются из мезодермы.
Структуры и зародышевые листки: практическая часть
Давайте решим задания, где упоминаются cтруктуры и зародышевые листки. Обращаю ваше внимание, что эта тема встречается в заданиях на 2 и на 3 балла.
Пример 1. Установите
соответствие между структурой организма человека и зародышевым листком, из
которого она сформировалась.
| СТРУКТУРА ОРГАНИЗМА | ЗАРОДЫШЕВЫЙ ЛИСТОК |
| A) болевые рецепторы Б) волосы B) лимфа Г) кровь Д) ногтевые пластинки |
1) мезодерма 2) эктодерма |
Теперь, после обсуждения
теоретического материала, это задание не кажется нам сложным. Эктодерма —
наружный зародышевый листок, из него образуются те структуры, которые мы можем
«потрогать». То есть, из перечисленных здесь вариантов – это болевые рецепторы,
волосы и ногтевые пластинки. Мезодерма – средний зародышевый листок, из нее
закладывается соединительная и мышечная ткань. Кровь и лимфа образованы
соединительной тканью и образуются из мезодермы.
Ответ: 22112
Пример 2. Назовите зародышевый листок позвоночного животного, обозначенный на рисунке цифрой 2. Какие типы тканей и системы органов формируются из него?
Рисунок, похожий на этот, мы сегодня уже рассматривали. Цифрой 2 отмечен зародышевый листок, который находится между двумя другими, а значит – мезодерма. Из мезодермы образуются соединительная и мышечная ткань, сердечно-сосудистая и опорно-двигательная системы.
Желаем удачи! Если хотите быстро и эффективно подготовиться к ЕГЭ по биологии, обратите внимание на наши курсы, почитайте отзывы о них. И следите за блогом, чтобы не пропустить разборы других заданий!
Лайфхаки экзамена
К рубрике







