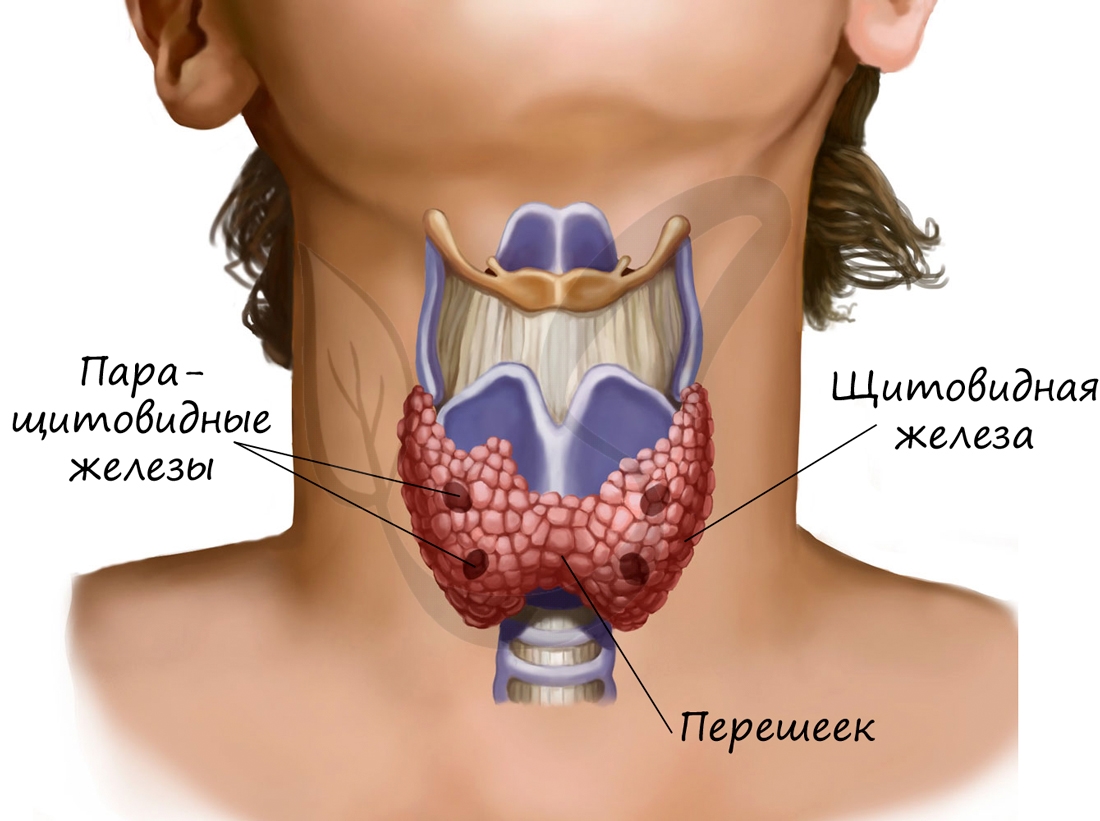
Щитовидная железа расположена на шее впереди гортани, состоит из двух долей и перешейка между ними. Снаружи покрыта соединительно-
тканной капсулой, хорошо снабжается кровью и содержит множество нервных окончаний.
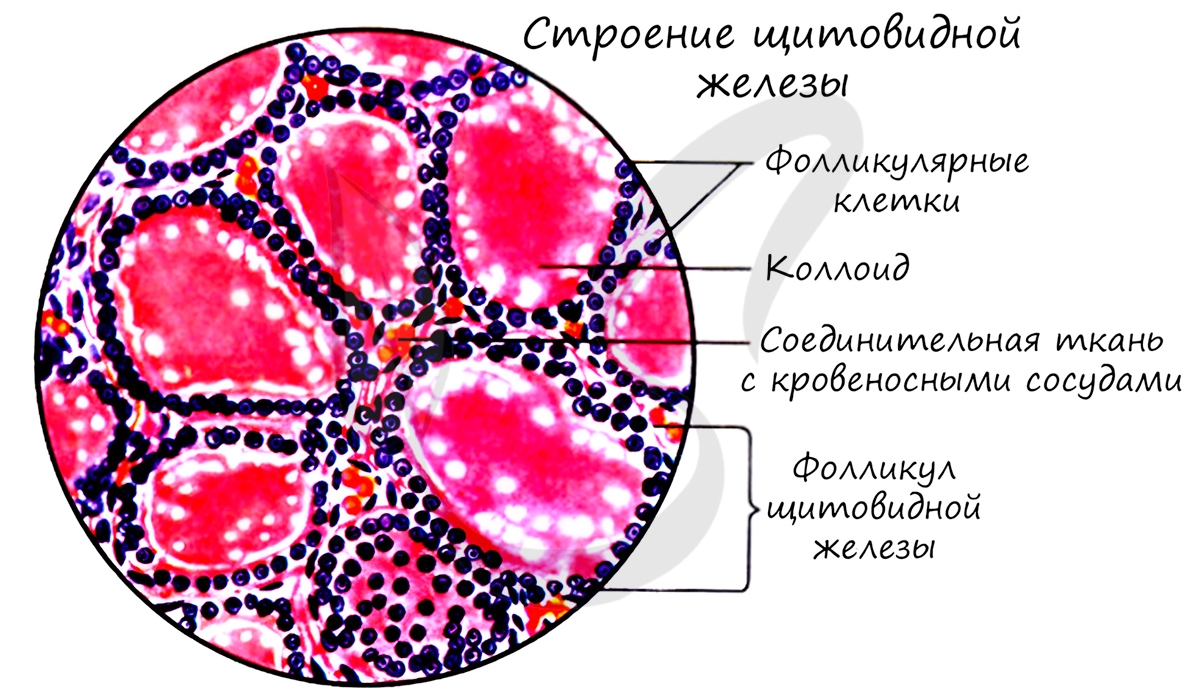
Строение щитовидной железы
Структурно-функциональная единица щитовидной железы — фолликул (от лат. folliculus – мешочек). В щитовидной железе находятся около 30
млн. фолликулов, в фолликулярных клетках которых образуются гормоны щитовидной железы (тироксин, трийодтиронин). Эти гормоны регулируют активность обмена веществ, что имеет важное значение, особенно для детского организма.
В просвете фолликула накапливается секреторный продукт фолликулярных клеток — коллоид, представляющий вязкую жидкость. Также в
щитовидной железе вырабатывается гормон кальцитонин, регулирующий обмен кальция и фосфора.
Избыточная секреция гормонов щитовидной железой — гиперфункция, недостаточная — гипофункция. Во взрослом и детском возрасте
нарушения секреции гормонов щитовидной железой имеют разные последствия.
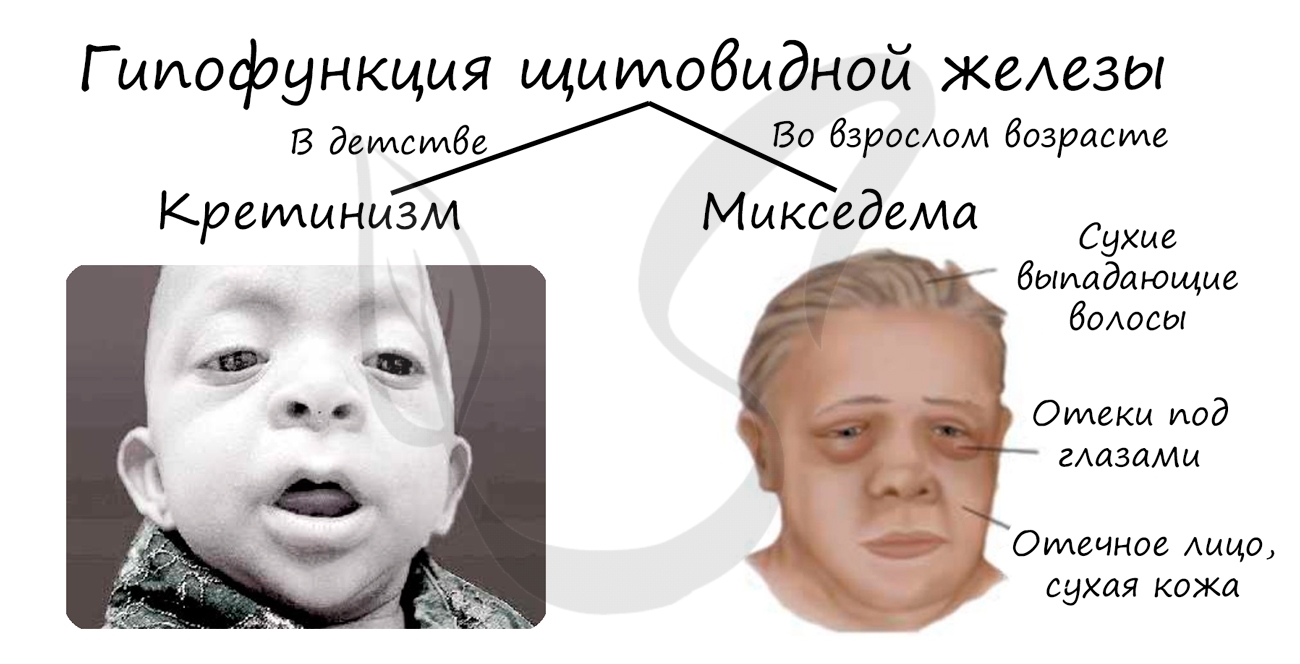
Гипофункция щитовидной железы в детском возрасте приводит к развитию кретинизма — слабоумию. Обмен веществ снижается во всех тканях
и органах, в том числе — нервной ткани, что и приводит к таким печальным последствиям. Гипофункция также проявляется задержкой роста,
полового и психического развития.
Гипофункция во взрослом возрасте может приводить к развитию микседемы (слизистого отека), сопровождающейся отеком кожи и
подкожно-жировой клетчатки. Снижается обмен веществ, действия и мысли становятся замедленными.
Гиперфункция щитовидной железы в детском и во взрослом возрасте приводит к развитию базедовой болезни. Увеличивается уровень
обмена веществ, повышается температура. Наблюдается экзофтальм (греч. exóphthalmos — пучеглазый), зоб — стойкое увеличение
щитовидной железы.

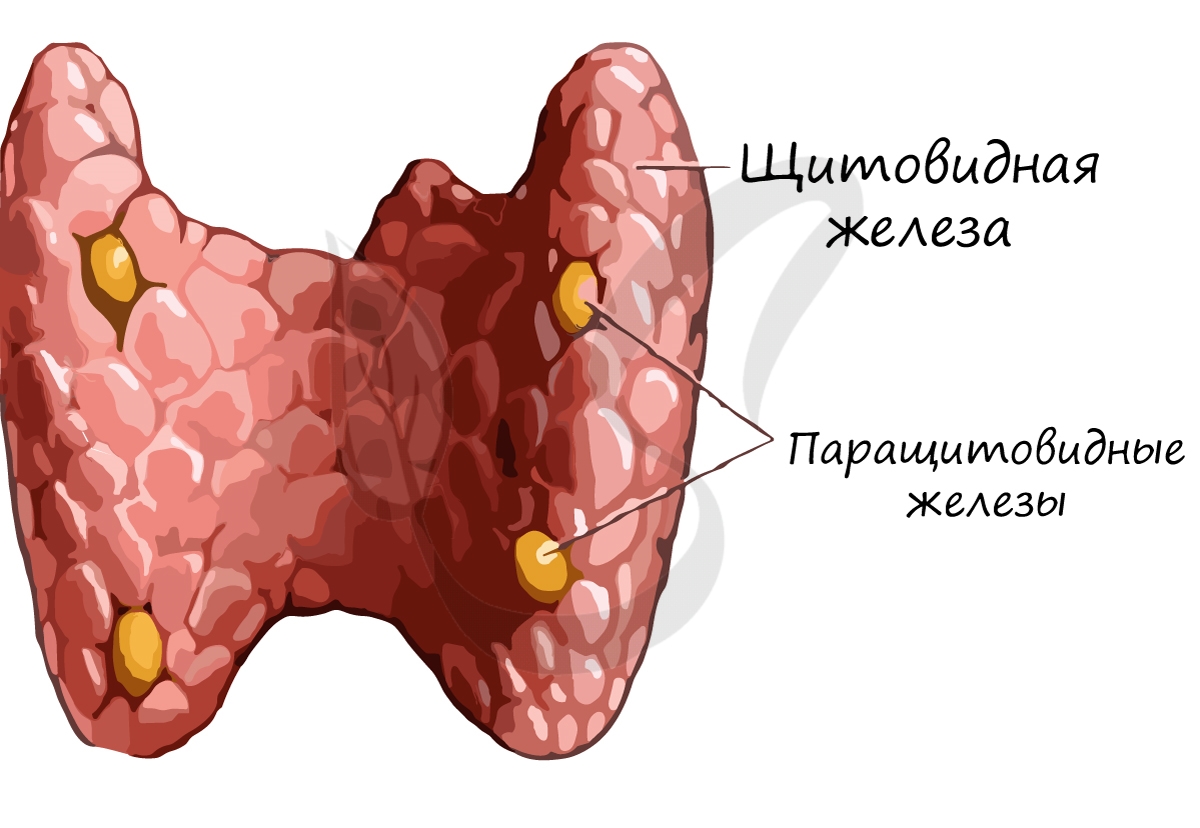
Паращитовидные (околощитовидные) железы
Паращитовидные железы (от греч. para – около) в количестве четырех прилегают к щитовидной железе. Эти железы секретируют в кровь
паратгормон, увеличивающий уровень кальция и фосфора в крови.
Заметим, что кальцитонин, выделяемый в щитовидной железе, оказывает противоположное действие, снижая выделение кальция из костей.
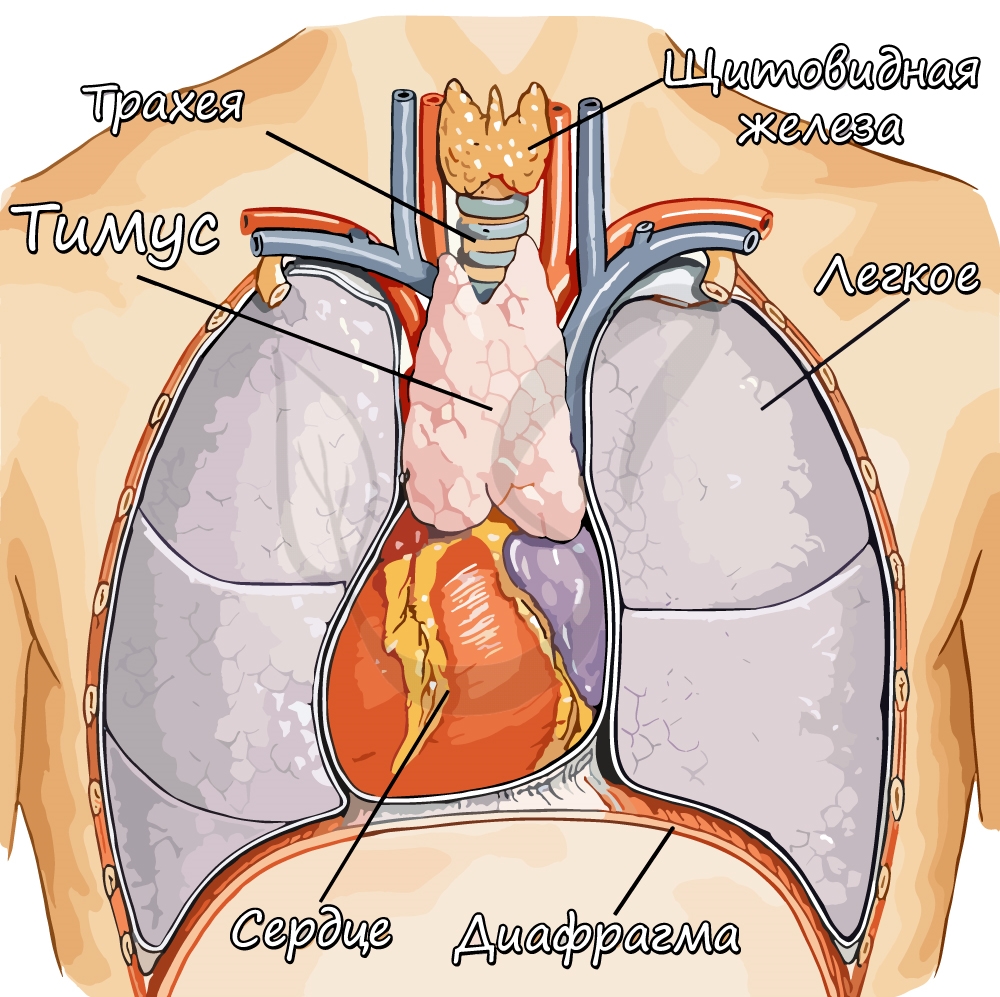
Тимус (вилочковая железа)
Тимус располагается за грудиной, состоит из двух долей. Наиболее активен в возрасте от 6-15 лет, после полового созревание
ткань железы начинает замещаться жировой тканью.
Тимус секретирует гормоны: тимозин, тимин, тимостерин — все они стимулируют иммунитет, некоторые обладают противоопухолевым
эффектом.
© Беллевич Юрий Сергеевич 2018-2023
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение
(в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов
без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования,
обратитесь, пожалуйста, к Беллевичу Юрию.
Нарушение функций щитовидной железы
Щитовидная железа – одна из желез внутренней секреции, вырабатывающая три гормона: тироксин (Т4), трийодтиронин (Т3) и кальцитонин. Два первых регулируют процессы обмена жиров, белков и углеводов, функцию сердечно-сосудистой системы, желудочно-кишечного тракта, психическую и половую деятельность, а кальцитонин является одним из факторов управления обменом кальция в клетках и участвует в процессах роста и развития костного аппарата.
Нарушение функций щитовидной железы
Уровень секреции гормонов щитовидной железы непосредственно связан с активностью и других желез внутренней секреции: гипофиза, гипоталамуса, а также надпочечников и половых желез. Кроме того, на работу железы оказывает существенное влияние наличие в пище достаточного количества йода. Как избыточная, так и недостаточная функциональная активность щитовидной железы является причиной разнообразных заболеваний. Нарушения функции щитовидной железы могут иметь знак «плюс» — когда гормонов вырабатывается сверх нормы, и знак «минус», когда гормонов недостаточно.
Состояние, когда гормонов вырабатывается слишком много, называется гипертиреоз.Чрезмерная продукция гормонов может вызвать такие нарушения работы внутренних органов, что подчас это носит характер интоксикации, и тогда гипертиреоз называют тиреотоксикозом.
Симптомы гипертиреоза:
- общая слабость, повышенная раздражительность и бессонница,
- тремор (дрожь) рук,
- снижение веса (при нормальном аппетите),
- повышенная потливость и плохая переносимость жары,
- учащённое сердцебиение, нарушения ритма и повышенное артериальное давление,
- расстройства стула (понос),
- необязательно, но возможно: двоение в глазах, экзофтальм (пучеглазие).
К чему может привести гипертиреоз?
Наиболее опасные состояния – мерцательная аритмия и тиреотоксический криз, требующие экстренной госпитализации. Кроме того, при гипертиреозе происходит быстрый распад белков мышечной ткани и разрежение костной ткани (остеопороз). Развиваются дегенеративные изменения в сердце, приводящие к хронической сердечной недостаточности. Снижаются синтетическая, детоксикационная и прочие функции печени, резко нарушается обмен веществ – углеводов, белков, холестерина, витаминов и минералов, возникает иммунодефицит. Происходят и существенные изменения в психической сфере. Прогрессируют невротические расстройства и депрессии. Снижается настроение и работоспособность. У женщин нарушается менструальный цикл вплоть до прекращения овуляции и бесплодия. У мужчин развивается импотенция и перерождение грудных желез по женскому типу (гинекомастия).
Состояние, когда щитовидная железа дает гормонов меньше, чем нужно, называется гипотиреоз,который иногда не совсем 
Симптомы гипотиреоза:
- снижение настроения и двигательной активности,
- слабость, сонливость и зябкость,
- нарушение концентрации внимания и замедление мышления,
- влажная и бледная кожа, отёки,
- увеличение веса тела (даже при пониженном аппетите),
- редкий и слабый пульс,
- расстройства стула (запор).
Гипотиреоз не менее опасен для организма, чем тиреотоксикоз. При отсутствии лечения могут развиться смертельно опасные осложнения – гипотиреоидная кома, скопление жидкости в околосердечной сумке и/или плевральной полости. Гипотиреоз без лечения приводит к серьезным нарушениям, и в первую очередь страдают центральная нервная и сердечно-сосудистая системы.
Если гипотиреоз развивается в детском возрасте, нарушение деятельности ЦНС может проявиться в крайне серьезной форме: формировании слабоумия вплоть до кретинизма. Кроме того, ребенок не растёт, половые функции у него остаются неразвитыми. Самостоятельный стул обычно затруднен или даже невозможен. Таких детей преследуют частые инфекционные заболевания с длительным течением.
Если гипотиреозом страдает беременная женщина, то ребенок рождается также с гипотиреозом и, достаточно часто, с многочисленными аномалиями развития в виде пороков сердца, неправильного развития внутренних органов и проч.
Нелеченный длительно сохраняющийся гипотиреоз у взрослого человека приводит к серьезным нарушениям процессов мышления, памяти, снижению инициативы и работоспособности до критических состояний. Развиваются апатия, депрессивные состояния. Как правило, серьезно страдает обмен веществ: содержание холестерина в крови значительно повышается, что способствует раннему развитию ишемической болезни сердца и, как следствие, инфаркта миокарда, а также атеросклероза сосудов головного мозга с исходом в инсульт.
Резко угнетена выработка пищеварительных ферментов. Самостоятельный стул – редкий праздник. При гипотиреозе, как и при тиреотоксикозе, происходят глубокие расстройства иммунитета, приводящие к частым инфекционным заболеваниям, прогрессированию аутоиммунных заболеваний и онкологической патологии.
У женщин в большинстве случаев нарушается менструальный цикл — вплоть до полного прекращения. Овуляция отсутствует и, как следствие, формируется бесплодие. Мужчины с гипотиреозом также становятся бесплодными, потенция у них резко нарушена.
Заканчивая краткий обзор нарушенных функций щитовидной железы, хочется еще раз задать вопрос: нужно ли лечиться? Ответ очевиден: обязательно, и чем быстрее, тем лучше. Любое нарушение функции щитовидной железы может быть устранено специалистами нашей Клиники – достаточно быстро, уверенно и надежно, с привлечением всех известных современной медицине методов.
Настроение, вес, активность и многие другие характеристики человека, которые помогают или мешают ему в жизни, оказывается, тесно связаны с уровнем гормонов в крови, в том числе и гормонов щитовидной железы.
Щитовидная железа — важнейший орган, ответственный за регуляцию обмена веществ и работу различных систем организма. Гормоны щитовидной железы влияют на сердечную деятельность, метаболизм в клетках, состояние нервной системы, мышц, умственную деятельность, поддержание температуры тела и т.д. Поэтому проблемы со щитовидной железой могут стать причиной целого «букета» заболеваний и проблем, в том числе гипертонии, аритмии, неврозов и депрессии, дерматитов, невынашивания беременности, избыточного веса, выпадения волос.
Содержание:
- Виды гормонов щитовидной железы
- Виды нарушений функции щитовидной железы
- Болезни, нарушающие функцию щитовидной железы
- Как узнать состояние щитовидной железы?
- Показатели, по которым определяют состояние щитовидной железы
Виды гормонов щитовидной железы
Железа вырабатывает 2 вида гормонов:
- тироксин (Т4);
- трийодтиронин (Т3).
Цифра в кратких обозначениях этих гормонов означает количество молекул йода в составе гормона.
В тироксине 4 молекулы йода. Этот гормон менее активен и выступает в качестве запаса активного гормона.
В активный Т3 он превращается, избавляясь от одной молекулы йода.
В крови содержатся связанные и свободные варианты этих гормонов. Пока гормон связан с белком, он «не работает». Освобождаясь от белка, гормон готов вступать в реакции с рецепторами в разных органах, то есть начинает «работать».
Свободная и связанная фракции гормонов в крови позволяют получить информацию об активности щитовидной железы при разных состояниях.
При беременности, например, более информативной является свободная фракция гормонов щитовидной железы.
Виды нарушений функции щитовидной железы
Нарушение функции железы выражается недостаточным или избыточным поступлением в кровь её гормонов.
При недостатке гормонов щитовидной железы развивается состояние под названием гипотиреоз. При нём может беспокоить пониженное давление, замедление частоты сердцебиений (брадикардия), общее снижение тонуса организма, активности метаболизма, иммунитета, скорости мышления. В тяжёлых случаях гипотиреоз приводит к микседеме у взрослых, и кретинизму у детей. При микседеме глубоко нарушается обмен белков и ткани становятся отёчными. Кретинизм выражается в задержке умственного и физического развития ребёнка.
Избыток гормонов (гипертиреоз) проявляется повышением давления, исхуданием, нервной возбудимостью, выстоянием глазных яблок и т.д.
Болезни, нарушающие функцию щитовидной железы
Образование гормонов щитовидной железы ухудшается при недостатке йода. Из-за бедности почв йодом в России растения не накапливают достаточно этого вещества, в результате многие жители страны находятся в группе риска по нарушениям функции щитовидной железы. Недостаток гормонов железы и отсутствие йода для их образования приводит к увеличению объёма ткани железы — так организм пытается компенсировать гормональный дефицит. В результате развивается зоб.
Ещё одна болезнь, изменяющая функцию щитовидной железы — воспаление её ткани — тиреоидит. Обычно болезнь развивается из-за того, что собственные иммунные клетки организма начинают реагировать на ткани щитовидной железы, как на чуждые.
Нормальная работа железы меняется также при её онкологических заболеваниях. Рак щитовидной железы — самое опасное заболевание, которое необходимо обнаружить как можно раньше и тщательно контролировать его лечение.
Большинство болезней щитовидной железы хорошо поддаются лечению.
Если начать его рано, то есть высокие шансы избежать тяжёлых осложнений. Для раннего обнаружения проблем со щитовидной железой необходимо регулярно контролировать её состояние.
Как узнать состояние щитовидной железы?
Существует два наиболее информативных и безопасных способа детально изучить состояние щитовидной железы — это УЗ-исследование и анализ крови на гормоны. Причём, если УЗИ помогает определить изменения размеров железы, наличие в ней узлов или новообразований, то анализ крови даёт большую часть информации о причине болезни и характере нарушения функции железы. Лабораторная диагностика позволяет определиться со способом лечения болезни и контролировать эффективность лечения (в том числе рака железы или её воспаления).
Анализ крови на гормоны щитовидной железы будет полезен также женщинам при планировании беременности для раннего обнаружения дефицита йода и его устранения. Таким образом, будущая мама может защитить ребёнка от серьёзных осложнений, которые вызывает недостаток йода во время беременности.
Анализ крови на гормоны щитовидной железы и другие показатели её работы помогают вовремя обнаружить болезнь на раннем этапе, что имеет особое значение при наличии узлов в щитовидной железе или при наследственной предрасположенности к её болезням.
Решили проверить щитовидную железу? Не откладывайте это важное решение на завтра. Проверьте, есть ли рядом с вами онлайн-лаборатория Lab4U и закажите анализ крови на гормоны! Сегодня вы заказываете анализ со скидкой 50%, сдаете его в любое удобное время и удобном месте и получаете результат уже на следующий день!
Показатели, по которым определяют состояние щитовидной железы
Активность и правильность работы железы определяется не только по свободной и связанной фракциям Т3 и Т4.
Гормоном, который регулирует функцию щитовидной железы, является тиреотропный гормон гипофиза (ТТГ). Выработка этого гормона изменяется под действием концентрации Т3 и Т4 в крови. При низкой концентрации гормонов — повышается выработка ТТГ, а он, в свою очередь стимулирует образование и выделение в кровь ТЗ и Т4. Получается, что происходит своеобразная круговая регуляция работы железы. Поэтому низкий уровень ТТГ может говорить о повышенной функции щитовидной железы, а высокий уровень ТТГ может указывать на понижение её функции.
Ещё два информативных показателя — это определение уровня антител к тиреопероксидазе (антитела к ТПО)и тиреоглобулину (антитела к ТГ). Тиреоглобулин — это белок, из которого в щитовидной железе образуются гормоны. Тиреопероксидаза — очень важный фермент, без которого невозможно образование гормонов щитовидной железы. Антитела к ним в крови появляются, когда происходит повреждение клеток железы по определённой причине, например, при раке железы или её аутоиммунном воспалении.
Поэтому определение функции щитовидной железы с помощью анализа крови — наиболее доступный и эффективный метод диагностики и профилактики болезней данного органа.
Записаться на сдачу анализа
Почему быстрее, удобнее и выгоднее сдавать анализы в Lab4U?
Вам не нужно долго ждать в регистратуре
Все оформление и оплата заказа происходит онлайн за 2 минуты.
Путь до медцентра не займет более 20 минут
Наша сеть вторая по величине в Москве, а еще мы есть в 23 городах России.
Сумма чека не шокирует вас
Постоянная скидка в 50% действует на большинство наших анализов.
Вам не придется приходить минута-в-минуту или ждать в очереди
Сдача анализа происходит по записи в удобный промежуток времени, например с 19 до 20.
Вам не придется долго ждать результатов или ходить за ними в лабораторию
Мы пришлем их на эл. почту в момент готовности.
Болезни щитовидной железы: причины появления, симптомы, диагностика и способы лечения.
Определение
Щитовидная железа (ЩЖ) — железа внутренней секреции, расположенная на передней поверхности шеи, состоящая из двух долей и перешейка.
ЩЖ секретирует йодированные гормоны Т4 (тироксин) и Т3 (трийодтиронин), а также нейодированный гормон кальцитонин.
Основные компоненты, необходимые для образования тиреоидных гормонов — йод и аминокислота тирозин.
Йод поступает в организм с пищей и водой, всасывается в кровь из желудочно-кишечного тракта. Суточная потребность организма в йоде составляет 110–150 мкг/сут.
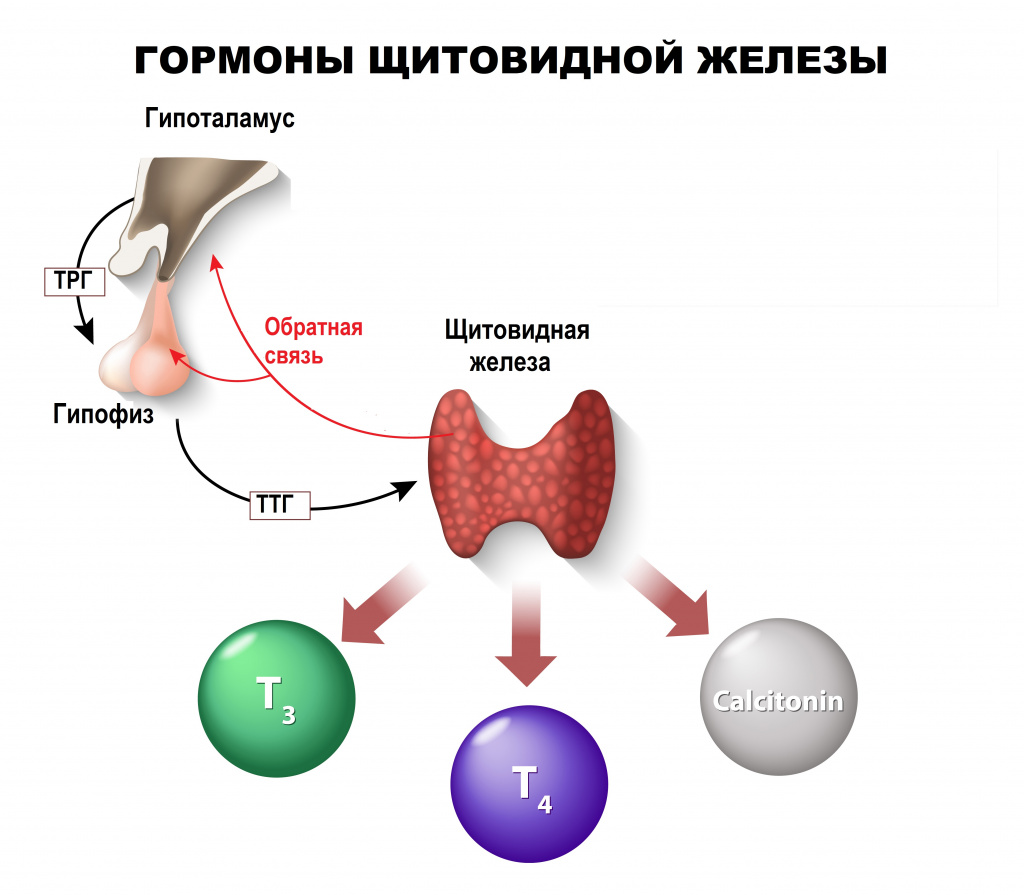
Регуляция синтеза и секреции гормонов ЩЖ осуществляется через гипоталамо-гипофизарную систему. Гипоталамус секретирует тиролиберин (ТРГ), который стимулирует выделение гипофизом тиреотропного гормона (ТТГ), который, в свою очередь, регулирует рост и функцию щитовидной железы. Между гипоталамусом, гипофизом и ЩЖ существует и обратная связь (избыток йодсодержащих гормонов вызывает снижение тиреотропной функции гипофиза).
Тиреоидные гормоны влияют на все виды обмена: водно-электролитный, белковый, жировой, углеводный и энергетический. Наличие адекватного количества гормонов ЩЖ — необходимое условие для нормального функционирования центральной нервной системы.
Третий гормон щитовидной железы — кальцитонин участвует в метаболизме кальция, препятствуя его вымыванию из костной ткани и тем самым снижая его концентрацию в крови.
Причины заболеваний щитовидной железы
- Нарушение синтеза гормонов:
- из-за недостатка или избытка поступления йода в организм;
- из-за врожденных дефектов развития ЩЖ;
- из-за оперативных вмешательств на ЩЖ;
- из-за применения радиоактивного йода;
- из-за аутоиммунных повреждений;
- из-за воспалительных повреждений.
- Изменение функционального состояния центральной нервной системы.
- Невосприимчивость тканей организма к тиреоидным гормонам.
- Влияние лекарственных препаратов.
Дефицит йода приводит к снижению концентрации тиреоидных гормонов в крови. В результате усиливается продукция тиреотропного гормона, что приводит к компенсаторному увеличению количества тиреоцитов (клеток щитовидной железы). Так развиваются эндемический и спорадический зоб.
Эндемический зоб – увеличение щитовидной железы, возникающее у людей, проживающих в определенных географических районах с недостаточностью йода в окружающей среде. Спорадический зоб выявляют у людей, проживающих в неэндемических районах.
Помимо дефицита йода в образовании нетоксического зоба важную роль могут играть и другие факторы: аутоиммунные, генетические (изменение порога чувствительности к недостатку йода в пище; дефекты ферментных систем, участвующих в синтезе тиреоидных гормонов), пониженное содержание в окружающей среде микроэлементов (кобальта, меди, цинка, молибдена), поступление с пищей зобогенных веществ (тиоцинатов, тиооксизолидонов).
Вирусы, тропные к клеткам щитовидной железы, могут быть пусковым механизмом развития гиперпродукции тиреоидных гормонов.
Лимфоциты щитовидной железы начинают вырабатывать антитела к рецепторам клеточных мембран собственных клеток. Эти антитела оказывают стимулирующее действие на щитовидную железу. В результате нарушения центральной регуляции ситуация выходит из-под контроля, развивается диффузный токсический зоб. Существуют также данные о наследственной предрасположенности к диффузному токсическому зобу.
- врожденная аплазия (отсутствие органа) или гипоплазия (недоразвитие органа) щитовидной железы;
- генетически обусловленное нарушение синтеза гормонов в железе;
- недостаток йода в пище;
- избыток йода при приеме матерью йодсодержащих препаратов;
- уменьшение массы функционирующей тиреоидной ткани (аутоиммунный тиреоидит, оперативное вмешательство на щитовидной железе, гнойный тиреоидит, заболевания гипофиза или гипоталамуса).
В результате стойкого снижения уровня гормонов ЩЖ возникает гипотиреоз со сложной клинической картиной.
Причины возникновения воспаления щитовидной железы (тиреоидита) могут быть разными. Имеется связь развития заболевания с перенесенными бактериальными, грибковыми, вирусными заболеваниями лор-органов или поражениями легких преимущественно у лиц с ослабленным иммунитетом.
Инфекция проникает в ЩЖ с током крови, по лимфатическим путям или в результате прямого попадания при травме, ранении, медицинских манипуляций. В результате развивается тиреоидит. У детей чаще имеется связь заболевания с α- и β-гемолитическими стрептококками и разнообразными анаэробными бактериями.
В результате применения некоторых лекарственных средств (интерферонов, интерлейкинов, моноклональных антител, препаратов лития, йодсодержащего рентгеноконтрастного вещества и др.) могут возникнуть медикаментозные тиреоидиты.
В основе нарушения функции щитовидной железы могут лежать изменения функционального состояния центральной нервной системы, в частности гипоталамуса и гипофиза (травма, кровоизлияние, некроз, хирургическое и лучевое удаление гипофиза). Изменение продукции гипофизом тиреотропного гормона приводит не только к изменению функции щитовидной железы, но и к диффузным или узловым патологиям ее ткани.
Аномалии развития щитовидной железы у плода могут стать результатом неблагоприятного воздействия на организм матери во время беременности.
Зачаток щитовидной железы возникает на 2-4-й неделе внутриутробного развития и возможны два вида нарушений развития. Зачаток ЩЖ может задержаться на месте первоначальной закладки или спуститься необычно низко. В подобных случаях щитовидная железа отсутствует на своем обычном месте, располагаясь в нетипичном для себя месте (например, в средостенье).
Наследственный синдром резистентности тканей к тиреоидным гормонам обычно возникает из-за приобретенной мутации генов (у 22% больных) или передаться по наследству от родителей (в 78% случаев).
Для образования доброкачественных опухолей щитовидной железы имеют значение многие факторы: йододефицит, неблагоприятные условия проживания в крупных мегаполисах, работа на вредном предприятии, радиоактивное облучение, генетическая предрасположенность, резкие гормональные перестройки у женщин во время беременности или климакса и другие факторы.
Злокачественные опухоли щитовидной железы составляют около 1-3% среди всех онкологических заболеваний. Рак щитовидной железы наблюдается у женщин примерно в 3 раза чаще, чем у мужчин.
Согласно литературным данным, рак щитовидной железы возникает на фоне определенных предшествующих изменений — зоба, аденомы, аутоиммунного тиреоидита и проходит стадии развития от диффузной гиперплазии (увеличения количества клеток ЩЖ) до злокачественной опухоли.
Некоторые лекарственные препараты могут изменять уровень гомонов щитовидной железы в крови.
Прием антитиреоидных средств, анаболических стероидов, бета-адреноблокаторов, глюкокортикоидов, нестероидных противовоспалительных средств, оральных контрацептивов, гиполипидемических средств, рентгеноконтрастных средств понижают уровень гормонов. Применение амиодарона, эстрогенов, левотироксина, оральных контрацептивов, кортикостероидов и др., напротив, повышает уровень гормонов ЩЖ.
Таким образом, в развитии одного заболевания, могут иметь значение несколько факторов. И наоборот, один и тот же фактор у разных людей может вызвать разные изменения в щитовидной железе.
Классификация заболеваний щитовидной железы
I. Врожденные аномалии щитовидной железы:
- гипоплазия и аплазия ЩЖ,
- эктопия ЩЖ,
- незаращение щитовидно-язычного протока.
II. Эндемический зоб.
III. Спорадический зоб.
IV. Диффузный токсический зоб.
V. Гипотиреоз.
VI. Воспалительные заболевания щитовидной железы.
VII. Травмы ЩЖ.
VIII. Опухоли ЩЖ:
- доброкачественные новообразования,
- злокачественные опухоли.
Симптомы заболеваний щитовидной железы
- Изменение размера железы, в том числе с появлением узлового образования.
- Воспаление щитовидной железы.
- Нарушения функции ЩЖ (повышение или снижение функции).
Воспаление щитовидной железы может начинаться остро, как например, при остром тиреоидите, так и более гладко — при подостром тиреоидите.
Острый тиреоидит, вызванный бактериальной инфекцией, начинается с лихорадки, головной боли, сильной боли и дискомфортных ощущений в области щитовидной железы. Причинами болевого синдрома являются отек щитовидной железы и растяжение ее капсулы. При осмотре определяется опухолевидное образование на передней поверхности шеи, покраснение кожи. При ощупывании определяется увеличенная, болезненная щитовидная железа. При присоединении гнойного процесса температура тела повышается до 39–40°С, усиливается боль, отмечается расплавление тканей и образованием гнойной полости (абсцедирование).
В период, предшествующий развитию подострого тиреоидита, могут наблюдаться боли в мышцах и в горле, недомогание, субфебрильная лихорадка, общая слабость, утомляемость. Затем появляется умеренная или сильная боль в области щитовидной железы. ЩЖ увеличена и болезненна при ощупывании, наблюдается разрастание соединительной ткани, проявляющееся повышением ее плотности.
При тиреоидите Риделя происходит замещение ткани щитовидной железы на фиброзную. При этом развивается зоб деревянистой плотности. В процесс вовлекается не только сама железа, но и окружающие анатомические структуры: трахея, пищевод, сосуды, нервы, мышцы. Заболевание развивается медленно.
Нарушения функции ЩЖ сопровождаются изменением уровня гормонов в крови (гипофункция или гиперфункция).
У больных с гипофункцией щитовидной железы развиваются вялость, медлительность, сонливость, быстрая утомляемость, замедленное мышление и речь, снижение памяти, эмоциональная лабильность, чувство тревоги, галлюцинации вплоть до психоза. Наблюдаются зябкость и плохая переносимость холода, бледная, шелушащаяся, холодная кожа, отеки лица и конечностей, пастозность и маскообразность лица, увеличение языка. Выпадение волос и повышение ломкости ногтей. Грубый, сиплый голос. Увеличивается масса тела при сниженном аппетите. Могут быть нарушения сердечной деятельности — брадикардия, у 10% наблюдается учащение пульса, у 10-50% пациентов — повышение артериального давления. Больные могут быть склонны к бронхитам, пневмонии, которые отличаются вялым затяжным течением. Могут наблюдаться желудочно-кишечные расстройства: снижение аппетита, тошнота, вздутие кишечника (метеоризм), запоры, застой желчи и образование камней в желчевыводящих путях.
Возникающий в организме избыток гормонов щитовидной железы при таких заболеваниях как диффузный токсический зоб, рак ЩЖ, аденома гипофиза, хорионэпителиома и др., также влияет на различные органы и системы. Кожа становится горячей на ощупь и сухой, волосы — сухими и ломкими. Пациенты жалуются на тремор пальцев рук. Возникает повышенная нервная возбудимость, плаксивость, потливость, чувство жара, небольшие колебания температуры, суетливость. Могут быть внезапные приступы мышечной слабости. Характерными симптомами гиперфункции ЩЖ считаются припухлость верхних век и их гиперпигментация, редкое мигание, пучеглазие, слезотечение, светобоязнь и чувство «песка в глазах».
Даже при повышенном аппетите больные могут терять вес за счет ускоренного обмена веществ.
В связи с влиянием гормонов ЩЖ на сердечно-сосудистую систему больных беспокоят нарушения ритма сердца. Со стороны органо ЖКТ могут наблюдаться приступы болей в животе, рвота, расстройство стула, иногда запоры. В тяжелых случаях поражается печень. У женщин может быть нарушение менструального цикла. У мужчин снижается либидо, потенция, может развиваться гинекомастия.
Диагностика заболеваний щитовидной железы
Диагностические мероприятия начинаются с осмотра ЩЖ, во время которого можно обнаружить деформацию шеи, что свидетельствует об увеличении доли железы, ее перешейка или регионарных лимфоузлов. Кожа над железой может быть покрасневшей с выраженным сосудистым рисунком, на шее и на передней поверхности грудной клетки видны расширенные вены.
При пальпации щитовидной железы могут быть обнаружены узлы. Округлая, сферическая поверхность узла характерна для доброкачественных процессов, а плоская, неровная — для злокачественных новообразований.
При аномалиях развития щитовидной железы она может не обнаруживаться на шее, а опухолевидное образование может располагаться на корне языка, переднем средостенье.
Лабораторная диагностика заболеваний ЩЖ должна быть комплексной и включать:
- клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформулу и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
К каким врачам обращаться
При подозрении на заболевание щитовидной железы необходимо обратиться к
врачу-терапевту
или врачу общей практики. При подтверждении диагноза после проведения комплекса лабораторно-диагностических мероприятий лечение назначает
врач-эндокринолог
. При необходимости пациент может быть направлен к
онкологу
или хирургу.
Лечение заболеваний щитовидной железы
При заболеваниях щитовидной железы используют три метода лечения:
- медикаментозную терапию;
- хирургическое вмешательство;
- лечение радиоактивным йодом.
Лечение может быть комбинированным. Метод лечения определяется индивидуально, его выбор зависит от основной причины заболевания, сопутствующих заболеваний, показаний и противопоказаний к лечению, размеров щитовидной железы, возраста больного.
Медикаментозное лечение используется как в качестве самостоятельного метода, так и для подготовки к оперативному вмешательству.
Подбор дозы осуществляется индивидуально, лечение может быть длительным и непрерывным.
Показания к хирургическому лечению заболеваний ЩЖ:
- опухоли щитовидной железы;
- большие размеры ЩЖ со сдавлением или смещением трахеи, крупных сосудов, пищевода;
- загрудинное расположение щитовидной железы;
- тяжелые формы тиреотоксикоза, осложненные мерцательной аритмией;
- неэффективность проводимой медикаментозной терапии;
- непереносимость тиреотоксических препаратов;
- гормонально-активные опухоли;
- абсцедирование и/или наличие осложнений (свищи, медиастинит) при тиреоидитах.
Лечебное действие радиоактивного йода основано на разрушении клеток эпителия железы и применяется главным образом у пожилых больных с тяжелыми сопутствующими заболеваниями.
Показания к лечению:
- гипертиреоз;
- тиреотоксикоз;
- любой вид рака щитовидной железы;
- узловой токсический зоб;
- рецидив после проведенной операции.
Осложнения
- Самопроизвольное вскрытие абсцесса в просвет трахеи пищевода или в средостение с развитием медиастинита.
- Медиастинит (воспалительный процесс в клетчатке средостенья).
- Флегмона шеи (гнойно-воспалительное заболевание с вовлечением в процесс глубоких клетчаточных пространств шеи).
- Сдавление органов шеи.
- Сепсис (системная воспалительная реакция организма в ответ на распространение местного инфекционного процесса с развитием токсемии и бактериемии).
- Свищ щитовидной железы с трахеей (канал, соединяющий щитовидную железу с просветом трахеи).
- Озлокачествление опухоли.
Профилактика заболеваний щитовидной железы
При появлении первых признаков проблем со ЩЖ необходимо обратиться к врачу. На ранней стадии заболевания больные хорошо реагируют на терапию.
Поздняя диагностика чревата развитием осложнений и даже потерей трудоспособности.
Важны профилактические осмотры, регулярные контрольные приемы у лечащего врача с целью коррекции лечения.
Источники:
- Клинические рекомендации «Заболевания и состояния, связанные с дефицитом йода». Разраб.: Российская ассоциация эндокринологов. – 2020
- Е.А. Валдина. Заболевания щитовидной железы: Руководство. 3-е изд. — СПб: Питер, 2006. — 368 с.
- Система поддержки принятия врачебных решений «Эндокринология Клинические протоколы лечения». Согласовано: д.м.н., проф. Анциферов М.Б.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Нарушение функции щитовидной железы
Общие сведения
Щитовидная железа это небольшой эндокринный орган, лежащий на передней поверхности шеи чуть выше грудины. Железа состоит из правой и левой долей, которые связаны между собой небольшим перешейком. Эндокринный означает то, что орган секретирует, производя биологически активные вещества – гормоны, которые не выводятся из нашего тела, а предназначены для регуляции процессов внутри него.
Щитовидная железа выделяет два важных гормона:
-
тироксин (Т4)
-
трийодтиронин (Т3).
Эти гормоны регулируют следующие процессы в организме:
-
обмен жиров, белков и углеводов;
-
функционирование сердечно-сосудистой системы и желудочно-кишечного тракта;
-
регуляция психической деятельности;
-
регуляция половых импульсов.
Интенсивность выработки гормонов регулируется тиреостимулирующим гормоном гипофиза (ТТГ). Чем выше в крови уровень Т3 и Т4, тем меньше выделяется ТТГ, и наоборот – чем слабее работает железа, тем выше уровень ТТГ, который стимулирует её функцию. Количество гормона-регулятора может быть повышено или понижено в 30 и более раз.
Если уровень ТТГ в крови в норме, то это практически исключает нарушение функции щитовидной железы. На протяжении всей жизни человека нормальный уровень гормонов щитовидной железы является необходимым условием гармоничного функционирования организма. Они оказывают влияние на обменные процессы в организме, рост и дифференцировку тканей, стимулируют синтез белка, оказывают влияние на половое развитие, менструальную функцию, овуляцию.
Нарушение функции щитовидной железы
Щитовидная железа имеет важную роль в нарушений функций при бесплодии, невынашивании плода. Гипо- и гипертиреоз приводят к ановуляции, нарушению менструального цикла, бесплодию. При наступлении беременности на фоне гипотиреоза возможны такие осложнения, как анемия, гестоз, преждевременная отслойка плаценты, послеродовые кровотечения, нарушения сердечно-сосудистой системы. Возрастает риск самопроизвольного выкидыша, рождения детей с низкой массой тела, пороками развития.
Заболевания щитовидной железы можно разделить на болезни с нарушением её функции, при которых нарушен гормональный фон, и болезни с нарушением её структуры.
Нарушение функций щитовидной железы может проявляться следующими симптомами:
-
повышенная раздражительность или депрессия;
-
повышенная утомляемость;
-
изменение веса;
-
непереносимость жары и холода;
-
повышение кровяного давления;
-
учащенное сердцебиение;
-
нарушение менструального цикла;
-
бесплодие у женщин.
Болезни с нарушением функции щитовидной железы протекают с повышением или сниженной выработки гормонов Т3, Т4, ТТГ.
К симптомам повышенной функции (гипертиреоза) можно отнести следующие:
-
повышенная нервозность, раздражительность;
-
дрожь в руках или во всём теле;
-
снижение веса на фоне хорошего аппетита;
-
потливость;
-
непереносимость тепла;
-
общая слабость;
-
повышенное артериальное давление;
-
учащённое сердцебиение;
-
нарушение ритма сердца по типу мерцательной аритмии;
-
понос;
-
покраснение лица;
-
бессонница.
Иногда к данным симптомам присоединяется поражение глаз: ощущение «песка» в глазах, двоение, увеличение и выпячивание глаз, экзофтальм (пучеглазие).
Повышение функции в молодом возрасте связано, как правило, с базедовой болезнью (диффузно-токсическим зобом); в пожилом возрасте – с автономией щитовидной железы.
Базедова болезнь это заболевание, при котором по неизвестной причине организм вырабатывает специфические антитела против щитовидной железы. При автономии железа (или только её часть) выходит из-под контроля и работает бесконтрольно, часто слишком активно.
Симптомы пониженной функции или гипотиреоза следующие:
-
адинамия;
-
слабость;
-
сонливость;
-
зябкость;
-
повышение веса тела;
-
ожирение;
-
отёки;
-
нарушение концентрации и мыслительной функции;
-
повышение холестерина в крови;
-
слабый, редкий пульс;
-
бледные влажные кожные покровы;
-
запор;
-
импотенция.
Понижение функции щитовидной железы может быть следствием аутоиммунного тиреоидита. Специфические антитела (отличные от антител при базедовой болезни) в следствии различных причин начинают вырабатываться организмом, проникают в ткань железы, нарушают ее работу, вызывают её хроническое воспаление и понижение функции.
Нарушение структуры щитовидной железы
Заболевания структуры щитовидной железы встречаются в практике гораздо чаще, чем заболевания с нарушением её функции. Это может быть:
-
увеличение железы;
-
формирование узлов или кист (наполненных жидкостью полостей).
Самым точным методом диагностики структурных изменений является УЗИ щитовидной железы. Определение размеров железы на ощупь или на глаз, далеко не всегда отражает реальную картину.
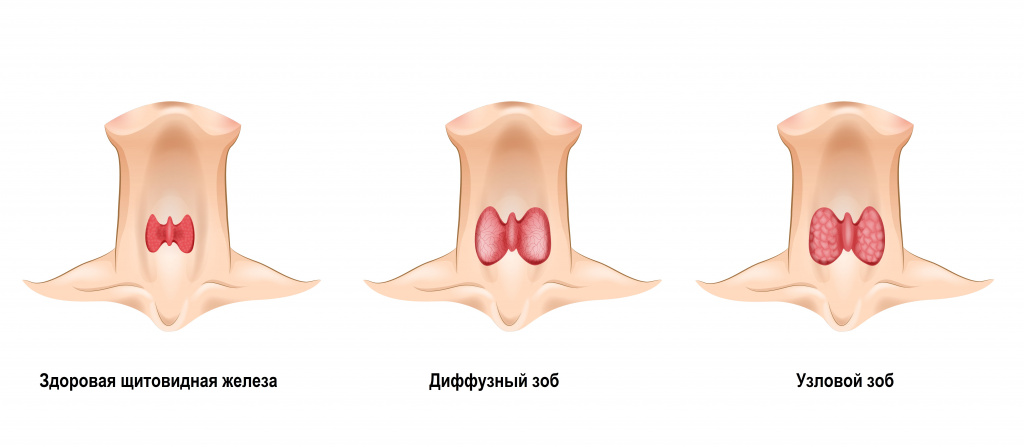
Если при ультразвуковом обследовании выясняется, что объём железы у женщины больше 18 мл, а у мужчины больше 25 мл, то говорят о диффузном увеличении железы или диффузном зобе. Если железа увеличена и в ней содержатся узлы, то говорят об узловом зобе. Узлы могут возникнуть и в не увеличенной железе.
Если установлена злокачественная сущность узла (рак), то дальнейшее лечение планируется онкологом. В подавляющем большинстве случаев это операция. Ни один другой метод лечения рака не дает такого же положительного прогноза, как хирургическое лечение.
Профилактика
Очень важна профилактика увеличения щитовидной железы во время беременности. Беременные должны профилактически принимать йод, так как в этот период возникает повышенная потребность в йоде. Однако, не следует самостоятельно выбирать препараты йода и дозы – избыточное поступление йода в организм может оказывать неблагоприятное влияние на плод.
Молодые люди с тенденцией к увеличению щитовидной железы также должны принимать йод. Можно применять йод в таблетках, йодированную соль, есть больше морской рыбы и других морепродуктов. Важно знать, что в пожилом возрасте лечение йодом должно применяться с осторожностью, так как это может привести к декомпенсации возможной диффузной автономии щитовидной железы.
Общие представления о щитовидной железе и ее функции
Щитовидная железа (ЩЖ) – это эндокринный орган, располагающийся на передней поверхности шеи. Железа отделена от кожи только тонкими фасциями («пластинами» из соединительной ткани), поэтому находится практически под кожей. За счет своего расположения она хорошо доступна пальпации (ощупыванию в ходе осмотра), а при значительном увеличении хорошо заметна «на глаз», деформируя контур шеи. ЩЖ в норме состоит из двух долей, соединенных перешейком. Такое строение напоминает бабочку.
Основная задача щитовидной железы – продукция специфических веществ — тиреоидных гормонов. Происходит этот процесс при обязательном участии йода. ЩЖ единственная железа, захватывающая йод из кровотока и только при адекватном его поступлении способна синтезировать гормоны.
Гормоны ЩЖ оказывают влияние на весь организм. Если описать одной фразой действие «щитовидных» гормонов – они регулируют обмен веществ. При нормальном содержании тиреоидных гормонов в крови все процессы в организме протекают в физиологическом ритме. Механизм выработки гормонов у взрослых не зависит от пола и возраста.
Причины
Определенно, существует наследственная предрасположенность к болезням щитовидной железы. Давно замечено, что такими заболеваниями чаще страдают в одной семье. Обычно пациенты уже на первом приеме сообщают, что ближайшие кровные родственники имели проблемы со «щитовидкой». Женщины более подвержены заболеваниям ЩЖ, (в 10 раз чаще мужчин).
Отмечается связь между началом заболевания щитовидной железы и:
- перенесенным стрессом
- инфекцией
- интенсивным пребыванием на солнце
- неблагоприятными экологическими условиями
На фоне генетической предрасположенности, провоцирующие внешние факторы запускают патологический механизм, результатом которого становится заболевание щитовидной железы.
Заболевания щитовидной железы
Все заболевания щитовидной железы протекают или с нарушением выработки гормонов ЩЖ, или без таковых.
В свою очередь, нарушение работы ЩЖ происходит в сторону
- уменьшения — гипофункция, гипотиреоз
- увеличения — гиперфункция, гипертиреоз.
Гипотиреоз
Причинами первичного гипотиреоза могут быть:
- аутоиммунный тиреоидит
- удаление ЩЖ при операции (послеоперационный гипотиреоз)
- разрушение ЩЖ под влиянием радиоактивных веществ (пострадиационный гипотиреоз)
Аутоиммунный тиреоидит (АИТ)
Заболевание, относящееся к разряду аутоиммунных, когда собственная иммунная система вырабатывает антитела, влияющие на работу ЩЖ.
Типичными для АИТа являются антитела к тиреопероксидазе (ат к ТПО) — более специфичные по заболеванию и антитела к тиреоглобулину (ат к ТГ). При иммунной агрессии этими антителами развивается постепенное снижение работы ЩЖ, т.е. возникает гипотиреоз — одно из закономерных проявлений АИТа.
Происходящий в щитовидной железе патологический процесс способен изменить не только функцию, но и ее структуру. При УЗИ щитовидной железы определяются специфические для АИТа изменения. Поскольку АИТ приводит к гипотиреозу, то лечение заболевания сводится к назначению гормона ЩЖ (тироксина) для восполнения дефицита гормонов в организме.
Лечение назначается только при снижении работы ЩЖ. Если у пациента только определяется в крови повышенный уровень антител, но функция ЩЖ нормальна, лечения не назначают. Функцию ЩЖ оставляют на ежегодный контроль и более частый контроль у женщин во время беременности. Считается также, что наличие аутоиммунного заболевания одного органа способно сочетаться с другими аутоиммунными заболеваниями (других органов). Поэтому обнаружение АИТа нередко влечет за собой обследование других эндокринных желез.
Для установления диагноза «Аутоиммунный тиреоидит» необходимо выявление не менее двух из трех показателей (сниженная работа ЩЖ (гипотиреоз), наличие антител к ЩЖ, специфическая картина структуры ЩЖ при УЗИ).
Если присутствует только один параметр, то диагноз выставляется «под вопросом» и берется на контроль.
Послеоперационный и пострадиационный гипотиреоз(АИТ)
В результате частичного или полного удаления/разрушения щитовидной железы (операция или лечение радиоактивным йодом) организм оказывается в условиях дефицита тиреоидных гормонов. Заболевание выявляется сразу после лечения (при полном удалении ЩЖ) или спустя непродолжительное время (при неполном удалении органа или после радиойодтерапии). Единственное лечение – восполнение гормонов ЩЖ приемом тироксина.
Причины вторичного гипотиреоза
Редкой причиной снижения работы щитовидной железы является патология регулирующих ее функцию органов (гипофиза и гипоталамуса). Это значит, что поражена не сама щитовидная железа, а «начальники» над ней. Причиной патологии гипофиза и гипоталамуса могут явиться опухоли, травмы, кисты этой области. Очень редко гипофиз может производить «недействующий» гормон ТТГ, который не способен стимулировать ЩЖ к выработке гормонов.
Гипертиреоз
Заболевания, протекающие с повышением работы щитовидной железы
Диффузный токсический зоб (ДТЗ, болезнь Грейвса, Базедова болезнь)
Это аутоиммунное заболевание ЩЖ, когда иммунной системой вырабатываются специфические антитела, стимулирующие работу ЩЖ (тиреостимулирующие антитела, антитела к рецептору ТТГ). Продукция гормонов в ЩЖ становится патологически повышенной, клинически проявляется тиреотоксикозом (реакцией различных тканей организма на большое количество тиреоидных гормонов ЩЖ), а лабораторно — повышенной концентрацией Т3 и Т4 в крови и сниженным показателем ТТГ. Нередко ДТЗ сочетается с аутоиммунной эндокринной офтальмопатией (специфическим поражением глаз). Эти два заболевания имеют общие аутоиммунные корни, поэтому нередким бывает их сочетание. Существует три варианта лечения этого заболевания:
- консервативная терапия (таблетками) в течение 1-1,5 лет
- операция по удалению щитовидной железы
- лечение радиоактивным йодом (радиойодтерапия).
Успех от таблетированной терапии наименее стоек (заболевание может давать в 30—70% случаев рецидив).
Чаще болезнь Грейвса встречается у молодых пациентов, чаще у женщин.
Узловой (и многоузловой) токсический зоб (УТЗ, МУТЗ)
Заболевание такое же, как узловой нетоксический зоб: по неустановленной причине в структуре щитовидной железы образуются узловые образования, но они (узлы) патологически активны и способны вырабатывать высокое количество тиреоидных гормонов с развитием клинической картины тиреотоксикоза. Часто заболевание сопровождается нарушением сердечного ритма. Помимо рутинного определения уровня тиреоидных гормонов (они будут как при болезни Грейвса), заболевание подтверждается еще сцинтиграфией ЩЖ для определения автономности узла. Лечение — операция или радиойодтерапия после медикаментозной подготовки пациента.
Заболевания, протекающие без нарушения функции щитовидной железы:
Узловой (и многоузловой) нетоксический зоб (УНЗ, МНЗ)
Заболевание неуточненной этиологии (причины), когда в ткани ЩЖ формируются узловые образования. В большинстве случаев узлы имеют небольшой размер (от 1 см до 2,5-3 см), являются доброкачественными по клеточному составу, не нарушают функцию ЩЖ и не требуют никакого лечения. Осуществляется наблюдение, выполняется ежегодное динамическое обследование.
Диффузный нетоксический зоб (ДНЗ)
Этим термином описывают диффузное увеличение щитовидной железы в размерах при неизмененной функции органа, отсутствии лабораторных и ультразвуковых данных за аутоиммунный процесс. Чаще всего увеличение ЩЖ связано с дефицитом йода. При устранении данного факта размеры ЩЖ возвращаются к норме.
Злокачественные заболевания
Это отдельная группа онкологических заболеваний ЩЖ. Различают папиллярный рак, фолликулярный рак, медуллярный рак, анапластический рак ЩЖ. Они отличаются по клеточному составу, каждый имеет особенности диагностики, лечения и наблюдения. Наиболее частые варианты рака ЩЖ (папиллярный и фолликулярный) успешно подвергаются лечению, соответственно у пациентов есть хороший шанс на излечение и прогноз для жизни. Более агрессивный рак – медуллярный и анапластический — имеет свои диагностические и лечебные особенности, дает худший прогноз на лечение и выживаемость. Пациенты с онкологическим заболеванием ЩЖ наблюдаются онкологом и эндокринологом, которые составляют индивидуальный план лечения и наблюдения.
Симптомы заболеваний щитовидной железы
Наиболее типичные проявления заболеваний щитовидной железы:
- общая и мышечная слабость
- неконтролируемое снижение веса при повышенном аппетите или, наоборот, мало поддающийся контролю набор массы тела
- нарушение памяти, внимания, апатия, депрессия
- нервозность, гневливость, повышенная эмоциональность, плаксивость, снижение работоспособности
- малая продуктивность работы, отсутствие «сил на работу»
- распространенные отеки (лицо, руки, ноги, передняя брюшная стенка, язык)
- нарушение стула (запоры или поносы)
- нарушение сердечного ритма (особенно у пожилых пациентов)
- анемия, трудно поддающаяся лечению
- постоянное чувство внутренней дрожи, беспокойства, дрожание рук (вплоть до изменения почерка и невозможности выполнять мелкие движения)
- изменения со стороны глаз (пучеглазие, изменение взгляда, отечность век, слезотечение, особенно от яркого света)
- наконец, больной может пожаловаться на увеличение передней поверхности шеи в размерах, деформацию контура шеи.
Симптомы заболеваний щитовидной железы не всегда специфичны. Совершенно не обязательно, что все эти симптомы наблюдаются одновременно. Если у Вас есть хотя бы один из перечисленных симптомов, необходимо проверить функцию ЩЖ. На эти жалобы обязательно обратит внимание и врач эндокринолог при беседе и осмотре пациента.
Диагностика
Поскольку влияние гормонов ЩЖ на организм очень значимо и разнообразно, ее заболевания, несомненно, будут отражаться на функции всех органов, поэтому важна своевременная диагностика.
Обследование простое и весьма доступное.
Первый шаг – это прием врача эндокринолога, который включает беседу и осмотр. Как правило, при расспросе пациента можно выявить некоторые беспокоящие симптомы, которые заставляют думать о нарушении работы ЩЖ. Эти симптомы в большинстве своем неспецифичны и могут наблюдаться у многих больных, а иногда и здоровых в условиях стресса, усталости.
Вторым шагом, при обоснованном подозрении на нарушение функции или структуры ЩЖ является направление пациента на анализ крови для определения содержания тиреоидных гормонов.
- в крови определяют уровень Т4, Т3 (гормоны ЩЖ) и ТТГ (гормон гипофиза)
- нередко исследование дополняется определением в крови уровня различных антител к ЩЖ
При снижении работы самой ЩЖ — гормоны Т4 (в большей степени) и Т3 оказываются сниженными, а «гормон-начальник» (ТТГ) — повышен. Наоборот, при увеличенной продукции гормонов щитовидной железой, уровень Т4 и Т3 повышен, но ТТГ снижен.
Третьим шагом в диагностике необходимо визуализировать ЩЖ.
Самый простой, доступный и информативный метод — ультразвуковое исследование (УЗИ) ЩЖ, при котором определяется размер и структура ткани органа.
При этом, одно исследование не заменяет другое исследование. Осмотр, лабораторные и инструментальные обследования – три ключевых момента в диагностике заболеваний ЩЖ.
Врачи Клиники ЭКСПЕРТ составили перечень всех необходимых исследований, необходимых для базового обследования щитовидной железы.
Существуют и более специализированные, нужные только в некоторых случаях, исследования:
Сцинтиграфия ЩЖ — использующийся метод при подозрении на активно функционирующие узловые образования в ЩЖ. Также может использоваться для дифференциальной диагностики в условиях тиреотоксикоза для подтверждения/исключения деструктивного тиреоидита.
Другие инструментальные методы обследования (МРТ, СКТ, ПЭТ) в рутинной клинической практике используются гораздо реже. Для дополнительного проведения этих методов обследования нужны веские основания.
Особенную важность представляет оценка функционального состояния щитовидной железы у беременной женщины в связи с тем, что развитие ребенка – в особенности, его нервной системы – зависит от уровня тироксина (основной формы тиреоидных гормонов) у будущей матери.
Лечение заболеваний щитовидной железы
Лечение зависит от конкретной патологии и нарушения функции ЩЖ.
Лечение всех форм гипотиреоза одинаково – назначение препарата тироксина. Лечение хорошо переносится и полностью восполняет дефицит гормонов в организме.
Лечение гипертиреоза – более сложное. Требуется целый ряд препаратов: одни снижают избыточную работу ЩЖ, другие нормализуют работу сердца, кишечника. Зачастую требуется участие в лечении не только врача эндокринолога, но и других специалистов (кардиолога, гастроэнтеролога).
При отсутствии нарушений функций ЩЖ чаще всего ограничиваются наблюдением за патологией.
Прогноз
Любые заболевания ЩЖ поддаются лечению. Чаще всего удается добиться хорошего ответа на медикаментозную (таблетированную) терапию с достойным шансом на полное излечение. Лечение некоторых заболеваний ЩЖ позволяет перевести их в длительную ремиссию (заболевание не проявляется активно, не прогрессирует и не нарушает качества жизни пациента, а соответственно, не требует постоянного лечения). Болезни ЩЖ, протекающие со стойким гипотиреозом, также можно успешно компенсировать медикаментозно, когда приходится постоянно (всю жизнь) принимать таблетированные препараты для восполнения утраченной функции ЩЖ. В данном случае лечение абсолютно безопасно, т. к. при назначении с целью лечения препаратов тиреоидных гормонов побочных эффектов от лечения не возникает.
Если заболевание не удается компенсировать (или излечить) таблетированными средствами (это, в основном, касается патологий, протекающих с тиреотоксикозом; при больших размерах ЩЖ и узлов в ней; онкологических заболеваний ЩЖ), то операция на ЩЖ позволяет в подавляющем большинстве случаев решить проблему болезни.
Грамотное и своевременное лечение заболеваний щитовидной железы позволит не допустить осложнений болезни со стороны других систем в организме: сердечно-сосудистой, пищеварительной, костной и т.д.
Отсутствие лечения в течение длительного времени со временем вызовет изменения в жизненно важных органах. Они могут оказаться необратимыми — даже при начале терапии!
Профилактика и рекомендации
Как таковой профилактики заболеваний ЩЖ не существует. Поэтому высокую степень важности приобретает периодическое профилактическое обследование (осмотр врача эндокринолога, УЗИ щитовидной железы, анализы крови), особенно для групп риска (к ним относят при наличии факторов наследственности, неблагоприятной экологии места проживания, профессиональной вредности, частых стрессов).
Ведение здорового образа жизни, охранительное отношение к своей нервной системе, физиологическое потребление продуктов, содержащих йод и т. д. выступят лучшей профилактикой патологии этого эндокринного органа.
Часто задаваемые вопросы
У близких родственников выявлено заболевание щитовидной железы, есть ли риск заболеть?
Заболевания ЩЖ не являются «заразными», но существует генетическая предрасположенность к патологии ЩЖ. Зачастую (но совсем не в 100%), в одной семье у нескольких человек наблюдается заболевание ЩЖ. Не обязательно патология ЩЖ должна быть одинаковой у всех, это могут быть совершенно различные варианты заболеваний ЩЖ.
Единственное тяжелое заболевание ЩЖ — медуллярный рак — обязательно уточняется у всех ближайших кровных родственников больного этой патологией, т.к. встречаются генетические варианты болезни, поражающие родных со 100% вероятностью.
Ничего не беспокоит, но при лабораторном обследовании в крови выявлены очень высокие показатели антител к ЩЖ, что дальше?
Примерно у 15-20% здоровых людей в крови выявляются антитела (АТ) к различным структурам ЩЖ (как правило, это антитела к ТПО и ТГ, реже к рецептору ТТГ). Если функция ЩЖ не нарушена, то клинического значения факт наличия антител иметь не будет, назовем это «индивидуальной особенностью». Разумеется, только лишь факт наличия антител не будет подвергаться лечению, какой бы их уровень не регистрировался в крови. При нарушении функции ЩЖ или при увеличении в размерах ЩЖ определение наличия антител (в большей степени АТ к ТПО) будет сообщать о причине нарушений в железе. Сочетание нарушенной функции ЩЖ и высокий титр АТ к ЩЖ позволяет установить диагноз аутоиммунного поражения ЩЖ. Еще наличие антител к ЩЖ будет диктовать необходимость более частой оценки функции щитовидной железы в условиях приема препаратов с большим (нефизиологическим) количеством йода и препаратов лития, а также при беременности, поскольку могут отмечаться особенности в функционировании ЩЖ на этом фоне. Отметим, что само по себе присутствие антител в крови на самочувствие влияния не оказывает. В большинстве случаев, пациента больше пугает «цифра» антител в лабораторном бланке, иногда превышающая в сотни раз верхнюю границу нормы. Лечить «уровень антител в крови» не нужно.
Что можно сделать, чтобы снизить риск заболевания?
Оказать влияние на генетическую предрасположенность к болезни мы не в состоянии. Она дана нам от рождения. Пусковым моментом в реализации патологической наследственной предрасположенности могут явиться стрессы, тяжелые инфекционные заболевания, прием некоторых медикаментов и т.д. Поэтому выполнение общих рекомендаций по здоровому образу жизни в какой-то степени предостережет от манифестации болезни.
Чтобы исключить нарушение функции ЩЖ, какой анализ нужно сдать?
Первым (а иногда единственным) анализом, который нужно выполнить при подозрении на нарушение функции ЩЖ – это тиреотропный гормон (ТТГ). Если этот показатель в норме, то ни одно нарушение в самочувствии пациента не может быть связано с ЩЖ. Справедливости ради нужно сказать, что есть очень редкие заболевания эндокринной системы, при которых ТТГ остается нормальным, но есть нарушение выработки гормонов. Определение показаний к расширению обследования — прерогатива врача эндокринолога, осуществляющего осмотр пациента. Иногда сами пациенты просят врача выдать направление на исследование «всех гормонов ЩЖ», объясняя такое желание «нелюбовью» к забору крови на анализ, но это не всегда оправдано. Подробная беседа, объяснение, когда может потребоваться углубленное обследование функции ЩЖ, поможет пациенту не тратить «лишнего», но и не пропустить «нужного».
Анализ крови на тиреоидные гормоны выполняется в первую половину дня, натощак. У женщин — вне зависимости от дня менструального цикла.
Впервые выявлены изменения в уровне ТТГ, нужно ли сразу лечить?
Чаще всего, выявляется очень умеренное (до 10 Мед/л) увеличение уровня ТТГ при нормальных показателях Т4. Такая ситуация сначала требует повторного контроля через 2-3 месяца. Если это повышение стойкое, т.е. не произошло самостоятельной нормализации уровня гормонов, то далее индивидуально с пациентом, при тщательной оценке сопутствующей патологии, врачом эндокринологом решается вопрос о необходимости назначения лечения. Возможно, что ситуация просто будет «взята на карандаш». Единственная категория наших пациенток, для которых повышение уровня ТТГ не требует дополнительной перепроверки – это беременные. В этом случае терапия тироксином назначается сразу, т.к. «нет времени» перепроверять через несколько месяцев.
Поставлен диагноз «аутоиммунный тиреоидит», что делать?
При установлении такого диагноза и назначении заместительной терапии препаратами тироксина, подбор дозы препарата происходит под контролем уровня ТТГ. В начале болезни, снижение функции собственной ЩЖ может быть не тотальным, т.е. для восполнения нехватки тироксина требуется небольшая доза гормона. С течением времени болезни, все новые клетки ЩЖ захватываются патологическим процессом и для восполнения утраченного требуется соответствующее повышение дозы тироксина, доходящее со временем до индивидуальной суточной потребности. Пациенты, зачастую, делают из этого факта «свои» выводы: «Прием препарата прекратил работу моей щитовидной железы, теперь я буду «зависеть от гормонов». Это обывательское представление абсолютно не верно. Не прием препарата, а сама ЩЖ постепенно снизила и наконец, прекратила свою работу. Это вполне закономерное течение аутоиммунного тиреоидита, когда с течением времени болезни повышается потребность в тироксине.
Как часто нужно контролировать функцию ЩЖ?
Существуют более распространенные и менее распространенные заболевания ЩЖ.
При аутоиммунном тиреоидите и подобранной дозе тироксина достаточно контролировать уровень ТТГ 1 раз в год. Исключение – беременность, когда контроль осуществляется 1 раз в месяц. Необходимость к коррекции терапии обсуждается с врачом после получения результатов.
При болезни Грейвса контроль тиреоидных гормонов осуществляется гораздо чаще. Сначала ежемесячно, а при хорошем ответе на лечение, в дальнейшем 1 раз в 2 месяца. Обязателен осмотр врача, т.к. возможна коррекция терапии.
При узловом зобе с подтвержденной доброкачественной структурой узла в ЩЖ контроль гормонов ЩЖ осуществляется 1 раз в год.
Другие, более редкие заболевания, требуют составления врачом эндокринологом индивидуального планадинамического обследования и наблюдения.
Какие параметры, кроме тиреоидных гормонов, нужно контролировать?
При некоторых болезнях ЩЖ периодического контроля требует УЗИ ЩЖ. В большей степени это касается узлового нетоксического зоба, когда оцениваются в динамике размеры узловых образований в ЩЖ. Также, динамическое УЗИ ЩЖ выполняется при диффузном увеличении ЩЖ, когда необходимо оценить динамику размеров ЩЖ на фоне лечения или без терапии. УЗИ ложа удаленной ЩЖ и лимфатических узлов необходимо после радикального лечения рака ЩЖ.
Необходимости динамического выполнения УЗИ ЩЖ при наблюдении пациента с аутоиммунным тиреоидитом, как правило, нет.
Другие специальные методы динамического обследования (сцинтиграфия, компьютерная томография, МРТ шеи) назначаются редко, только при наличии специальных к тому показаний.
Материал подготовлен с использованием данных из «Клинических рекомендаций Российской Ассоциации Эндокринологов по диагностике и лечению аутоиммунного тиреоидита у взрослых»; «Клинических рекомендаций Российской Ассоциации Эндокринологов по диагностике и лечению узлового зоба»
Истории лечения
Узловой зоб
Пациентка В., 45 лет. Обратилась в Клинику ЭКСПЕРТ с данными УЗИ щитовидной железы. Жалоб на самочувствие не было. Пошла обследоваться «за компанию» с подругой. В семье пациентки родственников, страдающих патологией щитовидной железы, нет. При первом УЗИ были выявлены множественные очень мелкие изменения в ткани железы 3-6 мм в диаметре, описанные УЗ-специалистом как «множественные узлы». Пациентка выполнила исследование крови на гормоны щитовидной железы, отклонений в данных лабораторного обследования не обнаружилось. Пациентке было предложено динамическое наблюдение (контроль УЗИ) каждые полгода, что пациентка и делала. На прием пришла с пятью УЗ-заключениями, в которых изменений в размерах очагов в щитовидной железе не выявлено. Тем не менее, динамическое обследование рекомендовалось УЗ-специалистом.
Важно! Выявленные у данной пациентки «узлы» в щитовидной железе, не имеющие отрицательной динамики, вообще не требуют какого-либо лечения и наблюдения в динамике. Это случайные находки, которые клинического значения не имеют.
Пациентка И., 32 года. На самочувствие не жаловалась. Направлена к эндокринологу после диспансерного осмотра, в ходе которого терапевтом заподозрен узел в щитовидной железе. При обследовании узловой зоб был подтвержден – узел 12 мм в диаметре с нечеткими контурами и повышенным кровотоком внутри. Гормональная функция железы не нарушалась. Была выполнена биопсия узла, по итогам которой выявлено подозрение на рак щитовидной железы. Пациентка была прооперирована (удалена железа и частично лимфоузлы на шее). При последующем гистологическом исследовании диагноз рака подтвержден, дополнительно выявлены метастазы в лимфоузлы. Пациентке потребовалось дальнейшее лечение – радиойодтерапия. В настоящее время пациентка получает лечение и находится под динамическим контролем эндокринолога и онколога. Данных о прогрессировании и возврата болезни спустя 2 года нет.
Впоследствии (через 3 года), убедившись в том, что болезнь не вернулась, пациентка планирует беременность.
Важно! Своевременная диагностика и лечение позволяют адекватно лечить больного, предоставляя ему хорошие шансы на выздоровление.
Гипотиреоз
Пациентка М., 20 лет. В течение 3 лет постепенно неуклонно набирает вес. Отмечает отеки на лице, на кистях рук, на ногах, на животе. В течение всего этого времени беспокоят непрекращающиеся запоры. Кожа стала бледной, с желтоватым оттенком. Пациентка учится в институте на III курсе. Стала хуже учиться, т.к. ухудшились внимания и способность запоминать, стало трудно усваивать большой объем информации, хотя раньше учеба давалась легко. Пыталась больше заниматься. Все описанные жалобы – в особенности изменение веса, отеки и запоры – связывала с тем, что ведет преимущественно сидячий образ жизни. Старалась применять «различные диеты» для снижения веса. Значительного эффекта они не приносили. Для нормализации стула использовала слабительные, клизмы. Обратилась в студенческую поликлинику. При обследовании был выявлен сниженный уровень гемоглобина. Назначены препараты железа, витаминные препараты, но значительного эффекта от лечения не было.
Обратилась в Клинику ЭКСПЕРТ. При обследовании был выявлен гипотиреоз на фоне аутоиммунного тиреоидита. Пациентке назначено лечение, все симптомы болезни прошли в течение 3 месяцев.
Важно! Гипотиреоз у взрослых, чаще всего возникающий на фоне аутоиммунного поражения щитовидной железы – нередкое заболевание. Его несложно диагностировать и просто лечить. Главное вовремя поставить диагноз и правильно подобрать лечение. От этого будет зависеть качество жизни пациента.
Диффузный токсический зоб
Пациентка Н., 32 года. Обратилась в Клинику ЭКСПЕРТ с жалобами на плаксивость, неустойчивость настроения, повышенную раздражительность. Стала конфликтной в отношении домочадцев и коллег по работе. Беспокоила повышенная потливость, дрожание рук – как при нервной нагрузке, так и в состоянии покоя. Стала отмечать частый жидкий стул; снижение массы тела. Все эти изменения возникли за 3-4 месяца. Сама больная указала, что самочувствие нарушилось вскоре после психотравмирующей ситуации в семье.
С вышеописанными жалобами пациентка обратилась к терапевту поликлиники, где был установлен диагноз «расстройство вегетативной нервной системы» и «синдром раздраженной кишки».
Обратилась к гастроэнтерологу, затем к врачу неврологу Клиники ЭКСПЕРТ. При осмотре сразу была заподозрена возможная патология щитовидной железы. При обследовании был выявлен впервые и подтвержден гипертиреоз (болезнь Грейвса).
На фоне своевременного лечения самочувствие пациентки полностью нормализовалось. Гастроэнтерологическое и неврологическое лечение даже не потребовалось. В настоящее время пациентка продолжает лечение, чувствует себя хорошо. Находится под наблюдением врача эндокринолога (куратора), проводящего коррекцию лечения. Пациентка довольна кураторством, возможностью посоветоваться и получить консультацию при любых настораживающих изменениях в самочувствии, имеет полную информацию о лечении и прогнозе своего заболевания.
Важно! Своевременная диагностика заболевания ЩЖ позволяет в кратчайшие сроки назначить лечение, не дожидаясь выраженного влияния на другие системы организма.
Щитовидная железа расположена в передней части шеи и вырабатывает гормоны щитовидной железы трийодтиронин (Т3) и тетрайодтиронин или тироксин (Т4). Эти гормоны щитовидной железы обеспечивают основной обмен веществ в организме и влияют на работу головного мозга, сердца, мышц и других органов.
Выброс гормонов щитовидной железы регулируется гипофизом, расположенным в головном мозге. Тиреотропный гормон (ТТГ) высвобождается в гипофизе и определяет продукцию Т3 и Т4 в щитовидной железе. Если гормонов щитовидной железы слишком много, то ТТГ снижается, тогда как если гормонов щитовидной железы слишком мало, то ТТГ увеличивается, чтобы стимулировать высвобождение большего количества гормонов щитовидной железы.
Отклонения в работе щитовидки
При заболеваниях щитовидной железы может наблюдаться:
- повышение активности щитовидной железы, называемое гипертиреозом;
- снижение активности щитовидной железы, называемое гипотиреозом.
Нередко в щитовидной железе образуются узлы, в этом случае может быть как нормальная, так и нарушенная функция щитовидной железы.
Гипертиреоз
При гипертиреозе щитовидная железа выделяет слишком много гормона щитовидной железы, что ускоряет обмен веществ в организме. Гипертиреоз может быть разной степени тяжести.
Жалобы, характерные для пациентов с гипертиреозом:
- тахикардия, аритмия;
- повышенная потливость, плохая переносимость жары;
- нервозность, раздражительность, повышенная эмоциональность;
- тремор тела, чаще тремор рук;
- частые испражнения, диарея;
- повышенный аппетит;
- снижение веса при нормальном или даже повышенном аппетите;
- менструальные расстройства;
- нарушения сна;
- увеличение щитовидной железы;
- слабость;
- тонкие волосы, выпадение волос.
Наиболее частыми причинами гипертиреоза – болезнь Грейвса или, реже, один или несколько узлов щитовидной железы, секретирующих повышенные уровни гормонов щитовидной железы.
Что такое болезнь Грейвса?
Это аутоиммунное заболевание, впервые описанное ирландским врачом Робертом Джеймсом Грейвом. При аутоиммунном заболевании щитовидной железы иммунная система, обычно защищающая организм и помогающая бороться с болезнью, вырабатывает антитела, «атакующие» ткани щитовидной железы.
Эти антитела «ведут себя» как тиреотропный гормон (ТТГ), и в результате щитовидная железа вырабатывает слишком много гормона. Болезнь Грейвса может начаться в любом возрасте у обоих полов, но чаще встречается у женщин в возрасте от 20 до 50 лет, у которых часто есть семейная история заболеваний щитовидной железы.
Каковы осложнения болезни Грейвса?
Гипертиреоз, если его не лечить, может привести к сердечной недостаточности и остеопорозу. Беременные женщины с неконтролируемой болезнью Грейвса подвергаются большему риску выкидыша и преждевременных родов.
Болезнь Грейвса вызывает проблемы с глазами, называемые болезнью Грейвса или аутоиммунной офтальмопатией. Характеризуется:
- выпячиванием глазных яблок или экзофтальмом;
- сухостью глаз, покраснением, слезотечением;
- светобоязнью;
- ограничением движения глазного яблока;
- двоением, воспалением, нарушениями зрения.
Как лечится болезнь Грейвса?
Если человек курит, очень важно бросить курить. Заболевание обычно лечат препаратами, снижающими выработку гормонов щитовидной железы, но лечение необходимо проводить под наблюдением врача в течение длительного времени, не менее года, чаще дольше. В некоторых случаях также используется терапия радиоактивным йодом или хирургическое вмешательство.
Гипотиреоз
При гипотиреозе щитовидная железа выделяет слишком мало гормона щитовидной железы, что замедляет обмен веществ в организме. Следует отметить, что жалобы, характерные для больных гипотиреозом, могут различаться по степени выраженности и не всегда могут быть одинаковыми для всех.
Жалобы, характерные для больных с гипотиреозом:
- усталость, сонливость;
- фривольность;
- запор;
- сухая кожа;
- увеличение веса;
- медленный сердечный ритм;
- отеки;
- высокий уровень холестерина в крови;
- охриплость;
- мышечная слабость;
- депрессия;
- нерегулярный менструальный цикл;
- тонкие волосы;
- нарушение памяти.
Причины гипотиреоза:
- тиреоидит Хашимото – аутоиммунное заболевание щитовидной железы, впервые описанное японским врачом Хакару Хашимото;
- операция на щитовидной железе;
- лечение щитовидной железы радиоактивным йодом;
- врожденная проблема со щитовидной железой;
- повреждение гипофиза – в результате чего он не вырабатывает ТТГ.
Тиреоидит Хашимото чаще всего встречается у женщин среднего возраста – 50-60 лет, но может возникать в любом возрасте и может встречаться у мужчин, детей и подростков.
Гипотиреоз у детей и подростков имеет те же симптомы, что и у взрослых, но может отмечаться:
- более медленным ростом;
- задержкой полового созревания;
- задержкой умственного развития.
Гипотиреоз очень важно лечить и контролировать во время беременности. Как правило, беременным женщинам с тиреоидитом Хашимото требуется более высокая доза левотироксина во время беременности, чем до беременности.
Нелеченный гипотиреоз у матери может привести к:
- патологии новорожденных;
- повышенному риску преждевременных родов или мертворождений;
- нарушению психического развития.
Как лечить гипотиреоз?
Пациентам с гипотиреозом следует ежедневно принимать таблетку, содержащую гормон щитовидной железы, для возмещения дефицита гормона в организме. Синтетический Т4 или левотироксин точно такой же и работает так же, как Т4, произведенный организмом. Доза индивидуальна для каждого человека – может потребоваться некоторое время, чтобы найти нужную дозу.
Врач определит начальную дозу в зависимости от веса пациента, возраста и других условий. Через 6-8 недель потребуются анализы крови для корректировки необходимой дозы до тех пор, пока не будет достигнут нормальный уровень гормонов. Тестирование следует продолжать проводить каждые 6–12 месяцев. При гипотиреозе левотироксин обычно следует применять до конца жизни для обеспечения стабильного и нормального обмена веществ в организме.
Антитела к тиреопероксидазе
Тиреопероксидаза представляет собой фермент щитовидной железы, играющий важную роль в синтезе тиреоидных гормонов. В крови могут быть обнаружены антитела к тиреопероксидазе (ТПО av). Высокие уровни TPO av указывают на возможное аутоиммунное заболевание щитовидной железы. Ими могут быть болезнь Грейвса или тиреоидит Хашимото.
Аутоиммунные заболевания характеризуются тем, что иммунная система ошибочно вырабатывает антитела, повреждающие нормальные ткани организма, в данном случае щитовидную железу. Повышенные антитела к ТПО указывают на риск заболевания щитовидной железы, но могут быть случаи, когда эти антитела высоки, а гормоны щитовидной железы находятся в пределах нормы. В таких случаях лечение не требуется, но следует периодически проводить анализы на гормоны щитовидной железы под наблюдением врача.
Узлы щитовидной железы
Узлы в щитовидной железе встречаются часто. Примерно у половины людей в какой-то момент жизни могут появиться узлы щитовидной железы, обычно они незначительны, но в некоторых случаях могут стать большими и повлиять на нормальный размер щитовидной железы.
Примерно у 5% людей появляются крупные узлы размером более 1 см. Большинство узлов доброкачественные. Но всегда необходимо оценить, действительно ли узлы доброкачественные.
Иногда щитовидная железа выделяет больше тиреоидных гормонов, тогда развивается гипертиреоз. Для обследования таких узлов предназначено специальное обследование – сцинтиграфия. При сцинтиграфии щитовидной железы получают цветное изображение, по которому можно судить об активности узелков. Узлы, повышающие выброс гормонов железы, образно называют «горячими» узлами. Большие узлы в щитовидной железе могут вызвать стеснение в горле и затрудненное глотание или дыхание. Тогда немедленно обратитесь к врачу.
Щитовидная железа может быть увеличена без узлов или с узлами. Она может содержать кисты. Киста представляет собой полость, заполненную жидкостью, и обычно доброкачественная. Врач может нащупать более крупные узлы, исследуя щитовидную железу.
Лучший способ их оценки – проведение УЗИ щитовидной железы. В ходе него опытный специалист описывает форму узлов, диаметр и т. д., а их доброкачественность оценивают, классифицируя их по шкале TIRADS:
|
Показатель по шкале TIRADS |
Оценка |
|
1, 2, 3 |
доброкачественные узлы |
|
4 |
повышенный риск малигнизации или озлокачествления – приобретение клетками нормальной или патологически измененной ткани железы свойств злокачественной опухоли |
|
5 |
узлы очень высокого риска, скорее всего, злокачественные |
При необходимости врач назначит пункцию щитовидной железы под контролем УЗИ. Этот тест проводится с помощью тонкой иглы, вводимой в щитовидную железу под контролем УЗИ, и клетки удаляются из узла. Их затем исследуют под микроскопом. Это обследование — лучший способ убедиться, что узел действительно доброкачественный.
Доброкачественные узлы щитовидной железы не требуют лечения. «Горячие» узлы оперируют или лечат радиоактивным йодом. Узлы щитовидной железы, вызывающие такие симптомы затрудненного глотания или дыхания, должны быть прооперированы. Операции следует проводить во всех случаях подозрения на узловое злокачественное новообразование.
Если во время хирургического вмешательства удаляется вся щитовидная железа, то после операции необходимо использовать тиреоидные гормоны всю оставшуюся жизнь.