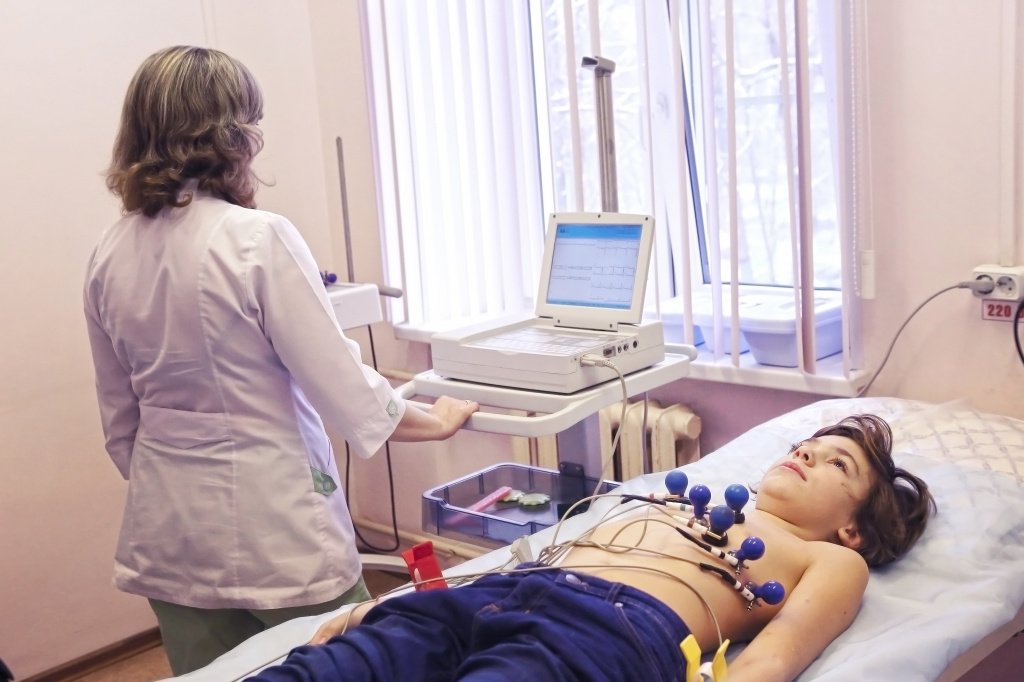
Сегодня, 29 сентября, отмечается Всемирный день сердца. Этот день очень значим для каждого человека, который ценит свою жизнь. Почему? Дело в том, заболевания сердца и сосудов первыми стоят в списке болезней, которые вызывают высокую летальность у взрослого населения. Большинство этих болезней не возникают спонтанно: многие дают о себе знать еще в детстве. Чаще всего опасные болезни «стартуют» в подростковом возрасте, когда организм интенсивно растет и подвергается мощным гормональным перестройкам. Кроме того, именно у подростков возрастает количество факторов риска, способствующих прогрессированию заболеваний.
В этой статье мы поговорим о некоторых очень серьезных проблемах подросткового возраста, касающихся работы сердечно-сосудистой системы. Некоторые их этих проблем ребёнок просто «перерастает», другие же, напротив, часто прогрессируют уже у взрослого человека. Вот почему каждому родителю так важно знать, как сохранить здоровье ребёнка, и на что обратить особое внимание.
Артериальная гипертензия: удел пожилых людей?
Еще не так давно считалось, что факторы риска артериальной гипертензии и ее осложнений имеют значение только у лиц пожилого возраста. На сегодняшний день доказано, что воздействие негативных факторов еще с детского и подросткового возраста оказывает большое влияние на формирование артериальной гипертонии у взрослого человека.
У некоторых подростков выявляются не только опасные факторы риска, но и уже регистрируются цифры повышенного артериального давления. Кому-то из них удается скорректировать режим дня и образ жизни, чтобы цифры артериального давления нормализовались. Другим же требуется назначение длительной базисной лекарственной терапии. Стоит отметить, что у половины детей с артериальной гипертензией заболевание протекает без симптомов.
Какие цифры артериального давления являются высокими для подростков? Однозначно ответить на этот вопрос нельзя, потому что для каждого подростка существует своя норма, которая зависит от пола, роста и возраста. На основании всех этих параметров созданы специальные центильные кривые (или таблицы), по которым врач определяет, повышено у пациента артериальное давление, или же оно нормальное. Если оно повышено, то насколько? А может быть, цифры артериального давления находятся на верхней границе нормы?
Врач не поставит подростку диагноз артериальной гипертензии в один день. Необходимо зафиксировать повышенные цифры артериального давления минимум 3 раза (во время разных визитов). Кроме того, у некоторых детей повышается давление, как только они видят белый халат врача. Чтобы избежать ошибок в диагностике заболевания, необходимо тщательное обследование тех пациентов, которые вызывают тревогу у врача.
Наиболее информативным методом диагностики артериальной гипертонии у подростков является суточное мониторирование артериального давления. Вполне возможно, что перед этим исследованием врач даст подростку рекомендацию измерять два раза в день артериальное давление в домашних условиях и записывать полученные данные в дневничок в течение 1-2 недель. Для этого потребуется помощь взрослых.
На какие факторы риска артериальной гипертонии стоит обращать внимание еще с детского и подросткового возраста?
- Наследственность: если в семье есть родственники с гипертонией, то риски того, что появится заболевание у данного подростка гораздо выше.
- Избыточная масса тела: особое значение имеет ожирение по мужскому типу (на животе, в плечевом поясе).
- Малоподвижный образ жизни: то есть, умеренная двигательная активность с физическими нагрузками длится менее 3 часов в неделю.
- Курение: чем больше сигарет курит подросток ежедневно, тем выше риск заболевания.
- Повышенное употребление в пищу поваренной соли: более 5-6 грамм соли в сутки негативно сказывается на здоровье.
- Социально-личностное отношение к стрессовым ситуациям: бывает так, что даже на несильные психические травматизации подросток реагирует длительными отрицательными эмоциями.
Как не пропустить заболевание у подростка, который ни на что не жалуется? Важно ежегодно проходить медицинские осмотры, на которых детям измеряют артериальное давление. При возникновении жалоб или при обнаружении повышенного артериального давления необходимо тщательно обследовать подростка по рекомендации врача, чтобы решить вопрос о назначении лечения и разработать план дальнейшего наблюдения.
Внимание!
По статистическим данным примерно у каждого четвертого подростка с артериальной гипертензией в будущем заболевание прогрессирует и остается вместе с человеком на долгие годы. Как правило, это касается тех подростков, которые невнимательно относятся к своему здоровью и не соблюдают врачебных рекомендаций.
Аритмии и синкопальные состояния: есть повод для тревоги?
Нарушения сердечного ритма у детей и подростков очень сложны для диагностики даже для врачей-кардиологов. Это связано с тем, что существует очень много различных вариантов аритмий. В структуре болезней сердечно-сосудистой системы у детей и подростков именно аритмии занимают одно из первых мест. Особенно опасно то, что у детей встречаются такие аритмии, которые угрожают жизни. Они могут вызвать нарушение кровообращения, кардиогенный шок и даже внезапную смерть. Чаще страдают аритмиями мальчики.
Нарушения сердечного ритма у детей нередко сопровождаются такими жалобами, как боли в груди, нарушение дыхания (одышка), внезапное возникновение слабости, ощущение головокружения, потеря сознания, сердцебиение. Данные состояния требуют неотложной помощи и пристального внимания врача.
Среди всех аритмий, непосредственно угрожающих жизни, наиболее часто встречаются синдром слабости синусового узла (СССУ), остановка синусового узла, атриовентрикулярная блокада различной степени выраженности. Реже встречается мерцательная аритмия. При данных аритмиях нарушается формирование или проведение сердечного импульса, в результате чего сердце не может правильно выполнять возложенные на него функции.
Что является причиной вышеперечисленных аритмий? Их много: например, пороки сердца, послеоперационные осложнения, токсические повреждения, выраженные дисфункции вегетативной системы, воспалительные болезни сердца, кардиомиопатии, нервно-психическое или физическое перенапряжение. В некоторых случаях не удается выявить причину аритмий, даже полностью обследовав пациента.
На что важно обращать внимание родителям, чтобы не пропустить жизнеугрожающие аритмии? Очень важно следить за тем, не бывает ли у ребёнка синкопальных состояний? У синкопальных состояний есть более простое название — обморок. Вариантов обмороков тоже бывает несколько, и родителям сложно самостоятельно понять, опасны ли такие обмороки для жизни или нет. Поэтому каждый ребёнок, у которого хотя бы раз был обморок, должен быть обследован педиатром (при необходимости кардиологом и неврологом).
Какие обмороки бывают у подростков?
- Чаще всего у детей и подростков встречается простой обморок (вазовагальный). Его еще называют ситуационным. Он может возникнуть и у абсолютного здорового ребёнка, например, в душном помещении, во время испуга или при сильной болевой реакции.
- Реже встречается ортостатический обморок. Так называется кратковременная потеря сознания и снижение артериального давления, происходящие при резком переходе из горизонтального положения в вертикальное. Часто встречается при анемии, беременности, обезвоживании, употреблении некоторых лекарств.
- Самый опасным является кардиогенный обморок. Хоть он встречается реже, чем остальные синкопальные состояния, он наиболее опасен. Как правило, у кардиогенных обмороков есть причина. У большинства пациентов, страдающих кардиогенными обмороками, выявляются органические проблемы сердца (кардиомиопатии, врожденные аномалии коронарных артерий, врожденный стеноз аорты, легочная гипертензия, воспалительные заболевания сердца). Реже выявляются первичные нарушения электрической активности сердца.
Чтобы определить характер аритмии у подростка и определиться с тем, нужно ли его лечить и как, требуется полноценно обследовать юного пациента. Очень важно провести ультразвуковое исследование сердца и суточное мониторирование электрокардиограммы (ЭКГ). Часто врачи предлагают провести стационарное обследование ребёнка, чтобы более полно изучить имеющуюся проблему.
Вегетососудистая дистония: диагноз исключения
Нередко детские врачи ставят подросткам такой диагноз как «вегетососудистая дистония (ВСД)». Другое его название «нейроциркуляторная дистония (НЦД). Насчет существования данного заболевания постоянно идут споры. Одни специалисты считают, что такого заболевания нет и быть не может, просто пациента нужно хорошенько обследовать и поставить другой точный диагноз. Другие же считают, что ВСД — это самостоятельное заболевание. Третьи рассматривают ВСД как пограничное состояние между нормой и патологией, которое возникает чаще всего у молодых людей с лабильной нервной системой.
Однако количество подростков, имеющих «сердечные» жалобы, довольно-таки велико, причем точной причины их недуга установить не удается. Поэтому диагноз ВСД ставится в подростковом возрасте нередко. Правильнее говорить, не вегетососудистая дистония, а синдром вегетативной дисфункции (СВД): именно такая формулировка более точно отражает происходящие процессы в организме.
Комментарий эксперта
Краева Наталья Васильевна, кандидат медицинских наук, педиатр, детский кардиолог
Очень часто на прием к педиатру, неврологу и кардиологу обращаются подростки с различными проявлениями синдрома вегетативной дисфункции, такими как головная боль, головокружения, плохая переносимость транспорта, боли в области сердца, ощущение сердцебиения, повышение или понижение артериального давления и другие.
Работа каждого органа регулируется вегетативной нервной системой — абсолютно автономной системой. Человек не может повлиять на ее работу, например, вызвать учащение дыхания во время сна. Вегетативная нервная система представлена в каждом органе двумя частями: возбудимой (симпатической) и тормозной (парасимпатической).
Как ясно из условных названий, одна из них ускоряет или усиливает работу органа (например, увеличивает сердцебиение при стрессе), а другая — замедляет (например, уменьшает пульс во время сна). Если обе эти части вегетативной нервной системы находятся «в равновесии», то клинической картины (а соответственно, и жалоб) не будет.
Но если одна из них преобладает, то появляются различные жалобы и клинические проявления. В этом случае устанавливается диагноз синдрома вегетативной дисфункции, но только после обследования, необходимого для исключения других причин появления конкретных клинических проявлений.
Необходимо знать, что у детей с рождения до окончания подросткового возраста вегетативная нервная система претерпевает определенные изменения, когда одна из ее частей преобладает, и это физиологично (то есть, нормально). Однако, у ряда пациентов в эти периоды клинические проявления синдрома вегетативной дисфункции могут снижать качество жизни. В этом случае врач может назначить медикаментозную терапию (седативные препараты, адаптогены и другие лекарства), а также элементы психотерапии (например, обучение навыкам аутотренинга).
Необходимо отметить, что чаще всего причиной возникновения синдрома вегетативной дисфункции в подростковом возрасте является нарушение режимных моментов: ранний подъем, поздний отбой, маленькая продолжительность ночного сна, увлеченность ребёнка компьютером, телевизором или другими современными гаджетами, отсутствие ежедневных прогулок, выраженная нагрузка в процессе обучения в школе, особенно в период выпускных или вступительных экзаменов. Поэтому одной из первых рекомендаций по лечению синдрома вегетативной дисфункции будет соблюдение режимных моментов.
Детские болезни / Под ред. Баранова А.А. – 2012
Кардиология. Национальное руководства / под ред. Е. В. Шляхто – 2015
Неврозом сердца называют нарушение работы органа из-за определенных расстройств со стороны психики и нервной системы. Часто заболевание развивается у людей, которые плохо переносят стрессы и жизненные трудности.
Недуг не связан с морфологическими или анатомическими изменениями в сердце и характеризуется хроническим течением. Люди часто описывают симптомы состояния, как боль в сердце, возникающая в момент психоэмоционального возбуждения. Поэтому терапия невроза сердца, как правило, направлена на укрепление нервной системы, а не на лечение органа.
Несмотря на кажущуюся простоту состояния, диагностика и лечение невроза сердца требует много времени. Для определения кардионевроза врач должен отсечь любые другие состояния. Важно раскрыть причины появления патологии и выявить основную симптоматику.
Что такое кардионевроз
Невроз сердца – недуг, проявляющийся в сбоях нервной системы. Начало приступов, как правило, связано со значительным стрессом, переутомлением или длительным моральным напряжением.
Известны факторы, которые способствуют приступам:
- Наличие вредных привычек: спиртное, курение, большое количество кофе.
- Инфекции в хронической форме, влияющие на деятельность ЦНС.
- Нарушения гормонального фона.
Характерная симптоматика может появляться без негативных причин, во вполне благополучных ситуациях, что связано с особенностями нервной системы пациента. К развитию невроза сердца склонны мнительные личности со слишком лабильной психикой, которые страдают длительными нервными расстройствами. Кардионеврозом могут страдать молодые люди во время пубертатного периода, также заболевание характерно для пожилых людей. К примеру, боль в грудной клетке – симптом, свойственный болезни Альцгеймера.
Невроз сердца может быть связан с респираторными вирусными заболеваниями. Так, острый грипп провоцирует боли в грудине, которые характерны для кардионевроза. Поэтому люди, которые перенесли респираторный недуг, должны употреблять комплексы для восстановления, улучшающие состояние нервной системы.
Часто приступы кардионевроза происходят одновременно с другими нервными приступами — с паническими атаками. Панические атаки присоединяются после перехода невроза сердца в среднюю стадию развития. Сильная боль в грудине и другая симптоматика приводит к тому, что человек испытывает острый страх смерти.
Паника может превратиться со временем в навязчивую идею, что значительно осложнит качество жизни. В итоге пациент попадает в замкнутый круг — страх перед приступом провоцирует приступ боли в сердце, что усиливает состояние до панической атаки. В состоянии панической атаки усиливаются симптомы кардионевроза.
Основные проявления кардионевроза
Во многих случаях, кроме кардионевроза, т.е. болей в сердце, врач других нарушений не выявляет. Но при ухудшении состояния, например, при присоединении панических атак или реальных проблем с сердечной деятельностью и вегетостатикой у пациента проявляются и другие симптомы.
Симптоматика может быть сердечной и внесердечной. Чаще люди с неврозом сердца говорят о наличии:
- Спонтанного упадка сил, нарушений сна и аппетита.
- Одышки, сдавленность в груди.
- Кратковременных болей в районе груди.
- Учащенного сердцебиения.
- Головокружений или частых беспричинных головных болей.
- Обильного потоотделения при ознобе конечностей.
- Постоянной раздражительности.
- Тошноты.
- Повышенной тревожности или панического страха.
Обычно, симптомы наблюдаются, когда человек ничем не занят. При ходьбе на воздухе, спортивных занятиях или увлеченном изучении чего-либо интересного, явных симптомов невроза сердца нет.
Причины
Причины появления невроза сердца — различные нарушения нервной системы. Суть формирования патологии выражается в несогласованности взаимодействий между тормозными и возбуждающими механизмами. В результате такого состояния нарушается работа вегетативных нервных центров, что прямо влияет на функционирование внутренних органов, в частности, сердца.
Известны факторы, способствующие формированию невроза сердца. Наиболее важный — нервно-психическое перенапряжение. Как правило, первый приступ сердечного невроза случается после пережития тяжелой жизненной ситуации. Это может быть расставание с любимым человеком, смерть родственника, сложный конфликт и другие ситуации.
Кардионевротические нарушения могут сформироваться вследствие таких причин:
- Неправильный образ жизни: прием вредных продуктов питания, несбалансированность отдыха и трудовой деятельности.
- Физические или психические переутомления вследствие напряженной работы, учебы.
- Наличие вредных привычек: злоупотребление алкоголем и курением, наркотическими средствами.
- Хронические инфекционные болезни, влияющие на нервную систему или ухудшающие кровоток в мозговой отдел.
- Недостаток половых гормонов, что появляется при климаксе у женщин.
Диагностика
Определить невроз сердца на первый взгляд довольно сложно. При любых болях в области сердца и нарушении сердечного ритма нужно в первую очередь записаться к кардиологу. Доктор прослушивает сердце, проводит электрокардиограмму, измеряет артериальное давление. Также потребуется сдать биохимический анализ крови. Обычно при кардионеврозе нет никаких патологических отклонений со стороны сердца, особенно если диагностику проводят не во время обострения. Чтобы точно установить невроз органа, нужно исключить сердечные патологии и другие заболевания.
Если отсутствуют какие-либо нарушения со стороны сердца, но есть психоэмоциональная составляющая, то врач назначает консультацию с психиатром. Как правило, специалисты используют психодиагностические методы решения проблем, которые вызвали фантомные боли. Чтобы подтвердить диагноз, назначаются: электроэнцефалограмма, нейрофизическое картирование мозга.
Особенность заболевания — пациенты редко осознают наличие нарушенного психоэмоционального состояния, их сложно убедить в отсутствии патологий сердца. Но для эффективного лечения невроза необходимо, чтобы человека понял, в какой стороне находится проблема, и научился противостоять различным негативным жизненным ситуациям.
Методы терапии
Когда установлены симптомы невроза сердца, можно начинать лечение. Изначально врач проводит консультацию с больным на успокаивающей, позитивной ноте. Специалисту необходимо спокойно выслушать пациента и дать ему возможность выговориться.
Врач предоставляет рекомендации по упорядочению образа жизни, режима питания. Обсуждается обстановка в семье и на работе. Медикаментозное лечение может быть назначено в соответствии с актуальным самочувствием, практически всегда оно направлено на снятие симптоматики. Такая терапия начинается с успокаивающих средств растительного происхождения.
Врач может направить в специализированную клинику психоневрологической направленности. В таких центрах есть отделения неврозов, где лечатся люди со сходными проблемами: страдающие от панических атака, мигрени и других психологических состояний.
Важный этап лечения — физиотерапия: электрофорез и электросон. При высокой возбудимости назначаются жемчужные и хвойные ванны, душ Шарко. При гипостенических симптомах показан циркулярный душ.
Ещё одно направление — работа над самосознанием. Помогут справиться с кардионеврозом аутогенные тренировки и глубокая релаксация. Как показывает практика, при умеренной степени болезни и высоком интеллекте у пациента даже без лекарств помогают: смена окружающей обстановки, коррекция режима, новые позитивные эмоции.
Медикаментозное лечение
Трудно назвать конкретный вид препаратов для терапии невроза сердца, ведь боли никак не связаны с истинными нарушениями в органах, поэтому больным «ничего не помогает». Терапия напрямую зависит от симптомов, но первые шаги должны быть направлены на ликвидацию психологической скованности и переживаний, тревожности, агрессивности и депрессивных состояний.
Чтобы купировать приступы кардионевроза, в традиционной медицине применяют:
- Антидепрессивные медикаменты: Имизин, Азафен, Грандаксин, Амитриптилин, Ниаламид.
- Адреноблокаторы: Тразикор, Анаприлин. Их назначают при наличии артериальной гипертензии и тахикардии используются.
- Легкие снотворные препараты типа Зопиклон можно применять при нарушениях сна, но не дольше, чем три недели подряд. Препараты этой группы вызывают привыкание.
Терапия с помощью народных средств
Лечение невроза сердца проводится также народными средствами. При условии, что их назначил врач.
Эффективны ванны с травами, обладающими успокаивающим и расслабляющим воздействием на организм — ромашка, душица, череда, хвоя. Чтобы продлить действие ванн можно выпивать стакан чистой воды с медом или отвары трав, перечисленных выше. Ванны лучше всего принимать перед сном.
Полезен в ваннах отвар шиповника, можжевельника и дягиля. Измельченные плоды растения следует залить кипятком в количестве 100 г сырья на два литра воды. Сырье варится около получаса, затем настаивается до полного остывания, процеживается и добавляется в ванну. Аналогично делается отвар с можжевеловыми ветками. Дягель готовится так: в три литра воды всыпается две щепотки корней растения в сухом виде, затем состав доводится до кипения и настаивается. Длительность процедуры в среднем составляет до 40 минут. Температура воды в ванной не должна быть более 38 градусов.
Если человек чувствует сильную слабость и мучается бессонницей, народная медицина рекомендует использовать целебный сбор, который включает в себя: мелиссу, корень аира, мяту, почки сосны, душицу, тысячелистник. По 20 г всех указанных компонентов нужно смешать, залить 10 г воды, после закипания состава продержать на плите еще 25 минут, затем отфильтровать и влить в ванну. Длительность приема лечебной ванны составляет четверть часа.
Отдельно используется трава пустырника. Для приготовления настоя нужно 4 столовых ложки травы залить стаканом кипятка, поставить на водяную баню и держать 15 минут. Когда сырье остынет, его следует отжать. Употреблять по половине стакана утром и вечером до приема еды.
Если недуг ничем не осложнен, можно пить боярышник. Соцветия травы в количестве трёх столовых ложки заливают водой и настаивают одну ночь. Утром состав нужно довести до кипения и продержать на медленном огне 6 минут, затем настоять средство час. Употреблять по утрам на голодный желудок, а также днем после принятия пищи. Разовая дозировка — 250 мл.
Для лечения различных неврозов всегда применяется валериана. Растение отличается выраженным успокаивающим эффектом и помогает при тахикардии, нервном возбуждении, учащенном сердцебиении. Для приготовления настоя измельчаются две столовых ложки сухих корней травы и заливаются 0,5 кипятка. Настой кипятится три минуты и настаивается 20 минут, после чего процеживается. Средство употребляется однократно в сутки по 100 мл.
С симптомами, свойственными невротическим расстройствам прекрасно может справиться мелисса. Следует взять 50 г травы и залить двумя стаканами кипятка. Через 20 минут процедить и пить по 100 мл вечером и утром. К мелиссе также добавляют 50 г мяты. Нужно в две большие ложки смеси добавить 0,5 мл кипятка, потом процедить и добавить немного меда. Настой пьется на протяжении дня маленькими глотками.
Меры профилактики
Как правило, врач определяет прогноз заболевания, как благоприятный. Если соблюдать все рекомендации, то человек полностью восстанавливается и остается трудоспособным.
Предотвращают кардионевроз:
- Общеукрепляющие процедуры: прогулки на свежем воздухе, спортивные упражнения.
- Физиотерапия.
- Изменение рациона питания и режима принятия пищи, насыщение организма витаминами и минералами.
- Баланс отдыха и работы, борьба с бессонницей.
- Стабилизация окружающих условий жизни: создание нормальной психологической обстановки на работе и дома.
- Ликвидация вредных привычек.
- Профилактические осмотры. Так можно обнаружить патологии, которые провоцируют формирование невроза сердца.
Люди, склонные к стрессам и неврозам, должны периодически посещать профильные курорты и санатории. Благодаря смене климата и обстановки улучшится психоэмоциональное состояние, будет снято напряжение и неприятные проявления со стороны сердца уйдут.

Как болит сердце?
Сердце расположено в грудной клетке, а если точнее, то в переднем средостении. Орган размещается центрально, однако из-за направленности его оси справа налево, принято говорить о левосторонней локализации. Сердечные боли преимущественно возникают в центральной части за грудиной, но могут иррадиировать в левую сторону верхней части туловища.
Единой характеристики кардиалгии не существует. Локализация и интенсивность болей могут отличаться у разных пациентов в силу индивидуального болевого порога, количества рецепторов определенных типов, наличия сопутствующих заболеваний. Однако общие параметры сердечной боли хорошо известны и на них ориентируются врачи при первичной диагностике заболеваний (перед назначением обследования).
Локализация боли
Кардиалгия обычно локализуется ближе к центральной и передней части груди с небольшим смещением влево. Боль может быть как точечной, так и возникать сразу в нескольких местах. Это зависит от особенностей топографии сердца и нервных окончаний у конкретного пациента. В случае аномального (зеркального) расположения органа боли будут локализоваться за грудиной со смещением вправо.
Иррадиация
Сердечные боли, локализованные в грудной клетке, часто отдают в другие части тела, например, в спину, лопатку, ключицу, плечо, шею, нижнюю челюсть.
Обычно кардиалгия иррадиирует в левую сторону. Однако возможна центральная локализация (боль ощущается в центре спины, распространяется по типу галстука, захватывая грудь, шею, челюсть, ощущается по внутренней стороне обеих рук, под грудью). В редких случаях боли могут определяться в правой половине грудной клетки.
Распространенность
Для ишемических и кардионеврологичсеких нарушений характерна концентрированность боли в одной или нескольких точках. Воспалительные процессы могут проявляться разлитыми и обширными болезненными ощущениями.
Характер болезненных ощущений
Боли в груди могут иметь колющий, режущий, ноющий, жгучий характер. Однако особенности дискомфорта нельзя расценивать в качестве специфического признака болезни сердца, поскольку аналогичные ощущения могут возникать при патологиях дыхательной или опорно-двигательной системы. Характер боли важен для кардиолога при составлении плана обследования пациента.
Продолжительность болей
Для ишемических болей характерны кратковременность и периодичность. Острые состояния могут провоцировать продолжительные боли от 30 минут до нескольких суток. Слабые, ноющие, постоянные боли сопровождают вялотекущие патологические процессы воспалительного, дистрофического, опухолевого характера.
Провокаторы болей
При сердечных патологиях прослеживается связь между воздействием внешних факторов и возникновением болевого синдрома. Симптомом больного сердца может быть дискомфорт в грудной клетке после физических нагрузок, стресса, чрезмерного напряжения.
Классическая клиника кардиалгии
- проявляется вовремя/после физической нагрузки или стрессовой ситуации;
- носит острый колющий, жгучий, режущий или давящий характер;
- сопровождается тревожностью, страхом, паникой, одышкой, головокружением;
- не ослабевает при изменении положения тела в пространстве;
- сопровождается сбоями сердечного ритма или нестабильностью артериального давления;
- локализуется за грудиной, смещена влево, иррадиирует в левую сторону туловища;
- купируется коронарорасширяющими средствами (нитроглицерин).
Особенности кардиалгии при различных заболеваниях
Болевой синдром может иметь некоторые особенности при различных патологических изменениях в сердце. Они позволяют не только вовремя распознать боль в сердце, но также предположить ее причину и предпринять нужные меры.
Инфаркт миокарда
Нарушения кровоснабжения сердечной мышцы могут привести к ее некрозу, то есть инфаркту миокарда. Проявлениями этого острого состояния являются:
- боль в груди, отдающая в левую руку, лопатку, область шеи, челюсть;
- острый жгучий характер ощущений;
- продолжительность болевого приступа более 30 минут;
- дополнительные симптомы (паника, тошнота, потливость, одышка);
- устойчивость к нитроглицерину.
В такой ситуации необходимо вызывать карету скорой помощи. Для стабилизации состояния пациента есть всего лишь 1-2 часа.
Стенокардия
Ишемические процессы сопровождаются интенсивной болью давящего характера, которая возникает после напряжения и сохраняется на протяжении 30 минут. Характерным признаком является быстрое исчезновение боли после приема нитроглицерина. Боль при стенокардии возникает и в покое.
Миокардит
Боли, вызванные воспалением сердечной мышцы, на начальных этапах проявляются периодическими ноющими ощущениями. По мере распространения воспалительного процесса приобретают постоянный, разлитой характер. Болевой синдром не купируется нитроглицерином.
Поражение клапанов
Боль может иметь различную локализацию в зависимости от степени и масштабов повреждения клапанного аппарата. Обычно тупая, ноющая, периодическая, сопровождается нарушениями сердечного ритма и давления, одышкой.
Кардиомиопатия
Нарушения трофики сердечной мышцы могут привести к органическим изменениям и дисфункции. Патология проявляется тянущими, сжимающими, ноющими болями без четкой локализации. Синдром не всегда купируется нитроглицерином.
Тромбоз легочной артерии
Тромбоэмболия легочной артерии или ее ветвей проявляется интенсивными колющими болями по левую сторону. Дискомфорт сопровождается нарушениями дыхания, снижением артериального давления, сердцебиением, возможно повышение температуры. Синдром устойчив к приему нитроглицерина.
Как отличить сердечную боль от невралгии?
Наиболее часто сердечную боль путают с проявлениями невралгии. Клиникой сердечной патологии может проявляться поражение межреберного нерва в результате развития остеохондроза грудного отдела позвоночника. Признаки нейропатической боли, следующие:
- четкая локализация;
- концентрированность неприятных ощущений;
- ноющий, колющий, стреляющий характер;
- длительность на протяжении нескольких дней;
- интенсивность, независящая от времени суток;
- усиление при ходьбе, скручивании, кашле, чихании, пальпации межреберных промежутков;
- отсутствие эффективности от нитроглицерина;
- необходимость поверхностно дышать;
- частая связь с переохлаждением;
- сопутствующие нарушения чувствительности кожи;
- уменьшение двигательной активности со стороны поражения.
Отличить невралгию и кардиалгию и понять, что болит именно сердце, можно по следующим признакам:
- трудности с определением локализации дискомфорта;
- жгучий или давящий характер;
- исчезновение или усиление боли, спустя некоторое время;
- отсутствие динамики при кашле, дыхании, движениях;
- эффективность купирования нитроглицерином (за исключением острой боли при инфаркте миокарда).
Чем отличаются боли в сердце от болей в желудке?
- локализация в верхней части живота, в зоне мечевидного отростка грудины;
- наличие связи с приемом пищи (иногда такой связи может не быть);
- облегчение состояния при приеме антацидных препаратов;
- наличие сопутствующей диспепсии (тошнота, тяжесть, метеоризм и пр.)
Путаница может возникнуть при наличии у пациента особенностей анатомии органов. Понять, что болит сердце, а не желудок, можно по специфическим признакам (миграция болей, чувствительность к нитроглицерину, нарушения кардиального ритма).
Когда нужно обратиться к врачу?
В случае, если боли в левой части груди беспокоят слабо, периодически, не ограничивают активность и не сопровождаются другими внешними признаками болезни сердца (одышка, аритмия, повышение артериального давления) стоит в плановом режиме посетить врача и исключить связь болевого синдрома с сердечно-сосудистой патологией. Промедление недопустимо в следующих ситуациях:
- характерная для инфаркта локализация и иррадиация болей;
- быстрое нарастание болевого синдрома;
- продолжительность неприятных ощущений более 30 минут;
- изменение характера боли на режущий, невыносимый;
- повторное возникновение;
- сопутствующие перепады артериального давления или обмороки.
Такие симптомы могут свидетельствовать об острой проблеме, поэтому следует незамедлительно вызывать скорую помощь.
Чем лечить боли в сердце?
В качестве экстренной помощи может использоваться сосудорасширяющее средство нитроглицерин (в форме таблеток или спрея) под контролем АД (обязательный контроль артериального давления). При применении этого препарата попутно отслеживают изменения болевого синдрома. Если приступ боли связан с нагрузкой или стрессовой ситуацией, допускается применение седативных средств. Другие препараты назначает врач после детального обследования пациента и постановки диагноза.
Профилактика сердечных болей
Предотвращать нужно не боль, а состояния, которые она сопровождает. Превентивные меры относительно заболеваний сердечно-сосудистой системы включают:
- отказ от вредных привычек;
- рационализацию режима дня, труда/отдыха;
- здоровое питание;
- умеренную физическую активность;
- контроль массы тела;
- своевременное лечение других заболеваний;
- повышение стрессоустойчивости.
К другим простым способам сохранить здоровье сердца относят положительные эмоции, наличие увлечений и оптимистический настрой.
В клинике «МедПросвет» можно получить консультацию квалифицированного кардиолога и пройти комплексное обследование для оценки состояния здоровья сердца.
Болевые ощущения в грудной клетке часто пугают людей, поскольку это сразу ассоциируется с проблемами с сердцем. Считается, что дискомфорт, болевые ощущения в левой части груди – это именно сердечные патологии. Давайте разберемся, каким симптомам стоит уделять внимание и когда обращаться к врачу за помощью.
Причины и виды боли в сердце
Нарушение в работе сердца может сопровождаться болезненными ощущениями. Если у Вас стали возникать такие симптомы, связанные с невозможностью сделать глубокий вдох, одышкой, слабостью после физических нагрузок, скачками артериального давления, нарушениями в сердечном ритме – это все указывает на проблемы с сердцем. Важно научиться различать их природу. Это может быть, как приобретенная, так и врожденная патология.
К врожденным патологиям относят пороки сердца, аритмию, пролапс сердечных клапанов.
Приобретенные, в свою очередь, можно разделить на:
- Сосудистые патологии: инфаркт, стенокардия, ишемия;
- Воспалительные процессы: миокардит, перикардит, эндокардит.
Резкая, но при этом, «давящая» боль в сердце – это признак стенокардии, которая может развиваться в ишемическую болезнь сердца. Она также ощущается в левой руке, плече и даже в челюсти. Интенсивность такой боли увеличивается при физических нагрузках. После отдыха и покоя она проходит без дополнительного вмешательства.
Острая, колющая боль, возникающая в левой верхней части туловища характеризует воспалительные процессы, которые связаны с перенесенными ранее вирусными и бактериальными инфекциями, дающими осложнение на сердце. Такой болью характеризуется миокардит или перикардит.
Аритмия характеризуется колющими спазмами в области сердца. Симптомы сопровождаются слабостью и головокружением, снижением артериального давления, неравномерностью сердечного ритма, тяжестью в грудной клетке.
В случае, когда человек ощущает сильную тянущую боль – речь идет о спазме сердечной мышцы. Боль может охватывать шею и челюсть, сопровождаясь общей слабостью, тошнотой и рвотой.
У подростков из-за нервного перенапряжения может возникать чувство жжения в области сердца. Так проявляется кардиалгия. При попытке прощупать межреберное пространство – боль усиливается.
В случае, когда боль ощущается после сильных физических нагрузок – это признак проблем в работе сердечно-сосудистой системы.
Наиболее опасным является инфаркт миокарда. Он характеризуется опоясывающей болью в левой части груди, переходящей на левую руку и шею, а иногда и на ногу. Одновременно с этим, ощущается слабость, нехватка воздуха, тошнота. Может повышаться температура тела, а также человек начинает обильно потеть.
Как отличить боль в сердце от других болей
Боли в области грудной клетки ассоциируются с болями в сердце. Но это не всегда так. Существует множество заболеваний, которые могут провоцировать дискомфорт в груди.
- Патологические состояния позвоночника: остеохондроз, сколиоз, невралгия. Они характеризуются острой, колющей болью, которая усиливается при кашле, резких движениях, попытках глубоко вдохнуть. Дискомфорт ощущается не только в левой части, а во всей спине.
- Заболевания легких: пневмония, плеврит. Боли в грудной клетке при вдохах и кашле, одышка – это симптомы пневмонии. Если болит и покалывает спереди или сбоку, при вдохе, кашле и наклоне неприятные ощущения усиливаются – это один из признаков плеврита.
- Болезни желудочно-кишечного тракта: язва желудка, грыжа пищевода, острый панкреатит, дискинезия желчного пузыря. Поражение пищевода или верхнего отдела желудка сопровождается длительной ноющей болью, тошнотой и изжогой. Эти симптомы никоим образом не связаны с физическими нагрузками, что и отличает их от боли в сердце. Они больше зависят от периодов приема пищи и качества употребляемых продуктов.
- Психологические проблемы: кардионевроз, стресс, панические атаки, хронические перегрузки. Резкие скачки давления (как в сторону снижения, так и повышения), учащенное сердцебиение, одышка, головокружение, холодный липкий пот, боль в грудной клетке – все эти симптомы в комплексе указывают на психологическую природу боли. Если дать человеку успокоиться, прийти в себя, то дискомфорт в груди пройдет без оказания медицинской помощи.
Важно понимать, что если боль резкая, но продолжается длительный период времени, часто с нарастающей амплитудой, характеризуется усилением при физической нагрузке – это указывает на кардиологические проблемы.
Симптомы боли в сердце
- внезапная давящая, жгущая, ломящая боль в грудной клетке, которая длится более 5 минут;
- боль в левой стороне туловища (район плеча, шея, нижняя челюсть, левая рука);
- одышка, тошнота, слабость, головокружение, учащенное сердцебиение, нехватка воздуха, слабость.
Все эти симптомы могут проявляться после физической или психоэмоциональной нагрузки.
Важно помнить, что боль в области сердца не всегда связана именно с сердечной патологией. Для постановки точного диагноза важно пройти комплексное обследование и проконсультироваться с врачом.
Что не надо делать при болях в сердце
В случае, когда ощущается дискомфорт или боль в районе грудной клетки ни в коем случае нельзя паниковать и начинать пить всевозможные лекарства, которые посоветовали знакомые или о которых Вы прочли в интернете. Любая самодеятельность в данном вопросе может привести к негативным последствиям.
Ни в коем случае нельзя прикладывать к сердцу холод – произойдет сужение сосудов, и это может спровоцировать инфаркт.
Если Вы относитесь к группе риска (в роду были люди, страдающие сердечно-сосудистыми заболеваниями, у Вас случаются скачки давления, Вы страдаете ожирением, отечностью или имеете врожденные проблемы с сердцем), то ни в коем случае не нужно терять время, ожидая, что симптомы пройдут сами собой. Важно на них реагировать, проходить комплексное обследование и, после консультации кардиолога, придерживаться всех его рекомендаций, менять образ жизни.
Первая помощь при болях
При сердечных болях необходимо, в первую очередь, успокоиться. В состоянии покоя сердце потребляет меньшее количество кислорода, как следствие, если произошло повреждение сердечной мышцы, будет меньшая вероятность серьезных последствий.
Важно прекратить провоцирующую нагрузку – присесть, если находитесь в движении, покинуть душное помещение или обеспечить приток свежего воздуха. Чтобы облегчить дыхание, стоит расстегнуть пуговицы на рубашке, ослабить ремень на поясе.
Попытаться сделать глубокий вдох или прокашляться. Таким образом, увеличится давление на сердце, а это улучшит его работу.
Положить под язык одну таблетку нитроглицерина (0,5мг). Если боль не пройдет в течении 5-7 минут, положить под язык еще одну таблетку и обратиться за экстренной помощью.
Если давление пониженное, отмечается нарушение координации движений и речи, то нитроглицерин принимать нельзя.
Когда следует вызвать врача
Любая сердечная боль, которая не прекращается длительный период времени, требует незамедлительного обращения за врачебной помощью.
При наличии в анамнезе проблем с сердцем также важно вызывать врача.
Необходимо, чтобы человек все это время находился в состоянии покоя, не ходил, не курил. Можно предложить ему выпить чашку теплого сладкого чая.
После консультации профильного специалиста, необходимо придерживаться его рекомендаций и принимать все назначенные препараты.
Когда надо вызвать неотложную медицинскую помощь
В случае, когда принятые ранее меры не помогают, важно обратиться за экстренной помощью. Необходимо сделать это как можно скорее, ведь вовремя оказанная помощь может спасти человеку жизнь.
Звонить в скорую помощь стоит в случае, если потерпевший пожаловался на боль в сердце и потерял сознание. Нарушение сердечного ритма, скачки артериального давления, невозможность полноценно вдохнуть – это все признаки, которые требуют безотлагательного участия медиков.
До их приезда ни в коем случае нельзя выбрасывать коробки из-под лекарств, которые принимал больной, чтобы обеспечить понимание ситуации медиками.
Почему может болеть в области сердца
Итак, боль в области сердца – это не всегда проблемы с самим сердцем. Это может быть заболевание позвоночника, ребер, легких, органов брюшной полости, растяжение мышц. Важно четко определить природу этой боли. Но ни в коем случае не стоит заниматься самостоятельной диагностикой и самолечением – это должен делать врач, который, после комплекса анализов и диагностических процедур, назначит лечение, выходя из индивидуальной ситуации пациента.
- Сдавливающая. Самый распространенный тип грудной боли. В подавляющем большинстве случаев возникает на фоне нарушений работы сердечной мышцы, клапанов, при поражении коронарных артерий, ИБС, стенокардии. Симптомы проявляются при усилении нагрузок.
- Тянущая. Требующая немедленной реакции. Возможная причина — нарушение питания тканей на фоне инфаркта. Такая же боль может возникать при онкологии грудных желез.
- Покалывающая. Не самый распространенный вид боли, может наблюдаться при ИБС и остеохондрозе.
- Ноющая боль. Может указывать как на проблемы с сердцем, так и заболевания верхних отделов позвоночника или болезни органов пищеварения. Такая боль нередко наблюдается на фоне кардионевроза, вызванного психотравмирующей ситуацией. Ныть в груди может и при гормональных перестройках. Единственное, что можно сделать при ноющей боли в сердце — пройти обследование, причем чаще всего с привлечением не только кардиолога, но и других специалистов.
- Тупая. Возникает во время приступа и при различных травматических повреждениях грудной клетки.
- Тяжесть в груди со спазмами. Обычно указывает на аритмию. Дополнительно нарушается сердечный ритм, падает кровяное давление.
- Жгучая. Может указывать на миокардит, перикардит.
- Острая. Свидетельствует о развитии серьезной сердечной патологии. Единственный совет, что делать, если сильно болит сердце — немедленно обратиться к врачу.
- Внезапная. Резкое начало может указывать на стенокардию, предынфарктное состояние. При расслоении аорты боль отдает в горло, может распространиться ниже диафрагмы.
- Стреляющая. Указывает на невралгию.
- Под сердцем. Чаще всего связана с гастроэнтерологическими проблемами.
- С отдачей. Указывает на ухудшение течения ССЗ, нарастание ишемии.
На сердечно-сосудистые заболевания могут указывать другие признаки, которые нередко проявляются еще до болевого синдрома. Необходимо обращать внимание на умеренную отечность, непереносимость физнагрузок, ночную задержку дыхания, диспноэ, утомляемость, потерю сознания.
Что делать при боли в сердце: причины
В 70% случаев боль в районе сердца вызвана сердечно-сосудистыми патологиями, но может наблюдаться и на фоне других заболеваний. В таком случае нужно обращать внимание на дополнительные симптомы.
Заболевания ЖКТ
При ССЗ симптомы обычно проявляются после ходьбы, бега, стресса. При болезнях желудка — после еды.
Симптомы болезней ЖКТ:
- Отрыжка.
- Ноющие боли в верхней части живота, в зоне сердца.
- Вздутие, диарея, запоры.
- Изжога.
Болезни органов дыхания
Некоторые болезни легких могут вызывать симптомы, схожие с признаками ССЗ. Причина может быть как в астме, так и в онкологии.
Симптомы болезней легких:
- Боль во всей грудной клетке.
- Усиление симптомов при вдохе.
- Покалывание.
- Болезненность при кашле.
Болезни позвоночника и невралгия
Межреберная невралгия и остеохондроз могут вызывать симптомы, схожие с проявлениями кардиологических патологий.
Симптомы:
- Простреливающий характер болей, как от электрических ударов.
- Усиление болей в движении.
- Поверхностное дыхание.
- Боль при изменении положения, повороте шеи.
Многие люди испытывают боли в груди необязательно по причине какой-либо сердечной болезни. Часто это происходит из-за другого недуга. Если болит сердце, это может быть вызвано заболеваниями опорно-двигательного аппарата, дыхательными, пищеварительными и иными болезнями. Однако, поставить точный диагноз может лишь врач, проведя обследование больного.
Но любой человек, у которого наблюдались подобные признаки, должен понимать, если болит сердце что делать и как распознать, что это действительно сердечный недуг. Это необходимо знать, чтобы при некоторых серьезных патологиях своевременно обратиться к специалисту. Признаки недуга могут отличаться, обязательно нужно научиться распознавать их. Самое основное — следует различать сердечные и несердечные боли. С этой целью нужно знать, какова длительность, интенсивность приступа. Помимо этого, желательно иметь сведения о других заболеваниях, симптомы которых аналогичны сердечным.
Первые симптомы сердечного приступа
Дискомфортные ощущения в груди могут появится по различным причинам. Чтобы понять, что болит сердце, желательно узнать несколько характерных симптомов. Далеко не всегда приступы сопровождаются неприятными ощущениями. Одновременно с этим люди с другими недугами сетуют на то, что им тяжело дышать, болит в левой части груди. Но все это не является следствием кардиологических болезней.
Самые ранние признаки, которые говорят о том, что работа мотора человеческого организма нарушена, чаще всего появляются на несколько месяцев, а то и лет до первого приступа. Поэтому каждый должен знать, как и где болит сердце. Ранние признаки болезни, которые должны насторожить, таковы:
- Болезненные ощущения за ребрами. Они отдают в спину, руку, шею, зубы. Чаще всего затронута левая сторона. Одновременно с тем бывает одышка, тошнота, повышенная потливость.
- Дискомфорт после физической активности, стрессов, который исчезает после отдыха либо таблетки нитроглицерина.
- Одышка появляется даже при умеренной нагрузке, несложной работе, во время еды и даже в лежачем положении. Перед началом приступа пациент может сидя спать или страдать от бессонницы.
- Сильная усталость от привычных дел может начаться задолго до первого приступа.
- У представителей сильного пола иногда развивается эректильная дисфункция за нескольких лет до постановки диагноза ИБС.
- Отечность. Этот симптом считается самым основным свидетельством нарушений сердечной работы. Сначала отеки практически незаметны, со временем становятся больше. Это заметно, когда человек снимает обувь или кольца с пальцев. Если наблюдаются отеки, следует обратиться к специалисту и пройти обследование.
- Остановка дыхания во время ночного сна, а также храп. Эти признаки свидетельствуют о предрасположенности к приступу сердечной болезни.
Признаки коронарных заболеваний
1. Инфаркт миокарда
Сердечные приступы протекать могут по-разному и то, как болит сердце, симптомы у женщин и мужчин в разных ситуациях моет быть различным. В случае инфаркта миокарда все происходит приблизительно так:
- Появляется чувство тяжести, болит в центральной части груди, руке.
- Дискомфорт распространяется на левую руку, шею, горло, нижнюю челюсть.
- Кружится голова, появляется потливость, кожа бледнее, тошнит.
- В животе возникает чувство тяжести, в груди жжет.
- Тревожное состояние, слабость.
- Учащенный пульс.
Течение инфаркта может быть иным. Признаки иногда совсем отсутствуют. Иногда больной говорит, что испытывает дискомфорт в груди, иногда подобные симптомы отсутствуют и процесс может протекать безболезненно. Признаки обширного инфаркта: одышка, синева губ, и т.д. очень похожи на симптомы острой сердечной недостаточности.
Продолжительность подобного приступа приблизительно тридцать минут. Нитроглицерин не помогает совсем.
2. Ишемия
Основное проявление ИБС — приступы стенокардии. При этом происходят боли в сердце, симптомы у женщин и мужчин одинаковы. Среди них:
- учащенное сердцебиение;
- одышка;
- нарушения работы сердца;
- непостоянный пульс;
- кружится голова, тошнит;
- слабость, потливость.
При ишемической болезни пациенты говорят о том, у них жжет, давит в груди. Возникает чувство переполнения. Часто неприятные ощущения передаются в руку, шею, горло. Чаще всего наблюдаются при физической активности, стрессе и прекращаются, когда человек остается в покое.
При стенокардии покоя боли в сердце, причины которых различны, появляются в любое время, даже ночью. Подобная форма считается неблагоприятной.
Воспалительные сердечные заболевания
1. Перикардит
Перикардит — воспаление наружной сердечной оболочки, основным симптомом которого является тупая боль в области сердца. Болит обычно в центре груди, в некоторых случаях отдает в руку, спину, шею. При глотании, кашле и т.д. дискомфорт усиливается. В положении лежа становится хуже, сидя — лучше. Хотя характер болезненности обычно тупой и ноющий, в некоторых случаях она бывает острой. Перикардит также характерен учащенным сердцебиением.
2. Миокардит
Воспаление миокарда — одна из причин, почему болит сердце, на это жалуется примерно 90 процентов людей. Ее форма может быть различной, она появляется вне зависимости от физических нагрузок, но через некоторое время после этого может стать сильнее. Нитроглицерин не помогает.
Заболевания клапанов сердца
Если в наличии болезнь клапанов, о ее серьезности невозможно судить по симптомам. Пациент может ни на что не жаловаться и при этом находиться в тяжелом состоянии. Основные симптомы:
- Одышка, которая наблюдается не только при высокой нагрузке, но даже во время самых привычных дел и в лежачем положении;
- Дискомфортные ощущения в груди при нагрузке, дыхание на холодном воздухе;
- Слабость, головокружение;
- Нарушение сердечного ритма. Это, в частности, неравномерный пульс, частое сердцебиение, нарушения в работе сердца.
Подобная патология нередко приводит к сердечной недостаточности. Тогда появляются следующие симптомы: отекают ноги, вздувается жиаот, увеличивается масса тела.
Кардиомиопатия
Почти все люди, у которых есть такая патология, жалуются на болезненные ощущения. С развитием заболевания то, как болит сердце, симптомы меняются. В первое время боль длительная, не зависит от физической активности, нитроглицерин не помогает. Чувствуется в различных местах. Далее она носит спонтанный либо приступообразный характер после нагрузки и чаще всего проходит после приема таблетки нитроглицерина. Ее характер бывает различным, локализация у нее точная, но иногда она распространяется по большой площади. Нитроглицерин помогает не всегда.
Аритмия
Отмечается несколько видов аритмий. Для них характерны изменения сердечного ритма. Есть несколько разновидностей недугов, при которых отмечаются сердечные боли, отдающие в левую руку.
Сердечные пороки
Эти заболевания могут быть приобретенными или унаследованными. Долгое время они могут никак о себе не говорить. Иногда болит сердце, что делать, должен подсказать врач. Такая боль обычно носит ноющий, режущий или колющий характер. Сопровождается повышенным давлением.
Пролапс митрального клапана
Ноющие или давящие болевые ощущения, появляющиеся слева, не вызываются физической активностью. Они не прекращаются после приема нитроглицерина. Помимо того, утром и вечером могут отмечаться головокружения, учащенное сердцебиение, болеть голова. Возможна одышка, предобморочное состояние.
Стеноз аорты
При подобном заболевании наблюдается давящее ощущение в груди. Отмечается сильное сердцебиение, слабость, утомляемость, одышка при физической активности. Со временем добавляется одышка во время ночного сна, головокружения. Если внезапно изменить положение тела, может случиться обморок. Возможны приступы астмы и стенокардии.
Тромбоэмболия артерии легкого
Это весьма серьезное состояние, при которой нужна неотложная помощь. Первый признак заболевания — колющая боль в области сердца, которая становится сильнее при вдохе и не отдается в другие места. У пациента синеет кожа, снижается АД, появляется одышка, учащенное сердцебиение. Нитроглицерин не действует.
Патологии аорты
Внезапные, очень сильные болевые распирающие ощущения в груди становятся следствием расслоения аорты. Они иногда столь мучительны, что человек может потерять сознание. Больной нуждается в неотложной медицинской помощи.
Если имеется аневризма аорты, наблюдается ноющая или пульсирующая боль в сердце, что делать должен решить специалист. Если происходит разрыв аневризмы, боль становится невыносимой. Если не принять мер, может случиться летальный исход.
Несердечные заболевания
1). Межреберная невралгия. Многие люди, ощущающие подобную боль в области сердца, принимают ее за сердечную. Однако, в действительности они отличаются. При невралгии болевые ощущения носят острый, колющий характер. Они усиливаются при кашле, глубоком дыхании, резких поворотах тела и т.д. Это может довольно скоро пройти, иногда боль длится несколько часов. Пациент может точно определить место неприятных ощущений, оно расположено между правыми ребрами. В случае стенокардии человек испытывает жгучее, ломящее чувство, которое не проходит при изменении положения туловища. Точного места определить невозможно.
2). Остеохондроз. Это заболевание достаточно прост принять за стенокардию. Человек уверен, что у него болит сердце, симптомы следующие: происходит онемение левой руки, при движении становится больнее. Особенно все это похоже на стенокардию, когда приступ случается во время ночного сна. Основное отличие — нитроглицерин не действует.
3). Болезни ЦНС. В подобной ситуации пациенты нередко обращаются с жалобами. Однако, симптомы бывают различными. Это может быть регулярная, кратковременная, острая или ноющая боль в области сердца. Неврозы, как правило, характеризуются разнообразными вегетативными нарушениями. Человек может испытывать тревожное чувство, у него появляется бессонница или, напротив, повышенная сонливость. Руки мерзнут или холодеют, начинает болеть голова, многое другое. Часто пациенты, страдающие неврозами, обращаются с жалобами, рассказывая о многочисленных симптомах, которых в действительности не испытывают. А «сердечники» весьма сдержанно делятся своими ощущениями. Иногда сложно понять, что у больного — ИБС или кардионевроз, так как кардиограмма изменений не показывает.
4). Нарушения функционирования желудочно-кишечного тракта. Однако, в данном случае боли в сердце симптомы имеют несколько иные. Они продолжаются дольше, при этом человека тошнит, рвет, у него появляется изжога. Интенсивность обусловлена приемом еды. Нередко симптомы острого панкреатита схожи с инфарктом миокарда. Иногда обострения заболеваний желчного пузыря отдают в левую половину груди и создается впечатление, что боли в сердце. Чтобы понять, в чем проблема, следует принять спазмолитики. Если наступило облегчение, значит у больного есть заболевания ЖКТ.
5). Легочные болезни. Болевые ощущения, похожие на сердечные, иногда появляются при воспалении легких. Такое может быть и при плеврите. Но в этом случае боль острая, усиливающаяся при вдохах и кашле.
Что предпринять?
Каждый человек, почувствовавший в груди болезненные ощущения, думает, что ему далее делать. Если есть предположения, что болит сердце, нужно предпринимать неотложные меры. Ведь причина может быть серьезной, в частности инфаркт миокарда или приступ стенокардии. Поэтому делать нужно следующее:
- Следует успокоиться и сесть. Стрессовое состояние лишь ухудшит положение.
- Нужно постараться принять другое положение. Если после этого наступает облегчение, есть вероятность того, что причина в другом. Если же болезненные ощущения увеличиваются, появляется давящая боль в области сердца, есть риск того, что это стенокардия.
- Рекомендуется открыть доступ свежему воздуху и отворить окно.
- Чтобы дыхание не было стеснено, нужно сделать одежду свободнее, расстегнуть воротник
- При подозрении на стенокардию нужно взять таблетку нитроглицерина и положить ее под язык. Если в течение четверти часа облегчение не пришло, нужно взять еще одну таблетку. Следует позвонить и вызвать неотложную помощь. При инфаркте лекарство не действует.
В заключение
Если даже боль в области сердца, причины которой должен установить специалист, прошла, нужно в ближайшее время сходить в больницу и обследоваться. Самолечение недопустимо.
В Нижнем Новгороде вы можете пройти профилактическое обследование в Клинической больнице “РЖД-Медицина”, где работают профессионалы своего дела.
Колющая боль в области сердца – неприятный симптом, который пугает пожилых и молодых. Колоть в груди может не только у пожилых людей, но и в среднем возрасте и даже у молодых девушек, здоровых парней и даже у детей. Почувствовав покалывание в левой части груди, перестаньте паниковать. Не нужно сразу пить нитроглицерин, если вы не страдаете хроническими заболеваниями сердца и ваш лечащий врач-кардиолог не дал такие рекомендации. Колющая боль обычно быстро проходит. Одиночные случаи могут быть вызваны безобидными физиологическими причинами, не требующими лечения. Но если приступы периодически повторяются, нужно обсудить это с терапевтом, который направит на ЭКГ или назначит другие обследования.
Не всегда болевые ощущения в левой части груди связаны с заболеваниями сердца. Они могут быть симптомами невралгии, панической атаки, заболеваний позвоночника, желудка. Слева в груди может ощущаться легкий дискомфорт или сильная боль и при воспалении легких, туберкулезе, патологиях эндокринной системы. Нельзя принимать препараты, регулирующие работу сердечно-сосудистой системы без назначения врача.
Какими могут быть боли в сердце?
При первичной диагностике врач просит пациента рассказать, какую боль, и в какой области он ощущает. Но многие затрудняются это сделать. Чтобы врач мог поставить правильный диагноз, нужно четко описать ощущения.
Боль в груди может быть:
- ангинозная – давящая, усиливается при физических нагрузках, когда человек сильно волнуется, уменьшается или проходит после приема нитроглицерина;
- инфарктная – колющая, острая, сопровождается нарушением дыхания;
- кардиологическая – болевые ощущения, которые возникают при заболеваниях сердца и других органов, покалывание быстро проходит, но может начинаться или усиливаться при ходьбе, физических нагрузках, при глубоком вдохе.
Описывая болевые ощущения в области груди, укажите, где они ощущаются (справа, в центре, слева), насколько они резкие, интенсивные, как долго длятся, как часто возникают и при каких обстоятельствах, появляется ли отдышка, учащенное сердцебиение.
Внесердечные причины возникновения боли
Если у вас колет в груди, это не обязательно стенокардия или инфаркт. Болевые ощущения смогут возникать в боку, в спине, в желудке, в правой стороне груди, но ощущаться в районе сердца. Это бывает при заболеваниях позвоночника, эндокринной системы, межреберной невралгии, язве желудка, вегетативной дисфункции.
Чтобы поставить правильный диагноз, нужны консультации врачей разных специальностей: гастроэнтеролога, эндокринолога, невропатолога, ультразвуковое обследование, сдача анализов. Чем точней вы опишите симптомы, тем больше шансов, выявить заболевание в начале, на ранних стадиях. Даже если вы обследовались у кардиолога, и он не выявил нарушений в работе сердечно-сосудистой системы, нужно установить причины колющей боли в груди, особенно если она часто беспокоит вас.
Межреберная невралгия, остеохондроз
Острые, режущие болевые ощущения возникают при межреберной невралгии. Если они локализованы между ребрами с левой стороны, кажется, что болит в груди. Иногда такие ощущения возникают и при межреберной невралгии справа. Боль усиливается при ходьбе, попытках глубоко вдохнуть, при прикосновениях к ребрам. Может появиться сердцебиение, выделиться холодный пот – это реакция организма на сильный болевой симптом. Пить нитроглицерин или другие препараты, стимулирующие работу сердечно-сосудистой системы бесполезно, нужны обезболивающие препараты, мази или трансдермальный пластырь.
При остеохондрозе, грыже межпозвонковых дисков, происходит сдавливание нервных корешков. Болевой импульс распространяется и чувствуется в районе груди. Трудно оценить, где чувствуешь боль – в правой ли левой части. Приступы часто возникают в ночное время. Принимать препараты без назначения врача нельзя, нужно обследование и комплексная терапия, включающая лечебную физкультуру, массаж.
Заболевания органов пищеварения
Причиной давящей боли в области сердца могут стать нарушения в работе пищеварительной системы. При вздутии живота поднимается диафрагма, и положение сердца изменяется, что вызывает дискомфорт. Он может возникать периодически после переедания, употребления капусты, бобовых и другой пищи, провоцирующей образование газов. Исключите такие ситуации.
При язвенной болезни, гастрите увеличивается секреторная функция желудка, что может провоцировать болезненные ощущения над ним, в районе груди. Они острые, резкие, жгущие, пульсирующие. Чаще появляются после приема пищи. Не зависят от усиления двигательной активности. Нужно выявить и устранить причину болей, пить лекарства, нормализующие работу пищеварительной системы, перестать есть запрещенные гастроэнтерологом продукты. Нельзя принимать препараты от сердца, не разобравшись, почему оно болит. В экстренном случае лучше позвонить врачу и спросить, что делать, а не заниматься самолечением.
Эндокринные нарушения
Колоть в груди может при нарушениях работы эндокринной системы. Когда уровень вырабатываемых щитовидной железой, надпочечниками резко изменяется или постоянно снижен (повышен) может учащаться пульс, усиливаться потоотделение. В груди может попеременно болеть справа или слева, либо только с одной стороны. Симптомы похожи на стенокардию, но при анализах крови и мочи врач выявит сбои и даст направление к эндокринологу. Нужно сделать все рекомендованные исследования, чтобы установить, чем вызвано нарушение.
У девушек при начале менструаций, беременных женщин, в период климакса может происходить гормональная перестройка организма. Уровень многих гормонов меняется, скачет настроение, возникает раздражение, стресс. Иногда достаточно выпить настойку пустырника, валерианы, а некоторым нужно лечение более сильными препаратами.
Неврозы
Резкая или тупая, возникающая периодически или ощущающаяся постоянно боль в груди может быть одним из симптомов невроза. При расстройствах нервной системы может возникать апатия или агрессия, подавленное настроение. Симптомы не связаны между собой, что затрудняет диагностику. У некоторых уколы в груди появляются при быстрой ходьбе, и усиливаются при физических нагрузках, другим, наоборот, становится легче, если немного пробежаться или заняться физическим трудом. Пациент удивляется, почему кардиограмма не показывает нарушений, если он постоянно чувствует дискомфорт. Помочь ему может невролог. Нужно сделать рекомендуемые исследования, принимать назначенные препараты, соблюдать режим дня, работать с психологом.
Неврозы с жалобами на давящее чувство или резкие уколы в груди диагностируются не только у пожилых женщин, но и у юных девушек, молодых парней, у детей.
Сердечные причины боли
При болезненных ощущениях в груди пациенту делают кардиограмму. Иногда ее достаточно, чтобы понять, почему болит сердце. Но кардиолог может назначить дополнительные исследования, чтобы оценить уровень патологических изменений, их локализацию.
Колющие боли в сердце сопровождают приступы стенокардии и сигнализируют о развитии острой стадии ишемической болезни – инфаркте миокарда. Они также могут возникать:
- при воспалительных процессах в сердечной мышце или наружной оболочке (перикардите);
- при расстройстве сердечного ритма – оно может свидетельствовать о начале опасного заболевания или быть особенностью организма, не несущей угрозы здоровью;
- при ишемической болезни – колет очень сильно, боль невозможно терпеть, как только начинается приступ, нужно сразу же выпить назначенный врачом препарат;
- при дистрофических изменениях – нужно сделать дополнительные исследования, которые покажут, как сильно разрушены мышечные ткани;
- при пороках клапанов – врожденных или приобретенных.
Сопутствующие симптомы
Колющая боль в сердце, возникающая при заболеваниях сердечно-сосудистой системы, сопровождается изменением цвета кожи (покраснение, кровь приливает к лицу, шее, или бледность, синюшный оттенок, вызванный недостатком кислорода). Давление у пациента может быть высоким или низким. Возможен озноб или жар, изменение частоты пульса, обморок.
О проблемах с сердцем свидетельствуют симптомы, проявляющиеся независимо от болей в груди: отдышка, отеки рук и ног, быстрая утомляемость, низкая работоспособность, слабость. При их появлении нужно делать кардиограмму – они могут быть вызваны нарастающей сердечной недостаточностью.
Что делать, если колет сердце
Если вы почувствовали колющую боль в груди, сохраняйте спокойствие. Если болит не очень сильно, оцените боль. Запомните ее продолжительность, особенности (давящая, режущая, непрерывная или пульсирующая). Попробуйте глубоко вдохнуть, провести пальпацию груди и ребер с левой и правой стороны. Измерьте давление. Если вы гипертоник, и оно повышено – примите рекомендованный врачом препарат для его контроля. При низком давлении нужно лечь и позвонить врачу, подробно описав симптомы. Если оно немного выше или ниже нормы, запишите показания, чтобы рассказать врачу на приеме.
Когда боль в груди возникает при физических нагрузках – сразу же перестаньте работать, тренироваться, восстановите дыхание, выпейте немного воды и отдохните в прохладном помещении или на свежем воздухе в тени.
Пациентам, которым поставлен диагноз стенокардия, аритмия, ишемическая болезнь, нужно принять нитроглицерин или другой препарат, рекомендованный кардиологом.
Если болевые ощущения интенсивные, не проходят больше 5 минут, появилась отдышка, нарушение ритма сердечных сокращений, нужно вызывать скорую помощь.