Задания
Версия для печати и копирования в MS Word
Задания Д18 № 11720
При появлении на коже сыпи необходимо
1) выпить антибиотик
2) обратиться к врачу
3) мазать высыпания раствором бриллиантового зелёного (зелёнкой)
4) пропить курс гормональных препаратов
Спрятать пояснение
Пояснение.
Самолечением заниматься нельзя. Сыпь может быть вызвана разными причинами, разобраться в которых могут только врачи.
Раздел кодификатора ФИПИ: 5.6 Личная и общественная гигиена, здоровый образ жизни
Спрятать пояснение
·
·
Сообщить об ошибке · Помощь
Сыпью называются множественные изменения на коже и слизистых: элементы, отличающиеся от нормальной кожи по цвету, текстуре и внешнему виду. Высыпания могут быть на животе, груди, лице, руках, ногах. Пациенты описывают высыпания как пятна, покраснения, прыщики, пупырышки, мурашки, пузырьки, волдыри, гнойнички, комариные укусы и т.п. Вид сыпи иногда может указывать на заболевание, но ставить себе диагноз по внешнему виду высыпаний нельзя, необходимо обратиться к врачу.
Как выглядит сыпь (виды сыпи)
Наиболее часто сыпь на коже образуют следующие элементы:
- пятна. Пятно – это покрасневший участок, не выступающий над уровнем окружающей его кожи. Покраснение связано с избыточным приливом крови. При надавливании на него пальцем пятно исчезает, а после прекращения давления появляется снова;
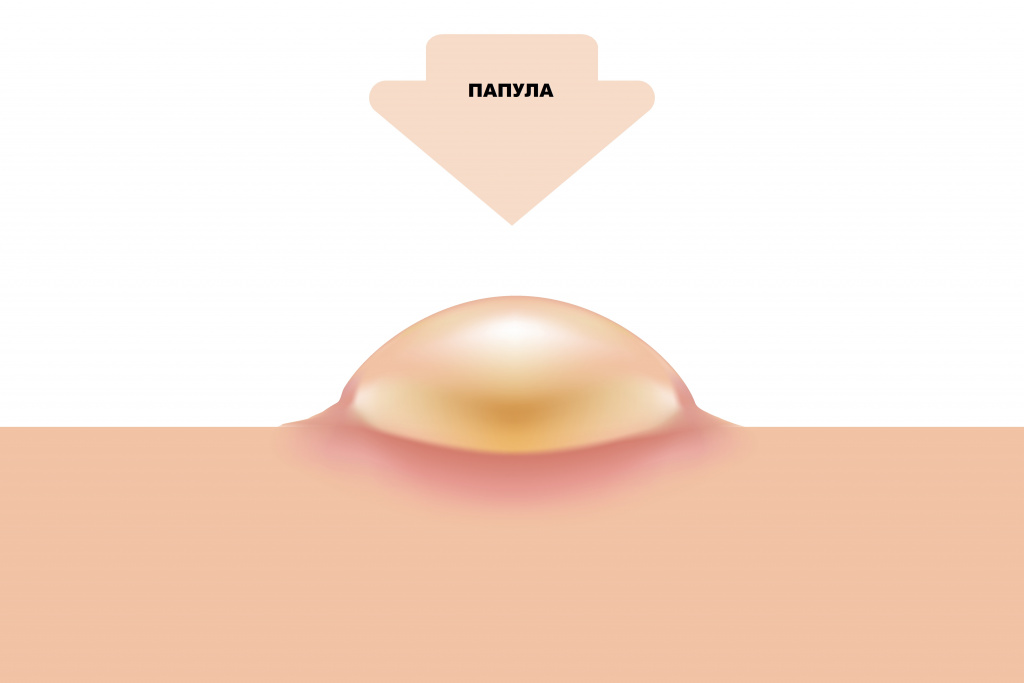
- узелки (папулы) – уплотненные участки, немного выступающие над уровнем кожи. Чаще всего папулы бывают округлыми или конической формы. Папулы могут сливаться между собой, образуя бляшки, иногда достаточно большие по площади (например, величиной с ладонь). При надавливании папула также теряет свою окраску;
- пузырьки (везикулы). Пузырёк – это элемент, как правило, округлой формы, возвышающийся над уровнем кожи и представляющий собой полость, заполненную прозрачной, мутной или кровянистой жидкостью;
- гнойнички (пустулы). Пустула – это пузырёк с гнойным содержимым. Кожа у основания пустулы также может быть затронута воспалением;
- волдыри – бесполостные элементы круглой или овальной формы, немного возвышающиеся над уровнем кожи, возникающие в результате ограниченного и остро протекающего отека.
Вышеперечисленные элементы называются первичными, поскольку возникают на чистой коже.
В процессе болезни на месте сыпи появляются и вторичные элементы:
- участки гиперпигментации или депигментации (кожа теряет свою естественную окраску, становясь либо темнее, либо обесцвечиваясь);
- шелушения (образуются чешуйки – частицы отмирающего верхнего слоя кожи);
- эрозии (поверхностное повреждение кожи, возникающее в результате вскрытия пузырька и гнойничка). В тяжелых случаях могут возникнуть язвы – нарушение целостности кожи, захватывающие все слои кожи – до подкожной жировой клетчатки;
- при расчесах – ссадины, как поверхностные, так и глубокие;
- корка (образуется в результате высыхания отделений мокнущей поверхности – например, на месте лопнувших пузырьки, гнойничков, а также язв и эрозий);
- участки лихенификации (уплотнения кожи с усилением её рисунка) и др.
Сыпь при инфекционных заболеваниях
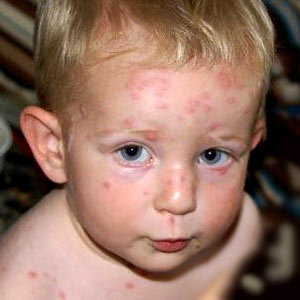
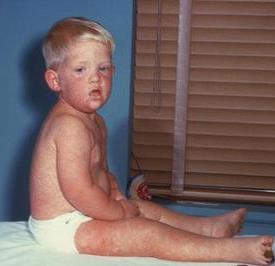
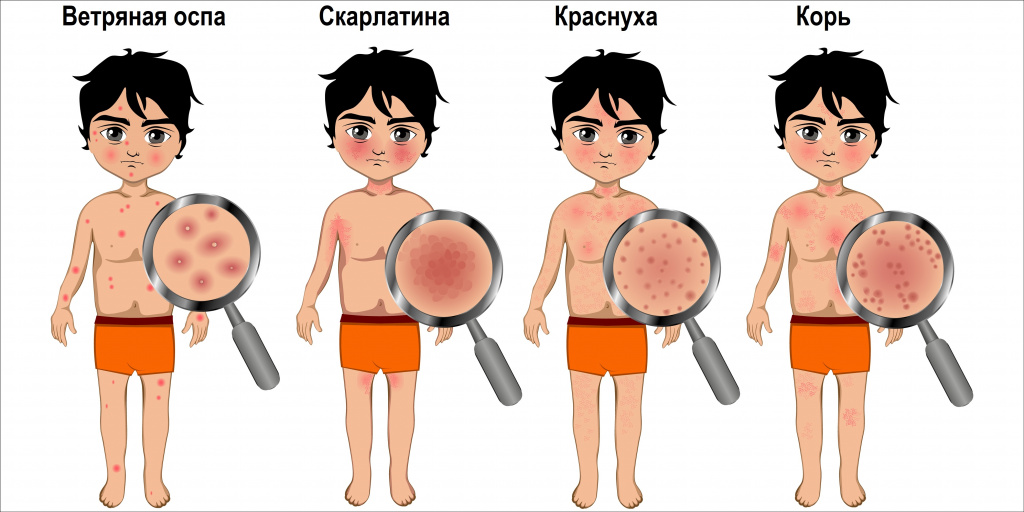
Появление сыпи на коже типично для инфекционных заболеваний, которыми преимущественно болеют дети: ветряной оспы (ветрянки), краснухи, скарлатины, кори.
При ветряной оспе высыпания обнаруживаются по всему телу, в том числе и на волосистой части головы, на слизистых оболочках, а иногда – даже на ладонях и стопах. Элементы сыпи выглядят сначала как пятнышки розового или красного цвета округлой формы. Потом в этом месте образуются пузырьки. Через 2-3 дня пузырьки подсыхают, после них образуются корочки. Одновременно на теле могут соседствовать элементы сыпи на разных стадиях. В целом высыпания продолжаются 5-10 дней.
При краснухе сыпь образуют мелкие розово-красные пятна круглой или овальной формы. Обычно сыпь появляется сначала на лице, а потом распространяется по всему телу. Сыпь держится обычно от 2-х до 4-х дней (иногда до 7-ми дней), затем исчезает – без пигментации и шелушения.
Корь характеризуется темно-красной (багровой) сыпью. В отличие от сыпи при краснухе, элементы коревой сыпи могут сливаться. Сыпь проявляется последовательно: сначала – на лице, шее и за ушами; на следующей день – на туловище, на третий день сыпь покрывает разгибательные поверхности рук и ног, включая пальцы. Кожа, пораженная сыпью, становится шероховатой. С четвертого дня после появления сыпь начинает угасать в том же порядке, что и возникала. На месте сыпи ещё в течение полутора недель остаются бурые шелушащиеся пятна.
Сыпь при скарлатине проявляется как многочисленные очень мелкие красные точки, выделяющиеся на фоне покраснения кожи. Сыпь покрывает всё тело, однако наиболее интенсивна в местах естественных складок кожи, внизу живота и по бокам туловища. Характерной особенностью скарлатины является нормальный цвет кожи и отсутствие высыпаний в так называемом носогубном треугольнике (области, образуемой основанием переносицы и уголками рта). Сыпь угасает через 3-7 дней, не оставляя после себя пигментации. После исчезновения сыпи, кожа начинает шелушиться, а на ладонях и стопах сходит пластами.
Также сыпь на теле наблюдается при герпесе, энтеровирусной инфекции, сифилисе, туберкулезе и некоторых других инфекционных заболеваниях.
В случае если сыпь вызвана инфекционным заболеванием, высыпаниям на коже обычно сопутствуют другие симптомы, прежде всего, повышение температуры и интоксикация. Однако не следует пытаться поставить диагноз самостоятельно, в том числе и по виду сыпи. В настоящее время заболевания довольно часто протекают в атипичных («смазанных») формах, многие симптомы могут отсутствовать, проявления сыпи могут быть выражены слабо. Однако само появление сыпи на фоне других симптомов указывает на серьёзность заболевания.
Наиболее тревожно появление геморрагической сыпи. Подобные высыпания обусловлены разрывом поверхностных капилляров и представляют собой точечные кровоизлияния. При надавливании элементы геморрагической сыпи не исчезают и даже не бледнеют. Такая сыпь может свидетельствовать о менингококковой инфекции (менингококковом сепсисе – заражении крови). Это заболевание смертельно опасно, а развивается стремительно. Его начальные симптомы похожи на грипп (высокая температура, рвота). Если на этом фоне обнаруживается сыпь, следует незамедлительно вызвать скорую помощь.
Сыпь на коже при аллергических заболеваниях
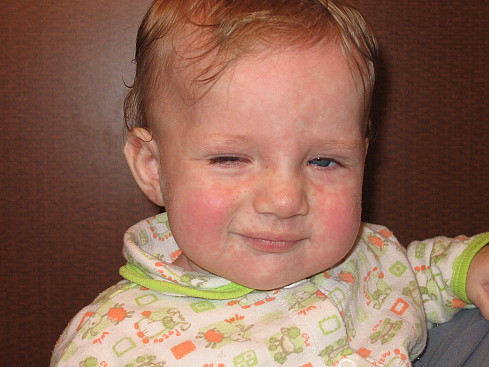
Сыпь является распространённой аллергической реакцией. Аллергическую природу имеет сыпь в виде красных припухлых пятен на животе груди, конечностях, реже – на лице, быстро возникающих, меняющих форму и расположение, и сопровождающихся сильным зудом. Это заболевание называется крапивницей. Контактный дерматит проявляется в виде сыпи в тех местах, где кожа контактировала с веществом-аллергеном. Пищевая аллергия и аллергия на лекарственные препараты (антибиотики, препараты сульфаниламидной группы, гормональные препараты, витамины и др.) также может проявляться в виде сыпи на коже.
Сыпь при кожных заболеваниях
Сыпь на теле также может быть проявлением таких кожных заболеваний, как:
- акне (угревая сыпь) – проявляется в виде папул и гнойничков на коже лба, щек, носа и подбородка;
- псориаз;
- грибковые заболевания;
- чесотка (вызывается микроскопическими паразитами).
Покраснение кожи вызывается также потницей (для грудных детей – типичная реакция на перегревание), укусами насекомых и т.д.
Куда обращаться с сыпью
Пытаясь самостоятельно определить природу сыпи, легко ошибиться. Поэтому в случае высыпаний на коже необходимо обратиться за консультацией к врачу-дерматологу или врачу общей практики (педиатру, семейному врачу или терапевту).
Если есть достаточные основания предполагать аллергическое происхождение сыпи, следует показаться аллергологу-иммунологу. Самостоятельно принимая антигистаминные препараты, можно добиться исчезновения высыпаний на коже, но стоит помнить, что в этом случае причина аллергии остаётся неустановленной, комплексного лечения не проводится, а значит, скорее всего, в дальнейшем следует ожидать более острых аллергических реакций.
Обратившись в «Семейный доктор», Вы получите квалифицированную помощь опытных дерматологов, аллергологов-иммунологов, и педиатров которые установят причину сыпи и назначат эффективный курс лечения.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Кожные высыпания
Кожа является своеобразным индикатором состояния организма. При многих заболеваниях внутренних органов существуют характерные кожные проявления. Высыпания, как правило, являются симптомом заражения вирусами и бактериями, аллергии. Сыпь может появляться на всем теле, иногда она приносит сильнейший дискомфорт (зуд, боль, жжение, стягивание, покалывание), иногда проходит безболезненно.
Высыпания различаются местом локализации, оттенком, скоростью появления, наполнением, ощущениями, текстурой, стадиями развития и т.д. Некоторые виды кожной сыпи являются неспецифичными и могут проявиться по разным причинам. Только специалист может точно поставить диагноз, собрав анамнез и проведя необходимые лабораторные и инструментальные исследования.
При появлении сыпи неясного происхождения необходимо своевременно обратиться к врачу. Промедление может привести не только к осложнениям и к неправильному самостоятельному подбору лечения, но и к заражению членов семьи и друзей в случае, если болезнь окажется заразной.
Цены
-
Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный
2 360
₽ -
Прием (осмотр, консультация) врача-аллерголога-иммунолога повторный
2 230
₽ -
Прием (осмотр, консультация) врача-дерматовенеролога первичный
2 360
₽ -
Прием (осмотр, консультация) врача-дерматовенеролога повторный
2 230
₽
Виды сыпи
Высыпания бывают первичными и вторичными. Первичные появляются на здоровой дерме, а вторичные образуются на том же месте позднее, если первые проявления не были вовремя пролечены.
Первичные кожные высыпания
Существует несколько видов первичной сыпи. Рассмотрим эти виды подробнее – как выглядят, и при каких заболеваниях наблюдаются.
Папула (узелок) – кожная выпуклость иного цвета или консистенции, нежели здоровая кожа, не имеет содержимого, так же бесследно исчезает, как и появляется. По размеру распределяются на 3 группы: от мельчайших 1-3мм, до крупных 1-4см. Заболевание характеризуется по глубине залегания и наличию воспаления. Наблюдаются как на лице, так и на других частях тела.
Узел – также не имеет полости, как и описанный выше узелок, но в отличие от него имеет большие размеры (до 10см и более). Может быть воспалительным и не воспалительным высыпанием. Залегает на большой глубине. После его разрешения остается рубец.
Бугорок не имеет чем-либо заполненной полости, лежит в глубине кожи, размеры не превышают 1см. Цвет кожи может быть изменен, образование возвышается над поверхностью. После себя оставляет рубец.
Пустула (гнойничок) – элемент сыпи, покрытый тонкой пленкой с гноем внутри. Делится на 4 типа – фликтены, эктимы, поверхностные и глубокие фолликулярные гнойники:
- Фликтены – это поверхностный нефолликулярный вид с определенным строением — крышка, дно и пространство с гноем. Цвет кожи вокруг изменен на красноватый. Внешне похож на пузырь. Когда фликтены проходят, образуется корочка, она отпадает, и образовавшаяся пигментация держится некоторое время.
- Эктимы – это уже глубокие нефолликулярные гнойнички, у них присутствует гнойное дно, и наличие на коже такого высыпания чревато появлением рубцов.
- Поверхностные фолликулярные пустулы частично находятся в фолликуле (занимают около 60%) и частично затрагивают сосочковый слой. Примерный размер 1-5 мм. После лечения не оставляют шрамов, пигментации, рубцов.
- Глубокие фолликулярные гнойнички занимают весь фолликул целиком и все слои дермы. Разновидности – фурункулы и карбункулы. По разрешении оставляют рубцы.
Волдырь – выпуклое высыпание, бывает округлым в основании или имеет неправильную форму. Когда отекает сосочковый слой дермы, это и приводит к образованию волдыря. Он бывает красноватым, иногда чуть беловатым в центре. Исчезает без следа. Держится максимум несколько дней. Причины высыпаний – аллергии, крапивница, токсикодермия, укусы.
Пузырек – высыпание, имеющее крышку, дно и пространство с серозным или серозно-геморрагическим содержимым. Имеет размеры до 0,5 см. Пузырьки вскрываются, и вместо них появляются эрозии. Этот вид встречается на руках, ногах, лице и других частях тела без исключения. Причины появления – экзема, ветрянка, герпес, опоясывающий лишай, аллергии.
Пузырь – высыпание, аналогичное пузырьку, только с размерами более 0,5 см.
Розеола – пятно размером 1-5 мм, характерное для инфекционных заболеваний (например, наблюдается у людей, больных брюшным тифом). Главный признак – отсутствие выпуклости и побледнение при надавливании. Границы могут быть четкими и размытыми, округлыми и неровными.
Эритема – в отличие от розеолы при этом виде кожных изменений наблюдается выпуклость и не может иметь неопределенного контура. Цвет – ярко красный. Часто появляется при непереносимости некоторых фруктов, медикаментов, УФ-лучей. Так же может наблюдаться при ревматизме, инфекциях – в этих случаях в качестве симптома обнаруживается узловатая или экссудативная эритема.
Пятно – часть кожи с измененным цветом. Может быть воспаленным, невоспаленным, пигментным. Кожа может покраснеть, приобрести коричневатый, синеватый или любой другой оттенок, либо напротив побледнеть. Сюда относятся дерматиты, розеола при сифилисе, сыпной тиф, витилиго и т.д.
Пурпура – кровоизлияния, могут быть мелкими или довольно крупными, указывают на наличие заболевания, в частности их причиной может стать лейкоз, гемофилия, болезнь Верльгофа и т.д.
Вторичные кожные высыпания
Вторичные кожные высыпания образуются, когда человек не обращается к врачу, не устанавливает причины первичных образований, либо лечение производится недобросовестно или не дает результатов. Иногда вторичные элементы являются частью процесса разрешения дерматологических заболеваний – нейродермита, экземы и т.д. К вторичным высыпаниям, а скорее морфологическим элементам, относят рубцы, гиперпигментацию/депигментацию, ссадины от расчесов, которые остаются от части вышеперечисленных кожных проявлений.
Рассмотрим основные типы вторичных кожных проявлений:
- струп – кожное образование в виде корочки, которое остается после лопнувших пузырьков, гнойничков и язвочек, цвет зависит от того, какое содержимое выделялось этими элементами;
- бляшка – образование диаметром более 5мм, возвышающееся над уровнем кожи, образуется после виляния нескольких папул, располагающихся вместе, четкость границы зависит от заболевания (например, при псориазе она четкая);
- эрозии – указывают на наличие воспалительного процесса, затрагивают только верхние слои и не оставляют шрамов, преимущественно затрагивают лицо, естественные складки, гениталии, руки;
- язвы – дефекты, характеризующиеся длительным течением, рецидивирующие, трудно заживающие, после лечения оставляют шрамы, у людей, страдающих диабетом, затрагивают ноги;
- чешуйки – в виде муки (отрубевидные) или пластинок, представляют собой отделяющиеся роговые пластинки, бывают белые, серые, бурые, желтые (причиной белых чешуек становится псориаз, себорейный дерматит, экзема, лишай и т.д.);
- лихенификация – утолщенные, сухие, розоватые участки кожи с усиленным рисунком, пигментированные, могут быть покрыты расчесами, ссадинами, корочками, чаще всего их причиной являются экземы и нейродермиты.
Аллергическая сыпь
Кожным проявлением части аллергических реакций является дерматит. Он наблюдается у взрослых и малышей. Возникает благодаря работе иммунных клеток, которые стараются удалить инородный объект из организма. В процессе этой реакции расширяются сосуды, выделяется немалое количество гистамина, воспаляется кожа, она отекает и начинает зудеть.
Аллергические проявления наблюдаются, когда аллерген непосредственно влияет на кожу, пищеварительную систему, дыхательные пути. Список самых распространенных аллергенов:
- шерсть домашних животных;
- пыльца цветущих весной и осенью растений;
- аптечные препараты;
- продукты (молоко, цитрусы, орехи, шоколад и еще сотни наименований);
- пищевые добавки;
- косметика (декоративная и уходовая);
- металлы;
- дым от костра;
- ткани.
Как правило контактный дерматит проявляется в месте соприкосновения с аллергеном. Если это одежда, то он возникнет в местах, где она наиболее плотно прикасалась и натирала, если косметика – в местах нанесения. Аллергический дерматит может сопровождаться дополнительными симптомами – слезотечением, насморком, болью в голове и т.д. При серьезных реакциях – учащенным сердцебиением, судорогами, тошнотой.
Сыпь при инфекциях
Инфекционная сыпь может возникнуть у взрослого и ребенка при заражении определенным вирусом. Некоторая покрывает все тело, другая размещается локально:
- Краснуха – первые пупырышки возникают в области шеи и на коже лица, через несколько часов сыпь переходит на тело. Высыпания мелкие. Овальные и округлые покраснения не превышают диаметр 10 мм.
- Корь – высыпания становятся видны на 2-7 день. Располагаются сначала на носу и в области за ушами, уже через сутки поражена вся верхняя половина тела, а к 3-ему дню все тело покрыто сыпью. Она стремится к сливанию, красная, затем ее цвет меняется ближе к цвету пигментных пятен.
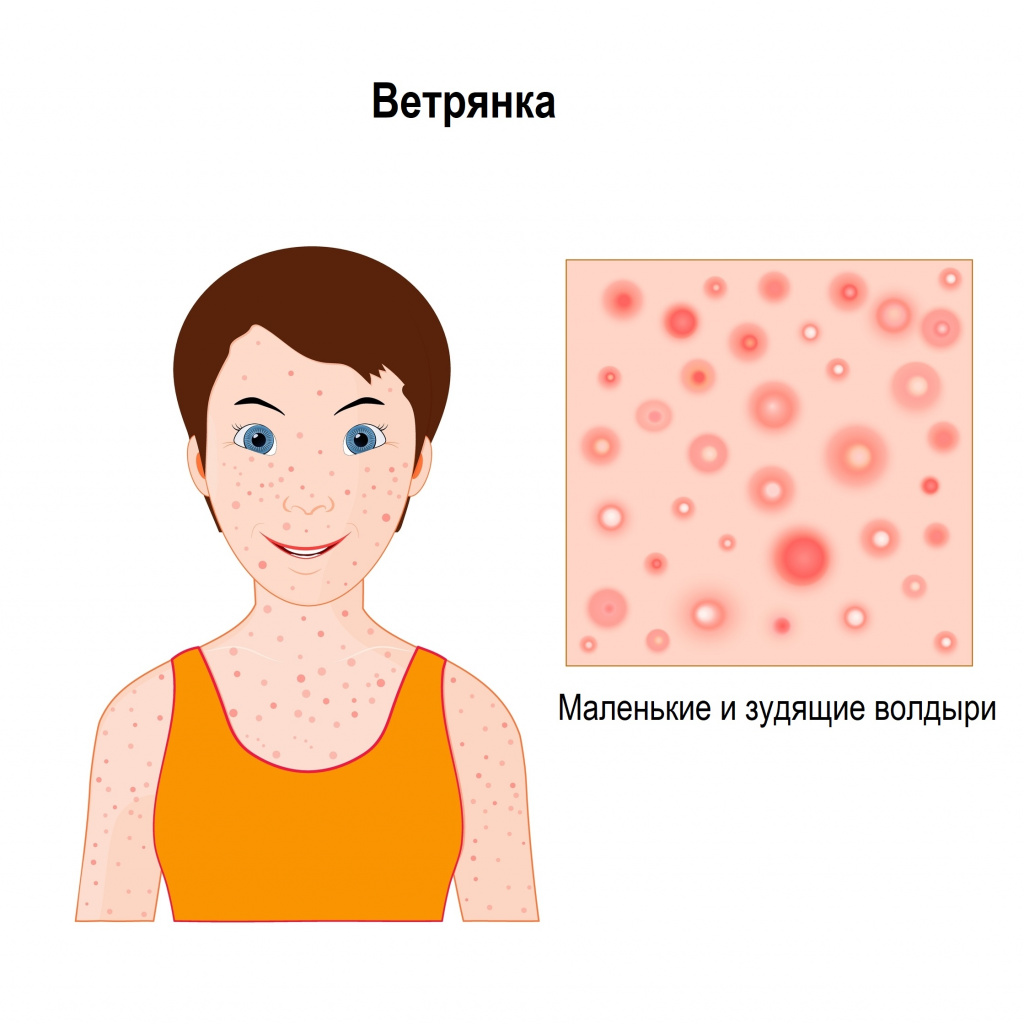
- Ветрянка – все начинается с розоватых пятен, которые затем покрываются зудящими пузырьками с жидкостью внутри.
- Опоясывающий лишай – группа пузырьков размером до 5 мм, их характерная особенность – локализация на одной стороне туловища (появляется у людей, зараженных ветряночным вирусом). Когда они разрешаются, появляются рубцы в виде углублений или пигментные пятна. Сопровождаются сильным зудом, болью, широко распространяющейся вокруг высыпаний, покалыванием.
- Скарлатина – высыпание появляется уже через сутки на спине, в паху, в складках (лицо остается чистым). В некоторых случаях воспаленная кожа синеет.
- Герпес – пузырьки с жидкостью округлой формы на губах или коже. После них остаются корочки – желтые или темные.
- Сифилис – сыпь появляется при вторичном сифилисе, в первый раз она обильная, красная, симметричная, в последующие — ненасыщенная. В основном располагается на груди, плечах, между ягодицами, в паховой области.
- Кандидоз кожи – появляются пузырьки, лопаются, оставляя сливающиеся эрозии (заболевание затрагивает складки тела, где наблюдается трение). На них образуются трещинки с белесым содержимым.
- Чесотка – появляются папулы, везикулы, пузыри, видны невооруженным глазом чесоточные ходы.
- Остиофолликулит – проявляется высыпаниями в виде пустул с гноем внутри и розовой каемкой. Базируются на сгибах, на лице, на голове в волосах. После разрешения пустул образуются корочки, а по их отпаданию – пигментные пятна.
Это далеко не полный список заболеваний, сопровождаемых кожными проявлениями. Зачастую сыпь имеет неспецифичный вид, и самостоятельно определить, как ее лечить, и следствием какого заболевания она является, невозможно. Лечение инфекционной, неинфекционной, аллергической сыпи должен производить специалист на основе результатов анализов.
Записаться на прием в НИАРМЕДИК
Если на вашем теле появились какие-либо высыпания, запишитесь на прием к дерматовенерологу для подробной диагностики. Лечением в сети клиник занимаются опытные специалисты, кандидаты и доктора медицинских наук, пользующиеся современными методами для преодаления аллергических и хронических заболеваний. Собственная лаборатория позволяет быстро получать результаты анализов и своевременно назначать подходящее лечение. Записаться можно к конкретному врачу через формы связи на сайте или позвонив по телефону контакт-центра.
Клиники в Москве
По всем вопросам можно обратиться в единый контакт-центр: +7 (495) 6-171-171
Причины сыпи на теле: симптомы инфекционных заболеваний
Очень часто красные высыпания на теле обусловлены реакцией на внешние раздражители. Но вместе с ухудшением самочувствия кожная реакция становится верным признаком проблем внутри организма. А значит, перед тем, как искать лекарство от сыпи, необходимо определить заболевание-причину.Заболевание вызывает вирус кори, передающийся от больного человека к здоровому воздушно-капельным путем. Обычно болезнь поражает детей. Начало кори характеризуется вялостью, головными болями, кашлем, повышенной температурой (до 39 градусов), насморком, резью в глазах и светобоязнью.На 3-4 день, на нёбе появляются розовато-белые неровные пятна на нёбе и красная сыпь на коже. Высыпания обычно очень мелкие, красные, образующие большие пятна. Изначально они локализуется на лице больного, его шее, в области за ушами, но позже перемещается и на остальную поверхность тела.Лечение кори строится на приеме антигистаминных препаратов, обильном питье, постельном режиме.
Краснуха
Краснуха – это вирусное заболевание, поражающее в основном детей, однако встречаются случаи заражения и во взрослом возрасте. Особенно опасной является краснуха для беременных: в таком случае велика вероятность инфицирования плода, которые могут привести к врожденным порокам развития ребенка.
Краснуха проявляется в виде мелкой сыпи на теле, а иногда и на лице. Помимо этого, раздражение может затрагивать слизистые оболочки. Сыпь обычно не вызывает зуда, после ее исчезновения обычно не отмечается ни шелушение, ни появление рубцов или других следов. Характерное повышение температуры до 37-37,5 градусов и увеличение лимфоузлов лишь подтверждают наличие краснухи.
Ветрянка
Ветряная оспа или, как ее называют в народе, ветрянка, относится к категории острых вирусных заболеваний. Заражение происходит воздушно-капельным путем при общении с заболевшим человеком.При ветряной оспе вначале появляется розоватое пятнышко, которое через несколько часов преобразуется в мелкий пузырь. Затем пузырь лопается, и открывшаяся ранка покрывается корочкой. Помимо прочего, такая зудящая сыпь провоцирует появление расчёсов и дельнейшего раздражения.Расчесывать сыпь на коже при ветрянке категорически запрещено. Дело в том, что высыпания поражают верхние слои кожи, поэтому после высыхания папул на их мечте чаще всего не остается никаких следов. Если же папулу расчесать, произойдут повреждения росткового слоя эпидермиса, которые приводят к рубцеванию.Лечение ветряной оспы заключается в приеме противовирусных препаратов (при средней и тяжелой форме), антигистаминных препаратов, а также местной обработки высыпаний зеленкой или фукорцином. Если у больного наблюдается повышение температуры, ему дают жаропонижающие препараты (если больной – ребенок, запрещается прием аспирина).
Герпес
Вирусное заболевание, проявляющееся в виде пузырчатых высыпаний на коже, слизистых оболочках и половых органах. Вирус герпеса в спящем состоянии находится почти у всех людей: около 90% населения Земли заражено этим вирусом. Толчком для его активизации обычно являются переохлаждение, стрессовые ситуации, недосыпание, несбалансированное питание, травмы, переутомление, вирусные заболевания и общее понижение уровня защитных сил организма. В таком случае вирус герпеса «просыпается».Сыпь на коже при герпесе представлена одной или несколькими расположенными рядом пузырчатыми камерами, заполненными мутноватой светлой жидкостью. По краям пузырьков расположена покрасневшая область кожи с подсохшими корочками. Места высыпаний при герпесе болят и зудят, температура тела может повышаться (особенно при большой локализации сыпи).
Сыпь на лице
Лечение кожной сыпи при герпесе проводится противовирусными препаратами, анальгетиками и мазями для местного применения. Однако на сегодняшний день, увы, нет такого метода терапии, который полностью удалял вирус герпеса из организма человека. Все имеющиеся на данный момент способы лечения направлены на снижение частоты обострений заболевания, их интенсивность и продолжительность.
Опоясывающий лишай
Данное кожное заболевание характеризуется появлением первичных симптомов, напоминающих начало гриппозного состояния: это ломота в теле, головная боль, озноб, незначительное повышение температуры тела. Спустя несколько дней происходит более серьезное повышение температуры – обычно до 38-39 градусов. Примерно в это же время на коже больного появляются характерные высыпания – красновато-розовые пятнышки, которые затем преобразуются в пузырьки небольшого диаметра с полостью, наполненной прозрачной жидкостью. Кожные высыпания болезненны на ощупь, больной ощущает жжение и зуд. Локация сыпи обычно ограничена лицом и областью грудной клетки, однако в некоторых случаях болезнь поражает и руки или ноги.Течение опоясывающего лишая напоминает течение ветряной оспы: сыпь со временем высыхает, на ее месте на коже появляются корочки, которые сильно зудят и чешутся. Такое сходство обусловлено причиной возникновения обеих болезней: как ветрянка, так и опоясывающий лишай вызываются одним и тем же вирусом herpes zoster.Лечение сыпи на коже при опоясывающем лишае производится при помощи антигистаминных препаратов, анальгетиков и противовирусных средств. Также прописывают местную терапию: кожные высыпания рекомендуется обрабатывать антисептиком (зеленка, фукорцин)– это помогает предотвратить возможность попадания внутрь пузырька инфекции и дальнейшее нагноение. Для профилактики рецидивов в настоящее время используется вакцинация.
Пиодермия
Заболевание провоцируют стафилококки и стрептококки. Эти гноеродные бактерии проникают вглубь кожных покровов вследствие нарушения ее целостности, действия температурных факторов, а также при сбоях в работе кровеносной системы, ЦНС, ЖКТ и обменных процессов. Также спровоцировать начало болезни может длительная терапия с применением кортикостероидных и цитостатических препаратов.Обычно при пиодермии поражаются волосяные фолликулы, потовые и сальные железы, причем как на поверхностном, так и на глубинном уровне. Вначале на пораженном участке кожи образуется пузырек (фликтена), заполненный мутной жидкостью, который затем высыхает и образует серозно-гнойную корочку. После заживления корочка отпадает, рубцы обычно не образуются.Лечение пиодермии строится на применении внутрь антибиотиков, а также местной терапии – обработки кожных высыпаний антисептиками, противомикробными мазями. Полезным будет применение физиотерапии- УВЧ- терапия при глубоких формах пиодермий, а также внутреннее употребление витаминных комплексов.
Фолликулит
Причиной появления воспаления волосяного фолликула служат бактерии, грибы. Возбудители попадают в мелкие ранки и микротрещинки на коже, появляющиеся от трения одеждой, в случаях недостаточного соблюдения правил личной гигиены, при повышенном потоотделении, нарушении обменных процессов.Начало заболевания характеризуется появлением на коже вокруг волоска небольшого пятнышка красного цвета, который затем превращается в гнойничок. После того, как гнойник вскрывается, на коже появляется корочка. При отсутствии лечения возможно дальнейшее развитие заболевания с формированием фурункула, карбункула.Для лечения данного заболевания обычно проводятся местные процедуры – обработка воспаленного элемента противомикробной мазью или антисептиками. В тяжелых случаях системное применение антибиотиков и противогрибковых препаратов.
Неинфекционные высыпания
Атопический дерматит (аллергия)
Часто аллергия проявляется красной сыпью на коже, в том числе в необычных местах – на ладонях, волосистой части головы, пальцах ног. Если не задумываться о том, как лечить аллергическую сыпь на коже, атопический дерматит может перерасти в другие формы аллергических заболеваний (аллергический ринит, бронхиальная астма). В таком случае первое средство от сыпи – выявление и удаления источника аллергии. Кроме того назначают антигистаминные препараты, противовоспалительные крема, мази.
Кожная сыпь при контактном дерматите
Развивается при непосредственном контакте кожи с раздражающим веществом. КД проявляется в виде сыпи и зуда на теле в местах соприкосновения с агрессивным веществом. При лечении такой сыпи на теле необходим особенный уход за поражёнными участками кожи: устранение причины появления контактного дерматита, защита от инфекций, гигиена, восстановление кожного покрова.
Экзема
Экзема – незаразное кожное заболевание, появляющееся вследствие внешних раздражителей (химических, механических или термических) либо же внутренних нарушений (сбоев в работе эндокринной, нервной системы, ЖКТ). При экземе кожу покрывает мелкая красно-розовая сыпь. Высыпания представлены серопапулами и микровезикулами – небольшими пузырьками, которые быстро вскрываются и на их месте появляются мокнущие эрозии. Спустя некоторое время мокнутия начинают подсыхать, из-за чего на коже образуются корочки.Для лечения экземы обычно используются кортикостероидные мази, витаминные комплексы, седативные препараты, противозудные средства.
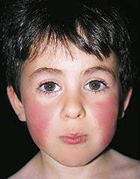
Розовые угри на коже лица
Научное название розовых угрей – розацеа. Отличительная черта заболевания – появление кожной сыпи на лице, представленной покрасневшими бугорками. Кожа под высыпаниями обычно уплотняется, сосуды становятся более заметными. Чаще всего поражается кожа носа и щек, также сыпь может распространяться на лоб и подбородок. Кроме высыпаний при розацеа довольно часто появляется поражение глаз, выраженное покраснением белков, слезотечением, сухостью и резью.Чаще всего причина появления розовых угрей на коже кроется в неправильно подобранном косметическом средстве, длительной терапии какого-то другого заболевания, сбоями в функционировании органов ЖКТ, эндокринными заболеваниями, хроническим стрессом, инфекцией, неправильным питанием, злоупотреблением алкогольными напитками.Лечить сыпь на коже при розовых угрях можно антибиотиками, успокоительными, витаминными комплексами, а также местными средствами – кремы и гели. Если кожная сыпь сопровождаются воспалениями, могут быть прописаны кортикостероидные мази.
Крапивница
Главная отличительная черта крапивницы – обширные отечные розовые волдыри на коже, напоминающие следы от контакта с листьями крапивы. Сыпь сильно чешется и зудит. Причиной появления кожных высыпаний обычно служит реакция иммунной системы на тот или иной аллерген. Для лечения крапивницы обычно назначаются антигистаминные препараты, кортикостероиды, успокоительные.
Сыпь на лице
Наиболее неприятной с точки зрения эстетичности является сыпь на лице: из-за того, что этот участок тела практически всегда на виду, скрыть высыпания оказывается очень сложно – это причиняет больному массу неудобств. Причиной сыпи на коже лица может оказаться неправильно подобранное косметическое средство, терапия с применением кортикостероидных препаратов, несоблюдение правил личной гигиены, длительное пребывание под прямыми солнечными лучами, гормональные всплески, неконтролируемый прием антибиотиков, стрессы, несбалансированное питание, а также некоторые аллергические реакции и инфекционные заболевания.
Сыпь на руках
Сыпь на коже рук может быть обусловлена контактным или атопическим дерматитом, экссудативной эритемой, грибковой инфекцией, красной волчанкой, сифилисом, недостаточным соблюдением правил личной гигиены, повышенной потливостью ладоней.
Сыпь на ногах
Появление высыпаний на коже ног может оказаться первым симптомом инфекционных заболеваний, аутоиммунных болезней, аллергических реакций на укусы насекомых, употребление нового продукта питания или косметического средства.
Сыпь на шее
Сыпь на коже шеи (особенно – на волосистой части головы на затылке или за ушами) может оказаться вызванной недостаточно тщательной гигиеной, попаданием в волосяные фолликулы инфекции, повышенным потоотделением, трением воротником одежды о кожу, аллергическими реакциями (в частности – на ношение ювелирных украшений), гормональными перестройками организма.
Как лечить сыпь медикаментами?
Безусловно, первое, что нужно сделать при появлении подобного раздражения на коже – это определить его причину. Затем – начать лечение основного заболевания, ведь кожная сыпь – это всего лишь симптом.Обычно терапия аллергической сыпи на теле, руках, ногах, лице и шее строится на употреблении антигистаминных препаратов, кортикостероидных или негормональных мазей и кремов, седативных средств (если сыпь чешется и зудит), обработке кожных высыпаний зеленкой или фукорцином, соблюдении диеты. В качестве эффективных кортикостероидных препаратов можно упомянуть Дермовейт, Локоид и Адвантан. Из негормональных средств обычно назначают Бепантен, Деситин, Гистан, Глутамол.
Как лечить сыпь методами народной медицины?
Существует много рецептов, помогающих при лечении кожной сыпи. Однако учитывайте, что народные способы лечения высыпаний нельзя использовать в качестве самостоятельных и основных: в любом случае вылечить кожную сыпь одними только «бабушкиными» методами невозможно. Кроме того, перед началом народной терапии обязательно нужно посоветоваться с врачом.При кожных высыпаниях полезно делать примочки из черного чая. Также эффективными оказываются компрессы из шалфея, ромашки или череды. Для приготовления каждого из этих средств нужно залить одну чайную ложку сухого сырья стаканом кипятка и дать настояться в течение двух часов. После этого рекомендуется процедить настой и делать марлевые компрессы и примочки на место высыпаний.Если кожная сыпь на теле представлена обширной площадью, намного удобнее делать не компрессы, а ванны с добавлением ромашки и череды. Настой готовится так: нужно взять по 5 столовых ложек сухих растений, залить тремя литрами кипятка, настоять два часа и добавить полученное средство в теплую ванну.Для лечения сыпи на коже полезно употребление раствора мумиё, который готовится следующим образом: нужно взять 1 грамм мумиё и залить 100 мл очищенной или кипяченой воды, перемешать, чтобы мумиё растворилось. Мазать полученным раствором сыпь.Очень полезен при лечении кожной сыпи свежевыжатый морковный сок. Его рекомендуется пить дважды в день перед едой по одному стакану.
Уходовые средства для возвращения коже здорового вида
Строить лечение сыпи на использовании одних только ухаживающих средств нельзя. Однако, когда начнется процесс выздоровления, необходимо обеспечить коже достаточное увлажнение и питание. Можно сделать это при помощи средств «Ла-Кри».Крем «Ла-Кри» восстанавливающий – это эффективный крем от аллергической сыпи, который помогает и при лечении других видов сыпи на коже. Это средство оказывает восстанавливающее, успокаивающее и противовоспалительное действие. Крем от сыпи содержит целый ряд натуральных добавок – экстракт грецкого ореха, череды, фиалки и солодки, масло авокадо, бисаболол, пантенол. Эти компоненты успокаивают и смягчают кожу, способствуют заживлению возникающих при зуде расчесов и трещин, оказывают противомикробное действие. Пантенол обладает регенерирующим и очищающим эффектом, укрепляя естественный барьер эпидермиса.
Мнение специалистов
Проведенное клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.В ходе исследований, проводимых союзом Педиатров России, было установлено, что крем Ла-Кри для чувствительной кожи:
- уменьшает зуд и раздражение;
- снимает покраснение кожи;
- увлажняет и бережно ухаживает за кожей.
По результатам клинических исследований на упаковках продукции размещена информация о том, что кремы рекомендованы Санкт-Петербургским отделением союза Педиатров России.
Сыпь — это изменение внешнего вида кожи, ее цвета, структуры с локализацией поражений на лице, коже волосистой части головы, руках, ногах или, в тяжелых случаях, на всем теле.
Высыпания могут сопровождаться зудом, болью, образованием красных пятен, булл (пузырей), папул (узелков), гнойничков (пустул), волдырей, бляшек. Кожа становится сухой, шелушится, при расчесывании на коже могут появиться царапины, мокнутия, корки или эрозии. Хронический зуд и присоединение вторичной инфекции часто провоцируют развитие очагов атрофии кожи: изменение пигментации, истончение или утолщение кожного покрова.
Появление сыпи может сопровождаться следующими симптомами: зуд, боль, повышение температуры тела, боль в мышцах и суставах, головная боль, нарушения сна, аппетита, потеря веса, общее недомогание, слабость, тошнота и рвота, воспаление и поражения слизистых оболочек (глаз, полости рта, половых органов).
Самые частые вопросы на приеме у врача: аллергическая, инфекционная и угревая сыпь. Важно понимать, что причиной появления высыпаний чаще всего являются заболевания — волосяных фолликулов и сальных желез, аллергические реакции, инфекционные, аутоиммунные заболевания. То есть, сыпь не возникает сама по себе, а является внешним признаком патологических процессов в коже, внутренних органах и системах организма.
Причины сыпи
Сыпь на коже может быть вызвана рядом различных причин: инфекциями, аллергическими реакциями, аутоиммунными заболеваниями, воздействием тепла, солнечных лучей.
К причинам, вызывающим сыпь, относятся:
- атопический дерматит (экзема);
- контактный дерматит;
- крапивница (вызванная аллергической реакцией на пищу или лекарства, инфекцией, стрессом, контактом с животными, химическими веществами, воздействием солнечных лучей, холода и пр.);
- инфекционные заболевания вирусной, бактериальной, грибковой природы (корь, краснуха, ветряная оспа, скарлатина, синдром рука-нога-рот, контагиозный моллюск, розовый лишай, стригущий лишай, себорейный дерматит, инфекционная эритема, опоясывающий лишай, бактериальный тонзиллофарингит, импетиго, мультисистемный воспалительный синдром у детей, ассоциированный с COVID-19);
- акародерматит (паразитарное заболевание, чесотка);
- розацеа;
- красный плоский лишай;
- аутоиммунные заболевания (псориаз, системная красная волчанка, дерматомиозит);
- злокачественные заболевания молочных желез у женщин (воспалительный рак молочной железы, рак Педжета и др.);
- акне;
- акне новорожденных (неонатальный пустулез);
- токсическая эритема новорожденных;
- пеленочный дерматит;
- потница;
- укусы насекомых;
- прием лекарств (аллергия на амоксициллин, синдром Стивенса — Джонсона, многоформная экссудативная эритема);
- ангионевротический отек (отек Квинке).
Когда при возникновении сыпи необходимо обратиться к врачу?
Зачастую сыпь не требует лечения и проходит самостоятельно, в других случаях лечение заключается в приеме антигистаминных препаратов и применении местных средств, уменьшающих зуд и отек, местных средств на основе кортикостероидов.
Сыпь может являться симптомом основного заболевания или указывать на развитие аллергической реакции. Иногда появление сыпи (в различных формах, с поражением всей поверхности кожи или одного/нескольких участков) связано с приемом какого-либо лекарства: антибиотиков (пенициллины, сульфаниламиды), противовоспалительных (ибупрофен, напроксен, индометацин), обезболивающих, противосудорожных (фенитоин, карбамазепин), химиотерапевтических, психотропных, йодсодержащих (особенно рентгеноконтрастных) препаратов, диуретиков, средств для лечения аутоиммунных заболеваний (ревматоидный артрит). Сыпь может вызвать любой препарат, доля подобных аллергических реакций составляет 5–10% от числа всех побочных эффектов, связанных с приемом лекарств. Чаще всего такая местная реакция возникает у женщин, людей пожилого возраста (которым часто приходится принимать более 3 лекарств одновременно), людей с ослабленной иммунной системой. Характерным симптомом лекарственной аллергии является зуд. Если сыпь распространилась на слизистые оболочки, повысилась температура, затруднено дыхание, одновременно возникает отек лица, губ, языка, необходимо обратиться за срочной медицинской помощью. Лечение сыпи, вызванной приемом лекарства, включает отмену препарата-триггера (под контролем врача), антигистаминные препараты, местные средства (кремы, лосьоны) с кортикостероидами, местные антибактериальные препараты для лечения открытых язв.
Не следует заниматься самостоятельным установлением диагноза и самолечением, для выяснения причины появления сыпи, диагностики и правильного лечения необходимо обратиться к врачу.
Сыпи у младенцев зачастую не являются истинно аллергическими. О тактике при потнице, акне новорожденных, пеленочном дерматите и других видах сыпи читайте подробнее в материале «Сыпи у младенцев».
К педиатру необходимо обратиться, если воздушные ванны, профилактика перегрева, частая смена подгузников, применение местных средств не дают положительного результата, сыпь не проходит в течение нескольких дней; вы заметили признаки инфекции — нарастание боли, отека, покраснения кожи, высыпания сопровождаются выделением гноя, образованием корок, увеличением лимфатических узлов в подмышечных впадинах, на шее или в паху; ребенок вялый, отказывается от еды, возникла лихорадка.
Обратитесь за неотложной медицинской помощью, если сыпь появилась внезапно, быстро распространяется по всему телу, сопровождается сильным зудом, появлением волдырей, лихорадкой, отеком губ, век, щек, кистей рук, шеи, рвотой, затруднением дыхания, затруднением глотания, изменением цвета кожных покровов.
К каким врачам обращаться по поводу сыпи?
Для определения причин возникновения сыпи необходимо записаться на консультацию к терапевту (педиатру), дерматологу, аллергологу, иммунологу, инфекционисту, офтальмологу.

Дата публикации: 20 Сентября 2021
Дата обновления: 6 Февраля 2023
Кожа человека – это индикатор состояния его организма. Различные высыпания на коже живота, груди, лица, рук и ног появляются в зависимости от заболеваний внутренних органов, являясь симптомами аллергии, вирусных или инфекционных заражений. Сыпь — это изменения состояния кожи на разных частях тела человека, которые отличаются по месту локализации, скорости появления, стадии развития, наполнения, цвету и текстуре.
Высыпания могут вызвать разные неприятные ощущения. Бывает, что сыпь имеет неясное происхождение и появляется по неспецифичным причинам, поэтому к врачу следует обращаться своевременно, чтобы не допустить осложнений и заражения других людей, если болезнь заразная.
Цены
| Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный | 1500 ₽ |
| Прием (осмотр, консультация) врача-аллерголога-иммунолога повторный | 1350 ₽ |
| Приём врача-дерматовенеролога (первичный) | 1500 ₽ |
Содержание
- Виды кожных высыпаний
- Аллергическая сыпь
- Сыпь при инфекционных заболеваниях
- Сыпь при заболеваниях кожи
- Лечение
Виды кожных высыпаний
Сыпь может быть, как первичной, так и вторичной. Первичная наблюдается на здоровом теле. Если первичная сыть не была пролечена, то появляется вторичная сыпь на тех же местах дермы.
Первичные высыпания на коже
Из-за различных заболеваний образуются следующие виды первичной сыпи:
- Папула (узелок) – выпуклость другой консистенции, без содержимого, которая проходит бесследно. Она часто бывает в форме конуса или круга. Папулы сливаясь друг с другом, бывают достаточно больших размеров. Разделяют 3 группы по размеру: мельчайшие от 1 до 3 мм, средние, крупные – от 1 до 4 см. Папулы отличаются по наличию воспалительного процесса.
- Узел – выступающая часть кожи, которая не имеет полости с размерами до 10 см. Может быть, как воспалительное, так и не воспалительное высыпание, после разрешения остается рубец.
- Бугорок — возвышающееся кожное образование с размерами примерно 1 см, не имеющее наполнения внутри. Бугорки могут менять цвет. После себя они оставляют рубцы.
- Пустула –пузырёк с гноем покрытый сверху тонкой пленкой. Кожа вокруг пустулы воспалена. Типы пустул:
- Фликтены – это нефолликулярные гнойники на поверхности кожи, которые внешне похожи на пузыри с гноем. Кожный покров вокруг красноватый в связи с воспалением. Когда фликтены проходят, то образовавшаяся корочка отпадает, а пигментация еще держится некоторое время.
- Эктимы – это нефолликулярные глубокие пустулы с гнойным дном, после которого образуются рубцы на коже.
- Поверхностные фолликулярные гнойнички размером от 1 до 5 мм находятся в фолликуле частично, затрагивая лишь сосочковый слой. По разрешении не остается ни шрамов, ни пигментации, ни рубцов.
- Глубокие фолликулярные пустулы занимают не только фолликул целиком, но и все слои дермы, поэтому после лечения они оставляют рубцы. Они имеют такие разновидности, как фурункулы и карбункулы.
- Волдырь –красноватый, иногда беловатый в центре, выпуклый и бесполостной элемент сыпи, возникающий на фоне ограниченного и остро протекающего отека сосочкового слоя дермы. В основании бывает, как округлым, так и неправильной формы. Через несколько дней волдырь исчезает, не оставляя следа. Причинами его возникновения являются аллергия, крапивница, токсикодермия, укусы.
- Пузырек – элемент сыпи размером до 0,5 см, который имеет крышку, дно и пространство с серозным или серозно-геморрагическим содержимым. Везикулы встречается на всех частях тела. Когда они вскрываются, то вместо них могут образоваться эрозии. Причинами их появления считают наличие экземы, ветрянки, герпеса, опоясывающего лишая, аллергии.
- Пузырь – изменение, схожее с пузырьком, которое имеет размеры больше, чем 0,5 см.
- Пятно – это участок с измененным цветом кожи, который не выступает над ее уровнем. Пятно может быть с красноватым или синюшным оттенком. Кожа может быть бледной или воспаленной. От надавливания покрасневшее пятно, имеющее избыточный прилив крови, исчезает. Сюда относятся дерматиты, розеола вторичного сифилиса, сыпной тиф, витилиго и т.д.
- Розеола – пятна диаметром от 1 до 5 мм, характерных для инфекционных заболеваний (например, для больных брюшным тифом). При розеоле неровные пятна могут размытые границы. Отличительный признак – побледнение кожи при надавливании и отсутствие выпуклости.
- Эритема – яркие проявления на коже с неопределенным контуром и выпуклостью, который часто проявляется на фоне непереносимости УФ-лучей, некоторых фруктов или медикаментов. Узловатая или экссудативная эритема является симптомом развития ревматизма и наличия инфекций.
- Пурпура – кровоизлияния, которые могут быть мелкими. Они проявляются в результате заболеваний: лейкоз, гемофилия, болезнь Верльгофа и т.д.
Вторичные высыпания
Их причиной образования становятся отсутствие лечения первичных образований, как правило, по причине не своевременного обращения к врачу, либо отсутствия результатов проводимого самостоятельного лечения. К морфологическим элементам вторичных высыпаний относятся:
- Гиперпигментация, депигментация, когда кожа становится либо темнее, либо обесцвечивается.
- Поверхностные или глубокие рубцы и ссадины, которые остаются после расчесывания или являются частью процесса разрешения таких дерматологических заболеваний, как: нейродермит, экзема и т.д.
Распространенные типы вторичных проявлений на коже:
- струп – образование на коже после лопнувших пузырьков, гнойничков и язвочек в виде корочки, цвет которого зависит от содержимого.
- бляшки – кожные образования более 5 мм, возвышающиеся над уровнем кожи, которые образуются в результате соединения нескольких папул. Их границы зависят от болезни, например, при псориазе они четкие.
- эрозии – изменения, возникающие в результате вскрытия пузырька и гнойничка и затрагивающие только верхние слои кожи лица, гениталий, рук. Они указывают на воспалительный процесс, не оставляют шрамов.
- язвы – рецидивирующие дефекты с нарушением целостности кожи, которые захватывают все слои – до подкожной жировой клетчатки. Характеризуются длительным течением, трудным заживлением. Лечение оставляет шрамы. Как правило, у людей с диабетом они затрагивают ноги.
- чешуйки – шелушения отмирающего верхнего слоя кожи в виде частиц. Отделяющиеся роговые пластинки в зависимости от заболевания бывают разного цвета: белого, серого, бурого, желтого К примеру, в результате себорейного дерматита, экземы, лишая, псориаза образуются белые чешуйки.
- лихенификации – уплотненные и сухие участки кожи розоватого оттенка, с усилением рисунка и пигментации. На фоне язвы, экземы и нейродермита в результате расчесов кожа покрывается ссадинами и корочками, которые образуются вследствие высыхания отделений мокнущей поверхности на месте лопнувших пузырьков, гнойничков.
Аллергическая сыпь
Сыпь появляется на коже из-за аллергии, в процессе которой выделяется гистамин. Благодаря работе иммунных клеток, старающихся удалить инородный объект из организма, расширяются сосуды, воспаленная кожа отекает.
- Крапивница — аллергическая сыпь с сильным зудом, красные припухлые пятна на животе груди, конечностях, реже – на лице, которые быстро возникают и меняют форму и расположение.
- Контактный дерматит проявляется на месте плотного соприкосновения с аллергеном и сопровождается такими дополнительными симптомами, как: слезотечение, насморк, головная боль, учащенное сердцебиение, судороги, тошнота.
- Дерматит наблюдаются на фоне непосредственного влияния аллергена на кожу, пищеварительную систему, дыхательные пути.

Перечень основных аллергенов:
- шерсть от домашних животных;
- пыльца цветущих растений;
- лекарственные средства (антибиотики, сульфаниламидные препараты, гормональные таблетки, витамины и др.)
- пищевые продукты и добавки;
- косметика, как декоративная, так и уходовая;
- пыль и запах дыма;
- различные металлы и искусственные ткани.
Сыпь при инфекционных заболеваниях
При заражении вирусом инфекционные высыпания могут возникнуть как у взрослых, так и детей. В одних случаях они размещаются только в некоторых местах, а иногда покрывают тело полностью:
- Ветряная оспа начинается с розовых высыпаний округлой формы, которые обнаруживаются на всем теле, даже на волосистой части головы, на слизистых оболочках, а иногда – в области ладоней и стоп. В последствии в этом месте образуются зудящие пузыри с жидкостью внутри. Через 2-3 дня они подсыхают и появляются корочки. Одновременно на теле соседствуют проявления разных стадий. Оспа может длится от 5 до 10 дней.
- При краснухе вначале красная мелкая сыть диаметром до 10 мм круглой формы появляется на шее и на коже лица, потом сыпь распространяется на тело. Как правило, пупырышки проходят через 2 — 4 дня. Бывает, что болезнь затягивается на неделю, а затем высыпания исчезают, не оставляя следов пигментации.
- Для кори характерны багровые высыпания, которые становятся видны на второй день. Они могут появиться последовательно. Они сначала поражают шею, лицо, область за ушами, а через сутки уже распространяются на туловище. Затем сыпь покрывает все тело, включая ладони и стопы, в том числе пальцы. Элементы сыпи стремятся соединиться. В дальнейшем они постепенно затихают. В течение полутора недель пораженная сыпью кожа, остается по цвету, как пигментные пятна.
- При скарлатине на коже выделяются мелкие красные высыпания. Многочисленные пятна покрывают всё тело, но особенно интенсивны в складках кожи, с низу живота, в паху, на спине и по бокам туловища. Иногда кожа становится синей. Характерная особенность — отсутствие высыпаний в области носогубного треугольника, образуемого углами рта и переносицей. В течение от 3 до 7 дней высыпания проходят, не оставляя пигментации. Однако потом кожный покров шелушится, а с рук и ног сходит пластами.
- Герпес – пузыри с жидкостью округлой формы на губах или теле. В процессе заживления на коже сначала остаются желтые или темные корочки, которые со временем проходят.
- Опоясывающий лишай – пузырьки размером до 5 мм на одной стороне туловища. Как правило, он есть у больных с ветрянкой. Сопровождается болью, сильным зудом. После них остаются углубления, рубцы или пигментные пятна.
- При сифилисе сыпь располагается на груди, в паху и появляется при вторичном сифилисе. В первый раз красные высыпания – обильные и симметричные, последующие — ненасыщенные.
- Кандидоз сопровождается пузырьками, которые лопаются, оставляя трещинки с белесым содержимым и образуя эрозии в складках тела из-за трения.
- Для чесотки характерным появлением являются чесоточные ходы, папулы, везикулы, пузыри, которые видны невооруженным глазом.
- При остиофолликулите кожные изменения в виде гнойных пустул с розовой каемкой появляется на сгибах, на лице, на голове в волосах. Затем на коже образуются корочки, а затем их отпадания — пигментные пятна.
Интоксикация организма, которое сопровождается повышением температуры тела возникает при энтеровирусной инфекции, туберкулезе и другие инфекционных заболеваниях. Однако нельзя самостоятельно ставить диагноз, ведь симптомы выражены слабо, а высыпания зачастую отсутствуют. На серьёзность указывают кожные проявления вместе с другими патологическими симптомами.
Например, начальные симптомы заражения крови похожи на грипп — высокая температура, рвота. Отличительной чертой является геморрагические точечные кровоизлияния из-за разрыва поверхностных капилляров. Это признак смертельно опасного менингококкового сепсиса, который развивается стремительно, поэтому скорую помощь вызывают незамедлительно.
Сыпь при заболеваниях кожи
Высыпания могут вызывать следующие заболевания кожи:
- акне (угревая сыпь) – проявляется в виде гнойников на носу, лбу, щеках и подбородке;
- псориаз;
- грибковые заболевания;
- чесотка, вызываемая микроскопическими паразитами.
У маленьких детей покраснение кожи может быть вызвано укусами насекомых или потницей – типичной реакцией на перегревание.
Это далеко не все заболевания, которые сопровождаются кожной сыпью.
Лечение
Не следует пытаться самостоятельно определить причину появления сыпи, поскольку можно ошибиться. В случае высыпаний на коже необходимо обратиться за консультацией к дерматологу, педиатру или терапевту. При аллергии необходимо показаться аллергологу, иммунологу. При самостоятельном приеме антигистаминных препаратов, комплексное лечение отсутствует, поэтому в дальнейшем могут возникнуть острые аллергические реакции. Часто сыпь имеет неспецифичный вид, поэтому лечить ее должен квалифицированный специалист на основе диагностических исследований и результатов клинических анализов.
Записаться на прием
Если у Вас появились какая-либо сыпь, то можете записаться на прием к дерматовенерологу с целью подробной диагностики. Лечением в нашем медцентре занимаются опытные специалисты, врачи высшей категории, которые пользуются современными методами для предотвращения аллергических и хронических заболеваний. Запись доступна онлайн или по телефону.
Врачи
Которые лечат сыпь и различные кожные высыпания
Экзантема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Экзантема – это общее название высыпаний на коже, которые могут появляться во время инфекционных заболеваний и аллергии. Особенно часто экзантема возникает у детей. Сыпь может состоять из разнообразных элементов – пятен, узелков, пузырьков, гнойничков и т.д. Нередко высыпания на коже появляются в сочетании с высыпаниями на слизистых оболочках (энантемой).
Разновидности экзантемы
Экзантемы бывают первичные и вторичные. При первичной экзантеме высыпания появляются на неизмененной коже, вторичные экзантемы – это результат активного развития первичных экзантем.
К первичным экзантемам относятся:
- розеола, или пятнышко – элемент от бледно-розового до пурпурного цвета, небольшого размера (2-5 мм), округлой или неправильной формы, с четкими или размытыми краями, не выступает над уровнем кожи, при растягивании кожи исчезает и появляется после прекращения растягивания;
- пятно имеет такой же цвет, как розеола, но больший размер – от 5 до 20 мм, неправильной формы, не выступает над уровнем кожи. Если размер пятен не превышает 10 мм – это мелкопятнистая сыпь, если достигает 10-20 мм – крупнопятнистая;
- эритема – обширные участки покрасневшей кожи. Может образовываться самостоятельно с самого начала болезни или возникать в результате слияния крупных пятен;
- геморрагии – кровоизлияния, которые появляются в результате повреждения сосудистой стенки или повышения ее проницаемости. Геморрагические элементы имеют красный, пурпурный или фиолетовый цвет, но по мере рассасывания становятся желто-зелеными и в конце желтыми (то есть меняют цвет как обычные синяки); могут быть различной величины и формы, не исчезают при растягивании кожи. В зависимости от размеров выделяют точечные кровоизлияния размером от 2 до 5мм (петехии), элементы до 1-2 см (пурпуры) и более 2 см в диаметре (экхимозы);
- папула – мягкий и плоский узелок, который возвышается над уровнем кожи, размером от 1 до 20 мм. Часто сочетается с розеолами и пятнами и имеет такую же форму и цвет. На месте папулы может оставаться пигментация и шелушение;
- узел – не имеющее полости, ограниченное уплотнение кожи, обычно выступающее над ее поверхностью и глубоко уходящее вглубь. Узлы могут достигать размера более 6 мм, болезненные при нажатии, имеют темно-красный или синюшный оттенок;
- волдырь, как и узел, также не имеет полости, возвышается над уровнем кожи, бывает округлой или овальной формы, размером от нескольких миллиметров до 20 см и больше; бледно-розового или светло-красного цвета, часто сопровождается зудом, быстро появляется и столь же быстро исчезает, не оставляя следа;
- пузырек (везикула) ч0150 элемент, заполненный серозным или кровянистым экссудатом, размером от 1 до 5 мм. Содержимое пузырька обычно ссыхается в прозрачную или бурого цвета корочку. После разрешения пузырьки не оставляют после себя рубцов на коже. Может трансформироваться в гнойничок — пустулу;
- пузырь (булла) имеет большие, чем пузырёк размеры, и может достигать 3-5 см.
Вторичные экзантематозные элементы:
- гиперпигментация – изменение цвета кожи в результате увеличения в ней меланина или отложения гемосидерина (железосодержащего пигмента, возникающего при распаде гемоглобина эритроцитов). Формируется на месте исчезнувших первичных экзантем;
- депигментация возникает в результате уменьшения содержания меланина в коже, наблюдается после исчезновения узелка, бугорка и папулезных элементов;
- чешуйка образуется на месте исчезнувшей сыпи в результате отторжения роговых пластинок или десквамации (шелушения). В зависимости от размеров чешуек различают отрубевидное шелушение, при котором кожа покрыта мельчайшими чешуйками и выглядит, словно припудрена мукой, мелкопластинчатое шелушение (если размер чешуек от 1 до 5 мм) и крупнопластинчатое шелушение, когда чешуйки достигают более 5 мм в размере. Цвет чешуек бледно-серый или бледно-желтый;
- корка образуется при высыхании содержимого (экссудата) пузырьков или пустул. В зависимости от состава экссудата корки могут быть серозными (полупрозрачными или серого цвета), гнойными (желтого или оранжево-желтого цвета) и кровянистыми (темно-красными, бурыми);
- эрозия – неглубокий дефект кожи, то есть захватывает эпидермис или сосочковый слой кожи. Эрозии образуются в результате вскрытия пузырька, пузыря или пустулы. После заживления эрозии на ее месте остается временная пигментация, без рубцовых изменений;
- трещина образуется обычно в складках кожи в области паховых и подмышечных впадин, в углах рта, под грудными железами при воспалительной инфильтрации, сухости, гиперкератозах. Поверхностные трещины заживают бесследно, глубокие – оставляют рубцы;
- язва – глубокий дефект кожи, который формируется при вскрытии обширных пустул или в результате трофических нарушений. Заживает всегда с образованием рубцов;
- рубец — разрастание грубоволокнистой соединительной ткани на месте дефектов кожи;
- лихенификация — очаг усиленного рисунка кожи, сопровождающийся ее утолщением и уплотнением, гиперпигментацией, сухостью. Очаги лихенификации чаще всего локализуются в области шеи, локтевых и подколенных сгибов, паховых складок, сопровождаются зудом.
Возможные причины экзантемы
Высыпания на коже встречаются как при инфекционных заболеваниях, являясь очаговой реакцией кожи на воздействие какого-либо возбудителя или его токсинов, так и при неинфекционных заболеваниях.
У новорожденных детей высыпания на коже могут носить физиологический характер, являясь переходными, временными.
Основные неинфекционные причины воспалительного процесса в коже, приводящие к возникновению экзантемы:
- аллергии (лекарственные, пищевые) в виде дерматита, крапивницы;
- токсические воздействия (например, медикаментозные);
- системные заболевания (системная красная волчанка);
- васкулиты (болезнь Кавасаки);
- укусы насекомых;
- кожные болезни.
В результате неправильно назначенной терапии, например, при лечении вирусных инфекций антибактериальными препаратами, может возникнуть лекарственная экзантема, как правило, на 6-10-й день от начала терапии.
Заболевания, при которых может появиться экзантема
Различные высыпания на коже являются одним из важнейших признаков многих инфекций – вирусных, бактериальных, паразитарных, грибковых.
Другие бактериальные заболевания, для которых характерны кожные проявления – скарлатина, болезнь Лайма (боррелиоз), рожистое воспаление, иерсиниоз, сыпной и брюшной тиф, лептоспироз и другие.
Характерные высыпания появляются при таких вирусных заболеваниях как корь, краснуха, инфекционная эритема, вызванная парвовирусом, простой герпес, инфекционный мононуклеоз, ветряная оспа и опоясывающий лишай, энтеровирусная инфекция (вирусы ECHO, Коксаки А и В), вирус Эпштейна-Барр, внезапная экзантема или «шестая болезнь», обусловленная инфицированием вирусом герпеса человека VI типа. Появление геморрагий может наблюдаться при гриппе, геморрагической лихорадке с почечным синдромом (ГЛПС). В последнее время снова приобрел актуальность вирус обезьяньей оспы.
Среди дерматологических заболеваний с экзантемой протекают розовый лишай (предполагается вирусная природа), контактный дерматит, периоральный дерматит, аллергический контактный дерматит, красный плоский лишай, псориаз, экзема и другие заболевания.
К каким врачам обращаться при экзантеме
Если высыпания сопровождаются такими симптомами, как лихорадка, озноб, бледность кожных покровов, вялость, недомогание, головная боль, снижение аппетита, рвота, тахикардия или имеются другие признаки инфекционного заболевания, то надо незамедлительно обратиться к
терапевту
или
педиатру
.
Если инфекционная причина экзантемы исключена, имеется шелушение, зуд, на коже образуются пузырьки, корки или чешуйки, обратиться следует к дерматологу и
аллергологу
.
Лечением системных заболеваний занимается врач-ревматолог.
Диагностика и обследования при экзантеме
Врач может предположить причину возникновения сыпи, проанализировав характер высыпаний, их локализацию, время появления. Многие инфекционные экзантемы имеют характерные признаки, отличающие их от других: например, для скарлатины характерна обильная ярко-розовая мелкоточечная сыпь, которая появляется на 1-2-й день заболевания одномоментно по всему телу, на фоне покрасневшей кожи, особенно много высыпаний в местах естественных складок, на сгибательной поверхности конечностей, боковых поверхностях туловища и в низу живота. При кори сыпь пятнисто-папулезная с неровными зубчатыми краями, склонная к слиянию, обильная, яркая, иногда с геморрагическим компонентом, появляется на 4-5-й день от начала заболевания на неизмененной коже. Для менингококкемии характерна сыпь геморрагическая, звездчатая, с некрозом в центре, плотная, на плотном основании, возвышающаяся над поверхностью кожи, может быть различных размеров, не исчезает при надавливании.
Для диагностики основных инфекционных заболеваний могут быть назначены:
- антитела к вирусу кори;
При высыпаниях проводят следующие рутинные обследования:
- общий анализ крови;
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – это пигм…
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea.
Краткая характеристика аналита Мочевина
Моче�…
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Альбумин (в крови) (Albumin)
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы;
Human Serum Albumin; ALB.
Краткая характеристика исследуемого вещества Альбумин
Альбумин – эт…
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – это пигм…
С-реактивный белок (СРБ, CRP)
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме.
Синонимы: Анализ крови на СРБ; С-реактивн�…
Если есть подозрение на системное заболевание, проводят специальные иммунологические обследования.
Что делать при экзантеме
Если появились высыпания на коже, необходимо обратиться к врачу-терапевту или педиатру. Так как экзантемы могут сопровождать различные инфекционные заболевания, в том числе представляющие опасность для больного и окружающих, требуется осмотр и проведение дифференциальной диагностики между инфекционными и неинфекционными причинами высыпаний, выявление возбудителя и быстрое назначение адекватного лечения.
Лечение экзантемы
Для лечения инфекционных экзантем применяют антибиотики различных групп с учетом чувствительности возбудителя, противовирусные препараты (например, в лечении герпесвирусных инфекций), проводят дезинтоксикационную терапию, назначают препараты, снимающие зуд, проводят иммунную терапию препаратами интерферона.
Лечение кожных изменений при ревматических заболеваниях сводится к терапии основного заболевания. Как правило, проводится лечение глюкокортикостероидными препаратами, назначаются лекарства местного действия с ранозаживляющими, противовоспалительными свойствами, проводится физиотерапия.
Местные формы глюкокортикостероидных препаратов в сочетании с антибактериальной и антигистаминной терапией широко распространены в лечении экзантем в дерматовенерологии.
Источники:
- Канкасова М.Н. Инфекционные экзантемы у детей / М.Н. Канкасова, О.Г. Мохова, О.С. Поздеева // Практическая медицина. – 2015. – № 7(92). – С. 26-31.
- Лесина О.Н., Коннова О.А., Никольская М.В. Инфекционные экзантемы – вопросы клинической диагностики (материал для лекции в рамках повышения квалификации врачей) // Инфекционные болезни: Новости. Мнения. Обучение. – 2016. №3 (16).
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
9618
05 Марта
-
9613
24 Февраля
-
9676
16 Февраля
Похожие статьи
Насморк
Насморк, или ринит – воспаление слизистой оболочки носа, сопровождаемое выделениями и чувством заложенности носовых ходов. Насморк может быть следствием различных заболеваний. Воспаление слизистой приводит к застою крови в сосудах и выходу части плазмы через сосудистые стенки в окружающие ткани.
Одышка
Одышка представляет собой приспособительную реакцию организма, сопровождаемую изменением частоты, глубины и ритма дыхания.
Кожный зуд
Кожный зуд – одна из частых причин обращения к врачу. Подчас кожный зуд становится столь невыносимым, что приводит к повышению раздражительности, нарушению сна, снижению работоспособности. Все это значительно снижает качество жизни. Однако чувство дискомфорта – не единственная проблема, которая сопровождает зуд.
Отечность век
Отечность век: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.