Функции мужской половой системы:
- генеративная: образование мужских половых клеток — сперматозоидов;
- эндокринная: синтез мужских половых гормонов;
- гормональная регуляция репродуктивной функции.
Строение мужской половой системы
Мужские половые органы:
— внутренние:
- яички (семенники)
- придатки яичек
- семявыносящие протоки
- семенные пузырьки
- бульбоуретральные железы (куперовы железы)
- предстательная железа
— наружные:
- половой член
- мошонка
Рис. Мужская половая система:
1 — дольки яичка; 2 — яичко (семенник); 3 — придаток яичка; 4 — семявыносящие протоки; 5 — ампула семявыносящего протока; 6 — семенной пузырек; 7 — предстательная железа; 8 — семявыбрасывающий проток; 9 — бульбоуретральная железа; 10 — корень полового члена; 11 — тело полового члена; 12 — головка полового члена; 13 — мочевой пузырь; 14 — мочеточники.
| орган | строение | функция |
|---|---|---|
| Яички (=семенники = тестикулы) |
Парные мужские половые железы. Расположены в мошонке. Строение:
У половозрелого мужчины стенки извитых семенных канальцев яичка выстланы слоем сперматогенного эпителия, состоящего из сперматогенных клеток (сперматогенная функция) иподдерживающих клеток — клеток Сертоли (защитная (гематотестикулярный барьер), питательная и транспортная функция). Между извитыми семенными канальцами расположены клетки Ляйдига, снтезирующие основной мужской половой гормон —тестостерон (см. ниже). К семенникам прикреплены поднимающие их мышцы (функция: терморегуляция) |
|
| Придатки яичек |
Небольшие парные тела, прилежащие к заднему краю яичек. Формируются из семенных канальцев, выходящих из яичек, т. о. являются семявыносящими путями. Стенки протока придатка имеют железистые клетки и гладкие мышечные волокна; благодаря перистальтическим сокращениям сперма продвигается в семявыносящий проток. |
|
| Семявыносящий проток |
Парные органы длиной около 50 см, диаметром около 3 мм (диаметр просвета протока 0,5 мм). Является непосредственным продолжением протока придатка яичка и заканчивается у места слияния с выделительным протокомсеменного пузырька. Стенка семявыносящего протока состоит из слизистой, мышечной и адвентициальной оболочек. Толстая мышечная оболочка придает стенке семявыносящего протока почти хрящевую плотность. |
Семявыносящие пути |
| Семенные пузырьки |
Парные органы: клубочки сильно извитой трубочки (длина трубочки до 15 см). Оболочки пузырька:
|
Секрет семенных пузырьков:
|
| Семявыбрасывающий проток |
Проток (длина около 2 см) от места слияния семявыносящего протока с выделительным протоком семенных пузырьков до мочеиспускательного канала. Проходит насквозь предстательную железу. |
Семявыносящие пути |
| Предстательная железа (простата) |
Непарный железисто-мышечный орган (2х3 см, вес 20 г), расположенный под мочевым пузырем. По форме напоминает каштан. Через простату проходит начальный отдел мочеиспускательного канала и семявыбрасывающие протоки. Простата состоит из железистой паренхимы и гладкой мышечной ткани. Гладкая мышечная ткань простаты вместе с тканью мочевого пузыря образует внутренний (непроизвольный) сфинктер мочеиспускательного канала. Сокращение мышечных клеток в момент эякуляции способствует выбрасыванию секрета простаты. На секрецию простатических желез влияют андрогены, синтезируемые семенниками. |
|
| Куперовы (бульбоуретральные) железы |
Парные округлые альвеолярно-трубчатые железы величиной с горошину. Протоки открываются в мужской мочеиспускательный канал. |
Слабощелочной вязкий секрет нейтрализует остатки мочи в мочеиспускательном канале, подготавливая его для прохождения спермы. |
| Мошонка |
Наружный кожно-фасциальный мешок, содержащий яички и их придатки. Состоит из семи слоев (оболочек яичек), которые являются производными передней брюшной стенки. Мошонка разделена на две разобщенные камеры, каждая из которых содержит одно яичко. В коже мошонки многочисленные сальные и потовые железы, редкие волосяные луковицы. |
|
| Половой член |
Состоит из 2 пещеристых и 1 губчатого тела. Каждое пещеристое и губчатое тело покрыто плотной соединительнотканной оболочкой, лишенной мышечных клеток. Пещеристые тела прилегают друг к другу, образуя продольный желобок, в который входит губчатое тело. Оно начинается у лобковой кости луковицей члена, а заканчивается головкой. В состоянии возбуждения пещерки наполняются кровью, и пол член увеличивается в размерах (эрекция). Покрыт кожей, которая на головке имеет складку — крайнюю плоть. Многочисленные железы крайней плоти выделяют секрет — смегму(функция: уменьшение трения головки о крайнюю плоть). |
|
Рис. Строение полового члена: 1 — парные пещеристые тела; 2 — губчатое тело; 3 — головка полового члена; 4 — луковица полового члена.
Сперма содержит сперматозоиды и секреторную жидкость добавочных половых желёз: семенных пузырьков, простаты и бульбоуретральных желез. На долю сперматозоидов приходится 5% объёма спермы, 95% — секреты добавочных желёз.
регуляция функций семенников
Гормоны аденогипофиза:
- фолликулостимулирющий гормон (ФСГ) регулирует сперматогенез;
- лютенизирующий гормон (ЛГ) регулирует синтез тестостерона; под действием тестостерона развиваются вторичные половые признаки.
Уровень тестостерона в крови у взрослого мужчины постоянный.
Синтез и секреция мужских половых гормонов регулируется гипоталамо-гипофизарной системой по механизму отрицательной обратной связи. Секреция ЛГ и ФСГ стимулируется гонадотропин-рилизинг гормоном. ЛГ ускоряет синтез и секрецию тестостерона клетками Лейдига, ФСГ стимулирует сперматогенез. Тестостерон стимулирует сперматогенез, ингибирует синтез и секрецию гонадотропин-рилизинг гормона и ЛГ.
Рис. Регуляция синтеза и секреции мужских половых гормонов.
1 — семявыносящий проток;
2 — выносящие канальцы яичка;
3 — проток придатка;
4 — средостение яичка;
5 — сеть яичка;
6 — прямые семенные канальцы;
7 — извитые канальцы;
8 — долька яичка;
9 — сообщения между семенными канальцами соседних долек;
10 — белочная оболочка;
11 — долька придатка яичка
Рис. Схема строения яичка и его придатка (по И.В. Алмазову и Л.С. Сутулову)
Андрогены — мужские половые гормоны
Тестостерон — основной андроген.
Функции тестостерона:
- регуляция половой дифференцировки и полового созреваниЯ;
- поддержание вторичных половых признаков;
- регуляция сперматогенеза;
- стимуляция синтеза белка в разлчных органах: в печени, скелетных мышцах, костях — стимулирует увеличение мышечной массы, плотности и масса костной ткани;
- стимулирует синтез гемоглобина;
- способствует развитию атеросклероза.
Функции женской половой системы:
- генеративная: образование женских половых клеток — яйцеклеток;
- эндокринная: синтез женских половых гормонов;
- гормональная регуляция репродуктивной функции;
- детородная функция.
Строение женской половой системы
Женские половые органы:
— внутренние:
- яичники
- маточные трубы
- матка
- влагалище
— наружные:
- половые губы
- бартолиновы железы
- клитор
Рис. Женская половая система
| Орган | Строение | Функция |
|---|---|---|
| Яичники |
Парные органы овальной формы в полости малого таза. Яичники фиксированы брыжейкой и с помощью связок нижним краем соединены с маткой. От брыжейки к яичникам идут нервы и сосуды (ворота яичника). Строение яичника (см. рис.):
|
|
| Маточные (фаллопиевы) трубы |
Парные полые трубки, идущие от матки к яичнику. Длина маточной трубы до 12 см, диаметр просвета до 4 мм. Свободный конец маточной трубы переходит в воронку, заканчивающуюся длинными и узкими бахромками (фимбриями). Самая длинная бахромка достигает яичника и прирастает к нему. Бахромки направляют движения яйцеклетки в сторону воронки маточной трубы, куда и поступает выпавшая из граафова пузырька яйцеклетка. Слизистая оболочка трубы покрыта реснитчатыми и микроворсинчатыми эпителиоцитами. |
|
| Матка |
Полый толстостенный орган грушевидной формы (7 х 8 см), расположенный в малом тазу между прямой кишкой и мочевым пузырём. Матка имеет узкую часть — шейку, выходящую во влагалище, и два роговидных отростка — маточные трубы (см. выше). Стенка матки состоит из трёх слоев:
|
|
| Влагалище |
Трубка (10−15 см) в полости малого таза. Состоит из трёх оболочек: слизистой, мышечной и соединительнотканной. Слизистая оболочка богата гликогеном. Гликоген в результате ферментативных процессов превращается в молочную кислоту: кислая среда необходима для жизнедеятельности микрофлоры. Гликоген необходим для поддержания нормальной жизнедеятельности сперматозоидов. |
среда для поддержания жизнедеятельности сперматозоидов |
| Большие и малые половые губы | Парные складки кожи, закрывающие вход во влагалище. | механическая защита от патогенов |
| Бартолиновы железы | Парные железы преддверия влагалища (гомологичны бульбоуретральным железам мужчины). | увлажнение преддверия влагалища |
| Клитор |
Небольшой наружный половой орган, образованный парными пещеристыми телами — гомологи пещеристых тел мужского полового члена. Содержит множество сосудов и нервных окончаний. |
сексуальная чувствительность |
Рис. Строение яичника
Овариально-менструальный цикл
Овуляция — процесс созревания и выделения яйцеклетки из пузырчатого фолликула яичника (граафова пузырька). Овуляция сопровождается значительными изменениями всей половой системы женщины.
Менструация — ежемесячные маточные кровотечения, связанные с отторжением поверхностного функционального слоя слизистой оболочки матки.
Овариально-менструальный цикл включает циклические процессы созревания и выхода яйцеклетки из фолликула яичника (овуляцию) и отторжение функционального слоя слизистой оболочки матки (менструацию).
Все эти процессы находятся под гормональным контролем гипофиза.
Обычно длительность менструального цикла 28 дней (возможны колебания от 21 до 30 дней).
В менструальном цикле различают три фазы:
- менструальная фаза (1−7-й день цикла): отторжение функционального слоя слизистой оболочки матки (падение уровня прогестерона);
- постменструальная фаза (14−15-й день цикла): регенерация эндометрия матки (повышенный уровень эстрогенов); повышение уровня ЛГ (лютеинизирующий гормон) и ФСГ (фолликулостимулирующий гормон) гипофиза — созревание фолликула — овуляция;
- предменструальная фаза (15−28-й день): под влиянием гормона жёлтого тела прогестерона слизистая оболочка матки подготавливается к восприятию оплодотворённой яйцеклетки, накапливается гликоген, угнетается развитие фолликулов. Матка готовится обеспечить питание оплодотворённой яйцеклетки, которая попадает в полость матки через 3 дня после овуляции.
Если яйцеклетка не оплодотворяется, начинается быстрое развитие жёлтого тела, продукция прогестерона резко уменьшается, функциональный слой эндометрия начинает отторгаться — наступает очередная менструация. В связи с прекращением секреции прогестерона вновь начинают расти фолликулы под влиянием ФСГ гипофиза. Цикл повторяется.
РАЗВИТИЕ ЯЙЦЕКЛЕТКИ
Размножение женских половых клеток происходит во внутриутробном периоде, в результате чего в яичнике образуются примордиальные фолликулы, расположенные в корковом веществе, вблизи его поверхности.
В конце 3-го месяца внутриутробного развития примордиальные фолликулы перестают расти, превращаются в первичные фолликулы и входят в стадию покоя до полового созревания (!).
Начиная с периода полового созревания женщины каждые 28 дней примерно 20 первичных фолликулов начинают активно расти и превращаются во вторичные фолликулы. На 14-й день один из фолликулов созревает (накапливаются питательные вещества и формируется желток).
Зрелый фолликул (граафов пузырёк), достигающий в диаметре 1 см, содержит яйцеклетку и защитные оболочки (гематофолликулярный барьер). Клетки фолликула продуцируют женские половые гормоны — эстрогены.
После созревания граафов пузырёк, находящийся непосредственно под покровным эпителием яичника, разрывается. Яйцеклетка выходит в брюшинную полость — овуляция— откуда попадает в маточную трубу.
На местах лопнувших фолликулов на поверхности яичника остаются рубцы, углубления и складки.
ЖЁЛТОЕ ТЕЛО
Эпителиальные клетки лопнувшего фолликула размножаются, образуя жёлтое тело. Клетки жёлтого тела выполняют эндокринную функцию: секретируют прогестерон (гормон жёлтого тела). Функция прогестерона: подготовка организма (половых органов, молочных желез) к беременности; торможение созревания следующей яйцеклетки.
Если вышедшая яйцеклетка не оплодотворяется, то маленькое жёлтое тело (до 1,5 см), называемое циклическим (менструальным) жёлтым телом, существует недолго (12−14 дней). В нём формируется соединительная ткань, в результате чего образуется беловатое тело, которое рассасывается через несколько лет.
Если яйцеклетка оплодотворяется и наступает беременность, то образуется жёлтое тело беременности, которое достигает 5 см в диаметре, и сохраняется в таком виде в течение 6 месяцев, выполняя важную эндокринную функцию. Затем оно постепенно дегенерирует, железистый эпителий замещается соединительной тканью, и жёлтое тело превращается в беловатое тело.
Рис. Развитие яйцеклетки:
1 — примордиальный фолликул; 2 — растущие фолликулы; 3 — граафовы пузырьки; 4 — овуляция; 5 — жёлтые тела; 6 — атретическое тело; 7 — рубец на месте жёлтого тела; 8 — строма (соединительная ткань) яичника; 9 — кровеносный сосуд (по В. Г. Елисееву и др.)
У женщины в течение жизни созревает 400−500 яйцеклеток. Остальные фолликулы подвергаются обратному развитию и превращаются в атретические тела.
КАЖДАЯ ЖЕНЩИНА ДОЛЖНА ИМЕТЬ ПРЕДСТАВЛЕНИЕ О СТРОЕНИИ СВОИХ ПОЛОВЫХ ОРГАНОВ!
Женская половая система является удивительным механизмом, который наделяет ее возможностью сотворить новую жизнь и испытать радость материнства. Знание принципов ее устройства дают понимание наставлений родителей и докторов.
Содержание
-
- Содержание статьи
- Наружные половые органы
- Лобок
- Клитор
- Малые половые губы
- Половая щель
- Большие половые губы
- Наружное отверстие мочеиспускательного канала
- Бартолиновые железы
- Преддверие влагалища
- Девственная плева
- Промежность
- Внутренние половые органы
- Влагалище
- Матка
- Шейка матки
- Маточные трубы
- Яичники
- Молочные железы
- МРТ мочевого пузыря что показывает
- Анатомия мочевого пузыря
- Заболевания мочевого пузыря
- Подготовка к МРТ мочевого пузыря
- Показания к МРТ мочевого пузыря
- МРТ мочевого пузыря: как делают мужчине
- МРТ мочевого пузыря: как делают женщине
- КТ или МРТ мочевого пузыря
- Узи мочевого пузыря — показания, противопоказания, результаты и нормы
- Строение мочевого пузыря
- Симптомы, при которых необходимо провести УЗИ
- Что диагностируют с помощью УЗИ мочевого пузыря
- Методы УЗИ мочевого пузыря и подготовка
- Противопоказания к проведению
- Проведение процедуры
- Расшифровка УЗИ мочевого пузыря
- Нормы мочевого пузыря по УЗИ:
Содержание статьи
Анатомия — наука о строении. Половые органы это лишь часть половой системы, их строение мы рассмотрим чуть ниже. Чтобы ясно понимать, почему в этих органах происходят те или иные процессы необходимо иметь представление об устройстве половой системы в целом. Многие из вас слышали выражение: «Все болезни от нервов. «
На сколько выражение является истиной, можно судить по тому, что некоторые неврологические и психические расстройства и заболевания сопровождаются нарушением менструального цикла. Работа всех органов регулируется нервной системой. Именно она осуществляет нашу связь с окружающей средой и позволяет организму адаптироваться (или не адаптироваться) к ее изменениям.
Но на одних нервах далеко не уедешь. На пляже вы с первого взгляда на человека можете сказать, является он мужчиной или женщиной. Почему так? Все из-за уникальных веществ нашего организма – половых гормонов.
Гормоны играют огромную роль, как в развитии, так и в работе половых органов. Половые железы — яичники, являются частью гормональной системы организма, а половые гормоны отвечают не только за развитие половых признаков. Они оказывают влияние на все виды обмена веществ в организме, на работу других органов и систем.
Половая система одновременно является частью эндокринной системы и связана с нервной системой. У такого оркестра должен быть дирижер-диспетчер. Это нейроэндокринная железа – гипофиз. Она расположена в головном мозге и осуществляет связь между нервной и эндокринной системами.
Нервные импульсы вызывают выработку гормонов в гипофизе, гипофизарные гормоны через кровь, попадают в половые железы (яичники) и там влияют на выработку гормонов яичника (прогестерона и эстрадиола). Изменяя обмен веществ в тканях, гормоны эндокринных желез влияют на работу органов и систем, в том числе и нервной. На рисунке схематически показано, как связаны половые органы, нервная и эндокринная системы человеческого организма.
Таким образом, женская репродуктивная (половая) система включает в себя непосредственно половые органы, молочные железы, отделы головного мозга и эндокринные железы, регулирующие работу половых органов.
Половые органы разделяют на наружные и внутренние.
Наружные половые органы
1 – лобок; 2 – крайняя плоть клитора; 3 – головка клитора; 4 — малые половые губы; 5 — наружное отверстие мочеиспускательного канала; 6 — девственная плева (является границей между внешними и внутренними половыми органами); 7 — бартолинова железа; 8 — задний проход; 9 — вход во влагалище; 10 — большие половые губы.
Лобок
Лобок представляет собой возвышение, расположенное впереди и немного выше лобкового сочленения, покрытое волосами, верхняя граница роста которых идет горизонтально (у мужчин, рост волос распространяется кверху по средней линии).
Клитор
Клитор, это небольшой (до 1-1,5 см.), но очень чувствительный и важный орган, состоящий в основном из пещеристого тела. Подобную структуру имеет мужской половой член. Пещеристое тело имеет в себе пустоты, наполненные циркулирующей кровью. При половом возбуждении эти пустоты усиленно наполняется кровью, происходит увеличение и уплотнение клитора — эрекция. Пещеристое тело не способно сокращаться, как сосуды, поэтому травматическое повреждение клитора опасно обильным кровотечением.
Малые половые губы
Малые половые губы (МПГ) представляют собой две кожных складки, между большими половыми губами и входом во влагалище. Спереди, соединяясь, они образуют крайнюю плоть клитора. В норме малые губы слегка выступают за границы больших, их окраска варьирует от бледно розовой до темно-коричневой в задних отделах. МПГ имеют большое количество сосудов и нервных окончаний и являются эргенной зоной, при сексуальном возбуждении увеличиваются в размере за счет притока крови.
МПГ вариабельны по форме и размеру, и нередко бывают асимметричными. Если фоорма и размеры малых половых губ вызывают физический или психический дискомфорт проводится хирургическая коррекция их размеров и формы пластика малых половых губ.
Половая щель
Половая щель, это пространство между большими и малыми половыми губами.
Большие половые губы
Большие половые губы (БПГ) представляют собой две выраженные продольные складки кожи, расположенные по сторонам от половой щели. Впереди БПГ сходятся в переднюю спайку, расположенную над клитором. Позади, сужаясь и сходясь одна к другой, БПГ переходят в заднюю спайку. Кожа внешней поверхности БПГ имеет волосяной покров, в ней расположенные потовые и сальные железы. В толще больших половых губ проходят сосуды, нервы и размещаются бартолиновые железы. С внутренней стороны они покрыты тонкой кожей розового цвета похожей на слизистую оболочку.
Под большими и малыми половыми губами находятся два отверстия. Одно из них, диаметром 3 — 4 мм, расположенное чуть ниже клитора, называется наружным отверстием мочеиспускательного канала (уретры), через которое из мочевого пузыря выводится моча. Непосредственно под ним находится второе отверстие диаметром 2 — 3 см — это вход во влагалище, который прикрывает (или когда-то прикрывала) девственная плева.
Наружное отверстие мочеиспускательного канала
Наружное отверстие мочеиспускательного канала имеет круглую, полу лунную или звездчатую форму, расположено оно на 2-3 см ниже клитора. Мочеиспускательный канал имеет длину 3-4 см, просвет его растягивается до 1 см и больше. На всем протяжении он соединён с передней стенкой влагалища. По обе стороны от наружного отверстия мочеиспускательного канала находятся выводные протоки парауретральных желез. В этих образованиях вырабатывается секрет, который увлажняет слизистую наружного отверстия мочеиспускательного канала.
Бартолиновые железы
Бартолиновые железы (железы преддверия влагалища) — парные, продолговато-округлой формы образования, величиной с боб. Расположены они на границе задней и средней трети больших половых губ и вырабатывают секрет беловатого цвета со специфическим запахом. Секрет увлажняет слизистую и обладает антибактериальными свойствами.
Преддверие влагалища
Преддверие влагалища — анатомическое образование. «Дном» преддверия влагалища является девственная плева или ее остатки. Впереди преддверие ограничено клитором, сзади — задней спайкой, по бокам — малыми половыми губами.
Девственная плева
Девственная плева (гимен) — представляет собой тончайшую перепонку кольцевидной или полу лунной формы, толщиной 0,5 — 2 мм. С началом половой жизни девственная плева разрывается. Девственная плева является границей между наружными и внутренними половыми органами.
Промежность
Промежность в анатомическом смысле область между лобком и верхушкой копчика, по бокам ограниченна седалищными буграми тазовых костей, по сути это выход из малого таза. В клиническом (акушерском) смысле промежностью считают область между задней спайкой больших половых губ и заднепроходным отверстием (рис.1). На коже промежности есть пигментная линия, идущая от задней спайки к заднему проходу — шов промежности. Расстояние от задней спайки до ануса называют высотой промежности, равняется 3-4 см.
Рис. 1. Анатомические ориентиры женской промежности: 1 – передняя спайка больших половых губ, 2 – задняя спайка больших половых губ, 3 – заднепроходное отверстие (анус), 4 – верхушка копчика, 5 — седалищный бугор (слева).
Толщину промежности составляют кожные покровы, мышцы, их сухожилия и фасции. Совокупность мягких тканей, занимающих пространство выхода из малого таза, образуют тазовое дно или диафрагму таза. Через тазовую диафрагму у женщины проходят мочеиспускательный канал, влагалище и прямая кишка.
Мышцы и связки тазового дна поддерживают тазовые органы (мочевой пузырь, влагалище и прямую кишку) в анатомическом положении и обеспечивают ряд очень важных физиологических функций: произвольное мочеиспускание и удержание мочи, дефекация, удержание кала и кишечных газов, закрытие входа во влагалище, являются частью родовых путей (рис.2).
Повреждение этих структур в родах приводит к недостаточности мышц промежности и нарущению работы тазовых органов — дисфункции тазового дна, сексуальной дисфункции. Об этом подробно написано в этой статье.
Рис. 2. Сагиттальный разрез тазового дна
Внутренние половые органы
Внутренние половые органы расположены в полости малого таза и фиксируются в нем посредством мышц, связок и фасций соединительной ткани.
1- влагалище. 2- шейка матки. 3- матка.
Придатки матки: 4- маточные трубы. 5- яичники.
Влагалище
Влагалище — легко растяжимый мышечный орган, представляющий собой трубку длиной 7 — 8 см. В верхней части стенки влагалища прикрепляются к шейке матки. Влагалище имеет переднюю и заднюю стенки, которые граничат с мочевым пузырём уретрой и прямой кишкой.
Матка
Матка — полый мышечный орган грушевидной формы, состоящий из двух частей: тела и шейки матки. Тело матки «подвешено» в центре малого таза. Спереди от неё располагается мочевой пузырь, сзади прямая кишка. На рисунке видно, что в сечении полость матки представляет собой треугольник, повернутый вершиной вниз. В верхних углах имеется два отверстия — левое и правое. Это устья маточных труб. Через устья полость матки соединяется с маточными трубами, а через них с брюшной полостью.
Стенки полости выстланы слоем слизистой ткани – эндометрием. На протяжении первой половины менструального цикла, под действием половых гормонов, эндометрий подготавливается к приему оплодотворённой яйцеклетки, но если оплодотворения не происходит слизистая матки отторгается. Этот процесс сопровождается кровотечением – менструацией. Матка по своей сути является плодовместилищем. Именно здесь из оплодотворённой яйцеклетки развивается плод.
Патологические образования полости матки (полипы, миомы, спайки и др.) нарушают физиологические процессы имплантации зародыша, приводят к бесплодию и невынашиванию беременности. Патологические образования полости матки удаляются на гистероскопии.
Шейка матки
Шейка матки (ш.м.) — имеет цилиндрическую форму (у не рожавших — коническую) и частично вдаётся во влагалище (влагалищная часть ш.м.). По центру в шейке имеется веретенообразной формы канал – канал шейки матки (цервикальный канал). Верхний конец этого канала открывается в полость матки — внутренний зев. Нижнее отверстие открывается во влагалище — наружный зев. Цервикальный канал соединяет влагалище и полость матки.
Слизистая цервикального канала имеет железы, выделяющие вязкую слизь, которая является слизистой «пробкой». Шеечная слизь является барьером на пути «биологического мусора» (тел погибших клеток, бактерий и т.п.) в полость матки. Влагалище вместе с каналом шейки матки во время родов образуют родовой путь, по которому происходит движение плода наружу.
Шейка матки фиксируется в полости таза за счет связочного аппарата: крестцово-маточных и кардинальных связкок. К ней крепятся лобково-шеечная и ректовагинальная фасции — опорные структуры для стенок и сводов влагалища, мочевого пузыря и прямой кишки. Повреждение связочного аппарата приводит к опущению органов малого таза — пролапсу тазовых органов.
Маточные трубы
Маточные трубы (м.т.) — парные, полые мышечные образования, длиной около 13 см. Конец труб, прилегающий к яичнику, расширяется в виде воронки с бахромчатыми краями. Внутренняя поверхность труб покрыта слизистой тканью имеющей реснички. Реснички находятся в постоянном движении и вместе с перистальтическими сокращениями самой трубы, помогают яйцеклетке продвигаться от яичника к матке. Таким образом основная функция м.т. – транспортная.
Яичники
Яичники (их два: левый и правый) — являются половыми железами. Располагаются яичники по бокам от матки и контактируют с фимбриями маточных труб. Основная функция этой железы – производство яйцеклеток и половых гормонов. С рождения они содержат в себе огромное количество фолликулов — микроскопических пузырьков с яйцеклетками.
В начале менструального цикла, в одном из яичников (редко в двух), одновременно 25-40 фолликулов начинают увеличиваться в размерах и наполняться жидкостью – «созревать». Созреет только один из них, редко два.
Под давлением увеличивающегося фолликула, истончённая стенка яичника рвется, фолликул лопается, и яйцеклетка выходит к маточной трубе. При благоприятном стечении обстоятельств здесь её ожидают сперматозоиды. Происходит слияние яйцеклетки со сперматозоидом – оплодотворение, а далее по трубе она транспортируется в полость матки. Подробнее об этом написано здесь.
В отличие от мужчин, у которых брюшная полость изолирована от внешней среды, у женщин в брюшную полость можно попасть через половые органы, сперматозоиды так и делают.
К сожалению, таким же образом туда проникают патогенные микробы, вызывая воспалительные процессы не только в половых органах, но и в самой брюшной полости. В результате могут развиться осложнения, от бесплодия до потери органа.
Наилучшей профилактикой подобных ситуаций является использование презерватива (барьерный метод контрацепции), постоянный половой партнёр и профилактическое обследование семейной пары на заболевания передаваемые половым путем (ЗППП).
Молочные железы
Молочные железы (м.ж.), парные кожные образования на передней поверхности грудной клетки. В центре железы размещён сосок вокруг которого есть кружочек пигментированной кожи – ореола. Железа состоит из долек железистой ткани с молочными ходами (каналами) и жировой ткани. Каналы, соединяясь друг с другом, образуют выводные протоки, открывающиеся на соске молочной железы. Рост молочных желез, их секреторная функция активизируются гормонами яичника и гипофиза.
Окончательное развитие м.ж. наступает только после вскармливания новорождённого. Кормление грудью — является мощнейшей профилактикой рака м.ж., а период грудного вскармливания должен продолжаться не менее 8 месяцев. В этом возрасте, ребёнку начинают давать первый прикорм.
Copyright © «Хирург гинеколог Ананин Владимир Викторович, г. Красноярск»
18+
МРТ мочевого пузыря что показывает
Патологические процессы в мочевом пузыре часто имеют схожие клинические проявления: боль внизу живота, рези при выделении урины, частые позывы, эпизоды недержания, обнаружение лейкоцитов, эритроцитов, бактерий, белка в анализах и пр. Многофакторность возникновения нарушений приводит к затруднениям в диагностике.
МРТ мочевого пузыря — неинвазивное исследование, которое показывает, что способствует появлению вышеперечисленных симптомов: воспаление, опухоль, отклонение в анатомическом положении органов малого таза, камень, травма, инородное тело или иная причина. Проведение магнитно-резонансного сканирования при злокачественных новообразованиях позволяет получить важную информацию, являющуюся основой для выбора терапии: на снимках различима стадия заболевания.
Трехплоскостная визуализация органов малого таза на МРТ
Для улучшения возможностей визуализации используют хелатированный гадолиний, сканирование с контрастом может быть выполнено пациентам с аллергической реакцией на йод и морепродукты, которым недоступна усиленная КТ.
При МРТ мочевого пузыря построение изображений происходит с помощью магнитного резонанса и компьютерной обработки полученных сведений. Ионизирующая лучевая нагрузка отсутствует, изменения в клетках полностью обратимы. Данная особенность делает магнитно-резонансную томографию наиболее подходящей процедурой для динамического наблюдения за патологическим процессом, в том числе, после оперативного лечения или консервативной терапии. МР-исследование может быть выполнено беременным (со второго триместра) и новорожденным, достигшим месячного возраста.
Анатомия мочевого пузыря
Строение мочевого пузыря
Рассматриваемый орган представляет собой мышечно-мембранозный мешок, расположенный в переднем отделе малого таза, преимущественно экстраперитонеально — покрыт брюшиной с одной стороны. От лобкового симфиза мочевой пузырь отделен рыхлой клетчаткой. В наполненном состоянии орган расправляется и занимает мезоперитонеальное положение (покрыт брюшиной с трех сторон), поднимаясь выше лобка. При острой задержке мочеиспускания может достигать пупка.
От прямой кишки у мужчин пузырь отделен везикулами и конечными отделами семявыносящих протоков, у женщин — влагалищем и маткой. В органе различают переднюю, заднюю и боковые стенки, верхушку и дно. В треугольнике Льето (образован впадающими устьями уретеров и внутренним отверстием мочеиспускательного канала) наиболее часто диагностируют опухолевые новообразования. Мышцы органа образуют детрузор и сфинктер, отвечающие за изгнание и запирание жидкости.
Размер мочевого пузыря зависит от количества содержащейся внутри урины, емкость в среднем составляет 300-350 мл. При патологических процессах, связанных с обструкцией нижних путей урологического тракта, может достигать 1,5л. На фоне длительного искусственного отведения мочи регистрируют атрофию мышц и уменьшение объема до 30-50 мл.
Гистологически пузырь состоит из уротелия, сосудистой пластинки, мышечного и серозного слоев.
Заболевания мочевого пузыря
МРТ мочевого пузыря, Т2-взвешенное изображение, аксиальная плоскость. Толстая стрелка указывает на опухоль, тонкая демонстрирует непрерывность детрузорной мышцы, что соответствует стадии опухолевого процесса Т1
Магнитно-резонансную томографию используют преимущественно для диагностики злокачественных новообразований. Более 90% карцином являются переходно-клеточными опухолями, происходящими из уротелия. МРТ мочевого пузыря с контрастным усилением показывает точные размеры и положение опухоли, степень инвазии (прорастания) в окружающие ткани, состояние тазовых, паховых, парааортальных лимфатических узлов, являющихся мишенями при распространении уротелиального рака, костных структур. Возможность применения множества МР-последовательностей повышает точность результата.
T2-взвешенные (А) сагиттальные и T1-постконтрастные (В) аксиальные изображения, белая стрелка указывает на ректальную инвазию, черная — на вовлечение брюшной стенки, что соответствует стадии рака Т4в
При подозрении на рак мочевого пузыря часто выполняют цистоскопию, к преимуществам которой относят возможность проведения биопсии и определения гистологического типа опухоли. Исследование визуализирует пристеночные изменения в органе, но не дает представления о распространенности патологического процесса в глубокие слои. К эндоскопической диагностике, сопряженной с рядом осложнений (травматизация, присоединение вторичной микрофлоры), есть определенные ограничения.
Ультразвуковая сонография не всегда информативна при образованиях размером менее 1 см. Поэтому нередко пациентов направляют на МРТ.
Магнитно-резонансное сканирование выполняют для определения объема предстоящего хирургического вмешательства. Опухоли прямой кишки, матки, простаты могут распространиться на мочевой пузырь. МРТ помогает в дифференциации внешних и пристеночных процессов.
Метастатические поражения органа диагностируют редко. К первичным опухолям относят меланому, рак молочной железы и желудка. На снимках отсевы напоминают очаговые образования. Метастаз в мочевом пузыре может выглядеть, как диффузное утолщение стенки.
При эндометриозе поражение органа вызвано прямой имплантацией внутреннего слоя матки, что связано с оперативным вмешательством в малом тазу. Картина визуализации патологии неспецифична, МРТ показывает вдавление вдоль задней стенки мочевого пузыря с тупыми углами (картина напоминает другие пристеночные процессы).
Очаг эндометриоза чаще возникает на задней поверхности мочевого пузыря (область обведена) и не отделим от прилежащей матки
Участки кровоизлияния и фиброза, типичные для процесса, усиленно накапливают контраст.
При приобретенном (ложном) псевдодивертикуле мочевого пузыря формируется выпячивание через мышечную стенку в виде кармана. Встречается множественное поражение органа, характерное для длительной обструкции нижних отделов урогенитального тракта на фоне доброкачественной гиперплазии/рака простаты, нейрогенной дисфункции, сужения уретры.
Стрелка на МР-фото показывает шейку выпячивания
При врожденном дивертикуле гистологическое строение такое же, как и у стенки мочевого пузыря. Размер грыжевого мешка зависит от объема урины, внутри могут присутствовать камни, воспалительные элементы. Дивертикул на МР-сканах дает пониженный сигнал Т1 ВИ и гиперинтенсивный на Т2 ВИ. Есть риск возникновения в грыжевом мешке уротелиальной карциномы.
Рак мочевого протока на МРТ с инвазией на переднюю брюшную стенку (стрелка), Т2 ВИ, сагиттальная плоскость
Урахус — эмбриональный придаток, в норме закрывается к рождению или в первые годы жизни. При формировании ограниченной полости с накоплением жидкости говорят о кисте, если есть дренирование наружу — о пузырно-пупочном свище. Магнитно-резонансная томография позволяет уточнить тип порока эмбрионального развития мочевого протока. Исследование проводят при подозрении на рак урахуса.
Что еще покажет МРТ мочевого пузыря:
мочеполовой туберкулез и другие инфекционные процессы;
язвенные поражения при интерстициальном цистите;
аномалии расположения устьев мочеточников, уретероцеле;
микроцист (уменьшение объема);
неправильное анатомическое положение (опущение органов таза, пролапс), как причину недержания мочи;
сужение уретры и наличие новообразований.
Подготовка к МРТ мочевого пузыря
Для прохождения диагностической процедуры выберете одежду свободного кроя без металлических компонентов
Исследование чаще проводят в плановом порядке. Подготовка к МРТ способствует получению более качественных изображений.
Мочевой пузырь прилегает к кишечнику, поэтому усиленная перистальтика последнего на фоне гнилостно-бродильных процессов будет препятствовать визуализации и приведет к появлению артефактов на пленках. За 2-3 дня до диагностической процедуры необходимо соблюдать особый режим питания. Диета подразумевает ограничение потребления углеводов и отказ от продуктов, содержащих большое количество клетчатки:
кондитерских изделий, шоколада, какао;
черного хлеба, сдобной выпечки;
сырых овощей (картофеля, томатов, капусты, бобовых) и фруктов (абрикосов, бананов, яблок, ананасов, цитрусовых);
жирного мяса, рыбы;
маринадов, специй копченостей, полуфабрикатов и пр.
Исключают напитки, усиливающие перистальтику:
молоко, простоквашу, сливки;
лимонад, газированную воду;
крепкий чай и кофе.
В день перед исследованием предпочтительнее употреблять изделия из рубленных куриных/индюшачьих грудок, крольчатины, овощи на пару, ненаваристые бульоны, сухое печенье, несладкие компоты
Подготовка к МРТ мочевого пузыря подразумевает использование щадящих термических способов обработки продуктов: жарение во фритюре (с большим количеством кипящего жира), на открытых углях недопустимы. На диагностическую процедуру необходимо явиться после 4-6 часового голода.
При нерегулярном опорожнении кишечника и проблемах с пищеварением врач может назначить спазмолитики, сорбенты, средства от вздутия живота, ферменты, слабительные, очищение с помощью клизмы.
Если запланирована МРТ с контрастированием, допустим легкий перекус за 20-30 минут до начала диагностики: мера направлена на предотвращение вегетативных реакций — тошноты, слюнотечения, головокружения и др. Женщинам в период лактации рекомендовано сделать запас молока на 2-3 кормления.
Мочевой пузырь смотрят в наполненном виде, что обеспечивает расправление складок и лучшую визуализацию изменений. Для этого за 2 часа необходимо воздержаться от походов в туалет и за 40 минут дополнительно выпить 350-500 мл воды без газа.
Не забудьте взять направление, паспорт, результаты предыдущих исследований, касающихся заболевания — УЗИ, цистоскопии, внутривенной урографии и пр.
Показания к МРТ мочевого пузыря
МР-сканирование относят к экспертной диагностике, иногда достаточно УЗИ, оценки симптомов и анализов
Проведение магнитно-резонансной процедуры обосновано, если:
данные УЗИ, компьютерной томографии неоднозначны или подозрительны на злокачественное новообразование;
требуется предоперационная оценка анатомических особенностей мочевого пузыря, определение стадии рака;
показано динамическое наблюдение за патологическим процессом;
у пациента диагностирована аллергия на рентгеноконтрастное вещество на основе йода;
изменения в анализах и симптомы (кровь в моче, боли внизу живота, дизурические расстройства, недержание урины и пр.) невозможно объяснить с помощью других способов обследования);
есть противопоказания к цистоскопии.
Магнитно-резонансная томография органов урогенитального тракта — безопасное исследование, не подразумевающее ионизирующей лучевой нагрузки на организм, поэтому больше подходит для беременных и детей. Показания к МРТ мочевого пузыря определяет врач с учетом клинической ситуации. Если цистит носит рецидивирующий характер, эффект от лечения краткосрочный, можно пройти диагностику для выявления заболеваний, поддерживающих воспаление.
Рак мочевого протока с инфильтрацией окружающей клетчатки, стенки пузыря в области верхушки на магнитно-резонансной томограмме
МРТ мочевого пузыря: как делают мужчине
Диагностическую процедуру выполнят после соответствующей подготовки. Кроме мочевого пузыря на МР-сканах оценивают простату, семенные пузырьки, прямую кишку и мочеиспускательный канал.
Исследование не требует сексуального воздержания. Магнитное поле не оказывает негативного влияния на сперматогенез, потенцию, половое влечение. Перед процедурой пациент должен предупредить врача о брахитерапии в анамнезе (лечение по поводу рака простаты, связанное с имплантированием в орган радиоактивных металлических зерен), аллергии на гадолиний, функционирующих устройствах (кардио-, мио-, нейростимуляторах, инсулиновой помпе, слуховом несъемном протезе и пр.), ортопедических конструкциях, клаустрофобии (при использовании оборудования с закрытым контуром).
МРТ мочевого пузыря: как делают женщине
К малоинформативным результатам МР-сканирования у пациенток может привести:
Внутриматочная спираль. Современные контрацептивы изготавливают преимущественно из меди и серебра, не реагирующих на магнитное поле, но встречаются и другие экземпляры. Чтобы убедиться в безопасности, достаточно знать марку установленной ВМС, информация есть в аннотации изделия.
Неподходящий день цикла. Магнитно-резонансную томографию исключительно для осмотра мочевого пузыря выполняют редко. Неспецифичность симптомов при заболеваниях органов малого таза подразумевает более широкую оценку, которая включает осмотр матки с шейкой, яичников, фалоппиевых труб, нижних отделов кишечника. При подозрении на сопутствующую патологию внутренних гениталий важно выбрать оптимальное время для исследования: МРТ при эндометриозе выполняют во второй половине менструального цикла, во всех остальных ситуациях — с 6 по 11 день от начала.
Гестация. МР-сканирование не рекомендуют делать в первом триместре беременности, но доказательства о вреде магнитного поля на развитие плода в мировой литературе отсутствуют. Прочие противопоказания к диагностике аналогичны вышеперечисленным.
КТ или МРТ мочевого пузыря
В сложных случаях алгоритм ведения пациента определяют коллегиально
Выбор в пользу исследования делает лечащий врач, он же на основании анализа всех имеющихся данных выбирает терапию. КТ используют в ургентных ситуациях, связанных с травмой, когда необходимо быстрое получение результатов. Компьютерную томографию назначают при цистолитиазе (показывает плотность камней), для оценки кисты, устьев мочеточников. В онкоурологии предпочтение отдают магнитно-резонансному сканированию. Часто диагноз устанавливают после комбинированного обследования, включающего радиосцинтиграфию костей скелета, позитронно-эмиссионную томографию, морфологическую экспертизу и пр.
В медицинском центре “Магнит” в Санкт-Петербурге МРТ малого таза проводят на высокопольном сканере экспертного класса Siemens (Германия). Записаться в клинику можно по телефону +7 (812) 407-32-31 . В ночное время стоимость процедуры дешевле. Мы обслуживаем не только частных клиентов, но и работаем по системе ОМС/ДМС, с оплатой через страховую компанию. Не откладывайте диагностику и приходите — будем рады помочь!
Узи мочевого пузыря — показания, противопоказания, результаты и нормы
Внутренние органы выполняют свои определенные задачи и отвечают за целостность работы системы организма.
Мочевой пузырь — играет важную роль в мочевыделительной системе, который отвечает за сбор мочи до ее выхода из организма. Он характеризуется эластичностью и находится за лобковыми костями в передней части малого таза. Моча, очищенная в почках, по мочеточечным каналам заходит в него, а затем выводится из организма через мочеиспускательный канал, который имеет название уретра. Четких данных о его параметрах нет. При проводимых исследованиях обнаружена возможность помещения в нем мочи объемом от мочи 500 до 1000 мл.
Брюшная полость закрывает часть пузыря сверху и с боков. У мужчин и женщин органы, которые располагаются за мочевым пузырем различные. У женского пола за пузырем расположены матка и влагалище, а у представителей мужского пола находятся половые железы (семенные пузырьки) и протоки, которые ведут к уретре.
Сильная мускулатура и отличная эластичность органа необходима для депонирования и выведения накопленной мочи.
Индивидуальной особенностью мочевого пузыря является то, что он постоянно меняет свою форму и размер, в зависимости от объема наполнения мочевиной. Полный пузырь взрослого человека имеет форму шара, а пустой напоминает плоскую тарелку.
Детский мочевой пузырь имеет форму соответствующую возрасту ребенка. У новорожденных и грудничков он веретенообразный, у малышей и до 7 лет от имеет форму груши, в 8-12 приобретает яйцеобразную форму. Только к подростковому возрасту он начинает быть похожим на шар.
Строение мочевого пузыря
Орган наклонен под углом. Его кончик «смотрит» вперед и вверх, а положение дна — вниз и назад. Непосредственно тело пузыря находится между ними. Сужаясь, книзу он образует мочеиспускательный канал. В этом месте располагается шейка, которая заканчивается уретрой. Мочевой проток соединяет переднюю часть вершины и пупок. На поверхности пузырь разделяется на переднюю, заднюю, верхнюю и боковые поверхности. Сзади в поверхностном слое находятся два просвета, в которые входит устье мочеточника.
Функцию удерживания мочи выполняют два клапана – сфинктеры:
- Непроизвольный. Он сформирован мышечной группой, закрученной в виде спирали, которая через мышцы проходит в малый таз. По конструкции они похожи на перевернутый зонт.
- Произвольный. Сфинктер покрыт мышцами малого таза, связками, которые формируют запирательную мышцу.
Структура мочевого пузыря имеет особенную структуру. Его оболочка состоит из четырех слоев:
- Внутренний. Он выстелен переходным эпителием, который образует надежную преграду и складки, которые разглаживаются при наполнении мочой. Слизистый слой, который покрывает орган внутри, объединен с мышцами. Эта область получила название треугольник треугольником. Межмочевидная складка, располагающаяся вблизи от устьев мочеточников, предохраняет от затекания урины назад.
- Соединительный. Подслизистая состоит из вспомогательной ткани, небольшой плотности. В ней находятся лимфатическая и кровеносная система, а также нервные окончания.
- Мышечный. Мышечная ткань является основой перегородки органа. Связки гладких мышц, которые проходят в три слоя, объединяются в основную мышцу, которая выполняет функцию — выталкивание мочи. Рядом с устьями мочеточников круговые волокна создают сфинктеры. Если работа мышц нарушится, результатом может быть патологические изменения в процессе.
- Серозный. Ею выложена задняя и стороны по бокам, а также и непосредственно сам пузырь. На всех остальных поверхностях сводится в достаточно плотный соединительный слой, который выполняет опорную функцию.
Мочевой пузырь призван выполнять две функции: резервуарную или сбор мочи и эвакуаторную или выведение мочи. Физиологический объем при котором поступает призыв из мозга к его опустошению в среднем около 200 – 400 мл, причем у представительниц прекрасного пола цифра немного ниже, чем у мужчин. С возрастом сила мышц ослабевает, поэтому люди в возрасте имеют больший объем пузыря.
Из мочеточников урина поступает в мочевой пузырь примерно через каждые 30 секунд. На ритм наполнения влияют факторы: количество и характер употребленной жидкости, наличие стрессовых ситуаций, температура воздуха окружающей среды.
Нервные окончания, которые расположены в стенке мочевого пузыря, оперативно реагируют на вызываемое давление, их еще называют механорецепторами, контролируют поддержание в пузыре определенный объем урины.
Эвакуаторная функция мочевого пузыря проводится сокращая его, если стенки значительно растянулись, при воздействии на механорецепторы мочеиспускательного канала при попадании на нее мочевиной, расслабления мускулатуры мочеиспускательного канала при раздражении стенок пузыря.
Мочевой пузырь играет немаловажную роль в поддержании нормальной внутренней среды в организме, убирая и очищая организм от продуктов жизнедеятельности. Характеристики мочи здорового человека неизменны. Однако, вследствие определенных болезней, при которых возникает застой мочи, она меняет свой химический состав. И это приводит к воспалительным процессам и возникновению мочекаменной болезни.
Симптомы, при которых необходимо провести УЗИ
УЗИ – диагностику специалист делает через переднюю брюшную стенку. Во время проведения этого исследования возможно выявить заболевания и патологии, которые возникли в органе, а также проконтролировать эффективность лечения.
Обследование мочевого пузыря проводят в таких случаях:
- подозрение на патологию в какой-либо части мочевыводящей системы, или при либо ранее выявленных болезнях мочевыделительных органов;
- при необходимости найти причину эритроцитурии, если в анализе мочи было большое количество эритроцитов;
- при жалобах пациента на болезненное мочеиспускание, которые свидетельствуют о таких заболеваниях: цистит, гиперплазия предстательной железы, камни в почках или мочекаменная болезнь;
- жалобы пациента на задержку мочи и появление дизурических симптомов;
- при любых подозрениях на появление новообразований любого типа (злокачественные или доброкачественные опухоли), а также кисты в мочевом протоке;
- при подозрение на образовавшуюся полость вблизи пузыря, с накопленной жидкостью, так называемый дивертикулез;
- после травм и ушибов мочевого пузыря, УЗИ покажет возможное наличие затеков в паравезикальной области;
- после прохождения курса лечения, чтобы оценить результаты;
- при сдаче анализов, в показателях обнаружены изменения, которые указывают на проблемы органов мочеполовой системы.
Что диагностируют с помощью УЗИ мочевого пузыря
Если врач назначает процедуру исследования ультразвуком, скорее всего это делается с целью подтвердить диагноз.
Заболевания и патологии, которые определяются ультразвуковым методом:
- наличие камня и песка в почках;
- появившиеся взвеси;
- неправильное расположение органа;
- при определении остаточного количества мочи, выявлен увеличенный объем;
- развитие опухолей и новообразования;
- формоизменение пузыря, утолщение его стенок;
- эхогенные образования;
- острый или хронический цистит;
- пиелонефрит;
- пиелоэктазия;
- гидронефроз.
Эти результаты не являются удовлетворительными, поэтому с лечением не стоит затягивать и откладывать поход к врачу на потом. Особенно это касается тех, кто планирует рождение детей, так как эти болезни могут передаваться на генном уровне.
Методы УЗИ мочевого пузыря и подготовка
Способов проведения процедуры несколько:
- трансабдоминально – через переднюю стенку брюшной области;
- трансректально – через прямую кишку;
- трансвагинально – через влагалище;
- трансуретрально – через мочеиспускательный канал.
В зависимости от диагноза и индивидуальных особенностей человека, врачом определяется наиболее подходящий способ проведения исследования.
Трансабдоминальное – обследование пузыря через переднюю брюшную стенку. Проходит с помощью специального абдоминального датчика. Оно позволяет выявить размер, форму, возможные патологии и конструкцию пузыря. Наиболее часто применяется.
Предварительные действия, которые необходимо провести перед проведением УЗИ:
- подготовка кишечника, которая состоит из соблюдения диеты на протяжении 1-2 суток и его опорожнения накануне проведения процедуры ;
- наполнение мочевого пузыря.
Продукты, которые требуется исключить перед УЗИ мочевого пузыря:
- свежие овощи и фрукты;
- бобовые;
- молочные продукты;
- сдобные хлебо-булочные и кондитерские изделия;
- кофе и кофесодержащие напитки;
- вода с газами;
- алкоголь.
Вечером, непосредственно перед обследованием следует поставить микроклизму (введение в прямую кишку от 50 до 200 мл жидкости). Заменить клизму можно глицериновой свечой, введя ее трансректально. При присутствии метеоризмов, следует принять активированный уголь или энзистал.
Данный метод проводится при наполненном мочевом пузыре. Обычно он наполняется естественным способом. За 4-5 часа выпивается примерно 1,5-2 л воды, при этом следует воздержаться от туалета.
Если из-за заболеваний почек или другой патологии, мочевой пузырь невозможно наполнить, необходимо принять мочегонные лекарственные средства. Для этого за полчаса – час до обследования пациенту нужно выпить таблетку фуросемида, для форсирования мочеобразования почками.
Этапы подготовки мочевого пузыря перед УЗИ:
- употребление большого количества жидкости:
- воздержание от мочеиспускания;
- прием мочегонных препаратов.
Норма воды для подготовки детей к ультразвуковой диагностике мочевого пузыря:
- от 1 до 2 лет – не менее 100 миллилитров;
- от 2 до 7 лет – 250 миллилитров;
- от 7 до 11 лет – 400 миллилитров ;
- от 11 до 15 лет – половина литра.
Наиболее приемлемыми напитками для наполнения пузыря считаются – морс, минеральная вода без газа, травяной чай, компот.
При трансабдоминальном методе мочевого пузыря врач обследует нижнюю часть живота. Поэтому нужно предоставить легкий доступ к исследуемой зоне.
Противопоказания к проведению
- недержание мочи;
- избыточный вес пациента;
- поражения кожных покровов в области сканирования;
- дефекты мочевого пузыря.
Проведение процедуры
После освобождения области низа живота от одежды, пациент ложится на спину, на кушетку. Врач наносит на область проведения УЗИ специальный гель, а затем по смазанному телу водит датчиком, рассматривая мочевой пузырь, а также органы, которые лежат в непосредственной близости к нему.
Трансректальное УЗИ мочевого пузыря (ТРУЗИ) – проводится при помощи введения датчика в прямую кишку. Этим способом пользуются, когда необходимо провести исследование мужчинам или девушкам, не жившим половой жизнью, что бы не нарушить девственную плеву, а также пациентам с противопоказаниями для проведения трансабдоминального УЗИ. С помощью этого метода, возможно исследовать патологические изменения мочевого пузыря и простаты у мужчин.
Для проведения данной диагностики необходимо очистить прямую кишку. Это можно сделать следующими способами:
- микроклизма;
- ввод в прямую кишку свечей с глицерином;
- прием слабительного на растительной основе.
Рекомендуемые препараты со слабительным эффектом длительного действия – фитолакс, сенаде, сенадексин, мукофальк, агиолакс. Их следует выпить на ночь перед обследованием, так как их действие начинается через 6-12 часов.
Препараты со слабительным эффектом быстрого действия – фортранс, прелакс, магния сульфат. Эти препараты подействуют после 15- 20 минут после их приема.
Трансвагинальное УЗИ мочевого пузыря (ТВУЗИ) – проводится введением УЗ датчика во влагалище. Считается наиболее точным и информативным способом, проводится на пустой мочевой пузырь.Может проводиться без привязки к менструальному циклу. Единственное условие для получения точных данных – опорожненный кишечник, в котором отсутствуют газы.
Трансуретральное УЗИ (ТУУЗИ) – способ, при котором происходит введение датчика в уретру. Показано при диагностировании связи между болезнями мочевого пузыря и мочеиспускательного канала. С его помощью можно увидеть степень поражения стенок мочеиспускательного канала и участие в этом развитии близлежащих органов. Метод характеризуется, как очень точный. Проводится под анестезией и есть высокая вероятность повреждения уретры датчиком. Из-за этих факторов, его используют очень редко.
Расшифровка УЗИ мочевого пузыря
После проведения исследования врач-диагност анализирует полученные результаты, изучая расшифровку и фотографию, распечатанную на принтере.
Что же анализирует врач?
- равномерное или частичное утолщение стенок пузыря;
- изменение размеров мочевого пузыря, его уменьшение или увеличение;
- воспалительный инфильтрат или «осадок в мочевом пузыре»;
- эхогенные новообразования в мочевом пузыре;
- рефлюкс урины.
Нормы мочевого пузыря по УЗИ:
- Пузырь может принимать различную форму, в зависимости от степени наполненности и расположения близлежащих органов. У женщин форма тесно связана с числом беременностей и родов, протеканием беременности, расположением матки.
- Структурное строение в нормальном состоянии должно быть эхонегативным. На эту характеристику влияет возраст пациента, чем больше возраст и наличие воспалительных процессов, тем больше эхогенность.
- Объем органа у мужчин и женщин различается. У мужчин эта величина находится в границах 350-750 мл., у женщин – варьируется от 250 до 550 мл. На данный параметр могут влиять беременность, перенесенные операции, наличие опухолей на рядом лежащих органах.
- Толщина стенок в среднем может достигать 2-4 миллиметров. При любом нарушении локального типа параметра, обычно предполагают возникновение патологии.
- Нормальная скорость наполнения находится в пределах 50 мл/ч. Первые призывы к опорожнению возникают у взрослого человека при объеме 100 мл., при этом за один раз норма составляет 150-250 мл. мочи.
- Остаток мочи в пузыре не должен превышать 50 мл.
Copyright 2005-2022 © Клиника «Лека-Фарм»
Сайт носит информационный характер и не является публичной офертой. Стоимость товаров/услуг, их наличие и подробные характеристики уточняйте у представителей (администраторов) медицинского центра, используя средства связи, указанные на Сайте.
Анатомическое строение женских половых органов
КАЖДАЯ ЖЕНЩИНА ДОЛЖНА ИМЕТЬ ПРЕДСТАВЛЕНИЕ О СТРОЕНИИ СВОИХ ПОЛОВЫХ ОРГАНОВ!
Женская половая система является удивительным механизмом, который наделяет ее возможностью сотворить новую жизнь и испытать радость материнства. Знание принципов ее устройства дают понимание наставлений родителей и докторов.
К содержанию
Анатомия — наука о строении. Половые органы это лишь часть половой системы, их строение мы рассмотрим чуть ниже. Чтобы ясно понимать, почему в этих органах происходят те или иные процессы необходимо иметь представление об устройстве половой системы в целом. Многие из вас слышали выражение: «Все болезни от нервов…»
На сколько выражение является истиной, можно судить по тому, что некоторые неврологические и психические расстройства и заболевания сопровождаются нарушением менструального цикла. Работа всех органов регулируется нервной системой. Именно она осуществляет нашу связь с окружающей средой и позволяет организму адаптироваться (или не адаптироваться) к ее изменениям.
Но на одних нервах далеко не уедешь. На пляже вы с первого взгляда на человека можете сказать, является он мужчиной или женщиной. Почему так? Все из-за уникальных веществ нашего организма – половых гормонов.
Гормоны играют огромную роль, как в развитии, так и в работе половых органов. Половые железы — яичники, являются частью гормональной системы организма, а половые гормоны отвечают не только за развитие половых признаков. Они оказывают влияние на все виды обмена веществ в организме, на работу других органов и систем.
Половая система одновременно является частью эндокринной системы и связана с нервной системой. У такого оркестра должен быть дирижер-диспетчер. Это нейроэндокринная железа – гипофиз. Она расположена в головном мозге и осуществляет связь между нервной и эндокринной системами.
Нервные импульсы вызывают выработку гормонов в гипофизе, гипофизарные гормоны через кровь, попадают в половые железы (яичники) и там влияют на выработку гормонов яичника (прогестерона и эстрадиола). Изменяя обмен веществ в тканях, гормоны эндокринных желез влияют на работу органов и систем, в том числе и нервной. На рисунке схематически показано, как связаны половые органы, нервная и эндокринная системы человеческого организма.
Таким образом, женская репродуктивная (половая) система включает в себя непосредственно половые органы, молочные железы, отделы головного мозга и эндокринные железы, регулирующие работу половых органов.
Половые органы разделяют на наружные и внутренние.
К содержанию
Наружные половые органы
1 – лобок; 2 – крайняя плоть клитора; 3 – головка клитора; 4 — малые половые губы; 5 — наружное отверстие мочеиспускательного канала; 6 — девственная плева (является границей между внешними и внутренними половыми органами); 7 — бартолинова железа; 8 — задний проход; 9 — вход во влагалище; 10 — большие половые губы.
Лобок
Лобок представляет собой возвышение, расположенное впереди и немного выше лобкового сочленения, покрытое волосами, верхняя граница роста которых идет горизонтально (у мужчин, рост волос распространяется кверху по средней линии).
Клитор
Клитор, это небольшой (до 1-1,5 см.), но очень чувствительный и важный орган, состоящий в основном из пещеристого тела. Подобную структуру имеет мужской половой член. Пещеристое тело имеет в себе пустоты, наполненные циркулирующей кровью. При половом возбуждении эти пустоты усиленно наполняется кровью, происходит увеличение и уплотнение клитора — эрекция. Пещеристое тело не способно сокращаться, как сосуды, поэтому травматическое повреждение клитора опасно обильным кровотечением.
Малые половые губы
Малые половые губы (МПГ) представляют собой две кожных складки, между большими половыми губами и входом во влагалище. Спереди, соединяясь, они образуют крайнюю плоть клитора. В норме малые губы слегка выступают за границы больших, их окраска варьирует от бледно розовой до темно-коричневой в задних отделах. МПГ имеют большое количество сосудов и нервных окончаний и являются эргенной зоной, при сексуальном возбуждении увеличиваются в размере за счет притока крови.
МПГ вариабельны по форме и размеру, и нередко бывают асимметричными. Если фоорма и размеры малых половых губ вызывают физический или психический дискомфорт проводится хирургическая коррекция их размеров и формы пластика малых половых губ.
Половая щель
Половая щель, это пространство между большими и малыми половыми губами.
Большие половые губы
Большие половые губы (БПГ) представляют собой две выраженные продольные складки кожи, расположенные по сторонам от половой щели. Впереди БПГ сходятся в переднюю спайку, расположенную над клитором. Позади, сужаясь и сходясь одна к другой, БПГ переходят в заднюю спайку. Кожа внешней поверхности БПГ имеет волосяной покров, в ней расположенные потовые и сальные железы. В толще больших половых губ проходят сосуды, нервы и размещаются бартолиновые железы. С внутренней стороны они покрыты тонкой кожей розового цвета похожей на слизистую оболочку.
Под большими и малыми половыми губами находятся два отверстия. Одно из них, диаметром 3 — 4 мм, расположенное чуть ниже клитора, называется наружным отверстием мочеиспускательного канала (уретры), через которое из мочевого пузыря выводится моча. Непосредственно под ним находится второе отверстие диаметром 2 — 3 см — это вход во влагалище, который прикрывает (или когда-то прикрывала) девственная плева.
Наружное отверстие мочеиспускательного канала
Наружное отверстие мочеиспускательного канала имеет круглую, полу лунную или звездчатую форму, расположено оно на 2-3 см ниже клитора. Мочеиспускательный канал имеет длину 3-4 см, просвет его растягивается до 1 см и больше. На всем протяжении он соединён с передней стенкой влагалища. По обе стороны от наружного отверстия мочеиспускательного канала находятся выводные протоки парауретральных желез. В этих образованиях вырабатывается секрет, который увлажняет слизистую наружного отверстия мочеиспускательного канала.
Бартолиновые железы
Бартолиновые железы (железы преддверия влагалища) — парные, продолговато-округлой формы образования, величиной с боб. Расположены они на границе задней и средней трети больших половых губ и вырабатывают секрет беловатого цвета со специфическим запахом. Секрет увлажняет слизистую и обладает антибактериальными свойствами.
Преддверие влагалища
Преддверие влагалища — анатомическое образование. «Дном» преддверия влагалища является девственная плева или ее остатки. Впереди преддверие ограничено клитором, сзади — задней спайкой, по бокам — малыми половыми губами.
Девственная плева
Девственная плева (гимен) — представляет собой тончайшую перепонку кольцевидной или полу лунной формы, толщиной 0,5 — 2 мм. С началом половой жизни девственная плева разрывается. Девственная плева является границей между наружными и внутренними половыми органами.
Промежность
Промежность в анатомическом смысле область между лобком и верхушкой копчика, по бокам ограниченна седалищными буграми тазовых костей, по сути это выход из малого таза. В клиническом (акушерском) смысле промежностью считают область между задней спайкой больших половых губ и заднепроходным отверстием (рис.1). На коже промежности есть пигментная линия, идущая от задней спайки к заднему проходу — шов промежности. Расстояние от задней спайки до ануса называют высотой промежности, равняется 3-4 см.
Рис. 1. Анатомические ориентиры женской промежности: 1 – передняя спайка больших половых губ, 2 – задняя спайка больших половых губ, 3 – заднепроходное отверстие (анус), 4 – верхушка копчика, 5 — седалищный бугор (слева).
Толщину промежности составляют кожные покровы, мышцы, их сухожилия и фасции. Совокупность мягких тканей, занимающих пространство выхода из малого таза, образуют тазовое дно или диафрагму таза. Через тазовую диафрагму у женщины проходят мочеиспускательный канал, влагалище и прямая кишка.
Мышцы и связки тазового дна поддерживают тазовые органы (мочевой пузырь, влагалище и прямую кишку) в анатомическом положении и обеспечивают ряд очень важных физиологических функций: произвольное мочеиспускание и удержание мочи, дефекация, удержание кала и кишечных газов, закрытие входа во влагалище, являются частью родовых путей (рис.2).
Повреждение этих структур в родах приводит к недостаточности мышц промежности и нарушению работы тазовых органов — дисфункции тазового дна, сексуальной дисфункции. Об этом подробно написано в этой статье.
Рис. 2. Сагиттальный разрез тазового дна
К содержанию
Внутренние половые органы
Внутренние половые органы расположены в полости малого таза и фиксируются в нем посредством мышц, связок и фасций соединительной ткани.
1- влагалище. 2- шейка матки. 3- матка.
Придатки матки: 4- маточные трубы. 5- яичники.
Влагалище
Влагалище — легко растяжимый мышечный орган, представляющий собой трубку длиной 7 — 8 см. В верхней части стенки влагалища прикрепляются к шейке матки. Влагалище имеет переднюю и заднюю стенки, которые граничат с мочевым пузырём уретрой и прямой кишкой.
Матка
Матка — полый мышечный орган грушевидной формы, состоящий из двух частей: тела и шейки матки. Тело матки «подвешено» в центре малого таза. Спереди от неё располагается мочевой пузырь, сзади прямая кишка. На рисунке видно, что в сечении полость матки представляет собой треугольник, повернутый вершиной вниз. В верхних углах имеется два отверстия — левое и правое. Это устья маточных труб. Через устья полость матки соединяется с маточными трубами, а через них с брюшной полостью.
Стенки полости выстланы слоем слизистой ткани – эндометрием. На протяжении первой половины менструального цикла, под действием половых гормонов, эндометрий подготавливается к приему оплодотворённой яйцеклетки, но если оплодотворения не происходит слизистая матки отторгается. Этот процесс сопровождается кровотечением – менструацией. Матка по своей сути является плодовместилищем. Именно здесь из оплодотворённой яйцеклетки развивается плод.
Патологические образования полости матки (полипы, миомы, спайки и др.) нарушают физиологические процессы имплантации зародыша, приводят к бесплодию и невынашиванию беременности. Патологические образования полости матки удаляются на гистероскопии.
Шейка матки
Шейка матки (ш.м.) — имеет цилиндрическую форму (у не рожавших — коническую) и частично вдаётся во влагалище (влагалищная часть ш.м.). По центру в шейке имеется веретенообразной формы канал – канал шейки матки (цервикальный канал). Верхний конец этого канала открывается в полость матки — внутренний зев. Нижнее отверстие открывается во влагалище — наружный зев. Цервикальный канал соединяет влагалище и полость матки.
Слизистая цервикального канала имеет железы, выделяющие вязкую слизь, которая является слизистой «пробкой». Шеечная слизь является барьером на пути «биологического мусора» (тел погибших клеток, бактерий и т.п.) в полость матки. Влагалище вместе с каналом шейки матки во время родов образуют родовой путь, по которому происходит движение плода наружу.
Шейка матки фиксируется в полости таза за счет связочного аппарата: крестцово-маточных и кардинальных связкок. К ней крепятся лобково-шеечная и ректовагинальная фасции — опорные структуры для стенок и сводов влагалища, мочевого пузыря и прямой кишки. Повреждение связочного аппарата приводит к опущению органов малого таза — пролапсу тазовых органов.
Маточные трубы
Маточные трубы (м.т.) — парные, полые мышечные образования, длиной около 13 см. Конец труб, прилегающий к яичнику, расширяется в виде воронки с бахромчатыми краями. Внутренняя поверхность труб покрыта слизистой тканью имеющей реснички. Реснички находятся в постоянном движении и вместе с перистальтическими сокращениями самой трубы, помогают яйцеклетке продвигаться от яичника к матке. Таким образом основная функция м.т. – транспортная.
Яичники
Яичники (их два: левый и правый) — являются половыми железами. Располагаются яичники по бокам от матки и контактируют с фимбриями маточных труб. Основная функция этой железы – производство яйцеклеток и половых гормонов. С рождения они содержат в себе огромное количество фолликулов — микроскопических пузырьков с яйцеклетками.
В начале менструального цикла, в одном из яичников (редко в двух), одновременно 25-40 фолликулов начинают увеличиваться в размерах и наполняться жидкостью – «созревать». Созреет только один из них, редко два.
Под давлением увеличивающегося фолликула, истончённая стенка яичника рвется, фолликул лопается, и яйцеклетка выходит к маточной трубе. При благоприятном стечении обстоятельств здесь её ожидают сперматозоиды. Происходит слияние яйцеклетки со сперматозоидом – оплодотворение, а далее по трубе она транспортируется в полость матки. Подробнее об этом написано здесь.
В отличие от мужчин, у которых брюшная полость изолирована от внешней среды, у женщин в брюшную полость можно попасть через половые органы, сперматозоиды так и делают.
К сожалению, таким же образом туда проникают патогенные микробы, вызывая воспалительные процессы не только в половых органах, но и в самой брюшной полости. В результате могут развиться осложнения, от бесплодия до потери органа.
Наилучшей профилактикой подобных ситуаций является использование презерватива (барьерный метод контрацепции), постоянный половой партнёр и профилактическое обследование семейной пары на заболевания передаваемые половым путем (ЗППП).
Молочные железы
Молочные железы (м.ж.), парные кожные образования на передней поверхности грудной клетки. В центре железы размещён сосок вокруг которого есть кружочек пигментированной кожи – ореола. Железа состоит из долек железистой ткани с молочными ходами (каналами) и жировой ткани. Каналы, соединяясь друг с другом, образуют выводные протоки, открывающиеся на соске молочной железы. Рост молочных желез, их секреторная функция активизируются гормонами яичника и гипофиза.
Окончательное развитие м.ж. наступает только после вскармливания новорождённого. Кормление грудью — является мощнейшей профилактикой рака м.ж., а период грудного вскармливания должен продолжаться не менее 8 месяцев. В этом возрасте, ребёнку начинают давать первый прикорм.
К содержанию
Записаться на прием
От момента образования зиготы и до выхода зародыша из яйцевых оболочек длится эмбриональный период развития.
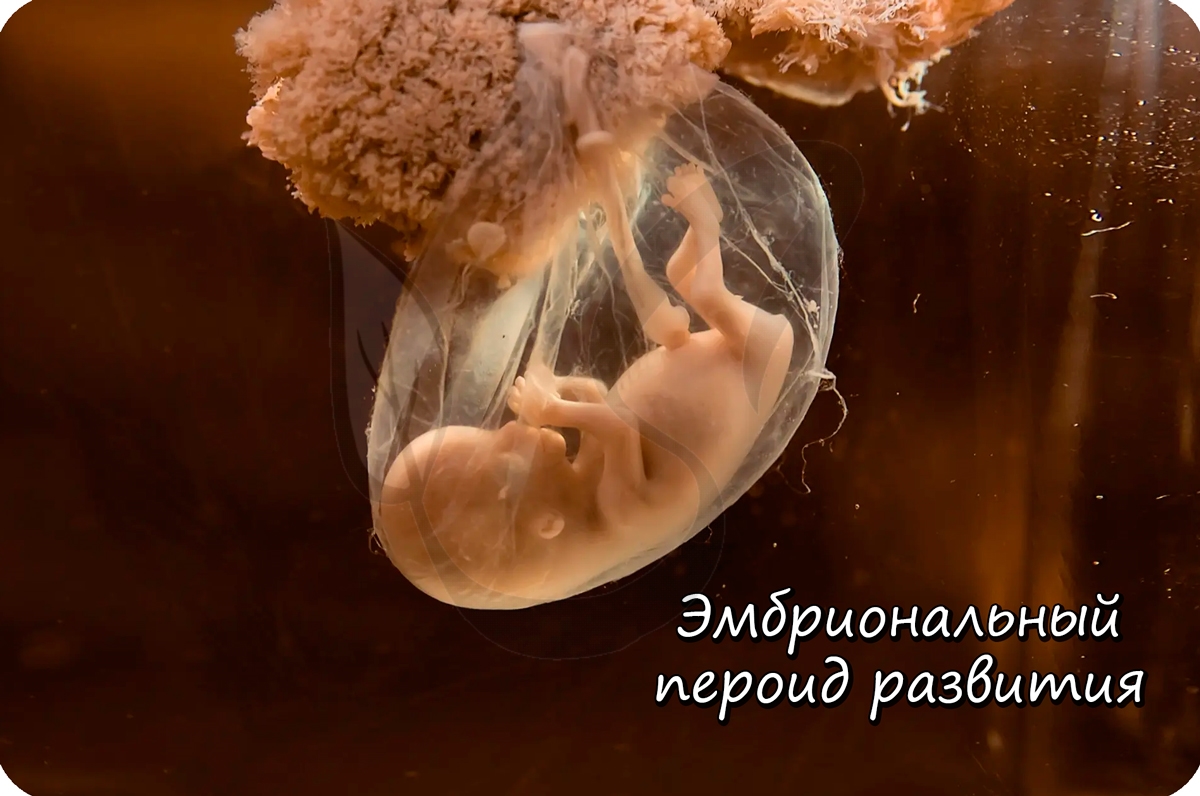
Дробление зиготы
После того, как произошло оплодотворение — слияние сперматозоида и яйцеклетки, образовавшаяся зигота начинает интенсивно делиться.
Ее множественные митотические деления называют дроблением.
Важная особенность дробления в том, что не происходит увеличение в размере зародыша: клетки дробятся (делятся) настолько
быстро, что не успевают накопить цитоплазматическую массу. Дробление зиготы человека является полным неравномерным
асинхронным.
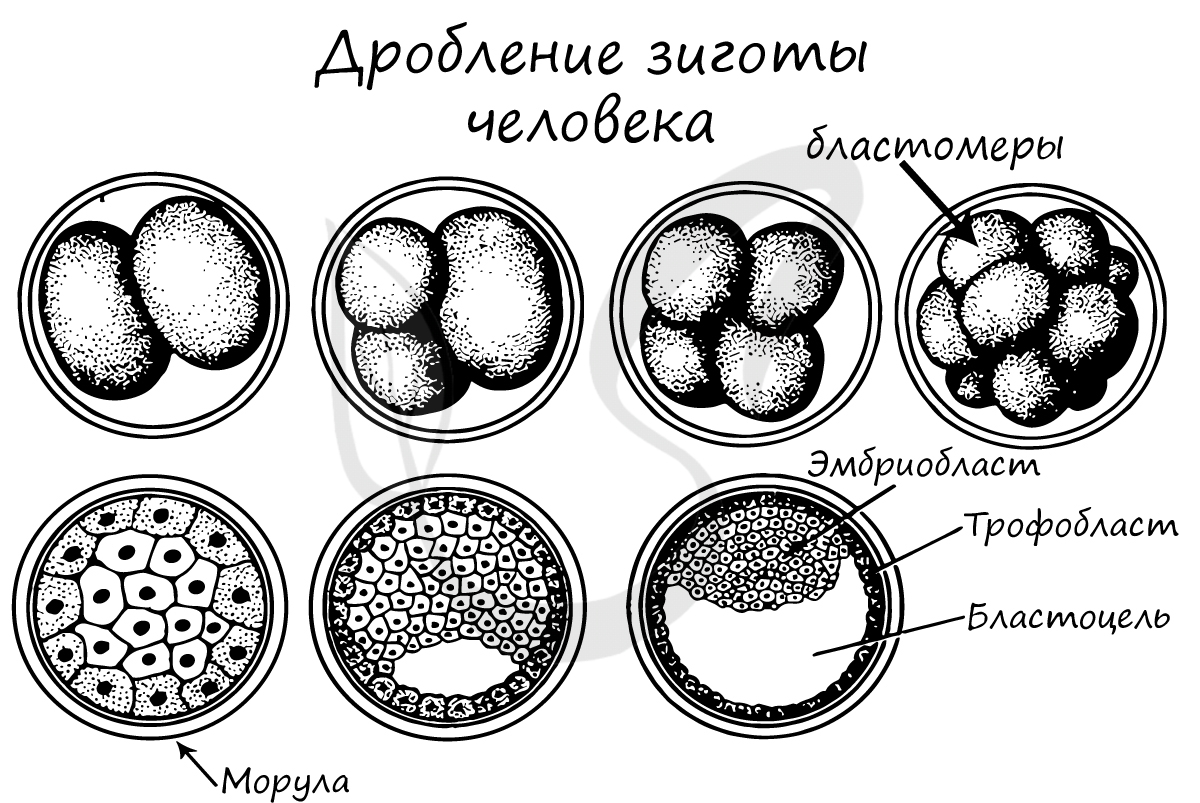
В результате дробления образуется морула. Морула (лат. morum — ягода тутового дерева) — стадия эмбрионального развития на этапе дробления, когда зародыш представляет собой компактную совокупность клеток (без полости внутри).
Бластуляция
Бластуляция — заключительный период дробления, в который зародыш называется бластулой.
После очередных этапов многократного деления образуется однослойный зародыш с полостью внутри — бластула (греч. blastos — зачаток).
Стенки бластулы состоят из бластомеров, которые окружают центральную полость — бластоцель (греч. koilos — полый).
Соединяясь друг с другом, бластомеры образуют бластодерму из одного слоя клеток.

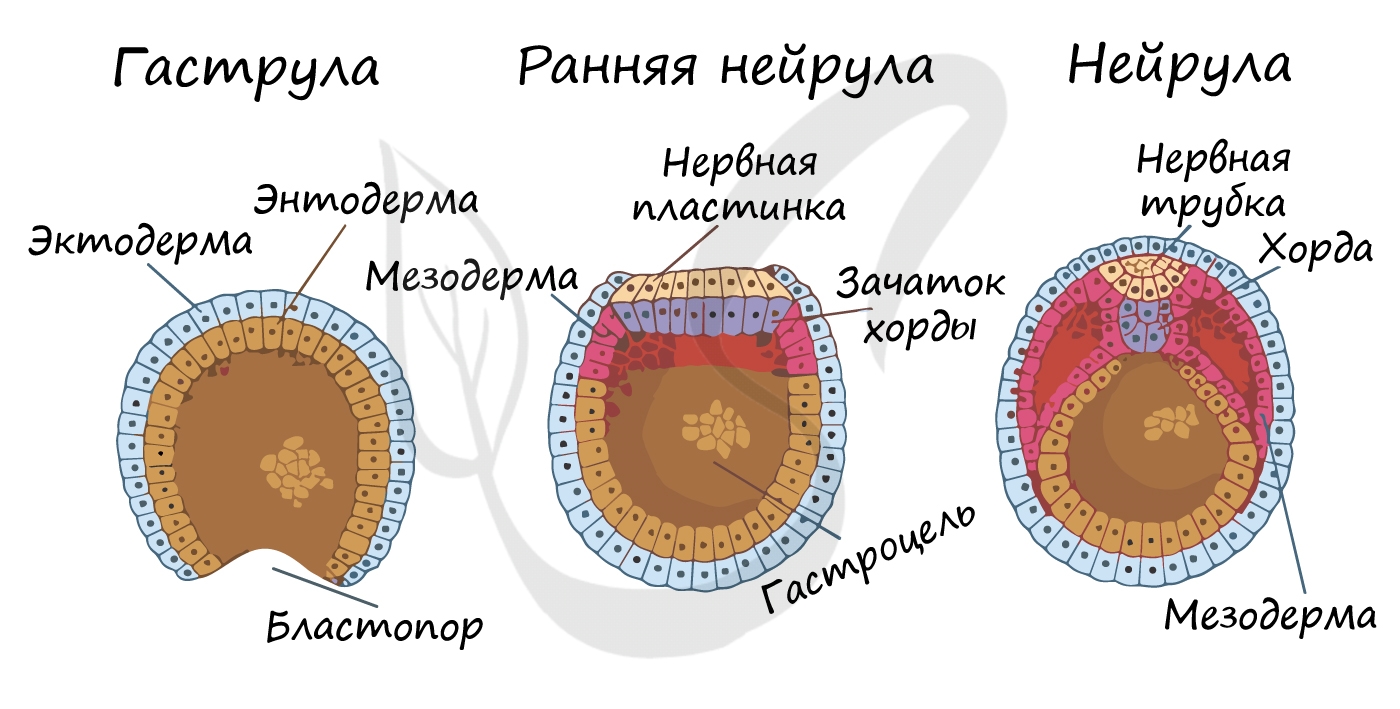
Гаструляция (греч. gaster — желудок, чрево)
Гаструляцией называют стадию эмбрионального развития, в ходе которой клетки, возникшие в результате дробления зиготы,
формируют три зародышевых листка: эктодерму, мезодерму и энтодерму.
Стенка бластулы начинает впячиваться внутрь — происходит инвагинация стенки. По итогу такого впячивания зародыш
становится двухслойным. Двухслойный зародыш называется — гаструла. Полость гаструлы называется гастроцель (полость первичной кишки), а отверстие, соединяющее
гастроцель и внешнюю среду — первичный рот (бластопор).

У первичноротых животных на месте первичного рта (бластопора) образуется ротовое отверстие. К первичноротым относятся:
кишечнополостные, плоские, круглые и кольчатые черви, моллюски, членистоногие.
У вторичноротых на месте бластопора формируется анальное отверстие, а ротовое отверстие образуется на противоположном
полюсе. К вторичноротым относят хордовых и иглокожих (морских звезд, морских ежей).

При впячивании части бластулы (инвагинации) клетки бластодермы мигрируют внутрь и становятся энтодермой (греч. entós — внутренний). Оставшаяся
часть бластодермы снаружи называется эктодермой (греч. ἔκτος — наружный).
Между энто- и эктодермой из группы клеток формируется третий зародышевый листок — мезодерма (греч. μέσος — средний).

Нейрула
Эта стадия следует за гаструлой. Ранняя нейрула представляет собой трехслойный зародыш, состоящий из энто-, экто- и мезодермы. На этапе
нейрулы происходит закладка отдельных органов.
Важно отметить, что на стадии нейрулы происходит процесс нейруляции — закладывание нервной трубки. Нервная пластинка, образовавшаяся
на ранних этапах, прогибается внутрь, при этом ее края сближаются и, замыкаясь, формируют нервную трубку.

Итак, как уже было сказано, на стадии нейрулы закладываются отдельные органы. Эктодерма образует покровный эпителий и нервную пластинку,
мезодерма (из которой в дальнейшем появятся все соединительные ткани), энтодерма — окружает полость первичной кишки (гастроцель), образуя кишечник. От энтодермы отшнуровывается хорда.
Все три зародышевых листка требуют нашего особого внимания, а также понимания того, какие органы и структуры из них образуются.
Эктодерма (греч. ἔκτος — наружный) — наружный зародышевый листок, образует головной и спинной мозг, органы чувств, периферические нервы, эпителий кожи, эмаль зубов, эпителий ротовой полости, эпителий промежуточного и анального отделов прямой кишки, гипофиз, гипоталамус.
Мезодерма (греч. μέσος — средний) — средний зародышевый листок, образует соединительные ткани: кровеносную и лимфатическую системы, костную и хрящевую ткань, мышечные ткани, дентин и цемент зубов, а также выделительную (почки) и половую системы (семенники, яичники).
Энтодерма (греч. entós — «внутренний») — внутренний зародышевый листок, образует эпителий пищевода, желудка, кишечника, трахеи, бронхов, легких, желчного пузыря, мочевого пузыря и мочеиспускательного канала, печень и поджелудочную
железу, щитовидную и паращитовидную железы.

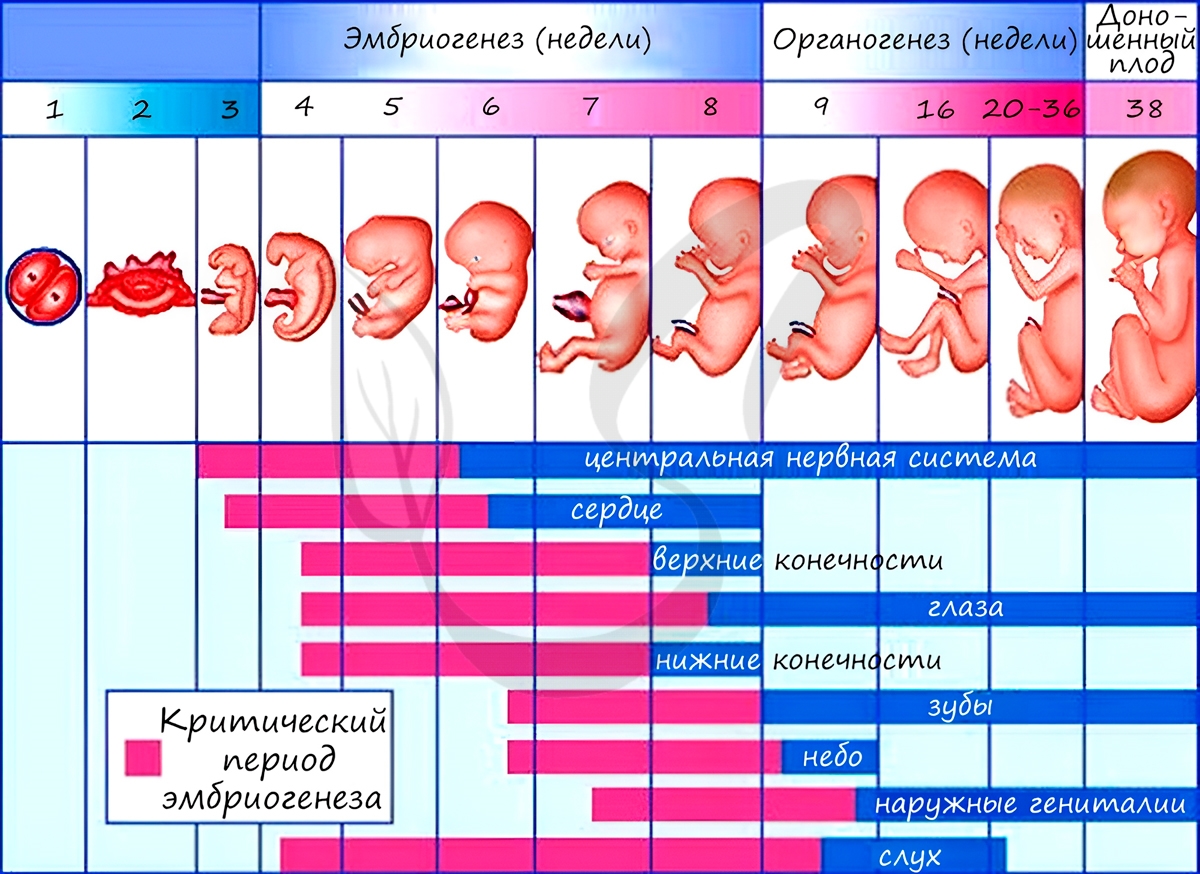
Из зародышевых листков образуются ткани, органы и системы органов. Такой процесс называется органогенезом. В период закладки органов важное значение имеет воздержание матери от вредных привычек (алкоголь, курение), которые могут нарушить процесс дифференцировки клеток и привести к тяжелейшим аномалиям, уродствам плода.
Некоторые лекарства также могут оказывать на плод тератогенный эффект (греч. τέρας — чудовище, урод), приводя к развитию уродств.
Периоды закладки органов и систем органов вследствие их большой важности носят название критических периодов эмбриогенеза.
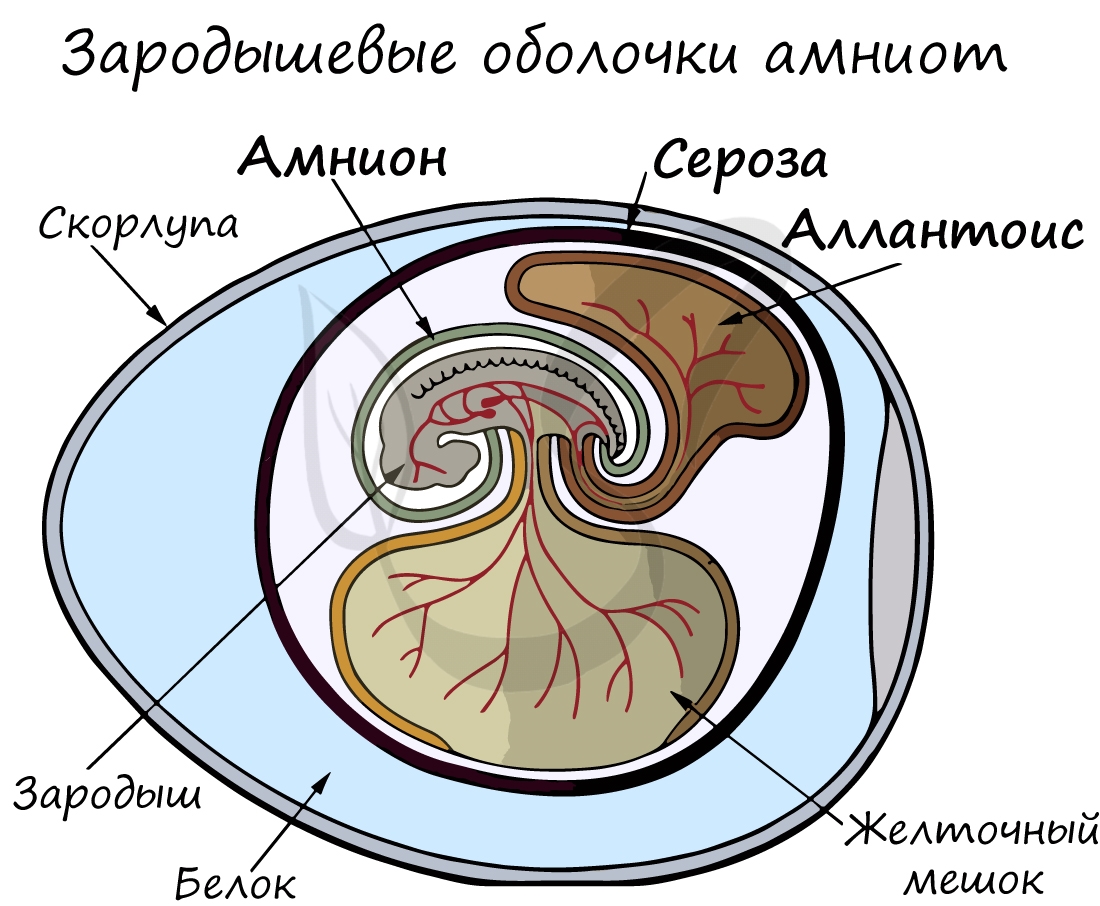
Анамнии и амниоты
Анамнии, или низшие позвоночные — группа животных, не имеющая зародышевых оболочек (зародышевого органа — аллантоиса и амниона).
Анамнии проводят большую часть жизни в воде, без которой невозможно их размножение.
К анамниям относятся рыбы, земноводные.

Амниоты — группа высших позвоночных, характеризующаяся наличием зародышевых оболочек. К амниотам относятся пресмыкающиеся, птицы
и млекопитающие.
Зародышевый орган, аллантоис, является органом дыхания и выделения.
За счет особых оболочек, развивающихся в ходе эмбрионального развития, амниона и серозы, у амниот формируется амниотическая полость.
В ней находится зародыш, окруженный околоплодными водами. Благодаря такому гениальному устройству, амниотам для размножения и
развития более не нужно постоянное нахождение в водоеме, они «обрели независимость» от него.
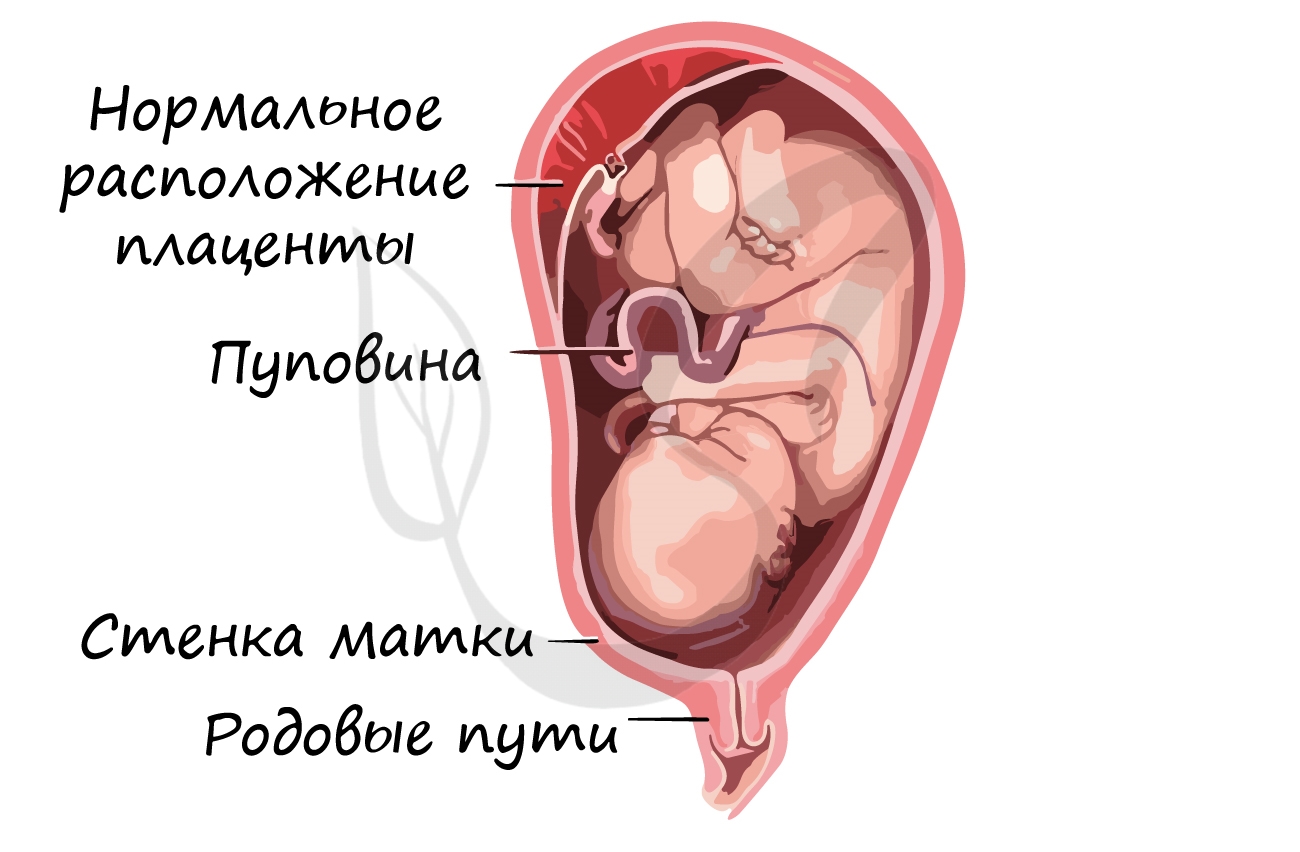
Развитие плода происходит в мышечном органе — матке, которая, сокращаясь во время родов, стимулирует изгнание плода через
родовые пути. Питание осуществляется через плаценту — «детское место» — орган, который с одной стороны омывается кровью
матери, а с другой — кровью плода. Через плаценту происходит транспорт питательных веществ и газообмен.
Соединяет плаценту и плод особый орган — пуповина, внутри которой проходят артерии, вены.
© Беллевич Юрий Сергеевич 2018-2023
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение
(в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов
без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования,
обратитесь, пожалуйста, к Беллевичу Юрию.




































