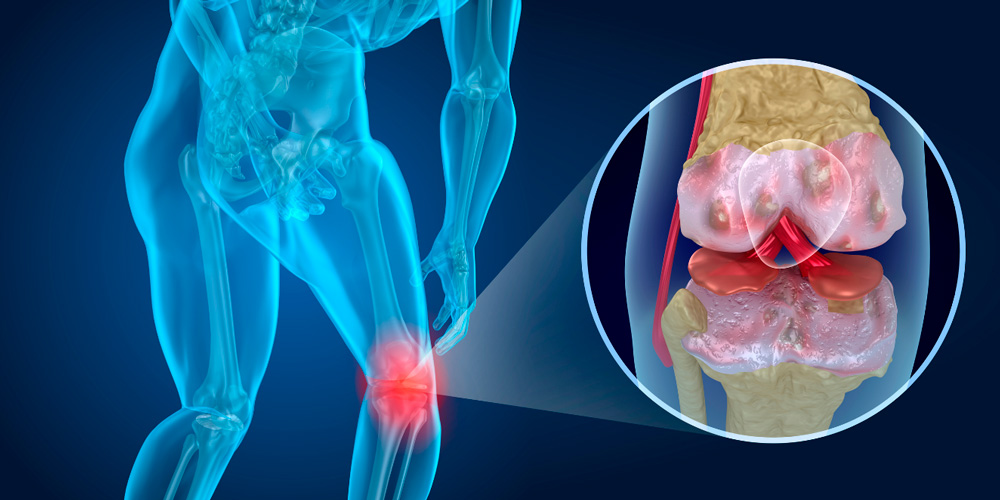
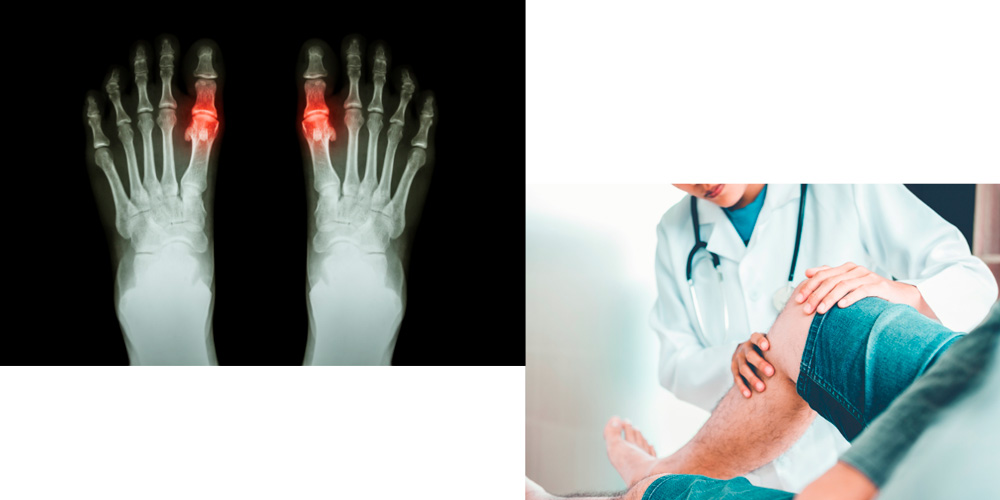
Артрит — это воспалительное заболевание суставов, которое может протекать в острой форме или, при отсутствии своевременного лечения, переходить в хроническую. Это чрезвычайно распространенное на просторах СНГ заболевание, которое особенно часто встречается у женщин старше 45 лет. Согласно отчетам медиков, среди заболеваний опорно-двигательного аппарата артрит относится к одной из самых частых причин временной или стойкой утраты трудоспособности, вплоть до тяжелой инвалидности.
Симптомы артрита могут начаться у человека любого пола и возраста — нередко, даже у детей. По статистике, от воспаления суставов страдает каждый 100-й человек. А в возрастной группе старше 60 лет показатель заболеваемости может достигать 80%. Каковы же ранние симптомы артрита суставов и предпосылки к развитию болезни?

Артрит – воспалительное заболевание суставов
Причины артрита
Несбалансированное питание, нарушенный режим сна и бодрствования, стресс и переутомление не только снижают резистентность организма к инфекциям, но и нарушают обменные процессы, вследствие чего сбивается нормальное питание сустава. При общем изнурении организма может развиться различные симптомы и виды артритов — как вялотекущая хроническая болезнь, так и резкое, неожиданное обострение.
Симптомы и причины артрита суставов зависят от следующих факторов:
— избыточные физические нагрузки (бытовые, профессиональные или спортивные);
— переохлаждение или сильный перегрев на солнце;
— метаболические и аутоиммунные заболевания (сахарный диабет, системная волчанка, псориаз, подагра);
— травмы;
— неудобная рабочая поза или ложе для сна;
— наличие аллергии;
— гормональные причины;
— избыточный вес;
— несбалансированное, бедное витаминами и минералами питание;
— постоянный стресс и психоэмоциональные нагрузки;
— перенесенные инфекционные заболевания (респираторные, кишечные, урогенитальные, в т.ч. паразитарные), а также очаги хронической инфекции в организме (хронический тонзиллит, кариес и другие);
— генетическая предрасположенность (наличие артрита у родственников);
— вредные привычки (частое употребление алкоголя, табакокурение, прием запрещенных веществ).
Симптомы и виды артритов
Существует несколько оснований для классификации артритов, которые используются при постановке диагноза, уточнении причин и симптомов артрита суставов, а также подборе лечения.
По причине происхождения
По причине происхождения выделяют артриты, вызванные:
- Инфекционным или паразитарным заражением организма. Реактивное воспаление суставов и околосуставных тканей, а также другие симптомы артрита могут возникнуть через 4-6 недель после заболевания, как ответ организма на жизнедеятельность самих возбудителей или массивное количество антигенов, выработанных для борьбы с ними. Также к инфекционным артритам относят генерализованные патологии, которые затрагивают больше 3-х суставов и связаны с протеканием хронических инфекций (туберкулез, сифилис, вирусный гепатит, ВИЧ и другие). Спровоцировать инфекционный артрит может и нежелательное разрастание микрофлоры в слепом отделе кишечника в постоперационный период, а также заражение глистами или простейшими. В редких случаях воспалительная патология возникает как ответ на проведенную вакцинацию (обычно встречается у детей). При проникающих ранениях и травмах, которые сопровождаются разрывами кровеносных сосудов, а также при укусах кровососущих насекомых в околосуставную область возможно прямое инфицирование суставной сумки.
- Неинфекционными причинами. Симптомы и причины артрита суставов могут зависеть от наличия в организме таких патологий, как:
— новообразования (артрит развивается вследствие метастазирования в суставные или околосуставные ткани или из-за иммунного ответа организма на опухоль);
— заболевания крови и кровеносных сосудов (анемия, геморрагии);
— панкреатит, рак поджелудочной железы (вследствие влияния ферментов на синовиальную оболочку сустава);
— кессонная болезнь вследствие несоблюдения техники безопасности при дайвинге;
— метаболические нарушения (сахарный диабет, подагра);
— гормональные изменения в организме (гормональные сбои, климакс у мужчин и женщин, возрастные изменения);
— аллергия на пищевые продукты, лекарственные препараты, вакцины или химикаты, отторжение организмом протезов;
— ушибы, растяжения и разрывы связок, мышц, сухожилий, переломы, а также другие травмы (в т.ч. повторяющиеся микротравмы, например, при работе с виброоборудованием);
— износ сустава из-за нестабильности хондроцитов и других патологий хрящевой ткани;
— однообразные нагрузки и неблагоприятное влияние климатических и санитарных условий на рабочем месте (в этом случае можно говорить о т.н. доброкачественном артрите, который уходит сам собой при смене условий). - Неуточненными причинами. Как правило, к ним относят вторичные артриты, которые возникают на фоне аутоиммунных болезней( в т.ч. гепатита, ревматоидного полиартрита, амилоидозе, системных васкулитах и прочих). Поскольку причины этих заболеваний до сих пор не выяснены, сопутствующие им симптомы и виды артритов также имеют неуточненную этиологию.
По клиническим проявлениям
Артрит может затрагивать как мелкие, так и крупные суставы, ограничиваясь одним сочленением или поражая сразу несколько. Поэтому ревматологи подразделяют заболевание на следующие виды:
- моноартрит (затрагивает только один сустав);
- олигоартрит (наблюдается в 2-3 суставах);
- полиартрит (возникает в 4 и более суставах одновременно).
По симптоматике
По степени выраженности симптомов артрита:
- артрит с острым течением (характеризуется внезапным началом, сильными болями и быстрым прогрессированием);
- артрит с хроническим течением (развивается медленно, периоды ремиссии чередуются с периодами обострения, боль менее выражена, чем при остром артрите).
Существует множество симптомов артрита
Основные симптомы артрита
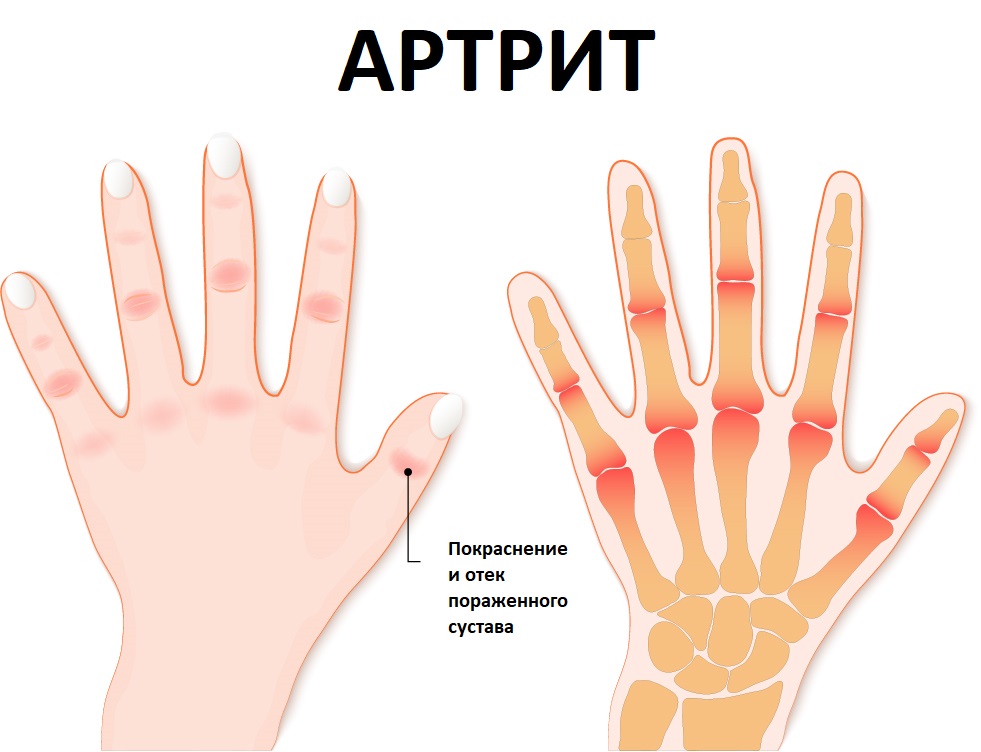
Несмотря на различную этиологию артритов, существуют проявления болезни, которые наблюдаются у всех без исключения пациентов. Так, к основным симптомам артрита относятся:
- болезненность пораженного сочленения (может наблюдаться только при движении или даже при малейшем прикосновении к коже на воспаленным суставом);
- припухлость больного сустава и отечность околосуставных тканей;
- гиперемия кожи (локальное покраснение и повышение температуры);
- скованность и сокращение амплитуды свободных движений в суставе;
- хруст при резких произвольных движениях;
- повышенная утомляемость и ощущение хронической усталости;
- снижение выносливости в пораженных частях тела;
- чувство онемения, покалывания, “мурашек” рядом с больным суставом;
- деформация сустава (в запущенных случаях).
Поначалу боль как основной симптом артрита может возникать только при нагрузке на сустав (например, поднятии тяжестей) или после длительного периода покоя (по пробуждении утром). Из-за этого пациенты списывают ее на неудобную позу сна, растяжения или перегрузки, не замечая начало болезни.
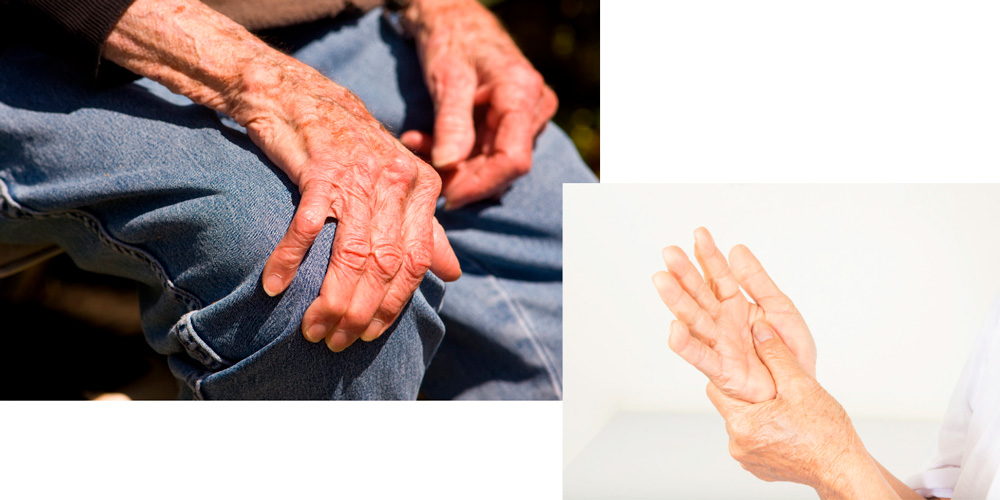
Симптомы ревматоидного артрита
Ревматоидный артрит — это заболевание, которое имеет инфекционно-аллергическое происхождение. На первых порах болезнь дает о себе знать болями и отеками в области межфаланговых суставов рук, также может затрагивать локтевые, лучезапястные, голеностопные суставы и мелкие суставы стопы. Коленные и плечевые суставы, как правило, воспаляются уже на 2-й и более поздних стадиях болезни.Характерным симптомом ревматоидного артрита является симметричность поражений — с левой и с правой стороны начинают болеть одни и те же суставы.
Еще один показательный симптом артрита — утренняя скованность, которая постепенно уходит после разминки или по мере выполнения бытовых дел. На фоне заметной красноты над больными суставами наблюдается ухудшение аппетита, потеря веса (в частности, за счет дистрофии мышечной массы). Общая температура тела может держаться на субфебрильных значениях или достигать 38°С. Пациент жалуется на слабость, апатию, усталость, которая мучает его с самого пробуждения, а также метеочувствительность. При этом наблюдается бледность слизистых и анемия, вызванная тем, что иммунные клетки организма атакуют его собственный красный костный мозг и другие ткани. Помимо хрящевой и костной ткани, ревматоидный артрит может поражать внутренние органы (сердце, легкие), глаза, кожу, вызывая специфические симптомы (трудности с дыханием, увеиты, высыпания, воспаления слюнных желез, усиленное отделение пота). У некоторых больных под кожей или на внутренних органах образуются подвижные жировые узелки диаметром 1-2 см, которые легко обнаружить в затылочной части головы, на предплечьях.
Болезнь имеет хроническое течение и может начаться в любом возрасте. Как правило, первые симптомы ревматоидного артрита проявляются уже в 25-30 лет после потрясения для иммунитета.
Симптомы артрита плечевого сустава
Плечевой сустав относится к многоосным шаровидным сочленениям, а потому позволяет совершать движения по сгибанию-разгибанию, отведению-приведению и круговые вращения. Поэтому нарушения в нормальной работе плечевого сустава достаточно быстро бросаются в глаза пациенту. Дискомфорт, свойственный началу артрита плечевого сустава, важно не перепутать с повышенной утомляемостью после рабочего дня или в силу нарушений осанки.
Самый заметный симптом артрита плечевого сустава — это скованность и боль при попытке поднять руку, вплоть до полной невозможности это сделать.
Симптомы артрита плечевого сустава чаще возникают у пациентов преклонного возраста, однако могут беспокоить и людей в возрасте 40-45 лет. Воспаление при этом может локализоваться только в одном из плечевых суставов, быть симметричным или затрагивать также другие сочленения.
Симптомы артрита коленного сустава
Симптомы артрита суставов ног схожи между собой, и артрит коленного сустава не становится исключением. В силу высокой нагруженности этого сочленения и его постоянном вовлечении в работу (при ходьбе и даже сидении в неправильной позе) пациенты часто испытывают боль даже в состоянии покоя. На коленях также хорошо заметны отеки и покраснения, которые придают ногам веретенообразную форму и создают ощущение тяжести.
Больным становится сложнее перемещаться пешком на большие расстояния; особую трудность представляет подъем по лестнице. Колени начинают часто хрустеть, при этом хруст носит повторяющийся, а не единичный характер. По утрам, пока больной не расходится, он, как правило, ковыляет; нарушения походки как яркий симптом артрита коленного сустава заметны и в течение дня.
Симптомы артрита стопы
Наиболее заметный симптом артрита стопы — изменение объема ноги, из-за чего обувь начинает ощутимо жать или натирать, появляется ощущение “тесного сапога” даже в домашних тапочках. При этом нога от щиколотки вниз заметно отекает, возникает чувство нарушенного кровообращения. Пациенты предпочитают держать ноги на возвышенности, чтобы облегчить свое состояние. Движения стопой (вращательные, поджимание пальцев и другие) даются больным с трудом, вызывают ощущение жесткости, ригидности мышц.
В начальной стадии симптомы артрита стопы могут возникать только после продолжительной ходьбы — поэтому их часто списывают на неудобную обувь или отеки. На поздних стадиях пальцы ног деформируются, приобретая приплюснутую форму или напоминая когти. Также заметна вальгусная деформация стоп.
Артрит стопы чаще беспокоит женщин среднего возраста.
Симптомы и лечение артрита тазобедренного сустава
Симптомы и лечение артрита тазобедренного сустава имеют некоторую специфику в сравнении с симптомами артрита суставов ног. Это связано с глубоким залеганием сустава, его размером и многоосным движением этого сочленения.
В качестве определяющих факторов при уточнении симптомов и лечения артрита тазобедренного сустава выделяют:
- боль в ягодицах, паху, бедре, которая усиливается при нагрузках на сустав (например, длительном стоянии или ходьбе);
- хруст в суставе и трудности с поднятием ноги;
- на более поздних этапах болезни — хромоту и нарушения походки.
Симптомы подагрического артрита
Симптомы подагрического артрита часто локализуются в больших пальцах ног и сопровождаются сильными болями, краснотой и отечностью, которые мешают пациенту нормально передвигаться. В некоторых случаях болезнь похожа по симптомам на артрит коленного сустава; также возможно подагрическое воспаление локтевых сочленений с появлением характерных узелков.
Симптомы подагрического артрита обостряются ночью, после употребления жирной, мясной пищи, алкогольных напитков.
Симптомы и лечение реактивного артрита
Симптомы и лечение реактивного артрита требуют незамедлительного вмешательства врача из-за риска быстрого развития осложнений. Болезнь начинается внезапно, сопровождается резким повышением температуры тела до +38°С, лихорадкой и ознобом, головной болью, тошнотой, ломотой в мышцах. Сустав сильно отекает. Основное отличие симптомов и лечения реактивного артрита от ревматоидного заключается в том, что поражения носят асимметричный характер.
Симптомы артрита у детей
Зачастую у детей в возрасте до 16 лет наблюдается ювенальный ревматоидный, инфекционный или реактивный артрит. Во всех случаях симптомы артрита у детей остаются похожими:
- незначительное или значительное повышение температуры тела;
- капризность и раздражительность;
- плохой аппетит и недостаток веса;
- отечность суставов и отчетливый хруст при движениях;
- хромота или бережное отношение к какому-то из суставов;
- повышенная утомляемость, острое нежелание участвовать в активных играх, которое нередко сопровождается слезами.
Особое внимание следует уделить специфическим симптомам артрита у детей, которым сопутствует покраснение глаз и высыпания на коже.

Детский артрит-достаточно распространенное заболевание
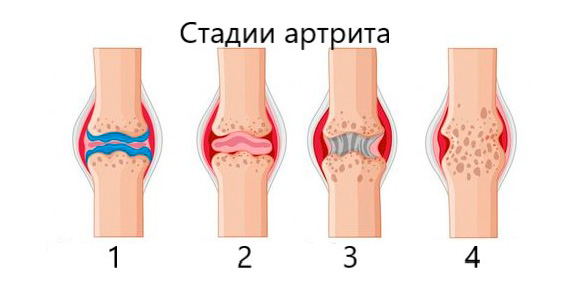
Стадии артрита
Определение стадии артрита — важный этап диагностики, который позволяет подобрать соответствующее лечение и отслеживать темпы прогрессирования болезни. Специалисты выделяют 4 стадии, в зависимости от степени выраженности симптомов артрита, поражения хрящевой и костной тканей,.
1-я стадия артрита
Артрит может начаться незаметно для самого больного, ведь большинство симптомов артрита суставов проявляются лишь на 2-й стадии. Особо внимательные пациенты отмечают незначительную скованность в больных суставах и легкую отечность, против которой не помогает сокращение соли в рационе. Легкая болезненность может ощущаться при сгибании-разгибании сустава, в особенности, резком. Пациенты жалуются на растущую усталость и снижение выносливости.
Особенно коварна начальная стадия болезни коленного или плечевого сустава — в этом случае симптомы артрита обычно списывают на возрастные изменения или усталость после тяжелого дня.
Заметить артрит 1-й степени у ребенка родители могут по снижению его активности, отсутствию интереса к играм, частым падениям и неловкости при выполнении физических упражнений. Больной ребенок не любит бегать, избегает физической работы, капризничает и хнычет, если его заставляют нагружаться.
Несмотря на трудность диагностики, артрит 1-й стадии лучше всего поддается излечению. При позднем начале болезни прогноз благоприятный: терапия может окончиться полным восстановлением хрящевой ткани.
2-я стадия артрита
На 2-й стадии боль становится сложно игнорировать. Болевой синдром усиливается в утреннее и ночное время, может нарушать здоровый сон пациента. Отеки хорошо заметны со стороны, но и сам больной может отмечать необычную узловатую или веретенообразную форму пальцев, утолщение конечности (связанное со скоплением синовиальной жидкости) в суставе и другие визуальные признаки воспаления. На 2-й стадии артрита суставов ног к симптомам добавляются нарушения походки и боли при ходьбе.
На 2-й стадии возможно появление необратимых изменений и эрозий на синовиальной оболочке. Без применения хондропротекторов — например, саше Артракам — остановить или замедлить процесс разрушения хряща довольно затруднительно.
3-я стадия артрита
На 3-й стадии визуальные изменения и болевой синдром становятся значительными. Сустав деформируется, при выполнении движений в нем отмечается сильная скованность и боль. Простейшие бытовые занятия вызывают трудности у пациента. Даже при отсутствии нагрузок, во время отдыха, больные суставы продолжают беспокоить больного. На этом этапе большинство пациентов частично утрачивает трудоспособность — им может быть присвоена инвалидность.
4-я стадия артрита
На последней стадии артрита пораженные суставы полностью утрачивают подвижность. Боль мучает пациентов беспрерывно, создавая серьезную психоэмоциональную нагрузку. На этом этапе показано исключительно хирургическое лечение, поскольку хрящевая ткань почти полностью разрушена, а края костей начинают срастаться. На 4-й стадии болезнь необратима, сопровождается утратой способности к самообслуживанию и/или самостоятельному передвижению, стойкими контрактурами.
Существует 4 стадии артрита
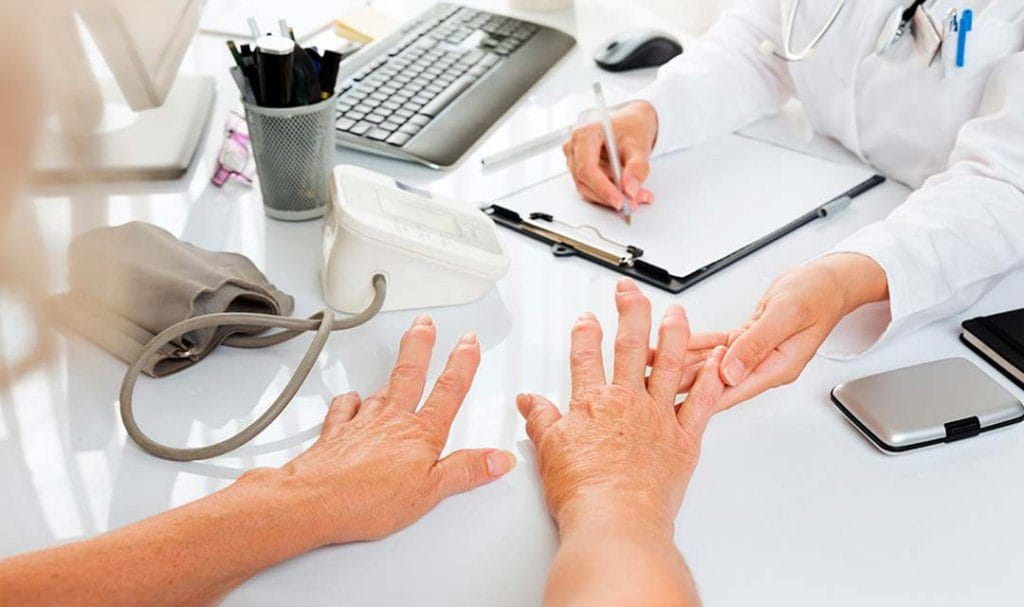
Для постановки диагноза и исключения схожих заболеваний врач-ревматолог проводит первичный осмотр, пальпацию (прощупывание) пораженного сустава, а также двигательные тесты. На первом приеме проводится сбор анамнеза, опрос пациента о симптомах артрита, после чего специалист выдает направление на анализы и аппаратные исследования. В их числе:
- общий и биохимический анализ крови, анализ на ревмофактор;
- рентгенологическое исследование (в 2-х стандартных проекциях);
- пункция и анализ синовиальной жидкости;
- артрография (рентгенологическое исследование с предварительным введением контрастного вещества — проводится, обычно, при воспалительном процессе в плечевом или коленном суставе);
- артроскопия (введение датчика непосредственно в полость сустава через микронадрез);
- УЗИ (для крупных суставов, таких как плечевой или тазобедренный);
- серологические реакции на возбудитель или антитела к инфекционному агенту.
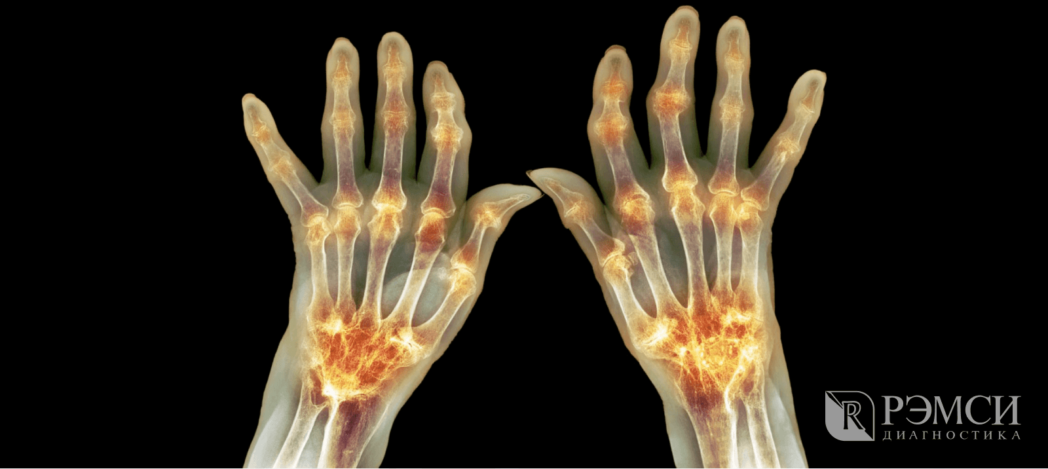
Так, рентгенологическое исследование помогает определить ширину просвета суставной щели, остеопороз, разрастание остеофитов, наличие эрозий, вывихов, подвывихов, деформаций. Если изменения видны недостаточно четко или костные разрастания препятствуют их оценке, а также если есть необходимость исследования мягких тканей, дополнительно может быть назначена компьютерная (КТ) или магнитно-резонансная томография (МРТ). УЗИ также помогает оценить степень заболевания и изменений, вызванных им.
Будьте здоровы, и пусть артрит обойдет вас стороной!
Images designed by Freepik
Программа лечения Врачи Цены Отзывы
Содержание
- Что такое артрит
- Почему и как развивается артрит
- Симптомы
- Первые признаки
- Явные симптомы
- Опасные симптомы
- Чем опасно заболевание
- Стадии артрита
- Возможные осложнения
- Обострение
- Особенности артритов разной локализации
- Артрит нижних конечностей
- Артрит верхних конечностей
- Шейный артрит
- Височно-челюстной артрит
- Виды артритов
- Острый гнойный
- Хронический
- Деформирующий артрозоартрит
- Клинические формы артритов
- Инфекционный
- Ревматоидный
- Травматический
- Псориатический
- Реактивный
- Ювенильный идиопатический
- Подагрический
- Диагностика артрита
- Лечение артрита
- Подход к лечению в «Парамита»
- Общеклинические рекомендации
- Частые вопросы по заболеванию
Воспаление (артрит) суставов — это частая патология, причины которой могут быть очень разными. Артриты всегда сопровождаются болями, нарушением движений и часто являются причиной инвалидности. Очень важно при появлении первых признаков болезни сразу же обращаться к врачу. Но даже при запущенных ее формах с длительным хроническим течением больному можно помочь.
Специалисты московской клиники «Парамита» имеют большой опыт диагностики и лечения артритов разного происхождения.
Что такое артрит
Термин «артрит» впервые был применен Гиппократом, а затем многие столетия использовался для обозначения любых суставных заболеваний. И только в 19-м веке стали выделять воспалительные заболевания суставов (артриты) и дегенеративные или обменные (артрозы).
В настоящее время к артритам относятся только воспалительные заболевания суставов самого разного происхождения. Коды артритов по международной классификации болезней 10-го пересмотра (МКБ-10) М00 – М14.
В последние годы во всем мире отмечается рост заболеваемости данной патологией. Это связано с малоподвижным образом жизни, лишним весом и сниженным иммунитетом. Заболевание может развиваться в любом возрасте. Так, ювенильный артрит развивается у детей до 16 лет, ревматоидный чаще поражает женщин в возрасте от 40 до 55 лет, инфекционный и травматический одинаково распространен среди взрослых и детей.
Этиология и патогенез – почему и как развивается болезнь
Причины артрита удается выявить далеко не всегда. Иногда причина не одна, а несколько, это:
- Местная инфекция. Возбудители могут попасть в сустав через мелкие кровеносные и лимфатические сосуды из близлежащих тканей при их воспалении – фурункуле, абсцессе, флегмоне. Развивается острый артрит. Если его не лечить, то он или пройдет самостоятельно, или перейдет в хронический, лечить который всегда проблематично.
- Общая инфекция. Например, при туберкулезе или гонорее бактерии попадают в сустав через кровеносную или лимфатическую систему. Развивается туберкулезный или гонорейный артрит.
- Токсико-аллергическое воздействие при любых инфекционных заболеваниях. В сустав попадают не возбудители инфекции, а продукты их жизнедеятельности. Они оказывают на ткани сустава токсическое воздействие и вызывают аллергические воспалительные реакции различной силы.
- Аутоаллергия – аллергия на собственные ткани организма. Под действием различных механизмов (аще всего после перенесенной инфекции или при наличии постоянного очага инфекции, например, хронического тонзиллита) происходят сбои в работе иммунной системы. Иммунные клетки и антитела начинают воспринимать ткани сустава как чужеродные, атакуют их, вызывая длительный, с трудом поддающийся лечению воспалительный процесс. К таким заболеваниям относится ревматоидный артрит.
- Травмы. Через открытые травмы в сустав может проникать инфекция, вызывая воспаление. Закрытые травмы приводят к развитию асептического (без инфекции) воспаления, к которому в дальнейшем иногда наблюдается присоединение инфекции, проникающей через кровь из отдаленных очагов.
Предрасполагающими факторами, увеличивающими риск развития болезни, являются переохлаждение, лишний вес (высокая нагрузка на суставы), малоподвижный образ жизни, гормональные нарушения, тяжелые физические нагрузки и частые травмы.
О посттравматическом артрите читайте в этой статье.
Симптомы артрита
Главными симптомами заболевания являются: суставные боли, ограничение подвижности, отек суставных и околосуставных тканей, покраснение кожи, местное повышение температуры. Эти симптомы могут проявляться в большей или меньшей степени в зависимости от особенностей течения заболевания (острое, подострое или хроническое).
Первые признаки
Очень важно знать, как начинается артрит. Острое воспаление начинается внезапно с покраснения и отека тканей над пораженным суставом, ограничения движений из-за болей. Нарушается общее состояние, появляются головная боль, недомогание, лихорадка. Причиной острого артрита является проникновение в сустав неспецифической инфекции, чаще всего – золотистого стафилококка. При появлении таких симптомов артрита нужно сразу же обращаться к врачу.
Иногда первые симптомы воспаления менее выражены, сглажены. Опасность такого течения в том, что оно чаще переходит в длительное, хроническое. Такое начало характерно, например, для ревматоидного артрита.
Некоторые артриты (например, туберкулезный) начинаются незаметно, их течение сразу становится длительным, хроническим. Видимой припухлости может не быть, появляются боли и хруст при движении, к которым со временем присоединяются другие симптомы.
Явные симптомы
Явные симптомы артрита трудно спутать с симптомами других заболеваний. Это отек и покраснение тканей, боль, нарушения движений. Боль носит воспалительный характер: она усиливается ночью и уменьшается утром, при движении.
При некоторых формах болезни отечность и покраснение тканей могут быть менее выраженными и даже полностью отсутствовать. На первый план при этих видах артритов выходят боли во время движения и изменение суставная деформация. Характерны также ночные воспалительные боли. При прощупывании отмечается болезненное уплотнение мягких тканей за счет изменения мышц и связок, а также разрастания соединительной ткани.
Опасные симптомы
Заболевание лучше не запускать, так как могут начаться серьезные осложнения. Следует немедленно обращаться за медицинской помощью, если появились следующие признаки артрита:
- суставные боли, сопровождающиеся покраснением и отечностью тканей;
- внезапный подъем температуры тела, сопровождающейся болями в одном или нескольких суставах;
- ночные суставные боли и утренняя скованность, проходящие после начала движения;
- сустав увеличился в объеме, при прощупывании можно обнаружить уплотненные болезненные мягкие ткани;
- боли и другие признаки воспаления в суставе при артрите то появляются, то проходят.
Чем опасно заболевание
Артрит – это опасное заболевание. Протекает оно в несколько стадий и может давать серьезные осложнения.
Стадии артрита
При длительном течении воспалительный процесс сочетается с дистрофическим, что приводит к развитию артрозоартрита, постоянным болям в суставах при артрите и полной инвалидизации больного.
- Стадия – начальная. Возникновение воспаления и отека синовиальной оболочки. Появляются первые суставные боли, увеличивается объем синовиальной жидкости, отекают и краснеют околосуставные мягкие ткани, нарушается двигательная функция. Часто страдает общее состояние больного.
- Стадия – образование паннуса. В месте воспаления разрастается соединительная ткань, прикрывающая поверхность хряща и разрушающая его. Боли при движении усиливаются, характерны ночные воспалительные боли. Внешне отечность может уменьшаться, но появляется уплотнение околосуставных мягких тканей.
- Стадия – формирование волокнистого анкилоза (неподвижности сустава). Хрящевая поверхность костей разрушена, соединительная ткань плотно срастается с костной тканью, формируя малоподвижное сочленение. Нарушается суставная функция. Обострение воспалительного процесса чередуется с ремиссией.
- Стадия – костный анкилоз. На месте соединительной ткани разрастается костная, и сустав становится полностью неподвижным. Инвалидизация.
Возможные осложнения
Заболевание нужно начинать лечить как можно раньше, иначе трудно обойтись без осложнений. Разные виды артритов дают разные осложнения. Самыми частыми являются:
- переход острого воспалительного процесса в хронический с длительным рецидивирующим течением, сопровождающемуся сильными болями;
- формирование артрозоартрита, расстройство двигательной функции и инвалидизация;
- при гнойном артрите распространению инфекции на другие органы и системы, возникновение множественных гнойных процессов, сепсис.
Обострение
При хроническом течении артрита обострения чередуются с ремиссиями. Появляющиеся при этом симптомы зависят от клинической формы заболевания. Но в любом случае воспаление сопровождается отеком и покраснением мягких тканей пораженного сустава, усилением болей и ограничением двигательной функции.
При первых признаках обострения артрита нужно немедленно обращаться за медицинской помощью. Только так можно остановить прогрессирование заболевания и разрушение сустава.
Если боли очень сильные, можно принять лекарство из группы нестероидных противовоспалительных препаратов – Диклофенак, Найз, Ибупрофен и др. Но полноценное лечение может назначить только врач!
Особенности артритов различной локализации
При общей схожести симптомов артрита, проявление воспалительного процесса в разных суставах имеет свои особенности.
Артрит суставов нижних конечностей
Нижние конечности имеют самую высокую нагрузку, поэтому суставные воспалительные процессы в этой области протекают более агрессивно, чаще обостряются и переходят в артрозоартриты. Особенности различных артритов суставов нижних конечностей:
- Тазобедренный сустав. Частая причина артрита тазобедренного сустава — туберкулез. Протекает хронически, сопровождается болями и формированием анкилоза. Но своевременно назначенное лечение может предупредить прогрессирование болезни.
- Коленный сустав. Здесь часто развиваются неспецифические гнойные, а также гонорейные воспалительные процессы. Гнойные артриты могут протекать тяжело, колени болят очень сильно, больному часто требуется госпитализация, иногда даже оперативное вмешательство. Гонорейные артриты коленного сустава при своевременном лечении проходят без последствий, но при отсутствии лечения течение может переходить в хроническое с формированием анкилоза.
- Голеностопный сустав. Возникновение гнойного воспалительного процесса часто происходит при травме стопы. Протекает артрит голеностопного сустава тяжело. Инфекционные процессы: гонорейный, дизентерийный, грибковый при своевременно назначенном лечении проходят без последствий.
- Пятка. Артрит таранно-пяточного сустава чаще всего является следствием постоянного травмирования у спортсменов, людей, занимающихся тяжелым физическим трудом или имеющих лишний вес. В самом начале заболевание начинается незаметно с неприятный ощущений в области пятки, переходящих в боли. Затем боли распространяются на всю стопу. Если своевременно не обратиться к врачу, инвалидизация неизбежна.
Артрит суставов верхних конечностей
Артрит суставов рук также протекает по-разному.
- Плечевой сустав. В этой области могут развиваться разные виды воспаления: острый гнойный артрит, ревматоидный, туберкулезный, травматический и т.д. Возникают боли в плече, усиливающиеся при движении, покраснение и отечность кожи. Больному с плечевым артритом требуется немедленная помощь.
- Локтевой сустав. Самыми частыми поражениями являются травматические и ревматоидные формы локтевых артритов. Заболевание протекает болезненно, что в большинства случаев заставляет больных своевременно обращаться к врачу, поэтому анкилозом заканчивается редко.
- Суставы кисти и пальцев. В основном это аутоиммунные поражения с развитием ревматоидного процесса. Протекают хронически с обострениями и ремиссиями. Основные симптомы артрита суставов кисти и пальцев – сильные боли, самостоятельно с ними справиться невозможно, требуется помощь врача. Очень часто при таких артритах развиваются деформации суставов кисти и пальцев по типу ластов с развитием вывихов и подвывихов.
Шейный артрит
Артриты суставов шейных позвонков чаще всего имеют аутоиммунное и травматическое происхождение. Ревматоидными поражениями суставов позвоночника (болезнь Бехтерева) страдают в основном молодые женщины. Развивается воспаление на фоне уже имеющихся поражений других суставов (обычно мелких суставов кисти) и протекает с головными болями, болями и неподвижностью в области шеи, общим недомоганием. Часто сопровождается суставными подвывихами.
Травматический артрит развивается на фоне травм шеи и также может протекать тяжело, с подвывихами, частыми обострениями и постоянными болями. Шейный артрит любого происхождения подлежит длительному лечению под контролем врача.
Височно-челюстной артрит
Самой частой причиной артрита височно-челюстных суставов является неспецифическая инфекция. При артрите она попадает в сустав с током крови из отдаленных очагов инфекции или из близлежащих тканей при ангине, отите, стоматологических воспалительных процессах. Развивается воспаление с нарушением общего состояния, выраженным болевым синдромом при движении нижней челюсти. Открытие рта может сопровождаться смещением челюсти и подвывихом сустава. Опасность заболевания в близости к головному мозгу и попаданию инфекции на мозговые оболочки. При подозрении на данное заболевание следует немедленно обращаться к врачу.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Виды артритов
Артриты – это многочисленная группа заболеваний, имеющих самое разное происхождение и течение. По течению артриты делятся на острые, подострые и хронические. По характеру воспалительной жидкости (экссудата) в полости сустава выделяют следующие виды артрита:
- серозные – негнойные, часто развиваются при вирусном поражении;
- серозно-фибринозные – кроме негнойного экссудата в суставной полости отлагается белок фибрин, из которого в дальнейшем образуется соединительная ткань, вызывающая стойкую деформацию и нарушение двигательной функции;
- гнойные – самый тяжелый вид артритов, приводящий к поражению не только синовиальной оболочки, но также и всех остальных структур (хряща, котной ткани и др.), разрушению сустава и тяжелым гнойным осложнениям.
Острый гнойный
Неспецифические (пиогенные, гнойные) артриты вызываются стафилококками, стрептококками, пневмококками и другой неспецифической (способной вызывать любые воспалительные процессы) инфекцией. Протекают тяжело, но могут полностью излечиваться. Начало острое, внезапное. Повышается температура тела, появляется озноб, недомогание, головная боль. Одновременно появляется боль в пораженном суставе. Околосуставные ткани отекшие, кожа покрасневшая, на ощупь горячая. Движения причиняют сильную боль.
При отсутствии немедленной помощи гнойное воспаление распространяется на окружающие ткани, по кровеносным сосудам может распространяться на отдаленные органы, вызывая тяжелые осложнения. Сустав при артрите может быть полностью разрушен, а после выздоровления сформируется стойкий анкилоз.
Но современные методы лечения позволяют помочь больному даже на запущенных стадиях заболевания. В большинстве случаев болезнь заканчивается выздоровлением.
Хронический
Может развиваться на фоне острого воспалительного процесса при отсутствии своевременной помощи. Некоторые формы (ревматоидный, туберкулезный) имеют изначально хроническое течение.
Больные жалуются на боли в одном или нескольких суставах, усиливающихся ночью и уменьшающихся после начала двигательной активности. Характерны также скованность движений, иногда – припухлость в области поражения. По мере прогрессирования болезни все эти симптомы нарастают. Протекает длительно, с обострениями и ремиссиями, при отсутствии своевременного лечения может приводить к полной утрате суставной функции.
Деформирующий артрозоартрит
На фоне длительно протекающего хронического артрита в одном или нескольких суставах постепенно развивается его деформация. Вначале изменение формы происходит за счет плотного воспалительного отека. Но затем после каждого обострения разрастается соединительная ткань, постепенно разрушающая хрящ и вызывающая неподвижность сустава.
Еще через некоторое время разрастается костная ткань и формируется анкилоз. Костные разрастания, подвывихи и вывихи приводят к деформации и полной утрате функции конечности.
Клинические формы артритов
По происхождению (причине заболевания) и особенностям течения выделяют следующие формы артритов:
- Первичные (самостоятельные заболевания):
- ревматоидный;
- ревматический;
- анкилозирующий спондилоартрит (болезнь Бехтерева) – воспаление суставов позвоночника;
- инфекционные: туберкулезный, гонорейный, вирусный и др.
- инфекционно-аллергический (реактивный); реактивный артрит+ конъюнктивит + уретрит после перенесенной кишечной инфекции или инфекции мочевыводящих путей (болезнь Рейтера);
- псориатический.
- Вторичные (развиваются на фоне каких-то других заболеваний):
- обменных (подагра);
- системных заболеваний соединительной ткани (системная красная волчанка);
- заболеваний желудочно-кишечного тракта, легких и др. органов и систем.
- Травматические.
- Ювенильные идиопатические артриты (ЮИА) – воспаление суставов неясного происхождения у детей до 16 лет.
Инфекционный
Специфические инфекционные артриты развиваются при бактериальных (бруцеллез, туберкулез, гонорея), грибковых, вирусных (инфекционный гепатит, корь, краснуха), паразитарных (эхинококк) инфекциях.
Течение данной разновидности заболевания зависит от вида инфекции. Так, при гонорее чаще всего развивается острое серозное воспаление, которое при своевременно назначенной терапии полностью излечивается. Туберкулезный суставной процесс протекает хронически, часто приводит к утрате функции, лечить его сложно. Вирусные поражения обычно проходят после выздоровления от инфекции.
Ревматоидный
Является аутоиммунным заболеванием, развивается в основном у генетически предрасположенных людей на фоне изменений в иммунной системе, которая не узнает белки тканей человека и начинает атаковать их как чужеродные, вызывая длительно протекающий воспалительный процесс. Причины ревматоидного артрита точно не установлены, но считается, что все начинается с инфекции. Попадая в организм возбудители инфекции вызывают аллергическую реакцию и изменяют функционирование иммунной системы
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Заболевание начинается с умеренного повышения температуры тела, утренней скованности, болей и припухлости суставов. Иногда все первичные симптомы самопроизвольно исчезают на несколько месяцев, но затем возвращаются и заболевание прогрессирует. У части больных прогрессирование болезни отмечается с самого начала.
Самым характерным симптомом является симметричное поражение артритом мелких суставов кисти и пальцев, но у некоторых больных заболевание начинается с поражения крупных суставов – коленного, плечевого и др. Течение волнообразное: обострения сменяются ремиссиями. Со временем разрушаются суставные хрящи, разрастается соединительная ткань, развиваются подвывихи и вывихи, что приводит к инвалидизации.
Современные методы лечения позволяют подавить прогрессирование воспалительного процесса, поэтому очень важно, как можно раньше обращаться за медицинской помощью.
Травматический
Развивается после травмы крупных суставов – тазобедренного, коленного, плечевого и др. Если травма была закрытая, развивается асептический (без участия инфекции) воспалительный процесс, который может пройти самостоятельно. При открытой травме присоединяется инфекция и процесс может протекать по типу острого гнойного. При травме сустава лучше сразу же обращаться к врачу.
Псориатический
Поражение суставов при псориазе чаще происходит через несколько лет после появления кожных симптомов. Но в некоторых случаях суставные симптомы появляются перед появлением кожных высыпаний. А так как симптомы артрита во многом сходны с ревматоидным артритом, их приходится дифференцировать.
Особенностью данной формы болезни является поражение конечных межфаланговых суставов пальцев и ногтей. Одновременно воспаление развивается в нескольких других суставах. Поражение асимметричное. Протекает процесс волнообразно с рецидивами и ремиссиями и может приводить к утрате суставной функции. При своевременно назначенном адекватном лечении процесс можно остановить.
Реактивный (инфекционно-аллергический)
Данная форма связана с аллергией на инфекцию. Часто встречается у детей и подростков, развивается через 4 – 7 дней после перенесенного инфекционного заболевания (обычно это кишечная, мочеполовая или носоглоточная инфекция). Протекает остро, с поражением от одного до трех (иногда больше) крупных суставов. Они отекают, краснеют, повышается местная и общая температура. Особенностью заболевания является отсутствие в суставной полости возбудителей инфекции. Протекает болезнь доброкачественно, но требует своевременного назначения адекватного лечения.
К реактивным артритам относят болезнь Рейтера – сочетанное поражение суставов, конъюнктивы глаз и мочеиспускательного канала после перенесенных мочеполовых и кишечных инфекций. Развивается в основном у молодых мужчин. Характерно длительное (несколько месяцев) течение, заканчивающееся, как правило, выздоровлением.
Ювенильный идиопатический артрит (ЮИА)
Это воспаление неустановленного происхождения при исключении другой суставной патологии. Заболевание развивается у детей до 16 лет. Считается, что причин развития артрита может быть множество, но в основе лежит генетическая предрасположенность ребенка. Особенно часто болеют девочки. Заболевание протекает длительно с обострениями и ремиссиями, часто является причиной ранней инвалидности ребенка.
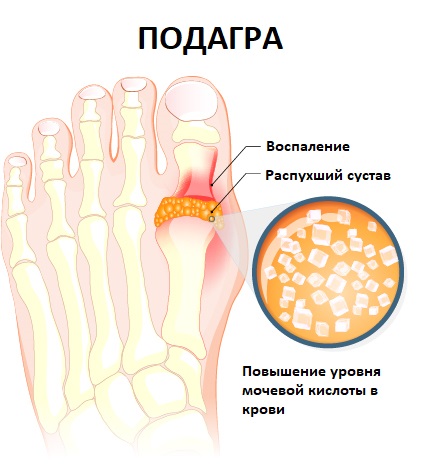
Подагрический
Подагра – это нарушение обмена веществ, основным признаком которого является повышение содержания мочевой кислоты в крови и отложение ее солей (уратов) в суставных и околосуставных тканях. Ураты проникают в ткани, образуя подагрические узлы — тофы. Во время приступа подагры развивается острое воспаление с отеком тканей и сильными болями.
У большинства больных сначала развивается артрит 1-го плюснефалангового сустава кистей рук. Затем могут поражаться, как мелкие, так и крупные суставы. Первые годы после приступов суставы не изменяются, но со временем формируются тофы, происходит деформация и нарушение суставной функции.
Диагностика артрита
Для того, чтобы назначить адекватное лечение, необходимо выяснить причины артрита, его основные симптомы, а также состояние сустава. Для установления окончательного диагноза (клинической формы и вида артрита) проводятся следующие исследования:
- Лабораторная диагностика артрита:
- общеклинический анализ крови – показывает степень выраженности воспалительного процесса;
- биохимический анализ крови – позволяет выявить причину воспаления;
- иммунологический анализ крови – наличие или отсутствие специфических антител к инфекционным возбудителям или собственным тканям больного;
- при необходимости исследуют суставную жидкость, взятую из сустава во время артроскопии, под микроскопом и микробиологическим способом (посев) для выявления инфекции.
- Инструментальная диагностика артрита:
- УЗИ – позволяет выявить повышенный объем суставной жидкости;
- рентгенграфия – выявляет костные суставные изменения;
- магнитно-резонансная томография (МРТ) – позволяют провести оценку ранних изменений мягких суставных и околосуставных тканей;
- артроскопия – эндоскопическое исследование сустава, позволяющее рассмотреть его внутреннюю поверхность.
Лечение артрита
Без предварительного обследования назначить эффективное лечение артрита невозможно, поэтому обращение за медицинской помощью обязательно!
Лечение артрита требует воздействия на причину заболевания, подавления воспалительного процесса и процесса разрушения сустава. Для этого назначается комплексное лечение.
- Медикаментозная терапия – подбирается индивидуально в зависимости от формы и вида артрита, особенностей его течения. В первую очередь стараются облегчить состояние больного, устранить суставную боль. Для этого внутрь или в виде инъекций назначают:
- лекарства из группы нестероидных противовоспалительных препаратов (НПВП) – Диклофенак, Нимесулид, Ибупрофен и др. Эти же средства назначают наружно в виде мазей и кремов;
- если причиной заболевания является инфекция, назначают антибактериальную терапию;
- при инфекционно-аллергических процессах назначают антигистаминные средства – Кларитин, Зиртек и др.;
- при выраженном отеке (например, при ревматоидном артрите) тканей назначают глюкокортикоидные гормоны — Дексаметазон, Преднизолон;
- в лечении ревматоидного артрита обязательно присутствуют базовые (Метотрексат, Сульфасалазин, Лефлуномид) препараты и биологические агенты (Мабтера, Реддитукс), подавляющие аутоиммунные процессы.
- Народные средства растительного и животного происхождения также могут быть использованы в рамках комплексного лечения. Но подбирать их должен только врач. Народные средства могут усиливать эффективность лекарственной терапии.
- Физиотерапевтические методы лечения – подбираются в зависимости от причины заболевания и особенностей его течения.
- Рефлексотерапия – воздействие на поверхностно расположенные акупунктурные точки, рефлекторно связанные с пораженными суставами.
- Массаж и лечебная гимнастика – назначаются на стадии восстановления и в период ремиссии.
- Хирургические манипуляции и операции – выполняются при гнойных воспалительных процессах, вывихах и подвывиха суставов. При полном разрушении сустава возможна его замена на искусственный.
Подход к лечению заболевания в нашей клинике
В клинике «Парамита» (Москва) выработан свой подход к лечению артритов. Прежде всего, проводится тщательная диагностика артрита (осмотр врача, лабораторная и инструментальная диагностика, в том числе, МРТ) и только потом назначают комплексное лечение. В его состав входят самые современные европейские методы лечения и новейшие лекарственные препараты, а также проверенные временем традиционные восточные методы, пришедшие к нам из Китая и Тибета.
Врачи нашей клиники имеют успешный опыт лечения артритов разного происхождения. Боли, которые годами беспокоили наших пациентов, удается устранить уже на ранних этапах лечения. Даже при запущенных заболеваниях несколько курсов лечения позволяют вернуться к нормальной жизни, предупредить рецидивы и забыть о болях.
Общеклинические рекомендации
Для профилактики развития артритов и их рецидивов следует соблюдать следующие рекомендации:
- следить за своим весом, исключить тяжелые физические нагрузки;
- вести подвижный образ жизни, заниматься гимнастикой, плаванием, йогой и др.;
- покончить с вредными привычками;
- всегда высыпаться, избегать затяжных стрессов;
- своевременно лечить под контролем врача все болезни, простудные заболевания, хронические очаги инфекции;
- при хронических артритах регулярно проходить курсы противорецидивного лечения.
Большое значение для здоровья суставов имеет полноценное разнообразное питание. Но из рациона рекомендуется исключить продукты, способные вызвать обострение патологического процесса, это: лук, чеснок, мясные, рыбные, грибные концентрированные бульоны, жирные, жареные, копченые продукты, алкоголь, сладости, сдоба.
Частые вопросы по заболеванию
Артрит и артроз в чем разница?
Можно ли делать массаж при артрите?
Берут ли в армию с артритом?
Можно ли при артрите греть суставы?
Это может решить только лечащий врач, так как все зависит от формы и вида артрита. Точно нельзя греть при гнойном процессе и после травмы.
Воспаление суставов – серьезное заболевание. Без своевременно оказанной медицинской помощи оно может привести к инвалидности. Поэтому при первых признаках артрита нужно обращаться к врачу. Специалисты клиники «Парамита в Москве помогут вам в любом случае, даже если вы годами страдали от болей в суставах. Приходите и убедитесь в этом сами!
Литература:
- Насонов Е.Л. Фармакотерапия ревматоидного артрита с позиций доказательной медицины: новые рекомендации // РМЖ. 2002. Т. 10. № 6. С. 294–302.
- Korpela M., Laasonen L., Hannonen P. et al. Retardation of joint damage in patients with early rheumatoid arthritis by initial aggressive treatment with disease–modifying antirheumatic drugs: five–year experience from the FIN–RACo study // Arthritis Rheum. Vol. 50. Р. 2072–2081.
- Smolen J.S., Aletaha D., Machold K.P. Therapeutic strategies in early rheumatoid arthritis. Best Pract. Res // Clin. Rheumatol. 2005. Vol. 19. Р. 163–177.
Оценка читателей
Дата публикации 21 января 2020Обновлено 27 июня 2022
Определение болезни. Причины заболевания
Ревматоидный артрит — это хроническое воспалительное заболевание соединительной ткани, которое характеризуется повреждением суставов и системным поражением внутренних органов.
Краткое содержание статьи — в видео:
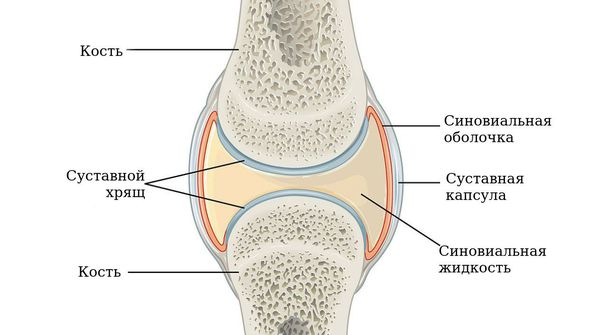
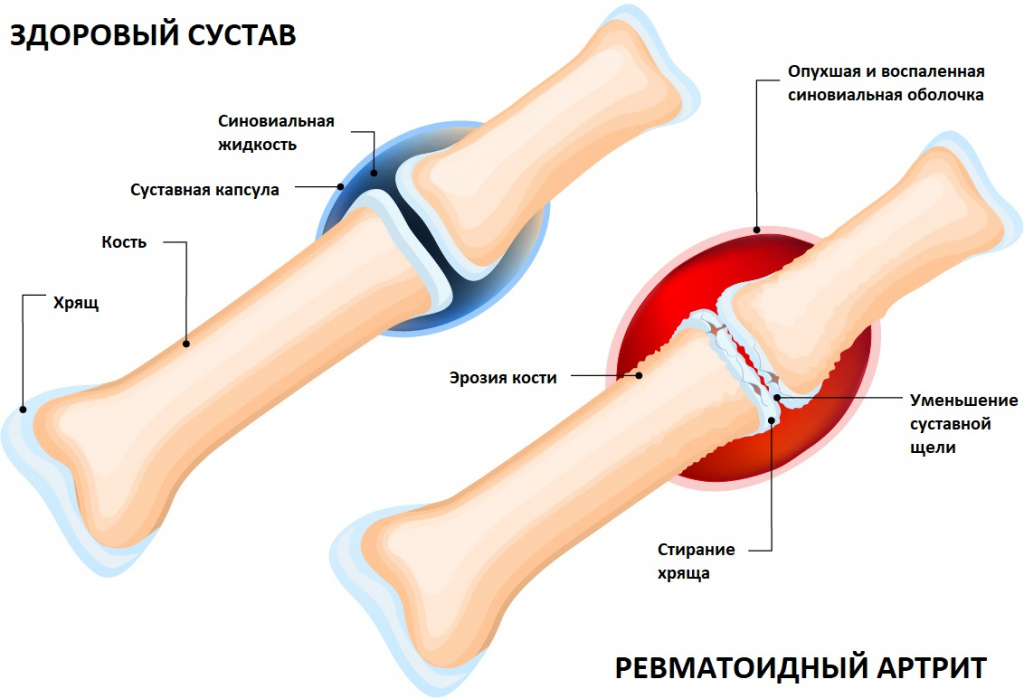
Чаще всего заболевание поражает именно суставы, но может также затрагивать другие системы (лёгкие, сердце и нервную систему). Повреждение суставов происходит вследствие хронического воспаления синовиальной оболочки — внутреннего слоя, выстилающего суставную сумку.
По мере прогрессирования болезни происходит эрозия кости и деформация суставов. Заболевание имеет аутоиммунный характер, это означает, что в организме образуются антитела против собственных тканей. В результате длительного воздействия этих антител происходит разрушение и воспаление тканей.
Распространённость в популяции взрослого населения составляет 0,5-2 % (у женщин < 65 лет ~ 5 %). Заболеваемость ревматоидным артритом составляет примерно 50-100 новых случаев на 100 000 населения в год [1]. Соотношение распространённости среди женщин и мужчин — 2-3:1. Поражаются все возрастные группы, включая детей и пожилых. Пик начала заболевания 30-55 лет.
Причины развития ревматоидного артрита неизвестны.
Предрасполагающие факторы:
- Инфекции (вирус Эпштейна — Барр, парвовирус В19 и др.).
- Генетические факторы, носительство антигена гистосовместимости HLA-DR4.
- Курение, злоупотребление кофе, высокий индекс массы тела, стресс.
- Контакт с минеральными маслами (моторными или гидравлическими). В эксперименте [13] было показано, что эти масла обладают артритогенными (т. е. вызывающими воспаление суставов) свойствами.
- Половые гормоны и факторы репродукции (беременность, роды и т. д.).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ревматоидного артрита
В течении ревматоидного артрита выделяют продромальный период, который формируется за несколько недель и/или месяцев до развития типичного симптомокомплекса, присущего ревматоидному артриту. Он проявляется общей слабостью, недомоганием, болями в мышцах и суставах, снижением аппетита, субфебрильной температурой (от 37,1 до 38 °C) [1][2][8].
Дебют ревматоидного артрита может клинически проявляться различными вариантами:
- неспецифическими признаками с незначительно выраженным суставным проявлением (умеренные боли в суставах);
- острым полиартритом (боль, отёчность двух или трёх суставов, ограничение объёма движений в них) с преимущественным поражением суставов кистей, стоп, выраженной утренней скованностью;
- острым полиартритом с системными проявлениями: фебрильная лихорадка (температура от 38 до 39 °C); лимфаденопатия (увеличение лимфоузлов; могут увеличиться до размера грецкого ореха); гепатоспленомегалия (увеличение печени и селезёнки) [1].
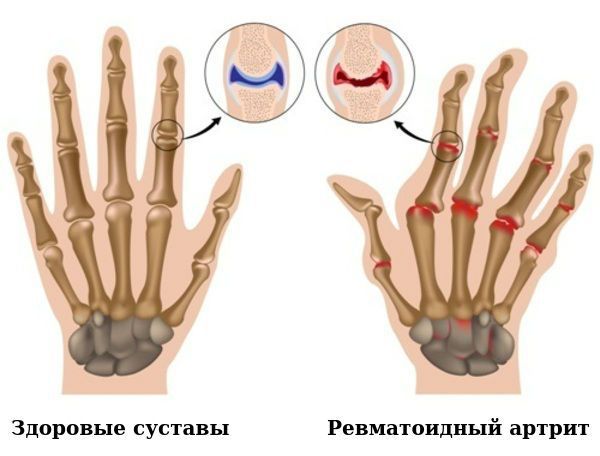
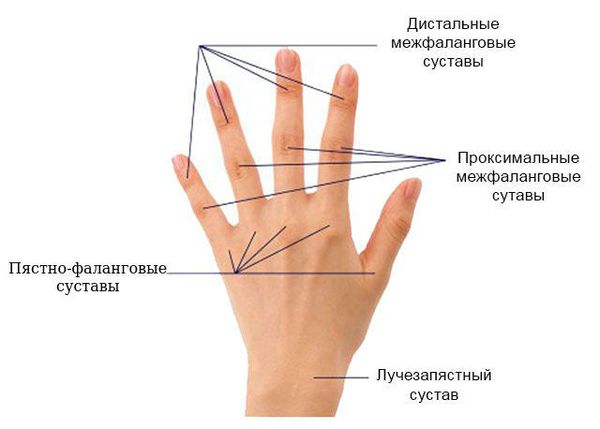
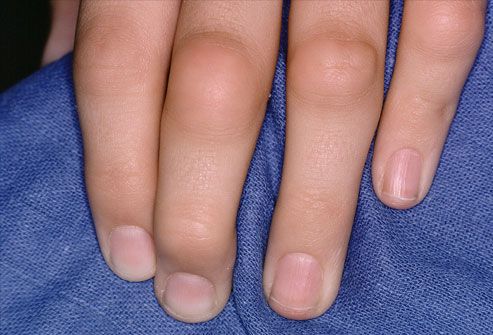
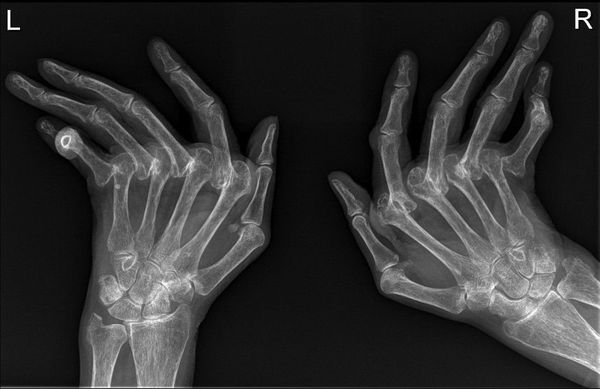
Для ранней стадии РА характерно поражение второго и третьего проксимальных межфаланговых и пястно-фаланговых суставов, а также положительный симптом сжатия кисти или стопы (при сжатии кисти или стопы возникает резкая боль) на уровне пястно-фаланговых и плюснефаланговых суставов. Типичным симптомом РА является веретенообразная дефигурация (изменение формы сустава, например в виде лебединой шеи или пуговичной петли) проксимальных межфланговых суставов кистей.
Одним из наиболее ранних и характерных симптомов является утренняя скованность (пациент не может согнуть и разогнуть суставы, как будто руки в тугих перчатках). Выраженность скованности чётко взаимосвязана с воспалительной активностью. При высокой активности воспалительного процесса она длится на протяжении многих часов, однако по утрам особенно выражена и всегда снижается после двигательной активности.
В развёрнутой и финальной стадиях заболевания появляются типичные для РА деструкции, деформации и анкилозы (заращение сустава, отсутствие движений в нём).
Кисти:
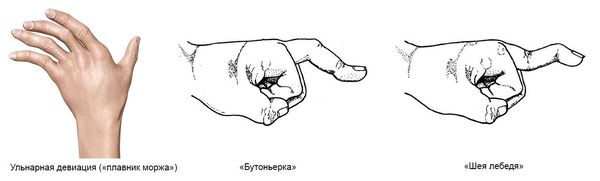
- ульнарная девиация пястно-фаланговых суставов (пальцы отклоняются в локтевую сторону в виде плавников моржа), обычно через 1-5 лет от начала болезни;
- поражение пальцев кистей по типу «бутоньерки» (сгибание в проксимальном межфаланговом суставе) или «шеи лебедя» (переразгибание в проксимальном межфаланговом суставе);
- деформация кисти по типу «лорнетки» [1][5].
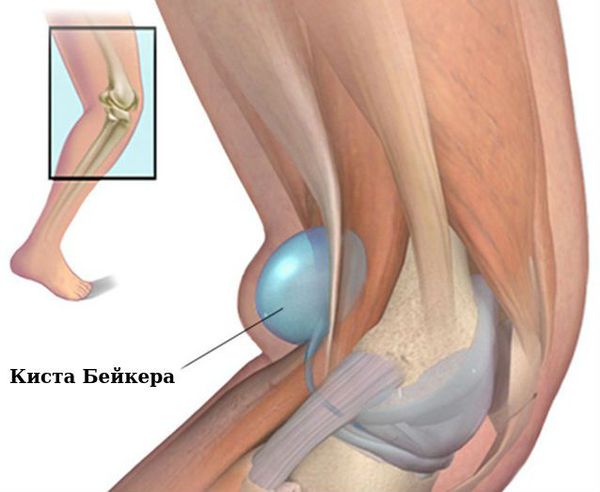
Коленные суставы: сгибательная и вальгусная (колени сводятся внутрь) деформация, киста Бейкера (подколенная или коленная киста).
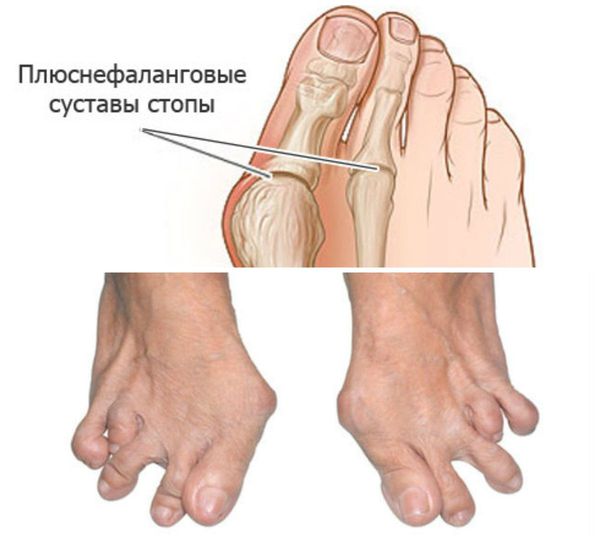
Стопы: подвывихи головок плюснефаланговых суставов, латеральная девиация (отклонение большого пальца к другим пальцам стопы), деформация большого пальца.
Шейный отдел позвоночника: подвывихи в области атлантоаксиального сустава, иногда осложняющиеся сдавлением спинного мозга или позвоночной артерии.
Перстневидно-черпаловидный сустав: огрубение голоса, одышка, дисфагия (пациент не может глотать), рецидивирующий бронхит.
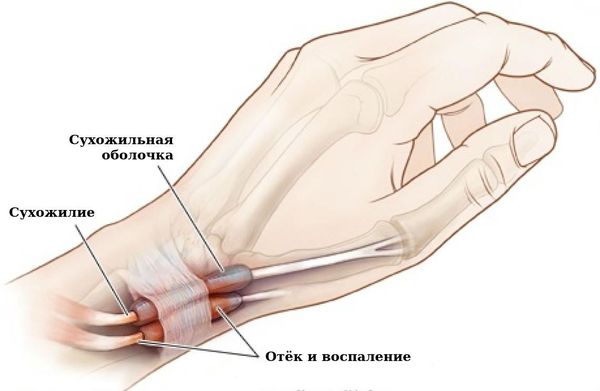
Связочный аппарат и синовиальные сумки: теносиновит (воспаление оболочек сухожилия) в области кисти и лучезапястного сустава; бурсит (воспаление в синовиальной сумке), чаще в области локтевого сустава; синовиальная киста на задней стороне коленного сустава (киста Бейкера).
Для РА характерны разнообразные внесуставные и системные проявления.
Конституциональные симптомы: генерализованная слабость, недомогание, похудение вплоть до истощения (вес меньше 40 кг), субфебрильная лихорадка.
В полиморфной картине ревматоидного артрита поражение сердца встречается нечасто. Кардиальная симптоматика может быть обусловлена как непосредственно воспалительным процессом в сердце, так и осложнением РА — атеросклерозом. При этом заболевании возможно вовлечение в патологический процесс миокарда (самой толстой мышцы сердца), перикарда (внешней оболочки сердца), эндокарда (внутренней оболочки сердца), аорты и венечных артерий сердца. Встречаются такие заболевания, как перикардит (воспаление внешней оболочки сердца), гранулематозное поражение клапанов сердца (очень редко), раннее развитие атеросклероза, воспаление коронарных артерий [1][6].
При РА нередко встречается поражение лёгких. Оно проявляется:
- плевритом (воспалением плевральных листков);
- интерстициальными поражениями лёгких (воспалением и нарушением структуры альвеолярных стенок, лёгочных капилляров);
- облитерирующим (обструктивным) бронхиолитом (стойкой, прогрессирующей закупоркой мелких бронхов);
- ревматоидными узелками в лёгких (синдром Каплана).
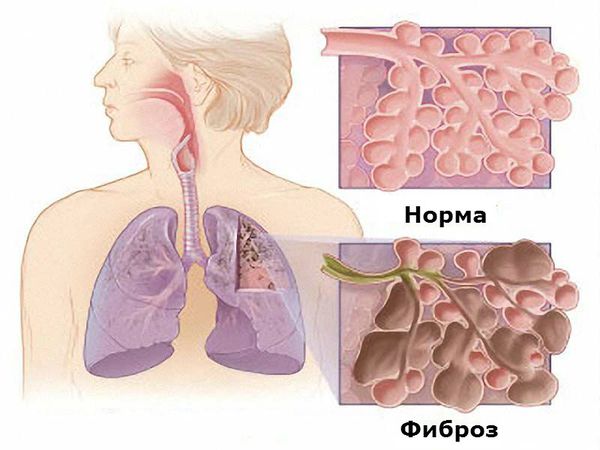
Наиболее серьёзным проявлением поражения лёгких является фиброзирующий альвеолит, который обусловлен как самим заболеванием, так и применением некоторых базисных противовоспалительных препаратов, а именно метотрексата, препаратов золота и Д-пеницилламина [1][6][7]. Фиброзирующий альвеолит проявляется непродуктивным кашлем (сухим, без мокроты), одышкой экспираторного типа (затруднён выдох), серым цианозом. Он приводит к повышению давления в лёгочной артерии и развитию лёгочного сердца (увеличению правых отделов сердца). На рентгенограмме определяется усиление лёгочного рисунка, феномен «медовых сот» (деструктивное изменение лёгких, характеризуется содержанием многочисленных кистозных воздушных пространств с толстыми стенками).
Кожный синдром имеет множество проявлений. Типичным внесуставным признаком являются ревматоидные узелки (костные образования на суставах размером с горошину или грецкий орех), которые располагаются под кожей чаще всего на разгибательной поверхности локтевых суставов, при атипичном расположении могут появляться на ахилловом сухожилии, роговице, в сухожилиях.
Кожными проявлениями ревматоидного артрита считают и развитие различных патологий:
- кожного васкулита (воспаления сосудов кожи) от язвенно-некротических изменений до утолщения и гипотрофии кожи;
- дигитального (пальцевого) артериита (воспаления и разрушения подкожных сосудов), редко с гангреной пальцев;
- микроинфарктов в области ногтевого ложа (нарушения кровообращения, закупорки сосуда микротромбом и появления чёрных точек на пальцах),
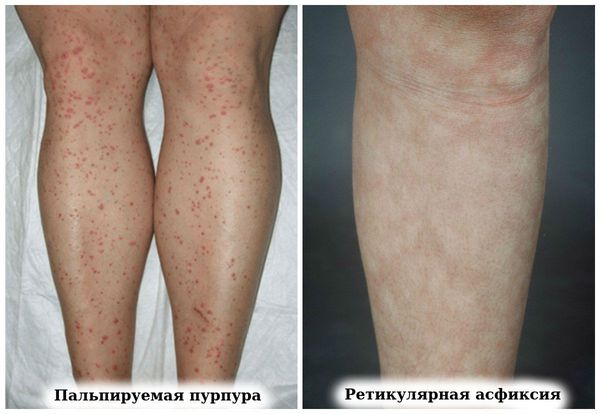
- сетчатого ливедо (ретикулярной асфиксии, или Livedo reticularis) — нежного рисунка синего цвета в виде кружева [8].
Поражения периферической нервной системы объясняются сдавлением нервных стволов или их сосудистым поражением. Для ревматоидного артрита характерны компрессионные нейропатии: синдром запястного канала (длительная боль, онемение пальцев кисти), тарзального канала (боль в области голеностопного сустава, чувство ползания мурашек по руке) и т. д. Компрессия нервных стволов проявляется болями, чувством ползания мурашек, онемением, регионарной атрофией мышц. Возможно и поражение периферических нервов, которое проявляется чувствительными или чувствительно-двигательными нарушениями.
Большое значение при ревматоидном артрите имеет поражение мышц: атрофия межкостных мышц кисти, тенора (возвышения большого пальца), гипотенора (возвышения мизинца). Характерна атрофия мышц, которые расположены близко к поражённым суставам, например атрофия межкостных мышц кистей, мышц нижней трети бедра в случае выраженного артрита коленных суставов. Амиотрофия (отсутствие мышц) может быть проявлением ревматоидного васкулита, нейропатии, например при синдроме запястного или локтевого канала, длительном применении глюкокортикоидов, ограничении мышечной активности [1][2][8].
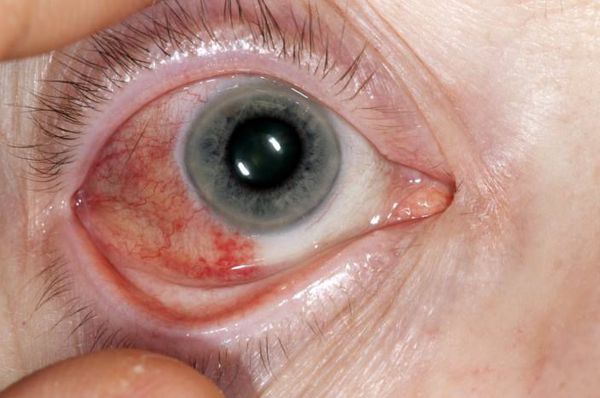
Патология глаз является одним из характерных проявлений ревматоидного артрита. Часто возникает эписклерит (воспаление тканей глаза), который очень редко сопровождается тяжёлым течением или исходом в перфорирующую склеромаляцию (размягчение ткани) с образованием отверстий в роговице и энуклеацией (удалением ядра).
При склерите (воспалении склеры глаза) и склерокератите (воспалении склеры и роговицы глаза) появляется выраженная боль и покраснение склеры. Характерен для этого заболевания и синдром сухого глаза, который является следствием скопления лимфоцитов в слёзных железах и обычно рассматривается в рамках синдрома Шегрена.
Патология почек проявляется диффузным гломерулонефритом (поражением клубочкового аппарата почек), распространённым амилоидозом (скоплением белка амилоида) с преимущественным поражением почек или лекарственной нефропатией (повреждением ткани и клубочкового аппарата почек). Последняя обусловлена приёмом нестероидных противовоспалительных средств (НПВС), например диклофенака, или комбинированных анальгетиков с фенацетином, что приводит к развитию интерстициального нефрита (воспаления в межуточной ткани почек).
Система крови реагирует на аутоиммунный воспалительный процесс развитием анемии, тромбоцитоза (увеличения содержания в крови тромбоцитов), нейтропении (снижения количества нейтрофилов). Возможны также вторичные, лекарственно обусловленные осложнения:
- в ответ на приём цитостатиков в виде панцитопении (снижения уровня всех видов кровяных клеток);
- на фоне высоких доз глюкокортикостероидов в виде лейкемоидной реакции (увеличения общего количества лейкоцитов).
Система макрофагов часто реагирует на активный воспалительный процесс развитием лимфаденопатии (увеличения лимфатических узлов), спленомегалии (увеличения селезёнки), формированием особой формы ревматоидного артрита в виде синдрома Фелти [2][7].
Поражение желудочно-кишечного тракта (ЖКТ) может быть представлено вторичным амилоидозом, аутоиммунным гепатитом, но наиболее часто выявляется эрозивное поражение вследствие приёма НПВС или глюкокортикостероидов.
У пациентов с высокой активностью ревматоидного артрита может развиваться васкулит:
- дигитальный артериит;
- пальпируемая пурпура (геморрагическая сыпь),
- ретикулярная асфиксия (пурпурный сетчатый сосудистый рисунок на коже);
- периферическая полинейропатия;
- висцеральный артериит: коронариит (воспалительное поражение стенок сосудов, питающих миокард), мезентериальный тромбоз (закупорка сосудов ткани, с помощью которой кишечник крепится к брюшной стенке), инфаркт кишечника, острый пневмонит, альвеолит);
- синдром Рейно (онемение и болевой синдром пальцев рук).
Эндокринные проявления — в связи с аутоиммунным характером заболевания одновременно могут развиваться аутоиммунный тиреоидит (хроническое заболевание щитовидной железы, при котором происходит постепенное разрушение клеток), синдром Шегрена.
Выделяют также редкие особые клинические формы течения ревматоидного артрита:
Синдром Фелти характеризуется таким симптомокомплексом: нейтропения, спленомегалия, гепатомегалия, тяжёлое поражение суставов, внесуставные проявления (васкулит, нейропатия, лёгочный фиброз, синдром Шегрена), гиперпигментация кожи нижних конечностей, высокий риск инфекционных осложнений. Этот синдром развивается у больных с длительным течением РА.
Болезнь Стилла у взрослых — рецидивирующая фебрильная лихорадка, артрит, макулопапулезная сыпь, высокая лабораторная активность. Он одинаково часто встречается у мужчин и женщин. Для этого синдрома характерна истощающая лихорадка, которая нередко достигает температуры выше 41 °C. Лихорадка носит стойкий характер и парадоксально реагирует на проводимую терапию. Поражение суставов характеризуется доброкачественным течением. При синдроме Стилла наблюдаются лейкоцитоз со сдвигом формулы влево, повышение активности печёночных ферментов, анемия, диспротеинемия (сдвиг белкового состава плазмы крови), ускоренная скорость оседания эритроцитов (СОЭ), повышение С-реактивного белка, который отражает острые воспалительные процессы в организме, гиперферритинемия (повышенный ферритин в крови) [1][8].
Патогенез ревматоидного артрита
В норме синовиальная оболочка имеет толщину всего несколько клеток, она вырабатывает синовиальную жидкость, которая смазывает и питает сустав. Механизм развития ревматоидного артрита можно представить следующим образом.
- Ревматоидный артрит приводит к тому, что иммунные клетки атакуют здоровую синовиальную оболочку. Развивается субсиновиальный отёк, в синовиальной оболочке скапливаются лимфоциты, полиморфно-ядерные лейкоциты, моноциты и плазматические клетки.
- При этом иммунные клетки выделяют защитные белки — цитокины, которые провоцируют разрастание кровеносных сосудов синовиальной оболочки.
- Повышенный кровоток приводит к избыточному росту ткани. Синовиальные клетки быстро размножаются, что приводит к утолщению синовиальной ткани. Такая патологически утолщённая ткань называется «паннус».
- Клетки паннуса выделяют протеолитические ферменты, которые разрушают хрящ.
- Одновременно под воздействием гиперпродукции провоспалительных цитокинов (ФНО-альфа и др.) происходит активация остеокластов (клеток костной ткани, которые уничтожают старую структуру), что ведёт к повреждению костей. В дальнейшем происходит разрушение костной ткани с образованием эрозий.
- Костные эрозивные изменения происходят ещё и в результате активации фибробластов (главных клеток рыхлой соединительной ткани), которые начинают вырабатывать ферменты, способные разрушать суставной хрящ [1][2].
- Прогрессирование заболевания приводит к тому, что паннус превращается в зрелую фиброзную ткань, что ведёт к сращению суставных поверхностей.
Классификация и стадии развития ревматоидного артрита
Международная классификация болезней 10-го пересмотрм (МКБ-10):
- М05 — Серопозитивный ревматоидный артрит.
- М06 — Другие ревматоидные артриты.
- М05.0 — Синдром Фелти.
- М06.1 — Болезнь Стилла у взрослых.
- М06.9 — Ревматоидный артрит неуточнённый.
Рабочая классификация ревматоидного артрита (проект 2002):
Серопозитивный ревматоидный артрит (М 05).
- Полиартрит (М05).
- Ревматоидный васкулит (М 05.2) (дигитальный артериит, хронические язвы кожи, синдром Рейно и др.).
- Ревматоидные узлы (М 05.3).
- Полинейропатия (М 05.3).
- Ревматоидная болезнь лёгких (М 05.1) (альвеолит, ревматоидные лёгкие).
- Синдром Фелти (М 05.1).
Серонегативный ревматоидный артрит (М 06.0).
- Полиартрит (М 06.0).
- Синдром Стилла взрослых (М 06.1) [14].
В течение длительного времени для установления достоверного диагноза РА использовались критерии 1987 года.
Пересмотренные диагностические критерии РА (ARA 1987):
- Утренняя скованность (не менее 1 часа).
- Артрит трёх или более суставных зон.
- Артрит суставов кистей.
- Симметричный артрит.
- Ревматоидные узелки.
- Ревматоидный фактор.
- Рентгенологические изменения.
Достоверный диагноз РА устанавливают при наличии четырёх из семи вышеперечисленных критериев, причём первые четыре должны существовать не менее шести недель.
В настоящее время доказана возможность изменения отрицательного прогноза РА в случае раннего начала патогенетической базисной терапии. Поэтому длительное время разрабатывались методы ранней диагностики РА. В 2010 году ассоциацией американских и европейских ревматологов были приняты критерии ранней диагностики РА, в которых клинические и лабораторные показатели выражены в баллах. При суммарной величине более 6 баллов может быть установлен достоверный диагноз ранней стадии РА, что предполагает возможность начала патогенетической терапии базисными препаратами [1][2][6].
| А. Поражение суставов | Баллы |
|---|---|
| 1 большой сустав | 0 |
| 2-10 больших суставов | 1 |
| 1-3 малых суставов | 2 |
| 4-10 малых суставов | 3 |
| Больше 10 суставов | 4 |
| В. Серологический тест | |
| Отрицательные РФ АЦП | 0 |
| Слабо + тесты на РФ и АЦП | 1 |
| Высоко + тесты на РФ и АЦП | 2 |
| С. Маркеры острой фазы воспаления | |
| Нормальный СРБ и СОЭ | 0 |
| Аномальные СОЭ и СРБ | 1 |
| D. Длительность симптомов | |
| Меньше 6 недель | 0 |
| Больше 6 недель | 1 |
Наличие 6 из 10 баллов указывает на определённый РА.
В 2007 году Ассоциации ревматологов России приняла новую классификацию РА, включающую несколько разделов.
Основной диагноз:
- Ревматоидный артрит серопозитивный (М05.8).
- Ревматоидный артрит серонегативный (М06.0).
- Особые клинические формы ревматоидного артрита:
- синдром Фелти (М05.0);
- болезнь Стилла, развившаяся у взрослых (М06.1).
- Ревматоидный артрит вероятный (М05.9, М06.4, М06.9).
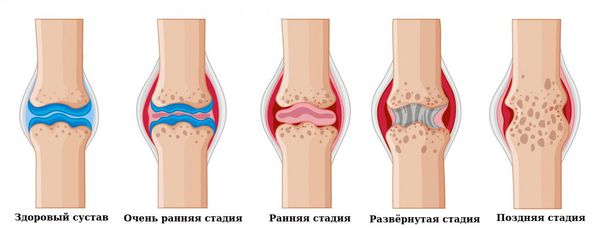
Клиническая стадия:
- Очень ранняя стадия: длится меньше 6 месяцев.
- Ранняя стадия: длится от 6 месяцев до года.
- Развёрнутая стадия: длится больше года при наличии типичной симптоматики ревматоидного артрита.
- Поздняя стадия: длится 2 года и более, протекает с выраженным повреждением мелких (III-IV рентгенологическая стадия) и крупных суставов, наличие осложнений.
Активность болезни:
- 0 = ремиссия: DAS28 < 2,6 (DAS28 — индекс активности болезни).
- 1 = низкая: 2,6 < DAS28 <3,2.
- 2 = средняя: DAS28 = 3,2-5,1.
- 3 = высокая (DAS28 > 5,1).
Внесуставные (системные) проявления:
- Ревматоидные узелки.
- Кожный васкулит (язвенно-некротический васкулит, инфаркты ногтевого ложа, дигитальный артериит, ливедо-ангиит).
- Васкулит других органов.
- Нейропатия (мононеврит, полинейропатия).
- Плеврит (сухой, выпотной), перикардит (сухой, выпотной).
- Синдром Шегрена.
- Поражение глаз (склерит, эписклерит, васкулит сетчатки).
Инструментальная характеристика:
- Наличие эрозий (с использованием рентгенографии, возможно МРТ, УЗИ):
- неэрозивный;
- эрозивный.
- Рентгенологическая стадия (по Штейнброкеру, модификация):
- I — околосуставной остеопороз.
- II — остеопороз + сужение суставной щели, возможны единичные эрозии.
- III — признаки предыдущей стадии + множественные эрозии + подвывихи в суставах.
- IV — признаки предыдущей стадии + костный анкилоз.
Дополнительная иммунологическая характеристика — антитела к циклическому цитрулинированному пептиду (АЦЦП). Цитруллинированный пептид — это белок, который вырабатывается в результате обменных процессов в организме. В норме цитруллин полностью выводится из организма. При развитии РА концентрация ЦЦП повышается, иммунная система воспринимает его как чужеродный и начинает вырабатывать к нему антитела.
- АЦЦП — присутствуют (+);
- АЦЦП — отсутствуют (-).
Функциональный класс:
- I — пациент выполняет все три жизненно-важные функции: самообслуживание, профессиональные и непрофессиональные обязанности.
- II — пациент ограничен только в непрофессиональной деятельности (все элементы досуга, отдых, развлечения, занятия спортом).
- III — ограничена непрофессиональная и профессиональная деятельность (работа и учёба, ведение домашнего хозяйства), но сохранена возможность самообслуживания.
- V — утрачены все три жизненно-важные функции, даже возможность самообслуживания [14].
Осложнения ревматоидного артрита
- Амилоидоз почек возможен при длительном течении ревматоидного артрита. Проявляется отёками, повышением артериального давления, большим количеством белка в анализах мочи. Т. е. за сутки теряется 3-20 г белка. Диагноз может быть подтверждён биопсией почки.
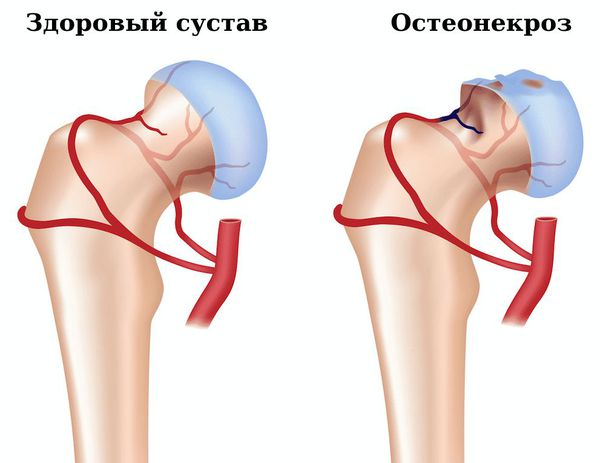
- Остеонекроз — омертвение участка кости, вызванное нарушением кровоснабжения. Появляется сильная боль в поражённом суставе, ограничение объёма движений в нём. Для подтверждения диагноза необходимо сделать рентгенографию, компьютерную томографию сустава.
- Вторичный остеоартроз — появление болей в суставе, хруст при движении в нём, может быть отёчность. Для подтверждения диагноза надо сделать рентген сустава.
- Туннельные синдромы — неврологическое заболевание, проявляющиеся длительной болью и онемением пальцев кисти. Причиной заболевания является сдавление срединного нерва между костями, поперечной кистевой связкой и сухожилиями мышц запястья.
- Кардиоваскулярные проявления — для пациентов с ревматоидным артритом характерно раннее развитие атеросклероза. Поэтому возможно возникновения инсульта и инфаркта [12].
- Медикаментозные ятрогении (токсические и аллергические) — это патологические состояния, вызванные медицинским вмешательством. Т. е. под влиянием медицинских воздействий могут возникнуть новые заболевания у пациента, либо осложнение, либо ухудшение уже имеющегося заболевания.
Также к осложнениям относятся рак желудочно-кишечного тракта, остеопороз, синдром Сикки, синдром Фелти, лимфома и др. [12].
Диагностика ревматоидного артрита
Лабораторные исследования, рекомендуемые для обследования пациентов с подозрением на ревматоидный артрит [2]:
- Общий анализ крови с подсчётом количества тромбоцитов.
- Биохимический анализ крови (общий белок, альбумин, глобулиновые фракции, общий билирубин, мочевина, креатинин, электролиты, кальций, холестерин, липидный спектр крови, С-реактивный белок, ревматоидный фактор).
- Исследование уровня антител к циклическому цитруллинированному пептиду (АЦЦП).
- Общий анализ мочи, определение белка в моче.
- Исследование сывороточных иммуноглобулинов
Ранняя диагностика подразумевает исследование уровня АЦЦП:
- АЦЦП — обязательно выполняется для ранней диагностики ревматоидного артрита, т. к. является более чувствительным и специфичным серологическим маркером раннего ревматоидного артрита, чем ревматоидный фактор (РФ). (РФ — белки, которые вырабатываются иммунной системой человека и атакуют собственные клетки, ошибочно воспринимая их как чужеродные.)
- АЦЦП выявляются у 40-50 % больных ревматоидным артритом с отрицательным РФ.
- АЦЦП «+» является показанием к началу антиревматической терапии на ранней стадии (менее шести месяцев), что позволяет эффективно затормозить прогрессирующее поражение суставов.
- АЦЦП «+» значимо для дифференциальной диагностики и прогнозирования течения ревматоидного артрита.
Инструментальные методы диагностики, рекомендуемые для обследования пациентов с подозрением на ревматоидный артрит:
- рентгенография суставов;
- УЗИ суставов;
- МРТ суставов;
- артроскопия;
- диагностическая пункция сустава: иммунологическое, цитологическое исследование, бактериальный посев синовиальной жидкости.
Дифференциальный диагноз следует проводить со следующими заболеваниями: остеоартроз, системная красная волчанка, подагра, псориатический артрит, анкилозирующий спондилит, реактивный артрит, бактериальный эндокардит, септический артрит, вирусные артриты, системная склеродермия, идиопатические воспалительные миопатии, смешанное заболевание соединительной ткани, болезнь Лайма, амилоидоз, саркоидоз, рецидивирующий полихондрит, фибромиалгия.
Лечение ревматоидного артрита
Цели: уменьшение или устранение симптомов артрита и внесуставных проявлений, контроль над воспалительной активностью, предотвращение прогрессирования костно-суставной деструкции, сохранение и существенное улучшение качества жизни, увеличение продолжительности жизни до среднего уровня в популяции [3][5][10].
Treat to Target (T2T) — лечение до достижения цели (рекомендации EULAR)
Общие рекомендации:
- Исключение стрессов.
- Исключение чрезмерного облучения солнечной радиацией. Интенсивное солнце тоже провоцирует развитие ревматических заболеваний.
- Активное лечение сопутствующих инфекций, при необходимости вакцинация.
- Профилактика атеросклероза: употребление пищи с малым содержанием жира, холестерина и высоким содержанием полиненасыщенных жирных кислот, отказ от курения, контроль массы тела, физические упражнения, приём фолиевой кислоты.
- Профилактика остеопороза: пища с высоким содержанием кальция, приём витамина Д, возможно назначение бисфосфонатов.
Медикаментозное лечение
Базисная терапия ревматоидного артрита
БПВП — базисные противовоспалительные препараты (синонимы: базисные препараты, болезнь-модифицирующие антиревматические препараты, медленно действующие препараты) — главный компонент лечения РА, при отсутствии противопоказаний они должны быть назначены каждому пациенту с этим диагнозом. Особенно важно назначение БПВП сразу после установления диагноза на ранней стадии, когда имеется ограниченный период времени (несколько месяцев) для достижения наилучших отдалённых результатов — так называемое «терапевтическое окно» [9][10].
Метотрексат — один из основных препаратов терапии РА. Цитотоксический препарат из группы антиметаболитов. По структуре аналог фолиевой кислоты. Каждому пациенту с РА при отсутствии явных противопоказаний должна быть назначена терапия метотрексатом.
Метотрексат является препаратом выбора при активном ревматоидном артрите, как на ранней, так и в развёрнутой и поздней стадиях. Этот препарат обладает значительной терапевтической широтой и возможностью индивидуального подбора дозировок, эффективные дозы находятся в диапазоне 15-30 мг/нед, в среднем — 20 мг/нед.
Метотрексат достаточно безопасен, требует минимального лабораторного контроля (общий анализ крови и трансаминазы), целесообразно назначение фолиевой кислоты 3-5 мг/сут в дни без введения препарата [5][11]. Применяют внутрь, подкожно и внутримышечно.
Основные нежелательные явления: М-эрозивный стоматит, эрозивный гастрит, диспепсия, геморрагический энтероколит, гепатоцеллюлярный синдром, нефротоксичность, обструктивная мочекислая нефропатия.
Лефлуномид («Арава») — антивоспалительное, иммуномодулирующее, антипролиферативное действие. Специально был разработан для лечения РА.
Нежелательные явления: желудочно-кишечная токсичность, печёночная токсичность, кожная сыпь, алопеция, цитопении, фиброзирующий альвеолит, снижение веса, лихорадка, почечная токсичность — при их развитии необходим приём холестирамина по 8 г три раза в день в течение 11 дней [5][10][11].
Биологическая терапия РА
Введение ГИБП (генно-инженерных биологических препаратов) стало главным прорывом в лечении ревматических заболеваний. ГИПБ представляют собой искусственные антитела (белки из группы иммуноглобулинов). С появлением биологических препаратов появилась возможность достичь длительной и стойкой ремиссии у больных с ревматоидным артритом. В настоящее время ГИБП разделены на группы по их механизму действия:
- препараты, направленные на подавление продукции ФНО-альфа (фактора некроза опухоли): инфликсимаб, этанерцепт, адалимумаб, цертолизумаб пегол, голимумаб [1][5][8].
- ингибиторы иммуноглобулинов: ИЛ-1, ИЛ-6.
- абатацепт — растворимый белок, направленный на подавление ко-стимуляции Т-клеток,
- препараты, блокирующие действие В-клеток (ритуксимаб и белимумаб), применяются при ревматоидном артрите и системной красной волчанке.
В последнее время в лечении серонегативных спондилоартритов, включая псориатический артрит, широко используются устекинумаб (блокатор ИЛ-1223) и секукинумаб (ингибитор ИЛ-17) [8][9].
Побочные эффекты. Биологические препараты помимо положительных свойств обладают и отрицательными:
- Снижение противоинфекционного и (потенциально) противоопухолевого иммунитета. Общими для всех антагонистов ФНО-альфа нежелательными побочными реакциями (НПР) является повышение восприимчивости к инфекциям, включая возможность обострения гистоплазмоза (грибкового заболевания) и гепатита В. Появляется риск развития демиенилизирующих заболеваний, волчаночноподобного синдрома (лекарственной волчанки, которая возникает в результате приёма медикаментозных препаратов), злокачественных новообразований, тромбоэмболии (закупорки кровеносного сосуда тромбом), реакции гиперчувствительности. Среди наиболее частых НПР фигурируют назофарингит (воспаление слизистой оболочки носоглотки), инфекции мочевых и верхних дыхательных путей, боль в животе, диарея, появление АНФ (антинуклеарного фактора, который показывает наличие или отсутствие аутоиммунного заболевания) и антител к двуспиральной ДНК. Особенно возрастает восприимчивость организма к туберкулёзу. При применении антагонистов ФНО-альфа туберкулёз может давать атипичную клиническую картину. Учитывая это, до начала терапии ГИБП все пациенты должны быть обследованы на предмет как активной так и латентной туберкулёзной инфекции: проба Манту, Диаскин-тест [3][6].
- Риск развития аллергических реакций и иммуногенность, т. е. реакция собственной иммунной системы на ГИБП, которые содержат чужеродный мышиный белок. Вырабатываемые при этом нейтрализующие антитела к ГИБП снижают эффективность проводимой терапии и способствуют развитию инфузионныхпостинъекционных реакций. Чаще всего эти антитела образуются к инфликсимабу, содержащему больше мышиного компонента, чем гуманизированные анти-ФНО-альфа препараты. Частота их появления при РА составляет от 7 до 53 % в зависимости от дозы. Назначение инфликсимаба в комбинации с метотрексатом снижает вероятность образования антител. При лечении этанерцептом и адалимумабоб антитела выявляются реже (5-17 %). При применении адалимумаба в комбинациии с метотрексатом частота возникновения антител минимальна и составляет около 1 % [1][4][6].
Действие антагонистов ФНО альфа вызывает небольшое, но длительно сохраняющееся увеличение содержания холестерина ЛПВП (так называемый «хороший» холестерин). Которое, в свою очередь, может оказать благоприятный эффект на сердечно-сосудистые риски у пациентов с хроническим артритом. Доказано снижение частоты сердечно-сосудистой патологии и летальности в группе больных РА, получавших лечение анти-ФНО-альфа препаратами, по сравнению с пациентами, в комплексной терапии которых данная группа препаратов не использовалась. С другой стороны, следует иметь в виду, что у больных РА с застойной сердечной недостаточностью антагонисты ФНО-альфа должны применяться с особой осторожностью. Поскольку они способны приводить к декомпенсации кровообращения и увеличению летальности. Выраженная хроническая сердечная недостаточность является противопоказанием для назначения ГИБП [4][9].
Класс малых молекул
Тофацитиниб («Яквинус») — препарат нового класса для терапии РА. Он может использоваться как в качестве монотерапии, так и в сочетании с метотрексатом или другими БПВП вне зависимости от приёма пищи [4][6].
Симптоматическая терапия
НПВП — нестероидные противовоспалительные препараты. Их особенность — быстрое наступление терапевтического эффекта, активное подавление боли и воспаления (диклофенак, «Нимесил», «Найз», «Аркоксия» и др.)
ГКС — глюкокортикостероиды. Применяются в следующих случаях:
- при максимальной активности воспалительного процесса;
- при интенсивных болях, не купирующихся НПВП;
- при генерализованном артрите с экссудативными проявлениями;
- при системных проявлениях РА;
- как компонент bridge-терапии («Метипред», преднизолон, «Полькортолон»)
Локальная терапия ГКС — внутрисуставно и периартикулярно: бетаметазона дипропионат-дипроспан; триамцинолона ацетонид («Кеналог»); гидрокортизон ацетат.
Немедикаментозное лечение
Несмотря на то, что медикаментозная терапия является главным компонентом лечения РА, немедикаментозные методы играют важную роль в достижении полноценного лечебного эффекта. Цель реабилитационных мероприятий — восстановление нарушенных или утраченных способностей пациента, его адаптация к хроническому заболеванию [3].
Лечебная физкультура и трудотерапия (специальные упражнения, имитирующие движения в процессе самообслуживания, направленные на восстановление моторики) полезны больным РА.
Физиотерапия и бальнеотерапия полезны пациентам с низкой активностью воспаления, они могут заметно уменьшить симптоматику и улучшить подвижность [3].
Прогноз. Профилактика
Прогноз
Показатели смертности у больных РА увеличиваются: средняя продолжительность жизни снижается на 8-15 лет. Около 40 % пациентов в течение трёх лет становятся нетрудоспособными. Примерно у 80 % в течение 20 лет развивается нетрудоспособность средней и тяжёлой степени и в 25 % случаев требуется обширное протезирование суставов.
Факторы неблагоприятного прогноза: женский пол, положительный РФ, поражение плюснефаланговых суставов в начале заболевания.
РА является дорогостоящим заболеванием. Это связано как со стоимостью медицинских расходов, так и со снижением работоспособности больного вплоть до её полной потери. Особенно высоки прямые и непрямые затраты при неэффективности лечения [5][7]. Однако современные методы лечения, особенно комбинированная терапия активными синтетическими и биологическими противовоспалительными препаратами, могут снизить краткосрочные и долгосрочные затраты на лечение тяжёлого РА. Эти данные следует учитывать при рассмотрении плана лечения конкретного больного.
Профилактика
Этиология РА неизвестна, первичная профилактика не проводится [1]. Скрининг не проводится.
Ревматоидный артрит — тяжёлое заболевание, которое меняет жизнь человека. Многие пациенты впадают в отчаяние и думают, что так тяжело будет всегда. Но это не так. Важно лечиться, выполнять назначения врача, не бояться информации о своей болезни. Нужно уметь расслабляться, соблюдать режим, не стесняться делиться своими эмоциями, страхами, переживаниями, наблюдениями. Нужно всегда помнить, что душевное равновесие, внутреннее спокойствие и позитивный настрой — лучшие союзники в борьбе с болезнью [3].
Важно иметь в виду, что предварительные результаты свидетельствуют о выявлении иммунологических нарушений (увеличение титров РФ, анти-ЦБ, и СРБ) за несколько месяцев или лет до появления клинических симптомов РА [1].
Артрит – это обобщающее понятие, которое распространяется на целый ряд заболеваний суставов. Более того, артрит может выступать не только основным заболеванием, но и являться осложнением различных других заболеваний. Артрит суставов считается одним из самых сложных и тяжелых заболеваний, которому при этом подвергается по статистике достаточно большое количество людей. В среднем артрит диагностируется у 9-10 человек на 1000 населения. Основные причины, по которым данное заболевание получило такую классификацию, – сложность диагностики и длительность лечения, высокая вероятность инвалидности.
Но серьезные осложнения и инвалидность зачастую – это результат несвоевременного обращения к специалисту. При ранней диагностике артрита заболевание хорошо поддается лечению и не прогрессирует.
Основные разновидности
Классификация артритов является обширной и сложной. И связано это частично с тем, что до 15 века абсолютно все заболевания и патологические состояния суставов именовались артритами. Позже стали выделяться отдельные формы. Но на сегодня наиболее распространенной среди ортопедов и ревматологов является классификация, разделяющая виды заболевания на самостоятельные (первичные) формы и являющиеся осложнением других заболеваний.
Виды первичных форм артритов:
- ревматоидный артрит – заболевание, поражающее соединительную ткань, а также распространяющееся на мелкие суставы;
- остеоартроз – в результате развития заболевания происходит полная деформация суставов, вызванная поражением хрящевых тканей;
- инфекционный артрит – происходит поражение крупных суставов (коленных, тазобедренных и пр.) бактериальной или грибковой инфекцией. По мере развития заболевания поражение распространяется на все суставы;
- болезнь Стилла – данный вид является разновидностью ревматоидного артрита. У взрослых встречается крайне редко. Подавляющее большинство пациентов с таким диагнозом – дети до 16 лет. Заболевание трудно поддается диагностике;
- подагрический артрит – заболевание имеет метаболический характер. Его характеризует нарастание на суставах солей мочевой кислоты. Самый яркий пример заболевания, знакомый многим, – нарост (шишка) возле большого пальца;
- спондилит – инфекционное заболевание, развивающееся в позвонках. Основной причиной возникновения являются бактерии. Выделяют несколько форм данного заболевания – туберкулезный спондилит и остеомиелит позвоночника.
Виды вторичных артритов, которые являются осложнением других заболеваний, имеют сложную диагностику, поскольку на первый план, как правило, выходит симптоматика основного заболевания, а не симптомы артрита.
- Пурпура – выражается в мелкопятнистых капиллярных кровоизлияниях в слизистые оболочки, под кожу или в кожу.
- Системная красная волчанка – заболевание поражает соединительные ткани и их производные.
- Псориатический артрит – на фоне основного заболевания псориаза развивается хроническое прогрессирующее заболевание суставов.
- Реактивный артрит – отдельные инфекции способны вызывать также поражение суставов, следствием чего становится реактивная форма артрита. К таким инфекциям относятся: кишечные, мочеполовые, носоглоточные.
- Гепатитный – вызван воспалительными заболеванием печени, которые способны распространятся на суставы.
- Гемохроматоз – в результате наследственного генетического заболевания происходит накопление в тканях и органах железа, в том числе в суставах.
- Гранулематоз – воспалительный процесс, в результате которого на тканях образуются узелки (гранулемы).
- Боррелиоз – при укусе человека клещом возможно инфицирование бактериями, которые ведут к развитию этого заболевания. В первую очередь поражается опорно-двигательный аппарат, в том числе и суставы.
Столь детальная классификация артритов на основе причин их появления позволяет осуществлять точную диагностику и определяет назначение лечебной терапии.
Симптомы и признаки
Первые симптомы артрита обычно не вызывают опасений. Они проявляются болевыми ощущениями в одном или нескольких суставов. Ощущения, как правило, являются непродолжительными и проходят после разминания, приема простейших обезболивающих или самостоятельно. Но по мере развития заболевания эти более учащаются, становятся регулярными и более сильными, беспокоят по ночам и во время движения.
Общая симптоматика для большинства видов артритов:
- скованность движений утром после сна;
- характерная отечность с покраснением кожи;
- неестественный хруст сустава при движении;
- повышение температуры, припухлость в зоне воспаления;
- невозможность выполнять активные движения из-за сильного болевого синдрома;
- деформация сустава, которая видна визуально.

Для каждого вида артрита существует свой набор характерных симптомов.
Артрит у детей
Диагностика недуга у детей часто усложнена тем, что они часто ударяются. Поэтому имеющаяся боль в суставах может попросту игнорироваться. Зачастую проблема диагностики усугубляется тем, что ребенку сложно понять, что именно у него болит. Вот почему заболевание обнаруживается тогда, когда оно прогрессировало, что может принести много хлопот по здоровью. Специалисты рекомендуют родителям обратиться к врачу при малейшем подозрении на проблему и сделать диагностику, особенно, если в семье были примеры этого заболевания.
Особенность развития недуга у детей в том, что он развивается достаточно быстро, быстрее, чем у взрослых. Чем раньше было обнаружено заболевание, тем проще и быстрее оно будет вылечено. Грамотный специалист назначит медикаменты, физические упражнения, народные средства лечения, принимая участие все особенности детского организма.
Причины возникновения
Поскольку существует множество разновидностей артритов, причины их возникновения и развития также разнообразны. В медицине условно выделяется несколько основных групп причин развития артрита:
- причины инфекционного характера (бактерии, вирусы);
- перенесенные травмы, в результате которых присутствовали повреждения суставов, сопровождавшиеся воспалительными процессами;
- факторы иммунологического характера – от неправильного питания до вредных привычек;
- генетическая предрасположенность и наследственные факторы;
- аллергические факторы;
- механические причины, которые возникают из-за падений, сильных физических нагрузок (особенно это касается детей, которые увлекаются танцами, гимнастикой и др.)
Очень часто недуг развивается на фоне других болезней, в т.ч. при понижении иммунитета, нарушении работы нервной системы.
Факторы риска
Помимо явных причин возникновения первичных и вторичных форм артритов, существует большой перечень негативно влияющих факторов, которые определяют группу риска данного заболевания. К этим факторам следует отнести:
- женский пол – один из основных факторов, поскольку женщины после 40 лет в несколько раз чаще, чем мужчины, подвержены этому заболеванию;
- наличие хронических заболеваний;
- перенесенные хирургические вмешательства под действием общего наркоза;
- наличие аллергии (любого типа);
- возникшие осложнения после проведенной вакцинации;
- наличие у пациента других видов заболеваний опорно-двигательного аппарата;
- возрастные изменения.
Когда следует обратиться к врачу
Появление болевых ощущений в суставах, скованность движений и другие общие симптомы, которые могут свидетельствовать о начале развития артрита, это повод обратиться к специалисту для консультации.
Диагностика
Диагностика артрита распространенных видов обычно проходит достаточно быстро, но с редкими формами могут возникнуть сложности. Чтобы не произошло ошибки, которая сможет повлиять на назначение лечения, к диагностике следует подходить очень тщательно. К каждому пациенту применяется индивидуальный подход. Комплекс диагностических мероприятий может включать:
- сбор подробного, максимально полного анамнеза;
- лабораторные исследования при артрите включают анализы (общие анализы мочи и крови, анализ на уровень сахара, общая биохимия крови и т.д.);
- анализируются различные связи с целью определения провокационной, которая стала причиной развития заболевания – аллергии, травмы, инфекции, бактериальные заболевания и пр.;
- назначение УЗИ, МРТ, Рентгенографии (по необходимости);
- проведение биопсии синовиальной жидкости, которая заполняет полость сустава;
- артроскопия.
Лечение
После постановки диагноза специалистом назначается лечение. Для лечения артрита характерна комплексность и многоэтапность. Если диагностика заболевания произошла на ранних стадиях, то высокую эффективность может показать консервативное лечение. На поздних стадиях может потребоваться хирургическое вмешательство для удаления поврежденных суставов.
Виды лечебной терапии:
- медикаментозная;
- физиотерапевтические процедуры;
- лечебная гимнастика при артрите;
- лечебный массаж при артрите.
Цель каждого из видов терапии – снятие болевого синдрома, остановка прогрессирования заболевания, восстановление подвижности суставов и предотвращение осложнений. Наилучший результат достигается при прохождении курса лечения артрита в санатории под наблюдением специалистов.
Питание при этом заболевании должно включать продукты, которые в достаточном количестве содержат белок (молочные продукты, мясо, рыба и др.) Важны в рационе масла растительного происхождения, которые обеспечивают естественную смазку «заболевшим» суставам.
Домашние средства лечения
Давняя история заболевания дает основания искать народные методы лечения артритов. Действительно, народная медицина предлагает немало рецептов, которые могут применяться в домашних условиях. Применять их можно только после консультации с лечащим врачом.
Популярные рецепты народной медицины:
- ежедневные хвойные ванны для ног. Еловые ветви заливаются кипятком и настаиваются 10 минут. Ноги поместить в теплый настой на 30 минут. Процедура рекомендуется перед сном;
- разогретые в духовке семена льна поместить в тканевый мешочек и прикладывать к проблемным суставам;
- компрессы из теплых капустных листов, смазанных медом, прикладываются к больным суставам и обматываются пищевой пленкой, а сверху теплым платком. Компресс можно оставить на всю ночь.
Профилактика
Надо отметить, что при своевременном обращении прогноз для всех видов артрита очень благоприятный. Лечение нельзя назвать быстрым, может потребоваться от 6 месяцев до года и больше. После завершения лечения во избежание рецидивов потребуется регулярно проводить профилактические мероприятия. Но это не означает, что жизнь пациента в этот период будет неполноценной. Для профилактики и закрепления лечения потребуется придерживаться некоторых рекомендаций специалиста:
- уменьшение нагрузки на суставы;
- правильное сбалансированное питание при артрите;
- регулярное выполнение упражнений на растяжку;
- настоятельно рекомендуется отказаться от вредных привычек;
- периодическое прохождение профилактического массажа.
Как записаться к ревматологу
Решение проблемы нельзя откладывать на потом, когда речь идет об артрите или подозрении на артрит. Для записи на прием к ревматологу в АО «Медицина» (клиника академика Ройтберга) вы можете позвонить по телефону +7 (495) 775-73-60 или заполнить онлайн-форму на сайте.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль при движении может быть вызвана огромным количеством заболеваний. Причина может быть в травме, болезнях нерва, опухолях, врождённых аномалиях строения. Частым виновником боли у взрослых людей является артрит — воспаление суставов.
Что такое артрит?
Под этим названием понимают целую группу заболеваний, в которых воспаление распространяется на все части сустава. Болезнь может протекать в одном суставе или в нескольких, с острой болью или в хронической форме, а также провоцировать разрушение тканей.
У заболевания есть две классификации. По вовлечённости:
- моноартрит — воспаление происходит только в одном суставе;
- полиартрит охватывает сразу несколько суставов (одинаковые с обеих сторон или случайные в разных частях тела).
И по течению:
- Острый — начинается внезапно и сопровождается сильной болью;
- Хронический — развивается достаточно медленно, может проявиться после острой формы при недостаточном лечении.
Также существует международная ревматологическая классификация, в которой выделены следующие типы артрита:
- инфекционный — при развитии болезни после попадания инфекции;
- дистрофический — вызванный разрушением суставов и костей;
- травматический — после механического повреждения сустава;
- связанный с другими заболеваниями организма — может быть вызван опухолями, заболеваниями пищеварительного тракта и другими.
Симптомы артрита. Как отличить один вид от другого?
Несмотря на разнообразное проявление, некоторые симптомы артрита проявляются всегда. Независимо от того, чем вызван недуг, больной наблюдает у себя:
- отёк и припухлость около поражённого сустава,
- покраснение кожи и повышение её температуры,
- ограничение движений в суставе, сопровождающееся хрустом и болью.
Кроме того, есть симптомы, с помощью которых можно отличить виды артрита друг от друга. Они зависят от причины и характера течения:
- при хроническом артрите начинается деформация больных суставов;
- инфекционный артрит сопровождается повышением температуры, ознобом, слабостью и головной болью;
- дистрофический артрит развивается медленно, боль в суставах постепенно нарастает. Он может распространяться не только на конечности, но и на позвоночник;
- травматический артрит схож по симптомам с дистрофическим, но его развитию предшествует серьёзная травма или постоянная нагрузка на сустав;
- при артрите, вызванном аллергией, опухолями, нарушениями желудочно-кишечного тракта, будут наблюдаться все симптомы, которые вызвали заболевание.
Если помимо перечисленных симптомов присутствуют разрывы мышц и сухожилий, а также онемение конечностей — болезнь запущена и начались осложнения, которые требуют незамедлительного лечения.
Причины заболевания
Некоторые причины артрита кроются в неправильном образе жизни:
- недостаточное количество питательных веществ и витаминов,
- несбалансированное питание,
- употребление алкоголя,
- избыточный вес,
- нагрузка на суставы.
Другие более серьёзны, и их вряд ли удастся избежать обычной профилактикой:
- бактериальные, грибковые, вирусные инфекции;
- постоянное взаимодействие с аллергенами;
- травмы суставов;
- заболевания нервной и иммунной системы;
- нарушение обмена веществ;
- патологии эндокринной железы;
- наследственная предрасположенность;
- некоторые болезни: подагра, гонорея, туберкулёз.
Женщины болеют артритом чаще мужчин. Постоянный стресс, перенесённые болезни и оперативные вмешательства часто провоцируют первые приступы артрита. Также риск заболеть увеличивается с возрастом.
Что включает в себя диагностика артрита?
Артрит проявляет себя очень ярко — его заметит даже неспециалист. Чтобы точно определить причины заболевания, после визуального осмотра врач может назначить следующие процедуры:
- общий анализ крови и мочи покажут наличие инфекций и степень воспалительных процессов;
- анализ синовиальной жидкости — по нему можно определить наличие воспалительного и септического процессов;
- артроскопия — эндоскопическое введение датчика в суставную полость для визуального осмотра;
- УЗИ суставов поможет определить степень поражения и обнаружить основные участки заболевания;
- рентген сустава и конечности покажет состояние костей и суставов, выявит изменения, вызванных артритом;
- компьютерная томография сустава — одно из лучших средств для оценки состояния костей и суставов;
- магнитно-резонансная томография поможет рассмотреть состояние костей и суставов, а также окружающих тканей.
Если артрит сопровождается дискомфортом в брюшной полости, головными болями, слабостью — обязательно скажите об этом врачу. Это может указывать на серьёзные заболевания, в котором воспаление суставов — всего лишь один из симптомов.
Как проходит лечение?
Терапия включает в себя избавление от болевого синдрома, устранение причины болезни и восстановление больного сустава.
- врач может назначить обезболивающие и противовоспалительные препараты,
- в запущенных случаях проводят операции для восстановления разрушенных суставов,
- хорошо зарекомендовали себя физиотерапевтические процедуры: массаж, ультразвуковая терапия, лазеротерапия,
- многим пациентам советуют заниматься лёгкой гимнастикой: её должен разработать врач ЛФК с учётом течения заболевания.
Лечение артрита не может обойтись без изменения образа жизни: обратите внимание на качество питания, избегайте набора веса, откажитесь от алкоголя и большого количества соли.
Если начать терапию на начальных стадиях, болезнь легко поддастся лечению. Самое главное — обращать внимание на все изменения в организме, чтобы вовремя обратиться к врачу и не допустить развития осложнений.
Список литературы
- Ревматоидный артрит / Шыныкулова Ж.А.// Вестник Казахского Национального медицинского университета. — 2013.
- Ювенильные артриты / Кляритская И.Л., Иськова И.А.// Крымский терапевтический журнал. — 2011.
- Qin B, Shi X, Samai PS, Renner JB, Jordan JM, He K. Association of dietary magnesium intake with radiographic knee osteoarthritis: results from a population-based study. Arthritis Care Res (Hoboken). 2012.
- Power JD, Perruccio AV, Badley EM. Pain as a mediator of sleep problems in arthritis and other chronic conditions. Arthritis Rheum. 2005.
- Шышыкулова Ж.А. Ревматоидный артрит // Вестник Казахского Национального медицинского университета, 2013. ссылка
- Каратеев Д.Е., Лучихина Е.Л. Современные стратегии терапии ревматоидного артрита // Регулярные выпуски «РМЖ», 2012. ссылка
17.05.2019
Причины и диагностика артрита
Ежегодно 12 октября по всей планете отмечается Всемирный день борьбы с артритом. Это воспалительное заболевание суставов может привести к необратимым последствиям и полностью лишить человека свободы движения. Существует более 100 форм и разновидностей артрита. По данным ВОЗ, артритом страдает каждый 10-й житель планеты, а в России пациентов с этой болезнью примерно 10 млн.
Группы риска
Заболеть артритом можно в любом возрасте, однако наиболее часто это заболевание встречается у людей 30–50 лет, в первую очередь у представителей таких профессий, как шахтеры, строители, танцоры и парикмахеры, чьи суставы страдают от повышенной нагрузки. Женщины болеют примерно в 5 раз чаще мужчин. Обычно поражаются суставы рук и ног, особенно плечевые, тазобедренные и коленные. К сожалению, недуг не всегда можно сразу распознать (некоторые симптомы схожи с признаками других заболеваний), так что при появлении болевых ощущений очень важно вовремя обратиться к врачу.
Причины артрита
- Инфекционные заболевания (возможно проникновение болезнетворных микроорганизмов в суставные полости)
- Неправильное питание – употребление большого количества продуктов с высоким содержанием крахмала, белковой пищи, а также алкоголя
- Травмы
- Нарушения в работе нервной, иммунной и эндокринной систем, в том числе склонность к аллергическим реакциям
- Наследственная предрасположенность
- Избыточный вес
- Чрезмерные физические нагрузки
- Переохлаждение.
Артрит – что это за болезнь?
По типу поражения суставной ткани выделяются 2 группы разновидностей артрита: воспалительные и дегенеративные.
- При воспалительных видах артрита патологический процесс связан с поражением синовиальной мембраны (тонкой гладкой пластины, выстилающей внутреннюю поверхность сустава). Это инфекционный, ревматоидный, реактивный (или проходящий) артриты и подагра.
- Дегенеративные типы артрита вызываются повреждением хрящевой ткани сустава. Это остеоартрит (второе название – остеоартроз) и травматический артрит.
Различают острое, подострое и хроническое течение болезни:
- острое – боль возникает внезапно, симптомы проявляются сразу;
- подострое и хроническое – заболевание развивается медленно и выдает себя лишь периодическими болями, которые со временем усиливаются.
Классификация артрита по локализации:
- моноартрит – изолированное поражение одного сустава;
- олигоартрит – распространение болезни на два-три сустава;
- полиартрит – одновременное поражение более трех суставов.
Артрит может быть как первичным, так и вторичным заболеванием. Первичный артрит возникает спонтанно вне связи с какими-либо посторонними явлениями. Вторичный развивается вследствие поражения организма какими-либо инфекциями.
Первичный артрит. Ревматоидный (в том числе ювенильный).
Вторичный артрит. Бруцеллезный.
Первичный артрит. Остеоартрит.
Вторичный артрит. Псориатический.
Первичный артрит. Подагрический.
Вторичный артрит. Боррелиозный.
Первичный артрит. Спондилоартрит.
Вторичный артрит. Реактивный.
Симптомы артрита:
- интенсивная дергающая боль в очаге поражения, усиление болевых ощущений в ночное время и в неподвижном положении;
- припухлость, покраснение и отек кожи в области больного сустава;
- местное повышение температуры;
- скованность, затрудненность движений;
- потеря веса, чувство слабости.
В зависимости от причин возникновения и формы протекания артрита, симптомы могут несколько различаться, но боль в суставах – это неизбежный спутник любой разновидности заболевания. При запущенном воспалении возможны осложнения вплоть до заражения крови и сильная деформация суставов. Болезнь может сказаться и на работе внутренних органов. Чаще всего страдают печень, сердце, почки и мочевой пузырь.
Как диагностировать артрит?
При подозрении на артрит для поставки правильного диагноза может потребоваться участие нескольких специалистов: травматолога, ревматолога, дерматолога, инфекциониста и, в некоторых случаях, фтизиатра (специалиста по туберкулёзу). Для диагностики необходимы:
- осмотр больного с проверкой чувствительности и подвижности суставов;
- лабораторные исследования (общий и биохимический анализы крови и др.);
- инструментальные методы диагностики (рентген, УЗИ, МРТ, КТ и др.).
Все эти методы, включая диагностические хирургические вмешательства (например, артроскопию), абсолютно безопасны для здоровья пациентов и необходимы для назначения наиболее эффективного лечебного курса.
Лечение артрита
Лечение любого типа этой болезни всегда комплексное, систематическое и длительное. Оно направлено на устранение причин развития патологии, прекращение воспалительного процесса и снятие болевого синдрома.
Классическая схема лечения артрита:
- прием медикаментов (противовоспалительных препаратов, миорелаксантов, хондропротекторов, витаминов, средств для защиты ЖКТ и др.);
- изменение режима питания;
- ЛФК, массаж или мануальная терапия;
- физиотерапия (магнитная, лазерная, ударно-волновая).
Советы по профилактике развития артрита
- Избегайте попадания в кровь биологических ядов при укусах насекомых
- При занятиях спортом используйте наколенники и другие средства защиты
- Старайтесь больше двигаться, при этом избегайте чрезмерных физических нагрузок
- Употребляйте полезные продукты: морскую рыбу, бананы, зеленый горошек, овощные соки
- Укрепляйте организм и повышайте иммунитет, особенно весной и осенью
- Своевременно лечитесь от инфекционных заболеваний.
Если вы заподозрили у себя признаки артрита, ни в коем случае не занимайтесь самолечением. Чем быстрее вы получите медицинскую помощь, тем больше шансов на скорейшее выздоровление. Хорошо поддается лечению реактивный артрит. Если болезнь обусловлена иммунными нарушениями, прогноз несколько хуже, однако при тщательном соблюдении всех рекомендаций врача возможно существенное улучшение качества жизни пациентов.
Артрит: причины появления, симптомы, диагностика и способы лечения.
Определение
Артриты – это собирательный термин для обозначения группы различных воспалительных заболеваний суставов, поражающих их синовиальную оболочку, капсулу (суставную сумку) и суставной хрящ. Капсула окружает суставную полость и обеспечивает ее герметичность. Синовиальная оболочка представляет собой внутренний слой суставной капсулы и покрывает все внутрисуставные структуры, кроме суставных поверхностей костей (они покрыты хрящом). В синовиальной оболочке располагается большое количество нервных волокон и сосудов, которые отвечают за питание суставного хряща. Суставной хрящ обеспечивает скольжение суставных поверхностей при движении, ослабляет нагрузку при воздействии механических факторов (амортизирующая функция).
Заболеваемость артритом составляет 9,5 случаев на 1000 человек; распространенность высока среди лиц разного возраста, включая детей и подростков, но чаще артрит развивается у женщин после 40 лет.
Причины появления артрита
Описано более 100 различных форм заболеваний суставов или патологических процессов, при которых артрит является частым, а порой ведущим проявлением.
Причиной развития воспалительного процесса в суставе часто становится аутоиммунный процесс в организме, то есть нарушение функционирования иммунной системы, которая начинает воспринимать собственные ткани как чужеродные и повреждать их. Этиология некоторых тяжелых воспалительных суставных заболеваний (например, ревматоидного артрита, анкилозирующего спондилоартрита) до сих пор изучена недостаточно.
Среди факторов, способствующих развитию или обострению артрита, называют переохлаждение и физическую перегрузку сустава.
Другая нередкая причина заболевания — инфекция. Возможные возбудители – бактерии (гонококки, стафилококки, стрептококки, микобактерии туберкулеза, бледная трепонема), вирусы (вирус Эпштейна-Барра, аденовирусы, вирус краснухи, гепатита В и С) и грибы (аспергилла, кандида и др.). Они могут проникать в сустав напрямую (через рану, порез, прокол) или из удаленных очагов с током крови. Попав в сустав, возбудители начинают активно размножаться, выделяя токсичные продукты жизнедеятельности и провоцируя развитие воспаления.
Классификация заболевания
Поражения суставов можно разделить на две большие группы: воспалительные и дегенеративные. Воспалительные – это именно артриты (в медицинской терминологии суффикс «-ит» обозначает воспаление). Дегенеративные или дистрофические изменения суставов невоспалительного характера называются артрозами («-оз» от греч. –ōsis — интенсивное патологическое состояние).
Нередко артрит и артроз становятся стадиями одного процесса: воспаление может приводить к повреждению хряща, а изнашивание хряща может вызывать воспаление.
В зависимости от причины заболевания различают: инфекционные и неинфекционные артриты. Как говорилось выше, причиной инфекционных артритов могут быть различные возбудители – бактерии, вирусы и грибы. Неинфекционные артриты развиваются на фоне аутоиммунных процессов (например, при ревматоидном артрите), метаболических нарушений (например, при подагре), возникают при заболеваниях крови, печени, кожи.
По характеру течения различают острый, подострый и хронический артриты.
При хроническом течении заболевания выделяют фазу обострения и ремиссии.
По распространенности поражения различают:
- моноартрит (воспаление одного сустава);
- олигоартрит (воспаление 2-3 суставов);
- полиартрит (воспаление 4 и более суставов).
Моноартрит характерен для подагры (часто дебютирует с 1-го плюснефалангового сустава – сустава большого пальца стопы), реактивного артрита – болезни Рейтера (чаще поражается коленный сустав после урогенитальной или кишечной инфекции), псориатического артрита в самом его начале.
Олигоартрит встречается при ревматоидном артрите в дебюте заболевания, при серонегативных спондилоартритах, в частности болезни Бехтерева, при инфекционных заболеваниях – гонорее, бруцеллезе.
Полиартрит имеет вирусную природу, фиксируется при ревматоидном артрите и др.
Симптомы артрита
Для артрита характерны жалобы пациентов на боли в суставах, изменение их формы, нарушение функции, изменение температуры и окраски надсуставных кожных покровов.
Боль при артритах чаще беспокоит в покое, но может усиливаться или, наоборот, уменьшаться во время движения. Наиболее интенсивную боль пациенты отмечают во второй половине ночи и утром (так называемый воспалительный тип боли). Если она возникает при нагрузке на сустав и/или усиливается к вечеру, то, скорее всего, речь идет об артрозе сустава, а боль носит механический характер.
При остром артрите боль обычно очень сильная и постоянная, что значительное ограничивает функционирование сустава.
Изменение формы сустава расценивается как дефигурация и деформация. Дефигурация сустава – временное изменение формы сустава, связанное обычно с отечностью, припухлостью или атрофией мягких тканей.
Деформация – патологическое изменение формы сустава, обусловленное изменениями костных структур, стойкими контрактурами (невозможностью полного сгибания или разгибания сустава), вывихами.
Степень нарушения функции сустава может быть как легкой, не лишающей больных трудоспособности, так и полной, когда сустав теряет подвижность. При острых артритах ограничение подвижности обычно носит обратимый характер. Для хронических форм характерно прогрессирующее ограничение подвижности, вначале обусловленное болью, затем — развитием фиброзного процесса (разрастанием соединительной ткани).
Локальное повышение температуры кожных покровов — довольно частый симптом заболевания при острых, подострых артритах и обострении хронических. Возможна сопутствующая гиперемия (покраснение) и отек кожи.
Течение артритов отличается большой вариабельностью. Наблюдаются острые, непродолжительные и полностью обратимые формы (при вирусных инфекциях), а также длительные, прогрессирующие хронические артриты, исходом которых может быть костный или фиброзный анкилоз – полная неподвижность сустава (при ревматоидном, септическом артритах и др.). Хронические формы нередко приводят к инвалидизации больных.
Диагностика артрита
Предварительный диагноз
устанавливается на основании жалоб и результатов осмотра пациента. Во время пальпации пациент может отмечать разлитую резкую болезненность, врач может заметить флюктуацию (колебание) вследствие наличия жидкости в суставной полости, отечность периартикулярных (околосуставных) тканей. Подвижность в суставе может быть ограничена.
При длительно существующем артрите обнаруживают более грубое изменение формы сустава, контрактуры, подвывихи, анкилозы. Пальпация показывает наличие плотной болезненной припухлости мягких тканей.
Для диагностики имеет значение локализация, количество, симметричность или асимметричность пораженных суставов, ритм болей, обстоятельства возникновения, длительность болей и факторы, усиливающие и ослабляющие боль.
Инструментальные методы обследования
.
Основным методом считается
рентгенография суставов
в двух проекциях. Для уточнения диагноза может быть назначена пункция сустава с извлечением и анализом синовиальной жидкости. С целью осмотра сустава изнутри, выполнения биопсии синовиальной оболочки проводится артроскопия.
Лабораторная диагностика
. Степень выраженности воспалительного процесса устанавливают с помощью клинического анализа крови и определения С-реактивного белка.
К каким врачам обращаться
Диагноз «Артрит» при наличии определенных жалоб пациента и по результатам осмотра может быть заподозрен врачом любой специальности, чаще терапевтом или врачом общей практики, хирургом, травматологом-ортопедом. Однако основным специалистом, который занимается углубленной диагностикой, проводит динамическое наблюдение и лечение артрита, является врач-ревматолог.
По статистике пациенты, направленные к ревматологу в первые 6 месяцев после начала заболевания, имеют более благоприятный прогноз.
Лечение артрита
Назначение лекарственной терапии должно осуществляться врачом.
Для уменьшения боли в суставах при любых артритах используют препараты из группы нестероидных противовоспалительных (НПВП). Это так называемая симптоматическая терапия — она уменьшает проявления, но не лечит болезнь.
Пациентам может быть рекомендована лечебная физкультура. Иногда эффективным оказывается физиотерапевтическое лечение.
При артритах в рамках аутоиммунных заболеваний используется так называемая базисная терапия – иммуносупрессоры (цитостатики, глюкокортикостероидные гормоны, моноклональные антитела и др.). Эти препараты, как правило, не излечивают болезнь, но при грамотном подборе позволяют достигнуть длительной ремиссии.
При инфекционных артритах применяют антибактериальные, противовирусные и противогрибковые препараты.
При подагре используют лекарства для снижения уровня мочевой кислоты в крови.
Осложнения артрита
Единым местным осложнением для разных видов артритов является деформация сустава, ведущая к ограничению объема его движений.
Однако есть осложнения, свойственные только определенному виду заболеваний.
Так, в качестве осложнений подагры рассматривают мочекаменную болезнь; повышение риска сердечно-сосудистых заболеваний (артериальной гипертензии, ишемической болезни сердца).
Осложнения ревматоидного артрита – амилоидоз (накопление в тканях аномальных комплексов белков с полисахаридами), остеопороз, атеросклероз.
Осложнениями инфекционного артрита могут быть флегмона при переходе воспаления на мягкие ткани, остеоартрит, остеомиелит при вовлечении костей и костного мозга, сепсис – генерализация местного воспаления.
Профилактика артрита
Здоровый образ жизни по сей день остается наилучшей профилактикой развития артрита. Он включает сбалансированное питание с ограничением мясных блюд, алкоголя и приоритетом растительной пищи. Следует избегать переохлаждений и соблюдать гигиену.
Важно своевременно и качественно пролечивать любые инфекционные заболевания.
При первых же неприятных ощущениях в суставах необходимо обращаться к врачу.
Источники:
- Большая медицинская энциклопедия (БМЭ) под редакцией Петровского Б. В., 3-е издание, том 2.
- Дифференциальный диагноз при суставном синдроме. Учебно-методическое пособие к практическим занятиям и самостоятельной подготовке по внутренним болезням для студентов IV-VI курсов. Лечебный факультет. Внутренние болезни (Ревматология). СПб. Изд-во СПбГМУ. 2012.
- Клинические рекомендации. Ревматоидный артрит. Разраб.: Ассоциация ревматологов России. 2018.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.