Яйцеклетки у женщин начинают формироваться
1) раз в месяц во время овуляции
2) при эмбриональном развитии
3) при половом созревании
4) в возрасте до 13 лет
Спрятать пояснение
Пояснение.
Яйцеклетки у женщин формируются во время эмбрионального развития, в отличие от сперматозоидов, которые продолжают закладываться и в постэмбриональный период.
Спрятать пояснение
·
·
Гость 06.06.2014 18:24
При эмбриональном развитии формируются предшественники яйцеклеток — оогонии, которые затем к наступлению половой зрелости превращаются в ооциты, а во время овуляции ооциты уже превращаются в зрелую яйцеклетку путем мейоза. Вопрос тогда некорректен. Нужно было спрашивать: «Оогонии у женщин начинают формироваться:» Яйцеклетка формируется во время овуляции.
Каталог заданий.
Размножение и развитие
Пройти тестирование по этим заданиям
Вернуться к каталогу заданий
Версия для печати и копирования в MS Word
1
Пол будущего ребёнка формируется при
Источник: ЕГЭ по биологии 30.05.2013. Основная волна. Сибирь. Вариант 2.
2
Эмбриональное развитие человека в основном происходит в
Источник: ЕГЭ по биологии 30.05.2013. Основная волна. Центр, Урал. Вариант 1.
3
Сперматогенез у мужчин происходит на протяжении
3) периода с 12 лет до старости
4) периода с 20 до 70 лет
4
Яйцеклетки у женщин начинают формироваться
1) раз в месяц во время овуляции
2) при эмбриональном развитии
3) при половом созревании
4) в возрасте до 13 лет
5
Где созревают яйцеклетки человека?
Пройти тестирование по этим заданиям
В каждом женском организме с рождения присутствует около 1.5 миллионов фолликулов. Не все из них в дальнейшем превратятся в яйцеклетки. Эта статья расскажет о том, как происходит процесс созревания яйцеклеток у женщин.
Особенности развития женских половых клеток
Весь период созревания является довольно сложным. Большинство биологических процессов, происходящих в женском организме, имеют определенную цикличность. Характерна она и для созревания женских половых клеток – яйцеклеток.
С момента рождения каждая девочка имеет свой набор фолликулов. Они сформировались у нее еще в период жизни в материнской утробе. Природой задумано так, что общего количества фолликулов должно быть достаточно для того, чтобы женщина выполнила свою биологическую функцию – продолжение рода.
Впервые процесс созревания яйцеклеток начинается в период пубертата. В это время у девочки-подростка возникают первые менструации. Появление месячных – это первый сигнал женского организма о том, что в нем начали созревать яйцеклетки.
При нормальном течении менструального цикла и отсутствии определенных гинекологических патологий яйцеклетка созревает каждый месяц. Этот процесс происходит у женщин в течение практически всей жизни и заканчивается только во время климакса. Все время, когда созревают яйцеклетки, врачи определяют, как период репродукции. В этот период женщина способна зачать малыша естественным путем и стать матерью.
Условно, весь менструальный цикл у женщины можно поделить на несколько фаз. Они последовательно сменяют друг друга. Отметим, что длительность каждой из них является индивидуальной. Рассмотрим эти фазы.
- Менструация. Первый день месячных является началом менструального цикла. День перед месячными завершает предшествующий цикл. Длительность менструации может быть разной. В среднем, она составляет 3-5 дней.
- Пролиферативная. Начинается сразу после месячных и длится непосредственно до дня овуляции. За это время в яичниках происходит созревание доминантного фолликула и выход из него яйцеклетки. При 28-дневном менструальном цикле длительность этой фазы составляет 13-14 дней.
- Овуляция. В большинстве случаев приходится на середину менструального цикла. В это время происходит выход созревшей яйцеклетки в брюшную полость из лопнувшего фолликула.
- Секреторная (лютеиновая, прогестероновая). Наступает сразу же после овуляции и длится до первого дня следующей менструации. В это время женский организм готовится к следующему менструальному циклу, а значит и к возможной беременности.
- Менструация
- Овуляция
- Высокая вероятность зачатия
Овуляция происходит за 14 дней до начала менструального цикла (при 28-дневном цикле – на 14-й день). Отклонение от среднего значения бывает часто, поэтому расчет является приблизительным.
Также вместе с календарным методом можно измерять базальную температуру, исследовать цервикальную слизь, использовать специальные тесты или мини-микроскопы, сдавать анализы на ФСГ, ЛГ, эстрогены и прогестерон.
Однозначно установить день овуляции можно посредством фолликулометрии (УЗИ).
Часто бывает и так, что простое календарное исчисление даты овуляции на практике не имеет достоверного результата. В силу ряда причин у женщины фолликулярная фаза может быть короче, а лютеиновая иметь более длительную продолжительность.
В такой ситуации определить точную дату овуляции можно только лишь посредством специального аптечного теста или методом ультразвукового обследования яичников – фолликулометрии.
Каждая женщина имеет свои индивидуальные особенности. Так, у одной женщины яйцеклетки чаще всего созревают в правом яичнике, у другой же может быть обратная ситуация. Строгого чередования в работе яичников практически никогда не бывает. Созревать яйцеклетки могут одновременно в каждом из них. Этот процесс является очень индивидуальным.
Как созревают?
По мере приближения менструации в яичнике начинает происходить созревание яйцеклетки. При этом обычно увеличивается в размерах только один фолликул. Такая особенность задумана природой для того, чтобы в дальнейшем у женщины развилась одноплодная беременность. Однако в каждом правиле бывают и исключения.
Бывает и так, что за один месяц созревает не одна, а несколько яйцеклеток. Если у женщины по каким-то причинам созрели сразу две яйцеклетки одновременно, то это существенно увеличивает вероятность зачатия двойни.
Яйцеклетка находится в яичнике в особом анатомическом образовании, которое называется фолликулом. Под воздействием специфических гормонов начинает происходить рост сразу нескольких фолликулов одновременно, однако затем увеличивается только один из них. Его специалисты называют доминантным. В дальнейшем именно в нем и будет активно созревать яйцеклетка для данного менструального цикла.
С каждым днем доминантный фолликул растет в размерах. Ежедневно до овуляции он увеличивается на 2 мм. Когда он достигает размера 1.8-2 см, он обычно лопается, и из него выходит яйцеклетка. В это время она уже достигает достаточной зрелости для того, чтобы было возможно осуществление зачатия.
Для того чтобы оплодотворение было возможно, яйцеклетка проходит сложный путь, двигаясь от яичника до маточной трубы. В ней она и может встретиться со сперматозоидами. Обычно яйцеклетка сохраняет свою жизнеспособность в течение суток.
Многие женщины ошибочно считают, что для зачатия требуется только один сперматозоид. Это не совсем так. Для того чтобы произошло оплодотворение, требуется достаточно много активных и жизнеспособных сперматозоидов. Они необходимы для того, чтобы в яйцеклетку проник только один «счастливчик», и произошло зачатие.
Если же оплодотворения не произошло, то яйцеклетка неминуемо погибает. На ее месте в яичниках образуется особое образование — желтое тело. Перед его появлением на месте лопнувшего фолликула образуется сгусток крови, но под воздействием прогестерона (женского полового гормона) он рассасывается и замещается желтым телом.
Если беременность не наступила, то и желтое тело регрессирует. Это способствует и снижению уровня прогестерона в крови. При этом начинает нарастать концентрация эстрогенов – женских половых гормонов. Изменения гормонального фона способствуют началу нового периода созревания яйцеклеток для следующего менструального цикла.
Процесс созревания яйцеклеток у женщин репродуктивного возраста является непрерывным. Как только созрела и вышла одна яйцеклетка, практически сразу же начинается процесс созревания новой. Важно отметить, что даже у здоровой женщины за всю жизнь может произойти несколько ановуляторных циклов. Это означает, что в каком-то менструальном цикле фолликул образуется, но яйцеклетки в нем нет. Такая ситуация также называется «синдромом пустого фолликула». Обычно она развивается не чаще, чем один раз за год.
Если же ановуляторные циклы у женщины происходят чаще, то это уже может привести к снижению ее репродуктивной функции и даже стать причиной бесплодия.
Сколько времени требуется?
Зреет яйцеклетка в течение определенного времени. Этот период определяется длительностью менструального цикла. Продолжительность его у каждой женщины разная и определяется целой совокупностью различных факторов.
По статистике, средняя продолжительность менструального цикла у женщин составляет 28-30 дней. В таком случае дата овуляции (появления созревшей яйцеклетки) приходится на 14-15 день цикла. В день овуляции можно понять, что яйцеклетка уже полностью созрела. Каждый из периодов менструального цикла сопровождается развитием у женщин определенных симптомов. Так, во время овуляции они чувствуют, как правило, эмоциональный подъем, у них улучшается аппетит и усиливается половое влечение (либидо). В постовуляционный период гормональный фон меняется.
За несколько дней до наступления месячных многих женщины испытывают симптомы предменструального синдрома. В это время у них обычно ухудшается настроение, могут появиться высыпания на теле, повышается аппетит и развиваются отеки. При этом после месячных все неблагоприятные проявления исчезают.
Что может повлиять?
Воздействие на менструальный цикл женщины могут оказывать самые различные факторы. Не все 1.5 миллиона дарованных природой фолликулов останутся в женском организме до наступления климакса. Очень многие из них просто погибнут.
Чаще всего на срок созревания яйцеклеток влияет несколько моментов.
- Вредные привычки. Ученые считают, что длительное курение и злоупотребление алкоголем способны оказывать губительное действие на яйцеклетки. Женщины, имеющие пагубные привычки, могут столкнуться с проблемами бесплодия.
- Сильный и изнуряющий психоэмоциональный стресс. Во время стресса в женском организме меняется гормональный фон. Это способствует смещению фаз течения менструального цикла, а, значит, может повлиять и на овуляцию. Также к таким изменениям может привести и бесконтрольный прием высоких доз витаминов.
- Прием лекарственных препаратов. Пероральные контрацептивы, которые часто женщины применяют в виде таблеток, оказывают воздействие на гормональный фон. Это способствует тому, что длительность менструального цикла, а, значит, и процесс созревания яйцеклеток, может измениться.
Также к таким изменениям может привести и бесконтрольный прием высоких доз витаминов.
Все о признаках овуляции яйцеклетки можно узнать из следующего видео.
Овуляция после 40 лет: Симптомы овуляции у женщин 40 лет.
Овуляция
С возрастом репродуктивная функция женщины идет на спад. Этот процесс сопровождается увеличением числа ановуляторных циклов. Несмотря на это, женщина все еще способна забеременеть, так как менопауза наступает постепенно.
Особенности овуляции после 40 лет:
Возраст является одним из главных факторов, влияющих на способность женщины к зачатию. Запас ооцитов в организме ограничен. Он закладывает на этапе эмбрионального развития. Часть яйцеклеток умирает в подростковом возрасте. Оставшиеся ооциты расходуются с каждым менструальным циклом. Поэтому к 40 годам яйцеклеток остается совсем немного. Работа органов репродукции в этот период кардинальным образом изменяется. Это сказывается на общем самочувствии женщины.
Овуляция после 40 лет происходит гораздо реже, чем в более молодом возрасте. Это связано с физиологическим снижением уровня эстрогенов в организме. Гормон отвечает за созревание яйцеклеток и увеличение толщины эндометрия. Кроме того, он отвечает за сохранение молодости. При нарушенной выработке эстрогенов наблюдается изменение длительности менструального цикла. У некоторых женщин он полностью пропадает. Нехватка эстрогенов в организме сопровождается следующими признаками:
Продолжительность жизни яйцеклетки после овуляции в организме женщины после 40 лет
Медики утверждают, что овуляция после 40 лет редко приводит к удачной беременности.
Это обусловлено сокращением продолжительности жизни яйцеклетки после ее выхода за пределы фолликулярных стенок. До 40 лет она живет в среднем 24-48 часов. С возрастом эта цифра заметно снижается. Беременность в этом случае становится возможной, если сперматозоиды мужчины достаточно активны. В других случаях может потребоваться помощь специалистов.
Симптомы овуляции у женщин 40 лет:
В целом овуляция после 40 лет не имеет особых отличительных черт. Она протекает так же, как и раньше. Некоторые женщины не замечают никаких характерных симптомов фертильного периода. Он может сопровождаться следующими признаками:
Болезненные ощущения в области придатков начинаются за 2-3 дня до разрыва фолликула.
С каждым днем они становятся более интенсивными. Выделения становятся слизистыми и прозрачными. Непосредственно перед овуляцией цервикальная слизь разжижается. Либидо заметно возрастает. Также могут наблюдаться перепады настроения.
При повышении фертильности изменяется положение матки. Она поднимается высоко во влагалище и становится более мягкой. Зев шейки приоткрывается. Это необходимо для беспрепятственного проникновения семенной жидкости в половые пути. Одновременно с этим снижается показатель базальной температуры. Его можно определить ранним утром, после пробуждения. Измерения проводят ртутным градусником в ректальном отверстии.
Овуляция после 40 лет и не только легко определить путем проведения ультразвукового исследования. Рекомендуется осуществлять мониторинг, начиная с 12 дня цикла. О скорейшем разрыве фолликула с созревшей яйцеклеткой свидетельствуют следующие признаки:
- Наличие в одном из яичников доминантного фолликула размером более 18 мм;
- Толщина эндометрия превышает 10 мм;
- Зев шейки матки открывается.
Эндометрий
Дополнительную информацию помогает получить тест на овуляцию. Он реагирует на увеличение гормона ЛГ в организме. Но интерпретировать результат следует в совокупности с другими признаками овуляции. ЛГ может повышаться не только в фертильный период, но и при наличии гинекологических заболеваний.
После предполагаемой овуляции женщине следует посетить УЗИ повторно. О том, что фолликул успешно разорвался, свидетельствуют его исчезновение и наличие жидкости за маточной полости. На месте фолликула появляется желтое тело, которое отличается неровными очертаниями. Отсутствие характерных признаков овуляторного периода указывает на лютеинизацию фолликула. Такая проблема требует корректировки гормонального фона медикаментозными средствами.
Как часто у женщин после 40 бывает овуляция?
Периодичность овуляция у женщин 40 лет зависит от совокупности факторов. К ним относят наследственную предрасположенность, гормональный фон, образ жизни женщины и сопутствующие заболевания. У некоторых женщин в этом возрасте не происходит существенных изменений. У других – частота овуляторных циклов может составлять всего 3-4 раза за год. Чтобы определить степень готовности яйцеклетки к оплодотворению, следует посетить ультразвуковое исследование.
Причины периодического отсутствия овуляции после 40 лет
Овуляция после 40 лет может длительное время отсутствовать. Это обусловлено изменениями гормонального фона. Но в некоторых случаях ановуляцию провоцируют гинекологические заболевания или неправильный образ жизни. Нарушение функции яичников может быть следствием чрезмерного употребления алкоголя и курения. К другим возможным причинам отсутствия овуляции относят:
Если ановуляция спровоцирована внешними факторами, существует возможность искусственной стимуляции функции яичников. В этих целях принимаются лекарственные препараты на основе гормонов.
Полное отсутствие овуляции после 40 лет указывает на раннюю менопаузу. Ее причиной является генетическая расположенность. В этом случае вероятность зачатия снижается. Менопауза характеризуется полным исчезновением менструации. С помощью специализированных препаратов женщина может сгладить проявление климактерического периода. Их назначает лечащий врач, отталкиваясь от состояния здоровья женщины.
Сколько дней живет яйцеклетка после овуляции и от каких факторов зависит ее жизнеспособность?
Биологический цикл развития женских половых клеток довольно сложен. Каждый месяц у фертильной женщины созревает по одной яйцеклетке, которая должна участвовать в зачатии. Эта статья расскажет о том, сколько дней живет яйцеклетка после овуляции, а также от каких факторов может зависеть ее жизнеспособность.
Особенности жизненного цикла
Для понимания биологического процесса созревания яйцеклеток в женском организме очень важно коснуться базовых знаний об их развитии. Изначально каждая женщина имеет определенное количество женских половых клеток, дарованных ей природой. В организме новорожденной девочки уже присутствуют приблизительно 1-1,5 миллиона фолликулов. Сразу же после появления на свет девочки ее фолликулы не являются активными. Созревание начнется гораздо позже – во время пубертата.
Появление первых месячных – это сигнал женского организма о том, что созревание фолликулов началось. В среднем, первые менструации появляются у девочек в 10-13 лет. Время их появления является очень индивидуальным параметром. У некоторых девочек первые они могут появиться и гораздо позже – к 14-16 годам.
С момента появления месячных и до их полного прекращения с наступлением климакса женщина является репродуктивной, то есть способной иметь детей. Этот период называется временем репродукции. В организме репродуктивной женщины яйцеклетки созревают каждый месяц. Происходит этот процесс непрерывно. Он задуман природой для того, чтобы женщина смогла стать матерью естественным путем и продолжить род.
Весь менструальный цикл женщины можно условно разделить на несколько последовательно сменяющих друг друга фаз:
- Менструация. Первый день месячных – это первый день нового менструального цикла. Предшествующий день перед месячными заканчивает предыдущий менструальный цикл. Временной промежуток между менструациями в каждом месяце и определяет общую продолжительность менструального цикла. По статистике, она в среднем равна 28-30 календарным дням.
- Фолликулярная. Характеризуется созреванием яйцеклеток. Длится непосредственно до момента разрыва фолликула.
- Овуляция. Приходится, как правило, на середину менструального цикла. В этот день доминантный фолликул лопается, а созревшая яйцеклетка выходит в брюшную полость.
- Лютеиновая. Начинается после выхода из фолликула яйцеклетки. На месте лопнувшего фолликула в женском организме появляется специальное образование – желтое тело, продуцирующее прогестерон. Если яйцеклетка остается неоплодотворенной, то желтое тело впоследствии редуцируется.
- Менструация
- Овуляция
- Высокая вероятность зачатия
Овуляция происходит за 14 дней до начала менструального цикла (при 28-дневном цикле – на 14-й день). Отклонение от среднего значения бывает часто, поэтому расчет является приблизительным.
Также вместе с календарным методом можно измерять базальную температуру, исследовать цервикальную слизь, использовать специальные тесты или мини-микроскопы, сдавать анализы на ФСГ, ЛГ, эстрогены и прогестерон.
Однозначно установить день овуляции можно посредством фолликулометрии (УЗИ).
Продолжительность жизни женской половой клетки
Овуляция является очень важным днем менструального цикла с биологической точки зрения. Все гормональные процессы, протекающие в женском организме в течение всего менструального цикла, во многом нужны лишь для того, чтобы яйцеклетка полноценно созрела и была подготовленной для встречи со сперматозоидом.
При 28-дневном менструальном цикле день овуляции обычно приходится на 13-14 день. К сожалению, простым календарным методом подсчета не всегда удается правильно определить окончательное созревание яйцеклетки.
Определить овуляцию более точно помогают специальные аптечные тесты, фолликулометрия, а также измерение базальной температуры тела.
За пару дней до наступления овуляции доминантный фолликул, в котором и происходило созревание яйцеклетки, увеличивается. Обычно к этому сроку его размеры составляют 18-20 мм.
Для того, чтобы доминантный фолликул лопнул, необходимы гормоны. На рост фолликула в период фолликулярной фазы менструального цикла влияет ФСГ – фолликулостимулирующий гормон. Он воздействует таким образом, что доминантный фолликул растет приблизительно по 2 мм каждый день.
За сутки же до овуляции в крови стремительно повышается концентрация лютеинизирующего гормона (ЛГ). Под его влиянием происходит разрыв доминантного фолликула и выход из него созревшей яйцеклетки.
Женская половая клетка попадает сначала в брюшную полость, а затем как бы «всасывается» ворсинками маточной трубы. Нужно отметить, что яйцеклетка практически не осуществляет самостоятельного движения, в отличие от сперматозоида. Она движется по маточной трубе благодаря особой перистальтике ее стенки. Движение яйцеклетки по маточной трубе нельзя назвать быстрым.
Если же слияние половых клеток произошло, то образуется уже новый биологический элемент – зигота. Она представляет собой оплодотворенную яйцеклетку, клетки которой начинают активно делиться. В дальнейшем из зиготы образуется маленький эмбрион, который прикрепляется к внутренней стенке матки. С момента оплодотворения и начинается беременность.
Бывает и так, что в женском организме созревает несколько яйцеклеток. В таком случае во время овуляции обе из них могут выйти из яичников. Такая ситуация увеличивает вероятность зачатия двойняшек или близнецов.
После овуляции яйцеклетка остается жизнеспособной, как правило, в течение 12-24 часов. Если женская половая клетка не встретилась со сперматозоидом и не произошло оплодотворение, то она погибает. В организме женщины при этом начинается следующая фаза менструального цикла.
Причины гибели
Ученые установили, что в большинстве случае неоплодотворенная половая клетка гибнет, находясь в дистальном отделе маточной трубы. Остатки погибшей яйцеклетки будут выведены из организма во время следующей менструации.
Гораздо реже гибель не оплодотворенной яйцеклетки происходит непосредственно в брюшной полости. Как правило, этому способствуют какие-либо патологии маточной трубы. Наличие спаек или врожденных аномалий маточных труб могут стать препятствиями для физиологичного движения яйцеклетки, а значит, и для наступления беременности.
Природой задумано так, что неоплодотворенная яйцеклетка погибает. Это происходит вследствие ее особого строения. Яйцеклетка имеет только гаплоидный (половинный) набор хромосом. Такой набор «включает» 22 обычных и 1 половую хромосому. С таким половинным набором полноценно существовать клетка не может. Синтез важнейших для жизнедеятельности половой клетки белков возможен только при диплоидном наборе хромосом.
К сожалению, на практике не всегда ежемесячно созревают яйцеклетки. Даже у здоровой женщины могут быть менструальные циклы, когда не происходит овуляции. Их называют ановуляторными.
Развиваются такие циклы по многим причинам.
Если ановуляторные менструальные циклы повторяются у женщины слишком часто, то это уже является следствием наличия патологии. В такой ситуации следует обязательно установить причину, которая способствует нарушению овуляции. Частые ановуляторные циклы могут стать причиной бесплодия.
Также бывают клинические ситуации, когда смещается дата овуляции. Как правило, они развиваются вследствие наличия у женщины каких-либо гинекологических или эндокринных патологий. В таком случае обычно фолликул развивается медленно, но в предполагаемую дату овуляции он не вскрывается.
Недостаточный уровень ЛГ также может повлиять на вскрытие фолликула. Не вскрывшийся фолликул в дальнейшем может просто уменьшиться в размерах или же с течением времени превратиться в фолликулярную кисту.
Факторы, влияющие на жизнеспособность
На протяжении довольно долгого времени ученые пытались установить, от каких же факторов зависит жизнеспособность яйцеклетки после овуляции. Эти знания необходимы для того, чтобы понимать, каким образом можно планировать беременность парам, которые имеют трудности с естественным зачатием малыша.
Исследуя этапы развития и созревания женских половых клеток, ученые пришли к выводу, что на их жизнеспособность влияют следующие факторы:
- сохранность и функциональная пригодность генетического материала, содержащегося в хромосомах;
- количество белковых частиц внутри цитоплазмы яйцеклетки, накопленных ей за время предовуляторного периода;
- индивидуальные особенности женского организма.
Специалисты отмечают, что наиболее жизнеспособными оказываются более молодые яйцеклетки. Считается, что шанс зачать ребенка в 40 лет намного ниже, чем в 25. Такое снижение фертильности с возрастом обусловлено многочисленными факторами. На созревание и развитие яйцеклеток негативное воздействие оказывают психоэмоциональные стрессы, нездоровый образ жизни и вредные привычки, сопутствующие заболевания, сбои гормонального фона, последствия выкидышей и абортов и многие другие причины.
Научно доказано, что на жизнеспособность яйцеклеток отрицательное воздействие оказывает и ионизирующее излучение. Радиация при этом оказывает самое неблагоприятное воздействие, приводя к быстрой гибели половых клеток.
Ученые считают, что в более молодом возрасте яйцеклетка способна сохранять свою жизнеспособность в течение 36 часов. После 30 лет это время уже сокращается до 12-24 часов. У женщин после сорока лет даже при сохранении овуляции срок жизни яйцеклетки существенно ниже и может даже составлять 4-6 часов. Если при этом у женщины есть какие-либо сопутствующие гинекологические заболевания, то шанс естественного зачатия снижается многократно.
Планирование беременности
Сроки жизнеспособности яйцеклеток после овуляции помогают многим парам планировать зачатие малыша. Зная точную дату овуляции, можно целенаправленно планировать оплодотворение. Специалисты рекомендуют в день овуляции совершать несколько половых актов. Это увеличит вероятность возможного оплодотворения.
Важно помнить, что яйцеклетка после выхода из фолликула может оставаться жизнеспособной на протяжении суток. Если сперматозоиды являются здоровыми и активными, то в это время шансы на зачатие малыша резко увеличиваются. Здоровые сперматозоиды могут сохраняться в женских половых путях на протяжении нескольких дней. В это время также довольно высокий риск зачатия.
Некоторые женщины для того, чтобы спровоцировать у них овуляцию, прибегают к приему специальных лекарственных средств, стимулирующих работу яичников. Делать это самостоятельно врачи настоятельно не рекомендуют. Крайне опасно прибегать к приему таких средств женщинам, имеющим гинекологические заболевания или дисгормональные нарушения. Любое назначение лекарств, стимулирующих овуляцию, должно проводиться только гинекологом.
Для того чтобы увеличить потенциально возможную жизнеспособность яйцеклеток, женщине очень важно следить за своим здоровьем. Ведение здорового образа жизни, исключение вредных привычек, нормальный 8-часовой сон и рациональное питание – основа для сохранения фертильности на долгие годы.
При возникновении неблагоприятных симптомов со стороны половых органов не стоит откладывать посещение гинеколога на долгое время. Своевременное лечение гинекологических заболеваний на ранних стадиях поможет в дальнейшем сохранить репродуктивное здоровье.
О том, как развивается яйцеклетка, можно узнать из следующего видео.
Что такое овуляция и сколько живет после нее яйцеклетка
Женский менструальный цикл поддерживается гормональной регуляцией, направленной на созревание половой клетки и подготовку к беременности. Этот процесс возможен только на протяжении фертильного периода жизни – от менархе до наступления климакса. Сколько живет яйцеклетка, мало зависит от внешних факторов, ведь для оплодотворения отведен небольшой промежуток времени после овуляции.
Сколько живет яйцеклетка, можно рассчитать лишь приблизительно
Что такое женская яйцеклетка
Яйцеклетка или ооцит – это половая клетка, необходимая для размножения, которая закладывается у девочек еще в период внутриутробного развития. Но к моменту рождения из 6-7 миллионов остается только четвертая-пятая часть, а остальные редуцируются. Яйцеклетки продолжают уничтожаться до момента полового созревания, пока в организме женщины их не остается около 300-400 тысяч.
После первой менструации у девушки начинают происходить овуляции, но пока гормональная регуляция несовершенна, созревание ооцита происходит не каждый месяц. У женщин репродуктивного возраста ежемесячно формируется один доминантный фолликул, из которого выходит яйцеклетка. Чаще всего это происходит попеременно в правом и левом яичнике.
Иногда возможно созревание двух яйцеклеток. Тогда после оплодотворения развивается 2 плода, которые будут разнояйцевыми близнецами.
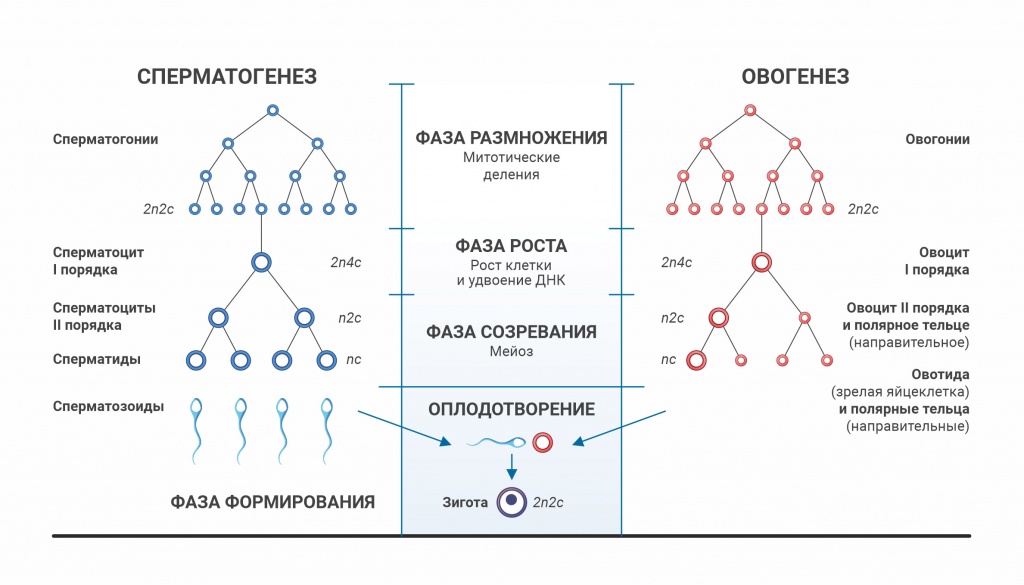
Объем ооцита превышает размер сперматозоида в несколько десятков раз, а количество генетического материала – равное. В половых клетках содержится половина набора хромосом, у женщин это 23Х, а у мужчин 23У или 23Х. При их слиянии образуется полный набор хромосом, который соответствует полу:
- 46, ХХ – девочка;
- 46, ХУ – мальчик.
В яичниках ооциты находятся на одной стадии развития – оогония. Это яйцеклетка, которая окружена слоем фолликулярных клеток. К моменту овуляции вокруг нее сформируется блестящая оболочка, состоящая из гликопротеинов. Вместе с фолликулярными клетками и их ворсинками она обеспечивает питание ооцита. Когда один сперматозоид проникнет внутрь половой клетки, наружная оболочка быстро затвердевает и не пропускает внутрь другие спермии.
Что такое овуляция
Овуляция – это процесс разрыва оболочки фолликула и выхода зрелой яйцеклетки в брюшную полость.
Подготовка к овуляции начинается с первого дня менструального цикла. Основным регулятором работы яичников выступает гипофиз. Он выделяет фолликулостимулирующий гормон, под влиянием которого происходит нарастание фолликулярного эпителия вокруг ооцита. Этот зернистый слой начинает вырабатывать жидкость, в которой содержатся эстрогены.
Обычно начинается созревание одновременно нескольких фолликулов. Но остальные постепенно останавливаются в росте и подвергаются атрезии. Остается только доминантный фолликул. Концентрация эстрогенов постепенно увеличивается, нарастает выброс ФСГ. Его максимальная концентрация отмечается к 7-9 дню с момента созревания фолликула.
Повышенные эстрогены тормозят выработку ФСГ, но не влияют на лютеинизирующий гормон.
Эстрогены также стимулируют синтез гонадолиберинов в гипоталамусе, а они приводят к одномоментному пиковому выбросу ФСГ и ЛГ. Под их влиянием в фолликуле резко увеличивается количество жидкости, активируется фермент коллагеназа, способствующий истончению стенки пузырька, и он лопается. Происходит это на 12-14 сутки менструального цикла.
После овуляции на месте фолликула образуется желтое тело
К яичникам вплотную прилегают маточный трубы, на их концах есть фимбрии – ворсинчатые образования, которые колебательными движениями способствуют проникновению яйцеклетки внутрь. В самом широком ампулярном отделе трубы должно произойти оплодотворение. Приблизительно установлено, сколько живет яйцеклетка. Считается, что она пригодна для оплодотворения в течение 24 часов после овуляции. Позже происходит ее гибель из-за недостатка питательных веществ.
Что может повлиять на овуляцию
На овуляцию могут повлиять внешние и внутренние факторы. Женский менструальный цикл имеет сложную гормональную регуляцию, а выброс гормонов гипофиза зависит от состояния нервной системы в целом. Поэтому не редкость — сбой цикла из-за стресса, нервного напряжения или физического переутомления. Из-за таких факторов ановуляторные циклы с маточными кровотечениями часто наблюдаются у подростков.
Нарушение созревания фолликула происходит по следующим причинам:
- естественное угасание функции яичников – у женщин после 40 лет все чаще наблюдаются ановуляторные циклы;
- воспалительные процессы в половых органах – оофорит нарушает чувствительность овариев к гормональному влиянию, препятствует овуляции;
- ожирение – приводит к гормональным изменениям, гиперэстрогениии, которая подавляет выработку ФСГ и ЛГ;
- болезни эндокринной системы – сахарный диабет, гипертиреоз, гипотиреоз;
- патология надпочечников;
- миома матки, эндометриоз;
- гиперпролактинэмия;
- различные злокачественные опухоли;
- генетические отклонения и врожденные аномалии.
Изменения гормонального фона наблюдаются при истощении, недостатке питания. У многих женщин, которые сидят на строгих диетах, отсутствуют менструации из-за подавления овуляции.
Нарушение созревания фолликулов происходит у женщин с синдромом поликистозных яичников. Это многофакторное заболевание, при котором оболочка яичника настолько плотная, что она не может разорваться под влиянием выброса гормонов. Фолликулы увеличиваются, яйцеклетки созревают, но нет их разрыва. Поэтому на поверхности яичников образуются кистозные полости, напоминающие жемчужное ожерелье.
У женщин с синдромом преждевременного истощения яичников резко снижается запас ооцитов. Это приводит к ановуляторным циклам и климаксу в молодом возрасте.
Работа яичников может активироваться под влиянием гормональных препаратов. В легкой форме такое происходит у женщин, принимающих комбинированные оральные контрацептивы в течение 3-4 месяцев. После их отмены наблюдается ребаунд-эффект – эндокринная система активируется, что может спровоцировать созревание одновременно двух ооцитов.
У женщин, которые готовятся к ЭКО, проводится стимуляция овуляции медикаментозными средствами, чтобы получить максимальное количество яйцеклеток. Применяют следующие препараты:
- кломифена цитрат – напрямую воздействует на выброс гормонов гипоталамусом и гипофизом;
- меногон, пурегон, гонал – препараты гонадотропинов, действующих на ткани яичников, используются при неэффективности первого средства.
Женская яйцеклетка — это клетка с половиной набора хромосом
Как определить момент овуляции
Определение созревания яйцеклетки проводится с помощью экспресс-теста. Он реагирует на содержание ЛГ в моче. Но нужно помнить, что уровень гормона повышается за 24 часа до наступления овуляции.
Другой способ расчета – измерение базальной температуры. Секреция гормонов усиливает приток крови к матке, что вызывает незначительное повышение температуры в прямой кишке за сутки до овуляции. Но заметить это можно только при регулярных измерениях, которые нужно проводить по следующим правилам:
- определять температуру ежедневно утром не вставая с постели;
- начинать регистрацию с первого дня цикла;
- обязателен сон не менее 4-5 часов;
- исключить прием алкоголя.
На точность измерения влияет секс в вечернее время, любые отклонения в состоянии здоровья, воспаление половых органов или общее лихорадочное состояние. Сон менее 4 часов также приводит к повышению базальной температуры.
Определить приближение овуляции можно по внешним симптомам. Увеличение выработки эстрогенов приводит к усилению влагалищных выделений, слизь становится более жидкая и тягучая.
Некоторые женщины прибегают к измерению высоты расположения шейки и ее консистенции. Перед овуляцией она поднимается выше во влагалище и становится размягченной.
Но нужно помнить, что изменения гормонального фона, которые отражаются в состоянии цервикальной слизи, консистенции шейки матки или приводят к положительному тесту на овуляцию, не означают, что обязательно произойдет разрыв фолликула. Кроме синдрома поликистозных яичников, возможно образование фолликулярной кисты, когда пузырек с яйцеклеткой не разрывается, а продолжает расти.
Количество и качество яйцеклеток – это залог репродуктивного здоровья женщины. На их число невозможно повлиять, они не образуются после рождения. Поэтому необходимо принимать профилактические меры, чтобы не навредить своему организму.
Видео
* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Мама не умиляется, когда один малыш просит другого поиграть с ним. Мама знает, что это начало… драки.
Количество яйцеклеток — как это влияет на фертильность женщины?
Как гласит известная поговорка: «Старость не радость, молодость не вечность». Да! Мы стареем, как и все клетки нашего тела, включая репродуктивные клетки. К сожалению, качество женских яйцеклеток ухудшается с каждым годом. Их количество также уменьшается. В результате, чем женщина старше, тем сложнее ей забеременеть.
Почему это происходит? Можем ли мы проверить, сколько времени у нас осталось на материнство?
Один раз в жизни
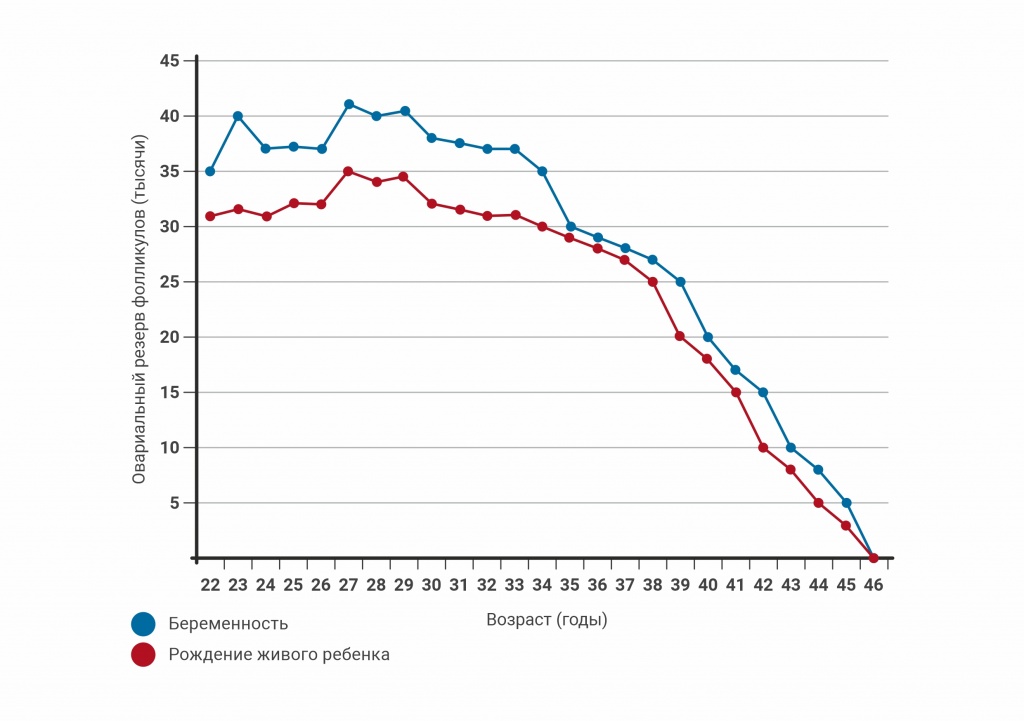
Женщина достигает своего пика фертильности в возрасте от 20 до 25 лет. Позднее репродуктивные возможности начинают постепенно (и безвозвратно) ухудшаться. Это связано с уменьшением количества яйцеклеток. Резерв яичников начинает значительно истощаться после 30 лет, а в 35-37 лет этот процесс течет еще интенсивнее.
Почему это происходит? Женщина, в отличие от мужчины, рождается с определенным количеством половых клеток, данных ей на всю жизнь. Она не производит новые с возрастом. Еще на стадии внутриутробного развития их число достигает 6-7 миллионов.
Первичные фолликулы, однако, очень быстро претерпевают апоптоз, другими словами, они умирают. В результате у новорожденной девочки их всего 1-2 миллиона, и на момент первой менструации в одном яичнике насчитывается около 400000 таких фолликулов.
Яйцеклетка не бессмертна!
Женские половые клетки ждут своей очереди для созревания, превращаются в зрелую яйцеклетку и покидают яичник. Клетка высвобождается из яичника во время овуляции, которая происходит в середине каждого менструального цикла. После освобождения яйцеклетка ждет прибытия сперматозоида — не слишком долго, всего 24 часа. Если за это время сперма не появится, яйцеклетка погибнет.
Это и есть месячный менструальный цикл. Во время процедуры женщина теряет около 1000 фолликулов, и это продолжается до наступления менопаузы.
Менструальный цикл
С возрастом снижается не только количество, но и качество ооцитов
Особенно качество их клеточных ядер и хромосом. Эмбрионы, созданные из дефектных клеток, имеют аномальное количество генетического материала (анеуплоидия), что препятствует правильному развитию беременности.
Следовательно, риск выкидыша и возникновения врожденных синдромов, таких как синдром Дауна, увеличивается с возрастом. Стареющие ооциты также часто имеют поврежденные митохондрии, то есть структуры, отвечающие за снабжение клетки энергией. Между тем, именно эффективные митохондрии поддерживают яйцо в хорошем состоянии.
Васкуляризация — как она влияет?
Для того, чтобы фолликул яичника был хорошо оксигенирован и имел шанс созреть, он нуждается в хорошей васкуляризации. К сожалению — с возрастом кровоток вокруг фолликула ослабевает, что приводит к уменьшению количества ооцитов.
Старение яиц и окислительный стресс
Одной из причин старения яиц является окислительный стресс. Это означает дисбаланс между количеством вредных метаболитов (свободных радикалов) и способностью их удалять. Организм просто не может справиться с удалением вредных веществ, образующихся во время различных физиологических процессов, таких как дыхание.
Окислительный стресс также изменяет экспрессию генов, особенно в митохондриальной ДНК, которая становится более восприимчивой к повреждениям. Что это означает?
Окислительный стресс
В стареющих клетках генетическая информация читается иначе, чем должна
В стареющих клетках изменяется экспрессия генов — то есть, как генетическая информация, содержащаяся в гене, читается и транскрибируется в его продукты — белки. Как мы уже упоминали, изменения в экспрессии генов в основном касаются митохондриальной ДНК, которая недостаточно защищена и более подвержена повреждению и воздействию свободных радикалов. С возрастом гены, связанные с иммунным ответом, воспалением и апоптозом, сверхэкспрессируются. С другой стороны, экспрессия генов, ответственных за энергетический обмен и функции митохондрий, уменьшается.
Количество яйцеклеток — как проверить?
Возрастное повреждение ооцитов уменьшает так называемый резерв яичника, то есть количество фолликулов в яичнике, способных к росту и развитию яйцеклетки. Оценка этого запаса дает много информации о фертильности женщины и говорит о том, сколько времени у нее есть для естественного зачатия ребенка.
Есть несколько биомаркеров, которые отражают репродуктивный потенциал женщины. Ниже мы обсудим наиболее важные из них.
Антимюллеров гормон — АМН
AMH — это гормон, вырабатываемый зернистыми клетками антральных фолликулов. Изучив его уровень, вы можете узнать лучшее время для зачатия на ребенка. На основании результатов теста AMH также можно определить преждевременное снижение функции яичников и, наконец, оценить, когда женщина может вступить в менопаузу.
Результат гормонального теста анти-Мюллера также помогает выбрать наиболее эффективную форму лечения, если женщина испытывает трудности с зачатием.
Фолликулостимулирующий гормон (ФСГ)
ФСГ — это гормон, выделяемый передней долей гипофиза. Он стимулирует созревание фолликулов яичника и зернистых клеток яичника, чтобы секретировать эстрогены. Определение ФСГ в ранней фолликулярной фазе позволяет оценить запас яичников. Тест также используется в качестве прогностического фактора реакции яичников на стимуляцию овуляции и беременность. Тест FSH чаще всего проводится вместе с тестом на эстрадиол.
Определение ФСГ в ранней фолликулярной фазе
Ингибин Б
Ингибин B является еще одним важным маркером процесса старения яичников женщины. Уровень ингибина B в ранней фолликулярной фазе информирует о количестве и качестве фолликулов яичника. Определив ингибин B, можно также диагностировать преждевременную недостаточность яичников.
Чем позже, тем сложнее забеременеть
Современные женщины решают завести ребенка позже и позже. Даже в начале 90-х годов большинство российских женщин родили первого ребенка в возрасте от 20 до 24 лет. Сегодня доминируют в роли матерей 35 или даже 40-летние женщины.
Есть много аргументов в пользу позднего материнства. Женщины хотят обучаться, путешествовать и стабилизировать свое финансовое положение, прежде чем посвятить себя детям. Иногда они также откладывают решение о ребенке из-за отсутствия подходящего партнера. Сегодняшние женщины выбирают кандидатов в отцы для своих детей с большим вниманием, они хотят быть уверены, что их мужчины проявят себя в этой роли. Конечно, все это имеет смысл и вполне понятно. Однако стоит помнить, что чем позже мы решимся на первого ребенка, тем сложнее забеременеть.
По статистике к 35 годам в организме женщины остается около 25-70 тысяч яйцеклеток. С возрастом яйцеклеток не только становится меньше, кроме этого, они постепенно теряют в своем качестве. Поэтому, чем старше женщина, тем острее стоит вопрос с беременностью и рождением здорового ребенка.
Врач-гинеколог КЛИНИКИ21 Федорова Ольга Аркадьевна ответила на часто задаваемые вопросы пациенток:
- Сколько яйцеклеток у женщин?
- Ограничен ли запас яйцеклеток?
- Можно ли восстановить яйцеклетки?
- Что влияет на количество яйцеклеток?
- Как определить количество яйцеклеток?
Сколько яйцеклеток у женщин?
Фолликулы с яйцеклетками закладываются во время внутриутробного развития плода женского пола на сроке от 8 недель до 12 недель беременности. При нормальном течении беременности закладывается около 9 млн фолликулов. Если мама болеет в эти сроки беременности, принимает какие-то ЛВ самостоятельно, работает на вредном производстве, имеет вредные привычки, подвергается любым облучениям (особенно в области малого таза), неправильно питается – все это приведет к тому, что закладывается меньшее количество яйцеклеток.
К моменту рождения девочки в ее яичниках остается около 2 млн яйцеклеток, некачественные, «битые», подвергаются атрезии и не развиваются, проходит естественный отбор генетического материала, а также патологическое течение беременности с развитием хронической плацентарной недостаточности.
Ограничен ли запас яйцеклеток?
С момента рождения и до начала полового созревания погибает большее количество фолликулов в результате перенесенных вирусных заболеваний (ОРВИ, ветряная оспа и другие детские инфекции) с высокой температурой, прием ЛВ, иногда бесконтрольно, без назначения врача и не учитывая возрастные дозы, или даже прием препаратов, противопоказанных для детей. К моменту менархе (начало менструаций) остается около 400 тысяч яйцеклеток.
Можно ли восстановить яйцеклетки?
Можно ли восстановить яйцеклетки, увеличить овариальный резерв и продлить жизнь яичников? Определенное количество яйцеклеток девочка получает от рождения, затем оно постепенно уменьшается. Больше яйцеклетки организмом не вырабатываются, а оставшиеся испытывают все негативные воздействия.
Поэтому для рождения здорового ребенка бесполезно воздерживаться от вредных привычек непосредственно перед беременностью, нужно вести здоровый образ жизни с самого детства.
Что влияет на количество яйцеклеток?
С менархе в каждом менструальном цикле происходит созревание и овуляция 1, редко 2 фолликулов. Кроме доминантного фолликула погибают еще ее окружение («свита») до 10-15 фолликулов. Чем раньше начались менструации, чем короче менструальный цикл (норма 24-35 дней), тем больше яйцеклеток «тратится». Когда запас яйцеклеток заканчивается в яичниках, женщина уходит в менопаузу (норма старше 45 лет), или раннюю менопаузу (40-45 лет) или происходит преждевременное истощение яичников и наступает менопауза до 40 лет.
Что помогает сохранить яйцеклетки в организме женщины?
Беременность и кормление грудью, когда у женщины не происходит овуляция и нет менструации. Сохраняют ли гормональные контрацептивы яйцеклетки, так как они тоже блокируют овуляцию? Тут мнение специалистов расходятся.
В нашем организме все время происходит естественный отбор, и в овуляцию идет самая здоровая и качественная яйцеклетка. Соответственно в 20-35 лет вероятность родить здорового ребенка намного выше. Ведь потом овулируют те яйцеклетки, которые не прошли естественный отбор в 20 лет.
Что способствует более быстрому истощению яичников?
Факторов очень много:
1. Вредные привычки. Любые. Чем раньше появляются вредные привычки, тем больший урон наносят на количество и качество яйцеклеток, которые находятся у девушки (женщины) в яичниках. При планировании беременности, когда женщина отказывается от вредных привычек, прекращается дальнейшее воздействие вредных факторов на яйцеклетки, но яйцеклетки не восстанавливаются.
2. Инфекции, передаваемые половым путем (гонококки, хламидии, мико-уреаплазмы и др).
3. Оперативные вмешательства на яичнике по поводу кист яичников, апоплексии яичников, эндометриоза яичников и т.д.
4. Хронические воспалительные заболевания яичников.
5. Избыточные физические нагрузки, спортивное питание.
6. Аутоиммунные заболевания. Иногда иммунная система женщины начинает вырабатывать антитела против ткани собственных яичников, часто сочетается с аутоиммунным тиреоидитом, СД и др.
7. Химиотерапия, радиооблучение или другая терапия онкозаболеваний. Если женщине репродуктивного возраста предстоит пройти лечение по поводу онкозаболевания, а она не выполнила свою репродуктивную функцию (нет детей), есть возможность заморозки яйцеклеток или ткани яичника до начала терапии.
8. Стрессы. Как ни странно.
Как определить количество яйцеклеток?
Как определить сколько яйцеклеток осталось в организме женщины?
Для этого можно сдать анализ крови на:
- Антимюллеровый гормон,
- Ингибин Б,
- Фолликулостимулирующий гормон на 2-4-ый день менструального цикла утром натощак,
- УЗИ ОМТ с подсчетом количества фолликулов до 5-7 дня менструального цикла.
Не зря, еще в старину, говорили, что во время беременности закладывается репродуктивное здоровье на 2 поколения вперед: детей и внуков. Берегите репродуктивное здоровье смолоду.
Здоровье наших будущих детей, в основном, в наших руках.
Записаться на прием
- Главная→
- Полезно знать→
- Когда начинает созревать яйцеклетка
Полезная информация

Когда начинает созревать яйцеклетка
16.04.2015
В яичниках женщины яйцеклетки заключены в специальную оболочку, называемую фолликулом. В период созревания яйцеклетки формируется и фолликул. Фолликулярная полость наполнена жидкостью, в которой и располагается яйцеклетка. Каким образом и когда начинает созревать яйцеклетка? Почему не созревает яйцеклетка? Каковы причины такой аномалии? Все эти вопросы будут рассмотрены данной статье.
Формирование яйцеклетки и фолликула
Всем известно, что яйцеклетки созревают в яичниках. Но как это происходит? Яичниковый фолликул является островком клеток, которые окружают яйцеклетку женщины. Так называемые примордиальные фолликулы осуществляют миграцию в тканях яичников ещё в период эмбриогенеза. Общее количество примордиальных фолликулов в тканях обоих яичников к моменту появления на свет ребёнка достигает от одного до двух миллионов. Большее число этих микроскопических зачатков будущих яйцеклеток рассасывается, к моменту начала полового созревания их насчитывается 300 тысяч.
У женщины детородного возраста в течение каждого менструального цикла под влиянием фолликулостимулирующего гормона созревает около десяти фолликулов. После месячных, когда созревает яйцеклетка и готовится к своему выходу, сформировывается доминантный фолликул. Постепенно его размеры увеличиваются, при этом в тканях яичников начинает образовываться небольшая полость, которая заполнена жидкостью.
К моменту начала овуляции диаметр данной полости, которую еще называют граафов пузырёк, достигает уже 2 сантиметров. Чуть меньший диаметр имеют вторичные фолликулы. Во время своего формирования яйцеклетка будто «плавает» в жидкости, которая содержится в граафовом пузырьке.
Некоторых людей интересует вопрос: «В каком яичнике созревает яйцеклетка?». Фолликулы и яйцеклетки формируются сразу в обоих яичниках.
В ходе созревания фолликулов клетками, которые окружают яйцеклетку, продуцируются эстрогены – половые гормоны женщины. В среднем формирование яйцеклетки и фолликула длится около 2 недель. За один день до полного созревания яйцеклетки у женщины и наступления овуляции уровень эстрогенов очень резко вырастает, что вызвано выбросом лютенизирующего гормона. При овуляции доминантный фолликул разрывается, потом из него выходит яйцеклетка, которая полностью готова к оплодотворению. Все оставшиеся фолликулы рассасываются.
Фазы менструального цикла. На какой день созревает яйцеклетка?
Существует деление цикла созревания яйцеклетки на фазы, зависимо от того, каковы размеры и где располагается фолликул. Фазу от момента начала менструального цикла, период созревания яйцеклетки называют фолликулярной. Этап, на который клетка покидает фолликул, называют фазой овуляции. Это и есть созревание яйцеклетки после месячных.
Лютеиновая фаза стартует с момента наступления овуляции. После созревания яйцеклетки и ее выхода клетками граафова пузырька образуется жёлтое тело, начинающее продуцирование особого гормона — прогестерона. Задачей прогестерона является подготовка эндометрия к процессу имплантации оплодотворённой яйцеклетки. Если это не случается, к началу следующей менструации жёлтое тело просто рассасывается.
Таковы циклические изменения, происходящие в процессе созревания яйцеклетки в яичниках.
Отклонения в формировании яйцеклеток
Известно, что вероятность зачатия является максимальной в день овуляции. Под овуляцией понимается процесс выхода из яичника уже полностью созревшей яйцеклетки. Однако, случается и так, незрелая яйцеклетка просто не выходит из яичника, что очень часто выступает камнем преткновения на дороге к долгожданной беременности.
Для изучения хода формирования, а также выявления причин не созревания яйцеклетки следует провести УЗИ на восьмой или девятый день месячного цикла.
В норме в течение жизни женщины, от момента начала полового созревания и до наступления менопаузы, в яичнике каждый месяц созревает одна яйцеклетка. Данный процесс лежит в основе репродуктивной функции женщины. Однако, если яйцеклетка не созревает, что делать, ведь это зачастую влечет к невозможности зачать ребенка? То же самое случается и при наличии других нарушений в развития клетки, к примеру, при синдроме пустой яйцеклетки, причины появления которого сегодня так до конца и не выяснены.
Почему не созревает яйцеклетка?
Причины не созревания яйцеклетки зачастую лежат в нарушениях гормонального фона или сбоях в нормальной работе эндокринных желез. Однако аномалия, при которой женские яичники не вырабатывают яйцеклетку, также может быть связана и с какими-то другими факторами, к примеру:
 |
постоянные стрессы; |
Что влияет на формирование яйцеклетки?
Лечение отклонений
Если созревание яйцеклетки не происходит, лечение должно быть произведено исходя из причин, которые вызвали данную проблему. Если причина лежит в нестабильности гормонального фона, то потребуется медикаментозная коррекция подобного дисбаланса гормонов, которая стимулирует созревание яйцеклетки. В таком случае врач может назначить специальный препарат для созревания яйцеклетки. Если причина в каких-то других заболеваниях, тогда их необходимо пролечить. Очень важно в ситуации, при которой яйцеклетка не созревает, уделить максимум внимания здоровому образу жизни, а также сбалансированному и полноценному питанию.
Способны ли яйцеклетки восстанавливаться?
В научной среде по сей день идут споры о том, являются ли способными яйцеклетки восстанавливаться в течение всей жизни. Большинство ученых полагает, что яйцеклетки не способны к восстановлению. Женщина рождается уже с определенным числом ооцитов, которые расходуются постепенно в течение жизни до момента наступления менопаузы.
Российский центр доноров ооцитов предлагает широкий выбор доноров женщинам, нуждающимся в лечении бесплодия с применением донорских яйцеклеток. Обращайтесь к вам — и мы обязательно вам поможем!
Похожие материалы:
-
Овуляция яйцеклетки – это процесс, при котором из фолликула в брюшную полость выходит яйцеклетка, при этом происходит его разрыв.
08.06.2015
-
Фолликулогенез – это развитие фолликулов от примордиальных до стадии преовуляторных. С момента рождения в женском организме заложено большое количество фолликулов, но лишь их малая часть начинает созревание
17.04.2015
Донорские программы:
Вы имеете возможность выбора программы, которая наиболее подходит вам по цене: от 115 000 до 295 000 рублей, в зависимости от пакета услуг. Также можно приобрести ооциты, прошедшие криоконсервацию. Стоимость данной услуги начинается от 19 000 рублей, подробнее о каждой из программ:
-
от 205 тыс. руб.
Индивидуальный подбор донора по вашим особым параметрам.
-
от 75 тыс. руб.
Предоставление необходимого количества криоконсервированных донорских яйцеклеток с транспортировкой в ваш город.
Отзывы о банке ооцитов:
-
Спасибо сотрудникам Центра за их труд! Нелегко было решиться использовать донорство, но на что не решишься, если других шансов родить…
07.01.2015
Марианна
-
Все, кто уже стали матерями, знают, как это прекрасно – быть мамой. Я обратилась в центр, чтобы помочь другим женщинам…
25.10.2013
Валентина
-
Сервис замечательный, обращение профессионалов к донору соответствующее – предупредительное. Анализы действительно сдавать приходится часто. Кто не любит или боится уколов,…
18.07.2013
Алла
Ищете донора яйцеклеток? Для вас — обширная база доноров и лучшая стоимость программ!
Российский центр доноров ооцитов располагает обширной базой доноров. Если вам нужен донор яйцеклеток, у нас вы можете подобрать кандидатуру, полностью отвечающую вашим запросам, в самые короткие сроки. Также вы можете выбрать программу донорства по устраивающей вас цене. С нами вы защищены от любых юридических рисков. Мы гарантируем полное соблюдение ваших интересов.
Приглашаем к сотрудничеству доноров ооцитов на самых выгодных условиях!
Мы предлагаем сотрудничество женщинам, желающим стать донорами ооцитов. Ваше участие в программах донорства пройдет с соблюдением всех необходимых правил и требований. Мы гарантируем заботу о вашем здоровье, конфиденциальность и достойную оплату.
Цель «Российского центра доноров ооцитов» — принести детский смех в каждую семью, и благодаря сотрудничеству с нами вы делаете огромный вклад в достижение этой цели!
Всё чаще в современном мире рождение первенца откладывается женщинами до момента достижения определенного уровня жизни и успеха. В России средний возраст рождения первого ребенка составляет 28 лет. В некоторых странах Европы этот возраст соответствует 31 году.
В связи с тенденцией к откладыванию материнства медицина активно изучает способы определения потенциала фертильности женщины – то есть способности конкретной женщины к зачатию.
Оценка овариального резерва входит в обследование пары при бесплодии, невынашивании беременности, планировании беременности и для оценки прогноза фертильности женщины.
Что такое овариальный резерв?
Одним из методов определения фертильности женщины является оценка овариального резерва (резерв или запас яичников). Однако нужно понимать, что не всегда высокий овариальный резерв гарантирует быстрое наступление беременности, и наоборот, женщины с крайне низким овариальным резервом вовсе не лишены способности к зачатию.
Это связано с тем, что овариальный резерв – это генетически заложенный запас фолликулов в яичниках, а для наступления беременности необходимо не только наличие фолликула, но и слаженная работа гормональной системы, яичников, маточных труб и матки, а также важно качество сперматозоидов.
Именно поэтому, оценив только лишь овариальный резерв, нельзя сделать точный прогноз на наступление беременности.
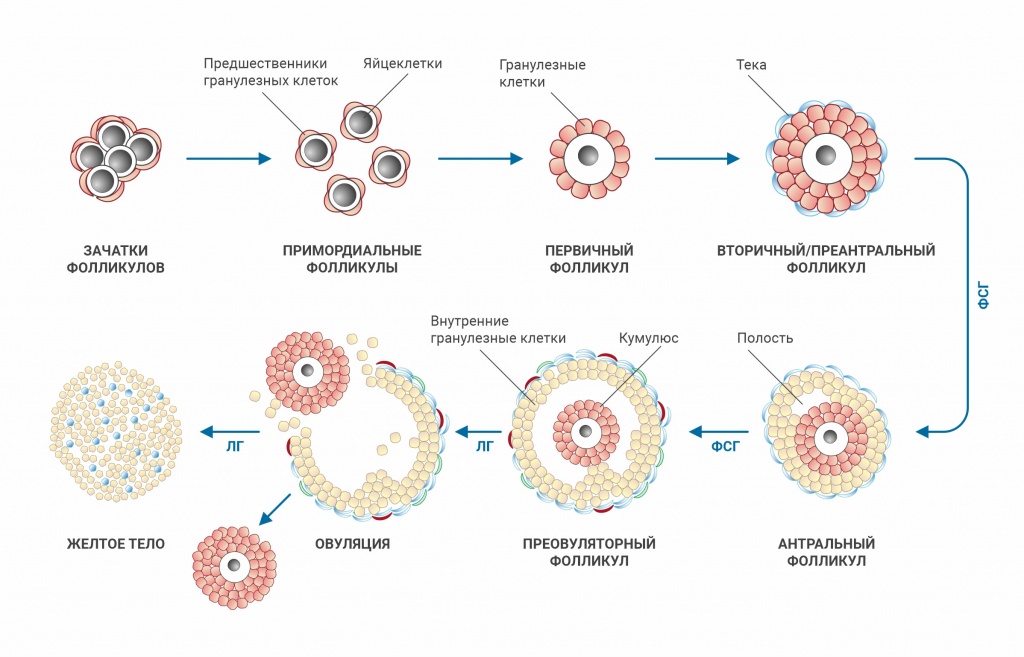
Фолликулогенез
Фолликулогенез – это процесс развития фолликулов (и яйцеклеток) в яичнике.
Формирование женских половых клеток начинается ещё до момента рождения.
Во время эмбрионального периода развития плода образуются первичные половые клетки, которые многократно делятся путем митоза, образуя оогонии, а затем образуются ооциты первого порядка, которые содержат диплоидный набор хромосом (46 хромосом или 23 пары). Ооциты первого порядка, окруженные одним слоем клеток гранулезной оболочки, образуют примордиальные фолликулы.
Именно количество примордиальных фолликулов (примордиальный пул) в яичнике определяет овариальный резерв.
Сколько яйцеклеток у женщины?
К моменту начала менструации в яичнике девочки в норме находится около 270 000 – 470 000 фолликулов. И только 300 — 500 из них продолжат своё развитие до стадии ооцитов второго порядка (т.е. достигнут овуляции), а остальная часть подвергнется атрезии на различных этапах развития.
Процесс уменьшения количества яйцеклеток начинается еще во внутриутробном периоде развития девочки и продолжается до менопаузы. Этот процесс невозможно замедлить, атрезия продолжается даже на фоне беременности, лактации и приёма оральных контрацептивов. А также, вопреки всем мифам, этот процесс невозможно ускорить путем стимуляции овуляции и ЭКО. Это связано с тем, что на ранней стадии развития фолликулы не чувствительны к гормонам организма и вводимые гормональные препараты не оказывают на них влияния.
Периоды фолликулогенеза
- Гормон-независимый период. Фолликулы растут от стадии примордиального до стадии вторичного (преантрального) в условиях отсутствия гипофизарных гормонов. Этот период длительный и в настоящее время нет каких-либо маркёров, которые могли бы дать характеристику этой фазы у конкретной женщины.
- Гормон-чувствительная фаза. Фолликулы растут при базальных уровнях гипофизарных гормонов, от стадии вторичного (преантрального) до стадии антрального, размер которого составляет 1-2 мм в диаметре. Этот период длится примерно 100-120 дней (3-4 менструальных цикла). Получить информацию о количестве данного пула фолликулов можно по уровню АМГ в крови – поскольку именно этот гормон выделяется клетками гранулёзы фолликулов в течение всего гормон-чувствительного периода, т.е. уровень этого гормона определяется числом фолликулов на данной стадии роста.
- Гормонозависимый период. Начинается в конце второй фазы менструального цикла – начинает формироваться группа фолликулов, которые под действием гипофизарных гормонов (особенно ФСГ) вырастают от стадии большого антрального в преовуляторные – и достигают момента овуляции. За один цикл только один фолликул достигнет овуляции (редко два или три), остальные подвергаются атрезии. Большинство лабораторных тестов характеризуют именно этот период фолликулогенеза: ФСГ, ЛГ, эстрадиол, ингибин В, а также ультразвуковое определение числа антральных фолликулов и объема яичников.
Более подробно о фолликулогенезе и овариальном резерве смотрите в видео И.И.Гузова: Новые способы получения яйцеклеток при истощении овариального резерва.
Маркёры резерва яичников
Возраст
Бесспорно, одним из самых главных факторов, определяющих овариальный резерв, является возраст. Овариальный резерв обратно пропорционален возрасту, то есть, он необратимо снижается с течением времени.
С каждым менструальным циклом общее количество фолликулов уменьшается на всех стадиях роста фолликула и механизмы этих процессов до сих пор хорошо не изучены. Также имеет значение скорость исчезновения фолликулов, которая удваивается при снижении пула примордиальных фолликулов до 25000, что примерно соответствует возрасту 37 лет. Именно после этого возраста овариальный резерв снижается критически.
Важно отметить, что сохранность менструальной функции и даже овуляции не всегда отражает репродуктивный потенциал. Средний возраст менопаузы 51-52 года и до этого периода менструальная функция может быть не нарушена и может случаться овуляция, однако количество естественных беременностей после 42-45 лет крайне низкое.
Старение репродуктивной системы, так же как и воздействие на организм различных факторов среды (ятрогенные, различные интоксикации, курение, алкоголь и т.д), которые вызывают схожие со старением механизмы – могут влиять не только на количество, но и на качество яйцеклеток, поэтому с возрастом также снижается и качество ооцитов.
По одной из теорий качество ооцитов закладывается внутриутробно, и в последующем ооциты, менее подверженные нерасхождению хромосом, овулируют первыми, в то время как ооциты низкого качества достигают овуляции в более позднем периоде жизни женщины. Также имеют значение различные повреждающие воздействия на половые клетки в течение жизни, что приводит к нарушению микроциркуляции, окислительному стрессу, гипоксическим процессам в фолликулярной жидкости.
Антимюллеров гормон — АМГ
Антимюллеров гормон – гормон, который выделяется клетками гранулёзы фолликулов диаметром до 6-8 мм и который отражает количество фолликулов в яичнике на стадии гормон-чувствительного роста.
Этот гормон считается самым ранним и наиболее чувствительным маркером репродуктивного старения, позволяет прогнозировать ответ яичников на гормональную стимуляцию, а также время наступления менопаузы.
Яичники плода женского пола начинают продуцировать АМГ примерно на 36-й неделе беременности. В период полового созревания уровень повышается, достигая пика в возрасте 25 лет, после чего начинает постепенно снижаться практически до нулевых значений в период менопаузы.
Когда сдавать антимюллеров гормон
АМГ можно оценивать в любой день менструального цикла. Уровень гормона совсем незначительно колеблется на протяжении цикла, при этом наибольшие отклонения отмечаются у молодых женщин с более высоким базальным АМГ по сравнению с женщинами старшего репродуктивного возраста, у которых выявляются более низкие базальные уровни АМГ.
Повышение антимюллерова гормона
Уровень гормона напрямую зависит от гинекологических заболеваний и от некоторых внешних факторов. Например, при СПКЯ диагностируются значительно повышенные уровни AMГ, которые коррелируют со степенью выраженности заболевания, а также несут риски гиперстимуляции и многоплодия при проведении стимуляции овуляции.
Причины снижения АМГ
К заболеваниям, снижающим овариальный резерв и уровень АМГ, относится эндометриоз, генетические факторы (например, премутация FMR1), операции на яичниках. У курящих женщин отмечено более раннее снижение уровня АМГ и более раннее начало менопаузы, предположительно, за счет истощения антральных фолликулов. Прием комбинированных оральных контрацептивов может снижать уровень гормона в крови, который возвращается к исходным значениям через 2-4 месяца после отмены препарата.
Что значит и когда сдавать антимюллеров гормон
Исследование уровня АМГ у женщин репродуктивного возраста позволят своевременно диагностировать снижение овариального резерва и ориентировать пациенток на реализацию репродуктивной функции.
Базальный уровень ФСГ и ингибина В
Данные показатели определяются на 2-3 дни менструального цикла.
Под воздействием фолликулостимулирующего гормона гипофиза (ФСГ) фолликулы в яичнике начинают расти, а клетки гранулёзы фолликулов начинают продуцировать ингибин В. Уровень ингибина В коррелирует с количеством фолликулов в яичниках. С возрастом число примордиальных фолликулов резко уменьшается и, следовательно, продукция ингибина снижается, что ведет к повышению ФСГ. Важно отметить, что снижение уровня ингибина В в крови происходит несколько ранее, чем повышение ФСГ, поэтому ингибин В является индикатором начинающегося угасания репродуктивной функции.
Повышение ФСГ более 10-12 МЕ/л говорит о снижении овариального резерва, при этом менструальный цикл может быть не нарушенным. А повышение ФСГ более 25 МЕ/л свидетельствует о приближающейся менопаузе. Такой компенсаторный механизм «заставляет» работать яичники более усиленно, позволяя ещё некоторое время сохранить овуляторную функцию.
Подробнее о гормональном обследовании смотрите видео: Гормоны и оценка овариального резерва
Подсчет антральных фолликулов (AFC)
Antral Follicle Count (AFC) — подсчёт антральных фолликулов – это ультразвуковой метод оценки овариального резерва, во время которого в каждом яичнике считаются фолликулы, имеющие размер от 2 до 10 мм на 2-3-й дни менструального цикла. Также производится измерение объема яичников.
Количество фолликулов более 10-11 в обоих яичниках говорит о сохранном овариальном резерве. Объем яичников в репродуктивном возрасте составляет от 4 до 10см3 и чем меньше фолликулов в яичнике, тем меньше будет его объем.
Более подробно можно прочитать здесь: Подсчёт антральных фолликулов, AFC, овариальный резерв.
EFORT-тест
EFORT-тест — это оценка функционального резерва яичников по их реакции на введение экзогенного фолликулостимулирующего гормона (ФСГ).
Метод основан на двукратном измерении в крови уровней гормонов (ингибина В и АМГ) и оценки их динамики после введения фолликулостимулирующего гормона.
Первый забор крови производится на 3 день цикла. Затем вводится препарат фолликулостимулирующего гормона и через 24 часа производится повторный забор крови на анализы.
В норме после введения гонадотропного препарата уровень АМГ должен снизиться, а концентрация ингибина В — повыситься. При истощении овариального резерва ответ яичников будет недостаточным, поэтому показатели ингибина В и АМГ могут измениться в обратном соотношении или остаться прежними.
Факторы, снижающие овариальный резерв
Воспалительные заболевания органов малого таза
Воспалительные заболевания органов малого таза иногда сопровождаются выраженным спаечным процессом, склерозом тканей, в том числе тканей яичников. Происходит нарушение питания яичникового фолликулярного аппарата, которое может повлечь за собой снижение овариального резерва.
Курение
Курение оказывает значительное негативное влияние на овариальный резерв. У курящих женщин отмечаются повышенные уровни гормона ФСГ, сниженный АМГ и снижение антральных фолликулов в яичниках. Снижение овариального резерва в группах курящих женщин встречается в 3 раза чаще, чем у некурящих пациенток. А время наступления менопаузы у курящих женщин в среднем на 2 года раньше.
Оперативные вмешательства на органах малого таза
Значительную роль в уменьшении овариального резерва играют оперативные вмешательства на яичниках.
Это одна из самых распространенных причин снижения овариального резерва. Любая операция на яичнике – резекция по поводу кисты, эндометриоза, апоплексии – ведет к потере части ткани яичника и к снижению овариального резерва.
Лучевая и химиотерапия
Радиационное и химиотерапевтичекое лечение различных опухолевых заболеваний крайне негативно сказывается на репродуктивной функции. Поэтому, разработка тестов определения овариального резерва позволяет прогнозировать дальнейшую репродуктивную и менструальную функцию у молодых пациенток с онкологическими заболеваниями.
Генитальный эндометриоз
Эндометриоз является одной из ведущих причин женского бесплодия. Эндометриоз III–IV стадии ассоциирован с значительным уменьшением овариального резерва. Это связано не только с поражением эндометриозом непосредственно ткани яичника, но и со значительным объемом резекции яичников, необходимым при хирургическом лечении эндометриодных кист.
Преждевременное истощение яичников
В случае выявления снижения овариального резерва у молодых женщин проводится анализ гена FMR1 – «ломкой» Х-хромосомы. У 21% женщин с премутацией в этом гене может развиваться преждевременная недостаточность яичников и присутствует риск наследственного заболевания сыновей.
Многие эксперты говорят, что уточнение статуса гена FMR1 может быть полезно любой женщине, планирующей беременность.
Несколько часто задаваемых вопросов гинекологу об овариальном резерве
Зачем и кому оценивать овариальный резерв?
Приведённые маркёры оцениваются для прогноза вероятности наступления беременности, оценки функции яичников, для прогнозирования ответа яичников на стимуляцию овуляции, а также обязательно должен оцениваться женщинам с репродуктивными проблемами, бесплодием, нарушением цикла и женщинам, которые по какой-то причине хотят отложить материнство на неопределенный срок.
Когда подозревать снижение овариального резерва?
Снижение овариального резерва это растянутый во времени процесс. Очень часто признаки преждевременного истощения яичников могут отсутствовать долгое время, а когда появляется повод обратиться к врачу – резерв оказывается крайне низким.
Обратиться к врачу нужно:
- Если началось изменение характера менструального цикла: например он удлинился, всё чаще происходят задержки менструации, или они вовсе стали отсутствовать в течение более 3х месяцев. Либо наоборот цикл стал укорачиваться.
- Если есть в анамнезе операции на яичниках, наличие эндометриоза, кист яичников, спаечного процесса в малом тазу.
- Если в семье были случаи раннего наступления менопаузы, преждевременного истощения яичников.
- Если есть проблемы с зачатием, ненаступление беременности в течение 6-12 месяцев.
Какими в норме должны быть маркёры овариального резерва?
Общепринятых четких норм нет, следует оценивать все данные в совокупности, особую роль играет возраст пациентки и её анамнез – длительность бесплодия (если оно есть), наличии сопутствующей гинекологической и экстрагенитальной патологии.
В общих чертах можно выделить следующие группы женщин:
- Нормальный овариальный резерв: регулярный менструальный цикл, уровень ФСГ не более 12 МЕ/л, АМГ более 1.2 нг/мл, количество антральных фолликулов в каждом яичнике более 5, объём яичников более 5 см3.
- Сниженный овариальный резерв: нарушение менструального цикла, его укорочение или удлинение, уровень ФСГ более 12 МЕ/л, АМГ более 0,6, но менее 1,2 нг/мл, объем яичников от 3 до 5 см3, количество антральных фолликулов 3-5 в каждом яичнике.
- Крайне низкий овариальный резерв: стойкие нарушения менструального цикла, олигоменорея, аменорея, повышение ФСГ более 25 МЕ/л, АМГ менее 0,6 нг/мл, объем яичников менее 3 см3, число антральных фолликулов менее двух в каждом яичнике.
Возможна ли естественная беременности при низком овариальном резерве или только ЭКО?
Шансы наступления естественной беременности снижаются, но они есть. Случаев наступления беременности при низком овариальном резерве очень много. По одному показателю овариального резерва нельзя делать прогноз на беременность или направлять на ЭКО. Следует провести полноценное обследование, исключить другие возможные факторы ненаступления беременности, скорректировать их и только после этого принимать решение о необходимости ЭКО у конкретной женщины, исходя из ее возраста, длительности бесплодия и ведущей причины отсутствия беременности.
Можно ли повысить овариальный резерв?
Самая сложная проблема в репродукции – это старший репродуктивный возраст и преждевременное истощение яичников — состояние, при котором значительно уменьшается число антральных фолликулов в яичниках, критично низкий АМГ и высокие цифры ФСГ, возникают задержки менструации или они вовсе отсутствуют. Такое заболевание возникает или вследствие проведенных операций на яичниках с иссечением большого количества ткани, либо же из-за генетических особенностей женщины.
Учеными доказано, что в яичниках таких женщин (даже при отсутствии менструации) всё равно есть фолликулы, но преантральные, «спящие» — на которые нельзя воздействовать гормональными препаратами. Профессор Кавамура разработал уникальную методику воздействия на ткань яичника с преантральными фолликулами, после чего они становятся антральными, т.е. чувствительными к гормональной стимуляции.
Активация яичников по методу Кавамура происходит следующим образом: при лапароскопии проводится забор ткани яичника. А затем в лабораторных условиях производят активацию преантральных фолликулов и проводят обратный перенос активированной ткани в яичник. У женщины даже появляются собственные менструации, как правило, на 1-3 цикла. В этот период проводится программа стимуляции овуляции, и пункции для получения ооцитов с помощью программы ЭКО. К сожалению, только у 50% женщин происходит фолликулярная активация в яичниках, позволяющая получить эмбрионы. А до операции неизвестно, сколько «спящих» фолликулов в яичниках женщины сохранилось и как они реагируют на активацию.
Еще одним методом, положительно сказывающимся на овариальном резерве и улучшающим качество доминантного фолликула является применение низких доз дигидроэпиандростерона (ДГЭА) пациентками старшего репродуктивного возраста. Это происходит потому, что в организме с возрастом происходит дефицит ДГЭА, из которого образуются все андрогены и эстрогены. А для поддержки внутриклеточного механизма выработки тестостерона и эстрадиола возможно введение ДГЭА извне. Положительный эффект наступает через 3-4 месяца после начала приема препарата, что примерно соответствует полному циклу роста фолликулов в яичниках.
Подробнее о ДГЭА
Репродуктивная функция – это сложный процесс слаженной работы женских половых органов и других эндокринных желёз. Очень важно как можно раньше выявлять возможную причину репродуктивных проблем, чтобы не терять драгоценное время.
Случай из практики
Пациентка 35 лет обратилась на прием по поводу отсутствия беременности в течение года. Предыдущие беременности (девочки 12 лет и 8 лет) наступали сразу и протекали без особенностей. В течение последних 3 лет отмечала редкие менструации, 1 раз в 3-5 месяцев. Было проведено обследование, которое выявило снижение овариального резерва – преждевременное истощение яичников: АМГ – 0,4 нг/мл, ФСГ – 22 МЕ/мл, по УЗИ в яичниках единичные фолликулы. После постановки диагноза супруги решили оставить попытки зачатия, поскольку уже имели двух здоровых детей. Была назначена циклическая заместительная гормональная терапия, чтобы избежать сердечно-сосудистых осложнений у женщины с ПНЯ. Через несколько месяцев пациентка сообщила мне о спонтанно наступившей беременности на фоне ЗГТ, о которой она даже не догадывалась до начала ощущения шевелений плода.
В данном случае, крайне низкий АМГ и преждевременное истощение яичников не помешало наступлению беременности, поскольку не было другой сопутствующей гинекологической патологии, а ненаступление беременности в течение года было связано с отсутствием овуляции, которая произошла самостоятельно на фоне заместительной гормональной терапии.
Читайте также
Яйцеклетка. Новые способы получения яйцеклеток при истощении овариального резерва. Новости науки.
Список литературы
- Fertility preservation for deferred childbearing for nonmedical indications. Authors: Karine Chung, MD, MSCE Meghan B Smith, MD uptodate.com
- Ovarian development and failure (menopause) in normal women. Author: Corrine K Welt, MD, Section Editors: Robert L Barbieri, MD, William F Crowley, Jr, MD, Deputy Editor: Kathryn A Martin, MD uptodate.com
- Определение референтных интервалов антимюллерова гормона, специфичных для российской популяции © И.И.Гузов , Е.Ю.Печёрина, А.В.Ружанская, В.А.Козлов, О.И. Ласкина, Н.Н.Синтюрина, Е.А.Седышкина, Е.Ю.Гвоздик, С.А.Тё, А.В.Зенкина, А.С. Куранников Лабораторная служба 2019, Т. 8, № 2, с. 25–35
- Боярский К. Ю. Клиническое значение тестов определения овариального резерва в лечении бесплодия / Санкт-Петербург, 2000.
- Боярский К. Ю. Фолликулогенез и современная овариальная стимуляция (обзор литературы) /К. Ю. Боярский // Проблемы репродукции. – 2002.
- Калинина Е. А. Резервы повышения эффективности экстракорпорального оплодотворения при лечении бесплодия у женщин с гинекологическими заболеваниями : Научный центр акушерства, гинекологии и перинатологии РАМН. – М.,2005.
- Мишиева Н. Г. Бесплодие у женщин позднего репродуктивного возраста: принципы диагностики и лечения в зависимости от овариального резерва / ФГУ «Научный центр акушерства, гинекологии и перинатологии им. В. И. Кулакова 2008.
- Количественный анализ состава фолликулов яичника при эндометриозе / Курило Л. Ф. [и др.] // Проблемы репродукции. — 2006.
- Назаренко Т. А., Смирнова А. А. Индукция моно- и суперовуляции: оценка овариального резерва, ультразвуковой и гормональный мониторинг // Проблемы репродукции. 2004.
- Evaluation and management of infertility in females of advancing age. Author: Mary E Morris, MD, PhD uptodate.com
Наш организм состоит из множества различных клеток, которые формируют органы и ткани. Все они имеют свои индивидуальные особенности, но в целом похожи друг на друга. Самые большие и долгоживущие клетки в организме, имеющие существенные отличия от других – это ооциты. Они являются незрелыми яйцеклетками, которые начинают продуцироваться уже во внутриутробном периоде.
Ооциты: что это такое
Ооциты – это основные элементы репродуктивной женской системы, которые дают возможность зарождения новой жизни. Можно сказать, что они являются одной из стадий развития яйцеклеток. Выделяют ооциты первого и второго порядка.
Ооциты первого порядка – это клетки, которые образовались в результате митотического деления первичных половых клеток (оогоний) и накопили достаточное количество питательных веществ, они появляются во внутриутробном периоде и остаются неизменными вплоть до полового созревания (12-15 лет). К моменту рождения в яичниках содержится порядка 2 миллионов ооцитов, большинство из которых никогда не продолжат дальнейшее развитие до полноценной яйцеклетки и погибнут. Все процессы деления пройдут лишь 400-500 ооцитов. Для чего необходима столь избыточная продукция половых клеток и почему значительное их количество погибает, до сих пор неизвестно.
Ооциты второго порядка – это клетки, которые образовались в результате завершения 1 профазы мейоза ооцитов первого порядка. Мейоз – это процесс деления половых клеток, который делает их гаплоидными (они содержат только 1 набор хромосом). 1 профаза мейоза начинается после полового созревания и стимулируется различными факторами, в частности половыми гормонами.
В 1 профазу мейоза одновременно вступает порядка 15000-20000 ооцитов первого порядка, но завершает процесс только 1 клетка. Все остальные редуцируются и погибают. Затем ооциты второго порядка вступают во 2 профазу мейоза и формируют зрелую яйцеклетку, готовую к оплодотворению.
Ооциты второго порядка, которые формируются в конце репродуктивного периода, могут быть неполноценными и дефектными. Ведь они образуются из ооцитов первого порядка, живущих примерно 40-50 лет, а в процессе их существования могут происходить разнообразные генетические сбои и другие неблагоприятные явления. Поэтому число случаев аномалий развития у детей, рожденных после 40 лет, значительно увеличивается.
Оогенез
Оогенез – процесс развития женских половых клеток. Он принципиально отличается от сперматогенеза — процесса формирования мужских половых клеток. Конечно, сперматозоиды и ооциты (яйцеклетки) образуются в результате митоза и мейоза первичных зародышевых клеток, но при этом сперматозоиды являются высокодифференцированными клетками, которые в основном содержат лишь генетический материал, а яйцеклетки, помимо генов, включают все необходимые элементы для эмбрионального роста. Таким образом, ооциты – это большие малодифференцированные клетки, состоящие из множества структурных белков, ферментов и питательных веществ.
Помимо этого, есть количественные различия между процессами гаметогенеза, ведь мужчина продуцирует порядка 30 миллионов сперматозоидов в сутки, а ооциты закладываются еще до рождения, при этом зрелыми яйцеклетками становятся только ~500 из них.
Первичные половые клетки – оогонии — попав в яичники, начинают активно размножаться путем митоза и формируют примордиальные фолликулы и ооциты первого порядка. Затем они подвергаются процессу мейоза: в первой фазе образуются ооциты второго порядка, в конце 2 – зрелые и полноценные яйцеклетки, которые выходят из фолликула и происходит овуляция.
Зрелая клетка содержит большой запас питательных веществ и микроэлементов, необходимых для развития эмбриона в первое время. Размеры яйцеклеток отличатся от других клеток организма, у людей они достигают 60-2000 мкм, у рыб – 6-9 мм, у страуса – несколько сантиметров.
Этапы оогенеза
Оогенез делится на несколько последовательных этапов.
Первый этап – это перемещение первичных половых клеток в гонады и их размножение. Первоначально образуется несколько десятков половых клеток, но по мере их продвижения в яичники они активно делятся и их число возрастает до нескольких тысяч. В гонадах они также продолжают размножаться путем митоза, в результате к 7 месяцу внутриутробного развития насчитывается порядка 7 млн. оогоний. Но большая часть погибает еще до рождения, поэтому их остается лишь 2 млн.
Клетки, которые завершили деление путем митоза, вступают в новый этап оогенеза. Теперь они называются – ооциты первого порядка. С момента рождения девочки они остаются без изменений вплоть до полового созревания. Стоит отметить, что большая часть ооцитов никогда не вступают в дальнейший этап и только 400-500 завершают свое развитие. Еще во время эмбрионального развития некоторые ооциты первого порядка вступают в первую профазу мейоза, но не завершают ее до полового созревания. Они накапливают питательные вещества и увеличиваются в размерах. При этом они покрываются слоем фолликулярных клеток, образуя примордиальные фолликулы.
Второй этап – первая профаза мейоза, в результате которой формируется ооцит второго порядка и редукционное тельце. Под действием половых гормонов завершается процесс, который начался еще до рождения. В результате деления происходит неравномерное разделение цитоплазмы, большая ее часть остается в ооците, а редукционное тельце содержит в основном только ядро. Ооциты второго порядка обладают гаплоидным набором хромосом.
Третий этап – вторая профаза мейоза, которая приводит к формированию полноценной яйцеклетки, готовой к оплодотворению. Ооциты второго порядка вновь неравномерно делятся, образуется яйцеклетка и редукционное тельце, первое тельце также разделяется. В итоге после завершения процесса оогенеза формируется 3 редукционных тельца и яйцеклетка.
Качество ооцитов и как его улучшить
Ооциты должны содержать большое количество питательных веществ и гаплоидный набор хромосом для осуществления зачатия. Часто женское бесплодие связано с низким качеством ооцитов. На сегодняшний момент времени не разработано эффективного лечения по устранению этого фактора. Хотя женщинам в период планирования беременности рекомендуется принимать мультивитамины, в частности фолиевую кислоту и витамин Е, морепродукты, рыбий жир, которые необходимы для полноценного эмбрионального развития. Также следует отказаться от алкоголя и курения, кофе, жареного, черного чая, наладить ритм жизни, соблюдать режим труда и отдыха.
Многие специалисты считают, что окислители и свободные радикалы могут существенно снизить качество ооцитов. С целью предотвращения негативного воздействия назначают мелатонин, который противодействует окислительному процессу.
Ооциты и их доноры
В наше время для многих последняя надежда на долгожданную беременность – вспомогательные репродуктивные технологии: ЭКО, ИКСИ и другие. Но иногда возникают ситуации, когда у женщины невозможно получить полноценные яйцеклетки:
- Менопауза или раннее ее наступление;
- Неразвитые гонады и их отсутствие;
- Химиорадиотерапия;
- Наследственные заболевания, передающиеся по женской линии;
- Множественные неудачные попытки ЭКО.
Единственной возможностью для женщины самостоятельно выносить ребенка – обратиться к донору ооцитов. К донорам предъявляются довольно жесткие требования: они должны быть соматически, физически и психически здоровы. В некоторых европейских странах такой метод лечения запрещен в силу этических и религиозных соображений.
Иногда женщина, согласившись передать свои ооциты, не знает – теряет ли она что-то безвозвратно. Но в случае донорства используются клетки, которые никогда не будут использованы во время жизни, следовательно, процедура не приводит к уменьшению собственных запасов. Часто бесплодные пары приводят своих доноров ооцитов: ими могут быть близкие родственники, друзья или знакомые. Но у всех есть возможность обратиться в банк доноров, в них включаются женщины в возрасте от 18 до 35 лет, у которых уже есть ребенок, они полностью дееспособны и прошли полное медицинское обследование. Также в этом банке можно подобрать донора с определенными внешними признаками: цвет глаз, рост, телосложение и другие.
Следует отметить, что многие женщины, воспользовавшись донорскими ооцитами, после приживления эмбрионов и наступления беременности забывают, что генетически ребенок имеет родство только с мужчиной. Но к этому решению следует приходить обдуманно, взвесив все достоинства, недостатки и обсудив с супругом.
Пройти полное обследование, сдать необходимые анализы и получить ответы на интересующие вас вопросы вы можете в клинике «Центр ЭКО» в Смоленске.