Задание №3863.
Точное лексическое значение слова. ЕГЭ по русскому
В одном из приведённых ниже предложений НЕВЕРНО употреблено выделенное слово. Исправьте лексическую ошибку, подобрав к выделенному слову пароним. Запишите подобранное слово.
Королёв оказался блистательным, очень АРТИСТИЧНЫМ рассказчиком.
Во время одной из поездок журналист заболел ЖЕСТОКОЙ пневмонией.
Превращение первоначально возникшего стержневого корня в мощную и сложную КОРНЕВУЮ систему происходит неодинаковыми темпами в период роста дерева.
Боль оказалась НЕТЕРПИМОЙ, и к спортсмену прямо на футбольном поле подошёл врач.
Совершенно очевидно, что пятерых детей ОДЕТЬ, обуть и накормить очень нелегко.
Пояснение:
Боль оказалась
НЕТЕРПИМОЙ
НЕСТЕРПИМОЙ, и к спортсмену прямо на футбольном поле подошёл врач.
Показать ответ
Источник: ФИПИ. Открытый банк тестовых заданий
Сообщить об ошибке
Тест с похожими заданиями
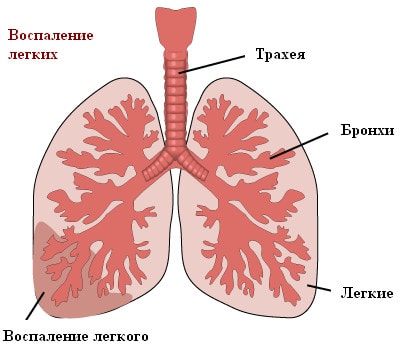
Пневмония – это инфекционное воспалительное заболевание тканей легких. Распространено и другое название болезни – воспаление легких.
В настоящее время пневмония (воспаление легких) успешно лечится в подавляющем большинстве случаев. Для уверенности в благополучном исходе достаточно своевременно обратиться к врачу и строго следовать полученным рекомендациям. Однако не следует забывать, что пневмония по-прежнему остаётся грозным заболеванием, и при отсутствии надлежащего лечения способна привести к смерти больного.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Причины пневмонии
Чаще всего причиной пневмонии выступает бактериальная инфекция. В 30-40% случаев возбудителем воспаления легких является пневмококк (разновидной стрептококковой инфекции). Кроме бактерий, пневмония также может быть вызвана вирусами, микоплазмами, хламидиями.
Обычно возбудитель попадает в легкие аэрогенным путем – с вдыхаемым воздухом. Но также возможно попадание инфекции с током крови из уже существующего очага воспаления (например, при перитоните). Проникновение инфекции через верхние дыхательные пути также в большинстве случаев происходит поступательно – сначала возникает очаг воспаления в носоглотке или горле, а уже потом из него инфекция «спускается» в легкие. Таким образом, любое вирусное заболевание верхних дыхательных путей (ОРВИ, грипп) может стать спусковым механизмом развития пневмонии, поскольку вирусное поражение создает благоприятные условия для активизации патогенных бактерий. При заболевании трахеитом или бронхитом необходимо обязательно наблюдаться у опытного врача, чтобы предотвратить или вовремя обнаружить проникновение инфекции в сами легкие.
Факторы, способствующие возникновению пневмонии (воспаления легких)
В некоторых случаях опасность возникновения пневмонии возрастает. Наиболее уязвимы дети (в силу неразвитости иммунитета, дыхательной мускулатуры, более узких и коротких дыхательных путей). Также часто воспаление легких развивается у людей старшего возраста (от 60 лет), это связано с возрастным ослаблением иммунитета, потерей тонуса мышц и низкой подвижностью.
Факторами, увеличивающими риск заболевания пневмонией, также являются:
- хронические заболевания внутренних органов (почек, сердца) в стадии обострения;
- онкологические заболевания;
- эндокринные заболевания (сахарный диабет);
- заболевания центральной нервной системы (в том числе эпилепсия);
- ослабленный иммунитет;
- постоянные стрессы, угнетенное состояние;
- неполноценное питание (недостаточное употребление фруктов, овощей, рыбы, мяса);
- переохлаждение;
- курение;
- злоупотребление алкоголем.
Виды пневмонии
В зависимости от степени поражения легочной ткани различают очаговую пневмонию (когда затрагивается лишь небольшой очаг легкого – например, бронхи с прилегающими респираторными отделами, такая форма заболевания называется бронхопневмонией), сегментарную, затрагивающую один или несколько сегментов легкого, и долевую, протекающую с поражением доли легкого (такая форма называется также крупозной пневмонией; в воспалительный процесс в этом случае может вовлекаться и плевра – оболочка, покрывающая легкие). Очаговая пневмония протекает сравнительно легко, а крупозная пневмония является наиболее опасной формой заболевания.
Если в воспалительный процесс вовлечено только одно легкое, такая пневмония называется односторонней. Двусторонняя пневмония, то есть воспаление сразу обоих легких протекает значительно тяжелее.
Воспаление легких, вызванное атипичной микрофлорой (микоплазмами, хламидиями) называется атипичной пневмонией. Течение атипичной пневмонии значительно отличается (в частности, её первичные проявления могут совпадать с обычной простудой).
Пневмония у детей
Дети первых лет жизни чаще болеют пневмонией, чем взрослые. Это объясняется, в первую очередь, тем, что дыхательная система малышей ещё только формируется, и поэтому имеет ряд особенностей, делающих её особенно уязвимой, таких как:
- незрелая легочная ткань;
- узкие и короткие дыхательные пути;
- маленький объем легких;
- слизистая оболочка дыхательных путей быстро отекает, а слабые и хрупкие реснички эпителия плохо удаляют мокроту.
У детей часто встречается атипичная пневмония. Возбудители, которые у взрослых сравнительно редко вызывают воспаление легких – вирусы, микоплазмы, хламидии, попадая в дыхательную систему ребенка, легко оказываются причиной пневмонии. А это означает, что болезнь может протекать не так, как мы привыкли это наблюдать во взрослой среде. Поэтому родители должны быть особенно бдительными и не пропустить начало развития заболевания. Подозревать пневмонию у ребенка можно в случае сочетания некоторых из следующих признаков:
- высокой температуры (38°C и выше), которая держится более 3-х дней;
- одышки (учащенном дыхании);
- бледности и посинения носогубного треугольника (Носогубный треугольник – это область, включающая нос от основания переносицы, снизу ограниченная ртом, а с боков – носогубными складками);
- необоснованной потливости;
- слабости и отказа от еды.
При атипичной пневмонии кашель может отсутствовать или казаться поверхностным. Главным признаком заболевания считается сочетание устойчивой высокой температуры и одышки.
Возможные осложнения пневмонии
Пневмония может привести к таким осложнениям как:
- воспаление плевры (плеврит);
- отёк лёгких;
- абсцесс легкого (возникновение в лёгком полости, наполненной гноем);
- нарушение дыхания.
Симптомы пневмонии
В большинстве случаев поражения бактериальной инфекцией начало болезни проявляется остро. Атипичная пневмония, вызванная микоплазмами, хламидиями, легионеллой имеет смазанное начало, похожее на обычное простудное заболевание.
При типичном протекании пневмонии основными симптомами являются:
Температура
Для пневмонии типично значительное повышение температуры тела (от 37,5°C до 39,5°C и выше)
Подробнее о симптоме
Симптомы интоксикации
Комплекс симптомов интоксикации при пневмонии включает в себя головную боль, слабость, повышенную потливость, потерю аппетита.
Кашель
Кашель при пневмонии в начале обычно сухой, через 3-4 дня становится влажным, с выделением обильной мокроты рыжеватого или зеленоватого цвета.
Подробнее о симптоме
Методы диагностики пневмонии
Диагностика пневмонии проводится на основании осмотра больного. Обязательно выполняются простукивание (перкуссия) и прослушивание (аускультация) для выявления шумов в лёгких. Также могут быть назначены лабораторные и инструментальные исследования.
Микроскопическое исследование
Микросокпическое исследование мокроты с окрашиванием по Граму даёт возможность обнаружить присутствие грамотрицательных микроорганизмов. Именно грамотрицательные возбудители вызывают атипичную пневмонию, протекающую наиболее опасным для пациента образом.
ПЦР-диагностика
При подозрении на атипичный характер пневмонии проводится ПЦР-диагностика. Исследуемым биологическим материалом является мокрота. Исследование методом ПЦР позволяет точно присутствие возбудителя и подтвердить диагноз.
Подробнее о методе диагностики
Рентгенография грудной клетки
Бронхоскопия
При осложнённых формах пневмонии может проводиться бронхоскопия. Метод предполагает введение через нос в просвет трахеи специального эндоскопического инструмента – бронхоскопа. Бронхоскоп оборудован подсветкой и оптической системой, позволяющей врачу увидеть ситуацию собственными глазами.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения пневмонии
Больного с подозрением на пневмонию должен осмотреть врач. В «Семейном докторе» Вы можете вызвать на дом врача-терапевта или педиатра.
Больным назначается постельный режим. При тяжелых формах воспаления лёгких требуется госпитализация. В случае пневмонии, протекающей в лёгкой форме, лечение проводится на дому, но обязательно под контролем врача.
Больному необходимо обильное питьё (желательно тёплое) и рациональная диета, исключающая жирную пищу и сладкие блюда. Помещение, где находится больной, должно регулярно проветриваться и подвергаться влажной уборке.
Врачи «Семейного доктора» имеют большой опыт диагностики и лечения пневмонии. Наблюдаясь в «Семейном докторе», Вы снизите риск развития осложнений и рецидива заболевания.
Медикаментозное лечение
Медикаментозное лечение направлено, прежде всего, на подавление возбудителя заболевания. Также обычно предпринимаются меры по снижению температуры и очищению дыхательных путей от мокроты.
Лечебная физкультура
К лечебной физкультуре прибегают после нормализации температуры. Целью ЛФК при пневмонии является укрепление общего состояния больного, улучшение кровообращения, недопущение формирования плевральных спаек, укрепление сердечной мышцы.
Подробнее о методе лечения
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Похожие заболевания
Все заболевания
Что такое пневмония
Это воспаление легких, вызванное бактериями, вирусами или грибами. Может появиться как самостоятельное заболевание, но часто становится осложнением других болезней (грипп, коронавирус, , СПИД и другие иммунодефициты, опухоли легких, бронхоэктазы и т.д. ). Воспаление поражает нижние дыхательные пути — появляется кашель, мокрота, а при большом распространении процесса – одышка. Почти всегда пневмония сопровождается повышением температуры тела, слабостью, недомоганием. Пневмонии разделяют на внебольничную и внутрибольничную. О внебольничной подробнее будет рассказано далее в статье, а внутрибольничная пневмония отличается тем, что заболевает ею человек, находясь в больничных стенах на лечении от другого заболевания. Ввиду ослабленного иммунитета, на фоне приема лекарств, сопутствующих заболеваний, или если больной находится на искусственной вентиляции легких (ИВЛ) организм не справляется с попавшими в дыхательные пути бактериями (которые в здоровом организме не имели бы шанса на размножение), начинается воспаление, и развивается пневмония. Причем внутрибольничная пневмония часто становится много опаснее внебольничной: заболевают тяжелобольные, ослабленные пациенты часто старшего и пожилого возраста, внутрибольничные бактерии часто невосприимчивы (резистентны к антибактериальным препаратам, что приводит к высокой летальности.
Причины развития пневмонии
- попадание в легкие бактерий (пневмококков, стафилококков), микоплазм, грибков, вирусов через дыхание, реже — кровь, лимфу;
- снижение иммунитета (в нормальном состоянии иммунитет способен справится с большинством возбудителей);
- осложнение на фоне инфекций дыхательных путей, болезней сердечно-сосудистой системы; злоупотребления алкоголем.- перенесенные ранее операции (особенно на грудной клетке);
- воздействие химических элементов из окружающей среды;
- ожоги дыхательных путей.
Симптомы пневмонии
- боль в боку, особенно при глубоком дыхании,
- одышка,
- сухой кашель или кашель с мокротой,
- повышенная утомляемость, вялость,
- головная боль,
- повышенная температура (вплоть до 39-40°) или температура ниже нормальной (особенно у пожилых),
- тошнота, рвота.
Если не обратиться к специалисту при появлении первых признаков заболевания, то симптомы начнут усугубляться, а пневмония прогрессировать, поражая всё больший объем легких. Поэтому не стоит откладывать запись на прием к врачу, особенно если вы или ваш близкий находитесь в зоне риска:
- дети до 5 лет, взрослые старше 65 лет,
- люди с пониженным иммунитетом на фоне ВИЧ-инфекции или других серьезных заболеваний,
- имеющие диагнозы астмы, ХОБЛ, сахарного диабета или сердечно-сосудистой недостаточности,
- заядлые курильщики,
Диагностика
Основным методом диагностики остается рентгенологическое обследование грудной клетки — оно поможет специалисту понять объем поражения. Для подбора эффективной терапии важно определить и природу пневмонии: вызвано заболевание наличием бактерий, вирусов или грибов — с этим помогут результаты анализа крови, мочи и выделяемой с кашлем мокроты.
В случае с внутрибольничной пневмонией диагностика осложняется сопутствующими заболеваниями, от которых пациента уже лечат, а также ослабленным и порой крайне ослабленным организмом. Поэтому для врача принципиально важно оперативно и точно определить вызвавшую заболевание бактерию и область поражения. Иногда для этого приходится проводить бронхоскопию (исследование легких эндоскопом с забором материала для последующего анализа); если нет выделяемой естественным путем мокроты, то для анализа берут жидкость, которой предварительно промывают часть легкого – эта процедура называется бронхиальный лаваж.
Лечение пневмонии
Для лечения пневмонии необходим максимально точный диагноз с указанием возбудителя заболевания. Если причиной заболевания стал вирус, то врач назначит противовирусную терапию, а если грибки – противогрибковую. В случае подтвержденной бактериологической природы пневмонии — пациенту будет прописана антибактериальная терапия с учетом большого выбора современных лекарственных препаратов, способных уничтожить возбудителя и остановить воспаление.
В случае назначения антибактериальных препаратов, т.е. антибиотиков, возможны два способа приема лекарства: в виде таблеток при легкой форме пневмонии (часто пациенту разрешено лечение в домашних условиях при безусловном регулярном контроле лечащего врача) и внутримышечно/внутривенно в стационаре в случае тяжелого течения заболевания. Также будут назначены препараты для борьбы с симптомами и общего укрепления организма: отхаркивающие средства, витамины, обильное питье; дополнительно пациенту желательно соблюдать определенную диету для восстановления сил организма и поддержки иммунитета.
Пневмония считается хорошо изученным заболеванием и, несмотря на порой тяжелое течение (если это внутрибольничная форма, или если больной долгое время не обращался за помощью при внебольничной), в руках грамотных специалистов легко поддается излечению.
Пульмонологическое отделение нашего центра по праву считается одним из ведущих в стране, благодаря современному лечебно-диагностическому оснащению и составу команды специалистов: наши врачи разрабатывают уникальные программы лечения и реабилитации, проводят обучение коллег из других центров, публикуют результаты своих исследований в ведущих международных изданиях.
В отделении доступны все возможные средства диагностики и лечения заболеваний легких: как современные, так и проверенные временем. Более того, в нашем центре, единственном в России, проводятся клинические испытания, и именно нашими специалистами подтверждается эффективность новой диагностической и лечебной аппаратуры, проходящей регистрацию для использования в дальнейшем во всех пульмонологических отделениях страны. Это большое доверие квалификации центра, которое мы оправдываем из года в год в первую очередь перед нашими пациентами.
Профилактика
Заключается в практике здорового образа жизни, полноценном правильном питании, при желании и отсутствии противопоказаний — закаливании, т.е. поддержание крепкого иммунитета в целом может защитить вас от риска возникновения данного заболевания.
Кроме того, важно внимательное отношение к собственному здоровью – пневмония часто выступает в роли серьезного осложнения на фоне обычной ОРВИ или гриппа, если вовремя не пролечить их.
Если всё же вы или ваши близкие столкнулись с симптомами пневмонии, то рекомендуем, не откладывая, обратиться к специалисту. Не забывайте, что в некоторых формах пневмония может быть опасна не только для больного, но и для окружающих с пониженным иммунитетом возможностью заражения.
Записаться на консультацию к специалисту вы можете через специальную форму на сайте или по телефону.
Также:
Воспаление легких
Версия: Справочник заболеваний MedElement
Категории МКБ:
Пневмония без уточнения возбудителя (J18)
Разделы медицины:
Пульмонология
Общая информация
Краткое описание
Пневмония (воспаление легких) — наименование группы различных по этиологии, патогенезу и морфологической характеристике острых локальных инфекционных заболеваний легких с преимущественным поражением респираторных отделов (альвеолы, бронхиолы) и внутриальвеолярной экссудацией.
Примечание. Из данной рубрики и всех подрубрик (J18 -) исключены:
— Другие интерстициальные легочные болезни с упоминанием о фиброзе (J84.1);
— Интерстициальная легочная болезнь, неуточненная (J84.9);
— Абсцесс легкого с пневмонией (J85.1);
— Болезни легкого, вызванные внешними агентами (J60-J70) в том числе:
— Пневмонит, вызванный твердыми веществами и жидкостями (J69 -);
— Острые интерстициальные легочные нарушения, вызванные лекарственными средствами (J70.2);
— Хронические интерстициальные легочные нарушения, вызванные лекарственными средствами (J70.3);
— Легочные интерстициальные нарушения, вызванные лекарственными средствами, неуточненные (J70.4);
— Легочные осложнения анестезии в период беременности (O29.0);
— Аспирационный пневмонит, вследствие анестезии во время процесса родов и родоразрешения (O74.0);
— Легочные осложнения вследствие применения анестезии в послеродовом периоде (O89.0);
— Врожденная пневмония неуточненная (P23.9);
— Неонатальный аспирационный синдром неуточненный (P24.9).
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Пневмонии подразделяются на следующие виды:
— крупозные (плевропневмонии, с поражением доли легкого);
— очаговые (бронхопневмонии, с поражением прилежащих к бронхам альвеол);
— интерстициальные;
— острые;
— хронические.
Примечание. Следует учитывать, что крупозное воспаление легких является только одной из форм пневмококковой пневмонии и не встречается при пневмониях иной природы, а интерстициальное воспаление легочной ткани по современной классификации отнесено к альвеолитам.
Разделение пневмоний на острые и хронические применяется не во всех источниках, поскольку считается, что в случае так называемой хронической пневмонии речь, как правило, идет о повторных острых инфекционных процессах в легких одной и той же локализации.
В зависимости от возбудителя:
— пневмококковые;
— стрептококковые;
— стафилококковые;
— хламидиазные;
— микоплазменные;
— фридлендеровские.
В клинической практике далеко не всегда удается идентифицировать возбудителя, поэтому принято выделять:
1. Пневмонии внебольничные (другие названия — бытовые, домашние амбулаторные) — приобретенные вне больничного учреждения.
2. Пневмонии госпитальные (нозокомиальные, внутрибольничные) — развиваются через 2 и более суток пребывания пациента в стационаре при отсутствии клинико-рентгенологических признаков поражения легких при поступлении.
3. Пневмонии у лиц с иммунодефицитными состояниями.
4. Атипичные пневмонии.
По механизму развития:
— первичные;
— вторичные — развившиеся в связи с другим патологическим процессом (аспирационные, застойные, посттравматические, иммунодефицитные, инфарктные, ателектатические).
Этиология и патогенез
Возникновение пневмонии в подавляющем большинстве случаев связано с аспирацией микробов (чаще — сапрофитов) из ротоглотки; реже происходит инфицирование гемато- и лимфогенным путем или из соседних очагов инфекции.
В качестве возбудителя воспаления легких выступают пневмо-, стафило- и стрептококк, палочка Пфейффера, иногда кишечная палочка, клебсиелла пневмонии, протей, гемофильная и синегнойная палочки, легионелла, палочка чумы, возбудитель Ку-лихорадки — риккетсия Бернета, некоторые вирусы, вирусно-бактериальные ассоциации, бактероиды, микоплазмы, грибы, пневмоциста, бранхамелла, ацинобактерии, аспергиллы и аэромонас.
Химические и физические агенты: воздействие на легкие химических веществ, термических факторов (ожог или охлаждение), радиоактивного излучения. Химические и физические агенты как этиологические факторы обычно сочетаются с инфекционными.
Пневмонии могут возникнуть вследствие аллергических реакций в легких или быть проявлением системного заболевания (интерстициальные пневмонии при заболеваниях соединительной ткани).
Возбудители попадают в легочную ткань бронхогенным, гематогенным и лимфогенным путями из верхних дыхательных путей, как правило, при присутствии в них острых или хронических очагов инфекции, и из инфекционных очагов в бронхах (хронический бронхит, бронхоактазы). Вирусная инфекция способствует активации бактериальной инфекции и возникновению бактериальных очаговых или долевых пневмоний.
Хроническая пневмония может стать следствием неразрешившейся острой пневмонии при замедлении и прекращении резорбции экссудата в альвеолах и формировании пневмосклероза, воспалительно-клеточных изменений в интерстициальной ткани нередко иммунологического характера (лимфоцитарная и плазмоклеточная инфильтрация).
Переходу острых пневмоний в хроническую форму или их затяжному течению способствуют иммунологические нарушения, обусловленные повторной респираторной вирусной инфекцией, хронической инфекцией верхних дыхательных путей (хронические тонзиллиты, синуситы и другие) и бронхов, метаболическими нарушениями при сахарном диабете, хроническом алкоголизме и прочем.
Внебольничные пневмонии развиваются, как правило, на фоне нарушения защитных механизмов бронхолегочной системы (часто после перенесенного гриппа). Типичные их возбудители — пневмококки, стрептококки, гемофильная палочка и другие.
В возникновении госпитальных пневмоний имеют значение подавление кашлевого рефлекса и повреждение трахео-бронхиального дерева во время операции искусственной вентиляции легких, трахеостомии, бронхоскопии; нарушение гуморального и тканевого иммунитета вследствие тяжелого заболевания внутренних органов, а также сам факт пребывания больных в стационаре. В этом случае в роли возбудителя, как правило, выступает грамотрицательная флора (кишечная палочка, протей, клебсиелла, синегнойная палочка), стафилококки и другие.
Внутрибольничные пневмонии нередко протекают более тяжело по сравнению с внебольничными, отличаются большей вероятностью развития осложнений и более высокой летальностью. У людей с иммунодефицитными состояниями (при онкологических заболеваниях, вследствие химиотерапии, при ВИЧ-инфекции) возбудителями пневмонии могут стать такие грамотрицательные микроорганизмы, как стафилококк, грибы, пневмоцисты, цитомегаловирусы и прочие.
Атипичные пневмонии более часто возникают у молодых людей, а также у путешественников, зачастую носят эпидемический характер, возможные возбудители — хламидии, легионеллы, микоплазмы.
Эпидемиология
Пневмонии являются одними из наиболее распространенных острых инфекционных заболеваний. Заболеваемость внебольничной пневмонией у взрослых составляет от 1 до 11,6‰ — молодой и средний возраст, 25-44‰ — старшая возрастная группа.
Факторы и группы риска
Факторы риска затяжного течения пневмонии:
— возраст старше 55 лет;
— алкоголизм;
— курение;
— наличие сопутствующих инвалидизирующих заболеваний внутренних органов (застойная сердечная недостаточность,
ХОБЛ
, сахарный диабет и другие);
— вирулентные возбудители заболевания (L.pneumophila, S.aureus, грамотрицательные энтеробактерии);
— мультилобарная инфильтрация;
— тяжелое течение внебольничной пневмонии;
— клиническая неэффективность проводимого лечения (лейкоцитоз и лихорадка сохраняются);
— вторичная
бактериемия
.
Клиническая картина
Клинические критерии диагностики
лихорадка свыше 4 дней, тахипноэ, одышка, физикальные признаки пневмонии.
Cимптомы, течение
Симптомы и течение пневмонии зависят от этиологии, характера и фазы течения, морфологического субстрата болезни и его распространенности в легких, а также наличия осложнений (
плеврит
, легочное нагноение и других).
Крупозная пневмония
Как правило, имеет острое начало, которому нередко предшествует охлаждение.
Больной испытывает озноб; температура тела поднимается до 39–40о С, реже до 38о С или 41о С; боль при дыхании на стороне пораженного легкого усиливается при кашле. Кашель вначале сухой, далее с гнойной или «ржавой» вязкой мокротой с примесью крови. Аналогичное или не столь бурное начало болезни возможно в исходе острого респираторного заболевания или на фоне хронического бронхита.
Состояние больного обычно тяжелое. Кожные покровы лица гиперемированы и цианотичны. С самого начала болезни наблюдается учащенное, поверхностное дыхание, с раздуванием крыльев носа. Часто отмечается герпетическая инфекция.
В результате воздействия антибактериальных препаратов наблюдается постепенное (литическое) снижение температуры.
Грудная клетка отстает в акте дыхания на стороне пораженного легкого. В зависимости от морфологической стадии болезни перкуссия пораженного легкого обнаруживает притупленный тимпанит (стадия прилива), укорочение (притупление) легочного звука (стадия красного и серого опеченения) и легочный звук (стадия разрешения).
При аускультации в зависимости от стадии морфологических изменений соответственно выявляют усиленное везикулярное дыхание и
crepitatio indux
, бронхиальное дыхание и везикулярное или ослабленное везикулярное дыхание, на фоне которого выслушивается crepitatio redus.
В фазу опеченения присутствуют усиленное голосовое дрожание и бронхофония. Из-за неравномерности развития морфологических изменений в легких перкуторная и аускультативная картины могут быть пестрыми.
Вследствие поражения плевры (парапневмоническмй серозно-фибринозный плеврит) выслушивается шум трения плевры.
В разгар болезни пульс учащенный, мягкий, соответствует сниженному АД. Нередки приглушение I тона и акцент II тона на легочной артерии. Повышается СОЭ.
При рентгенологическом исследовании определяется гомогенное затенение всей пораженной доли или ее части, особенно на боковых рентгенограммах. Рентгеноскопия может оказаться недостаточной в первые часы болезни. У лиц, страдающих алкоголизмом, чаще наблюдается атипичное течение заболевания.
Пневмококковая крупозная пневмония
Характеризуется острым началом с резким повышением температуры до 39-40˚ С, сопровождающимся ознобом и потливостью. Также появляются головная боль, значительная слабость, вялость. При выраженной гипертермии и интоксикации может наблюдаться такая церебральная симптоматика как сильная головная боль, рвота, оглушенность больного или спутанность сознания и даже миненгеальные симптомы.
В грудной клетке на стороне воспаления рано возникает боль. Нередко при пневмонии плевральная реакция выражена очень сильно, поэтому боль в груди составляет основную жалобу и требует оказания неотложной помощи. Отличительная особенность плевральной боли при пневмонии заключается в ее связи с дыханием и кашлем: происходит резкое усиление боли при вдохе и кашлевом толчке. В первые дни могут появиться кашель с выделением ржавой от примеси эритроцитов мокроты, иногда необильное кровохарканье.
При осмотре нередко обращает на себя внимание вынужденное положение больного: часто он лежит именно на стороне воспаления. Лицо обычно гиперемировано, иногда лихорадочный румянец больше выражен на щеке, соответствующей стороне поражения. Характерная одышка (до 30-40 дыханий в минуту) сочетается с цианозом губ и раздуванием крыльев носа.
В ранний период болезни нередко возникают пузырьковые высыпания на губах (herpes labialis).
При обследовании грудной клетки обычно выявляется отставание пораженной стороны при дыхании — больной как бы жалеет сторону воспаления из-за сильных плевральных болей.
Над зоной воспаления при перкуссии легких определяется ускорение перкуторного звука, дыхание приобретает бронхиальный оттенок, рано появляются мелкопузырчатые влажные крепитирующие хрипы. Характерны тахикардия — до 10 ударов в 1 минуту — и некоторое снижение артериального давления. Нередки приглушение I и акцент II тона на легочной артерии. Выраженная плевральная реакция иногда сочетается с рефлекторной болью в соответствующей половине живота, болезненностью при пальпации в его верхних отделах.
Иктеричность
слизистых оболочек и кожных покровов может появляться вследствие разрушения эритроцитов в пораженной доле легкого и, возможно, образования очаговых некрозов в печени.
Характерен нейтрофильный лейкоцитоз; его отсутствие (тем более
лейкопения
) может быть прогностически неблагоприятным признаком. Повышается СОЭ. При рентгенологическом исследовании определяется гомогенное затемнение всей пораженной доли и ее части, особенно заметное на боковых рентгенограммах. В первые часы болезни рентгеноскопия может оказаться неинформативной .
При очаговой пневмококковой пневмонии симптоматика, как правило, менее выражена. Наблюдаются подъем температуры до 38-38,5˚С, кашель — сухой или с отделением слизисто-гнойной мокроты, вероятно появление боли при кашле и глубоком дыхании, объективно выявляются признаки воспаления легочной ткани, выраженные в той или иной степени в зависимости от обширности и расположения (поверхностного или глубокого) очага воспаления; чаще всего выявляется фокус крепитирующих хрипов.
Стафилококковая пневмония
Может протекать аналогично пневмококковой. Однако, чаще она имеет более тяжелое течение, сопровождаясь деструкцией легких с образованием тонкостенных воздушных полостей, абсцессов легких. С явлениями выраженной интоксикации протекает стафилококковая (обычно многоочаговая) пневмония, осложняющая вирусную инфекцию бронхолегочной системы (вирусно-бактериальная пневмония). Во время эпидемий гриппа частота вирусно-бактериальных пневмоний значительно возрастает.
Для такого рода пневмонии типичен выраженный интоксикационный синдром, который проявляется гипертермией, ознобом,
гиперемией
кожных покровов и слизистых оболочек, головной болью, головокружением, тахикардией, выраженной одышкой, тошнотой, рвотой, кровохарканьем.
При тяжелом инфекционно-токсическом шоке развивается сосудистая недостаточность (АД 90–80; 60–50 мм рт. ст, бледность кожных покровов, холодные конечности, появление липкого пота).
По мере прогрессирования интоксикационного синдрома появляются церебральные расстройства, нарастание сердечной недостаточности, нарушения ритма сердца, развитие шокового легкого, гепаторенального синдрома,
ДВС-синдрома
, токсического энтероколита. Такие пневмонии могут привести к быстрому летальному исходу.
Стрептококковая пневмония развивается остро, в некоторых случаях — в связи с перенесенной ангиной или при сепсисе. Болезнь сопровождается лихорадкой, кашлем, болью в грудной клетке, одышкой. Часто обнаруживается значительный плевральный выпот; при торакоцентезе получают серозную, серозно-геморрагическую или гнойную жидкость.
Пневмония, вызванная клебсиеллой пневмонии (палочкой Фридлендера)
Встречается сравнительно редко (чаще при алкоголизме, у ослабленных больных, на фоне снижения иммунитета). Наблюдается тяжелое течение; летальность достигает 50%.
Протекает с выраженными явлениями интоксикации, быстрым развитием дыхательной недостаточности. Мокрота зачастую желеобразная, вязкая, с неприятным запахом пригорелого мяса, но может быть гнойной или ржавого цвета.
Скудная аускультативная симптоматика, характерно полидолевое распространение с более частым, по сравнению с пневмококковыми пневмониями, вовлечением верхних долей. Типичны образование абсцессов и осложнение
эмпиемой
.
Легионеллезная пневмония
Более часто развивается у людей, проживающих в помещениях с кондиционерами, а также занятых на земляных работах. Характерно острое начало с высокой температурой, одышкой, брадикардией. Заболевание имеет тяжелое течение, часто сопровождается таким осложнением, как поражение кишечника (появляются болевые ощущения, диарея). В анализах выявляются значительное повышение СОЭ, лейкоцитоз, нейтрофилез.
Микоплазменная пневмония
Заболеванию чаще подвержены молодые люди в тесно взаимодействующих коллективах, более распространено в осенне-зимний период. Имеет постепенное начало, с катаральными явлениями. Характерным является несоответствие между выраженной интоксикацией (лихорадка, резкое недомогание, головная и мышечная боль) и отсутствием или слабой выраженностью симптомов поражения органов дыхания (локальные сухие хрипы, жесткое дыхание). Нередко наблюдаются кожные высыпания, гемолитическая анемия. На рентгенограмме часто выявляются интерстициальные изменения и усиление легочного рисунка. Микоплазменные пневмонии, как правило, не сопровождаются лейкоцитозом, наблюдается умеренное повышение СОЭ.
Вирусная пневмония
При вирусных пневмониях могут наблюдаться субфебрилитет, познабливание, ринофарингит, осиплость голоса, признаки
миокардита
, конъюктивит. В случае тяжелой гриппозной пневмонии появляются выраженная итоксикация, токсический отек легких, кровохарканье. В процессе обследования нередко выявляется лейкoпения при нормальной или повышенной СОЭ. При рентгенологическом исследовании определяются деформация и сетчатость легочного рисунка. Вопрос наличия чисто вирусных пневмоний является спорным и признается не всеми авторами.
Диагностика
Пневмония обычно распознается на основании характерной клинической картины болезни — совокупности ее легочных и внелегочных проявлений, а также рентгенологической картины.
Диагноз ставится на основании следующих клинических признаков:
1. Легочные — кашель, одышка, выделение мокроты (может быть слизистой, слизисто-гнойной и другой), боль при дыхании, наличие локальных клинических признаков (бронхиальное дыхание, притупление перкуторного звука, крепитирующие хрипы, шум трения плевры);
2. Внелегочные — остро возникшая лихорадка, клинические и лабораторные признаки интоксикации.
Рентгенологическое исследование органов грудной клетки в двух проекциях проводится для уточнения диагноза. Выявляет инфильтрат в легких. При пневмонии отмечаются усиление везикулярного дыхания иногда с очагами бронхиального, крепитация, мелко- и среднепузырчатые хрипы, очаговые затемнения на рентгенограммах.
Фибробронхоскопия или другие методы инвазивной диагностики выполняются при подозрении на туберкулез легких при отсутствии продуктивного кашля; при «обструктивной пневмонии» на почве бронхогенной карциномы, аспирированного инородного тела бронха и т.д.
Вирусную или риккетсиозную этиологию заболевания можно предположить по несоответствию между остро возникающими инфекционно-токсическими явлениями и минимальными изменениями в органах дыхания при непосредственном исследовании (рентгенологическое исследование выявляет очаговые или интерстициальные тени в легких).
Следует принимать во внимание, что пневмонии могут протекать атипично у больных пожилого возраста, страдающих тяжелыми соматическими заболеваниями или выраженным иммунодефицитом. У подобных пациентов может отсутствовать лихорадка, при этом у них преобладают внелегочные симптомы (нарушения со стороны центральной нервной системы и др.), а также слабо выражены или отсутствуют физикальные признаки легочного воспаления, затруднено определение возбудителя пневмонии.
Подозрение на пневмонию у пожилых и ослабленных больных должно появляться тогда, когда активность больного значительно снижается без видимых причин. У пациента нарастает слабость, он все время лежит и перестает двигаться, становится равнодушным и сонливым, отказывается от еды. Внимательный осмотр всегда выявляет значительную одышку и тахикардию, иногда наблюдаются односторонний румянец щеки, сухой язык. Аускультация легких обычно обнаруживает фокус звонких влажных хрипов.
Лабораторная диагностика
1. Клинический анализ крови. Данные анализа не позволяют сделать вывод о потенциальном возбудителе пневмонии. Лейкоцитоз более 10-12х109/л указывает на высокую вероятность бактериальной инфекции, а лейкопения ниже 3х109/л или лейкоцитоз выше 25х109/л являются неблагоприятными прогностическими признаками.
2. Биохимические анализы крови не дают специфической информации, но могут указать на поражение ряда органов (систем) с помощью обнаруживаемых отклонений.
3. Определение газового состава артериальной крови необходимо для пациентов с явлениями дыхательной недостаточности.
4. Микробиологические исследования проводятся перед началом лечения для установления этиологического диагноза. Осуществляется исследование мокроты или мазков из глотки, гортани, бронхов на бактерии, включая вирусы, микобактерии туберкулеза, микоплазму пневмонии и риккетсии; используют также иммунологические методы. Рекомендуется бактериоскопия с окраской по Граму и посев мокроты, получаемой при глубоком откашливании.
5. Исследование плевральной жидкости. Проводится при наличии плеврального
выпота
и условий безопасного проведения пункции (визуализация на латерограмме свободно смещаемой жидкости с толщиной слоя больше 1 см).
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить со следующими заболеваниями и патологическими состояниями:
1. Туберкулез легких.
2. Новообразования: первичный рак легкого (особенно так называемая пневмоническая форма бронхиолоальвеолярного рака), эндобронхиальные метастазы, аденома бронха, лимфома.
3. Тромбоэмболия легочной артерии и инфаркт легкого.
4. Иммунопатологические заболевания: системные васкулиты, волчаночный пневмонит, аллергический бронхолегочный аспергиллез, облитерирующий бронхолит с организующейся пневмонией, идиопатический легочный фиброз, эозинофильная пневмония, бронхоцентрический гранулематоз.
5. Прочие заболевания и патологические состояния: застойная сердечная недостаточность, лекарственная (токсическая) пневмопатия, аспирация инородного тела, саркоидоз, легочный альвеолярный протеиноз, липоидная пневмония, округлый ателектаз.
В дифференциальной диагностике пневмонии наибольшее значение придается тщательно собранному анамнезу.
При остром бронхите и обострении хронического бронхита в сравнении с пневмонией менее выражена интоксикация. При рентгенологическом исследовании не выявляются очаги затемнения.
Туберкулезный экссудативный плеврит может начинаться так же остро, как и пневмония: укорочение перкуторного звука и бронхиальное дыхание над областью коллабированного к корню легкого могут имитировать долевую пневмонию. Ошибки позволит избежать тщательная перкуссия, выявляющая книзу от притупления тупой звук и ослабленное дыхание (при эмпиеме — ослабленное бронхиальное дыхание). Осуществить дифференциацию помогают плевральная пункция с последующим исследованием экссудата и рентгенограмма в боковой проекции (выявляется интенсивная тень в подмышечной области).
В отличие от нейтрофильного лейкоцитоза при долевой (реже очаговой) пневмонии гемограмма при экссудативном плеврите туберкулезной этиологии, как правило, не изменена.
В отличие от долевых и сегментарных пневмоний при туберкулезном инфильтрате или очаговом туберкулезе обычно отмечается менее острое начало заболевания. Пневмония разрешается в ближайшие 1,5 недели под влиянием неспецифической терапии, в то время как туберкулезный процесс не поддается такому быстрому воздействию даже при туберкулостотической терапии.
Для милиарного туберкулеза характерна тяжелая интоксикация с высокой лихорадкой при слабо выраженных физикальных симптомах, поэтому требуется его дифференциация с мелкоочаговой распространенной пневмонией.
Острая пневмония и обструктивный пневмонит при бронхогенном раке могут начинаться остро на фоне видимого благополучия, нередко после охлаждения отмечаются лихорадка, озноб, боль в грудной клетке. Однако при обструктивном пневмоните кашель чаще сухой, приступообразный, впоследствии с отделением небольшого количества мокроты и кровохарканьем. В неясных случаях уточнить диагноз позволяет только бронхоскопия.
При вовлечении в воспалительный процесс плевры, происходит раздражение заложенных в ней окончаний правого диафрагмального и нижних межреберных нервов, которые также участвуют в иннервации верхних отделов передней брюшной стенки и органов брюшной полости. Это обусловливает распространение болей на верхние отделы живота.
При их пальпации ощущается болезненность, особенно в области правого верхнего квадранта живота, при поколачивании по правой реберной дуге происходит усиление болей. Больных пневмонией нередко направляют в хирургические отделения с диагнозом аппендицита, острого холецистита, прободной язвы желудка. В этих ситуациях осуществить диагностику помогает отсутствие у большинства больных симптомов раздражения брюшины и напряжения брюшных мышц. Следует, однако, учитывать, что и этот признак не является абсолютным.
Осложнения
Возможные осложнения пневмонии:
1. Легочные: экссудативный плеврит,
пиопневмоторакс
, абсцедирование, отек легких;
2. Внелегочные: инфекционно-токсический шок, перикардит, миокардит, психоз, сепсис и прочие.
Экссудативный плеврит проявляется выраженной тупостью и ослаблением дыхания на пораженной стороне, отставанием нижней части грудной клетки на пораженной стороне при дыхании.
Абсцедирование характеризуется нарастающей интоксикацией, появляется обильный ночной пот, температура приобретает гектический характер с суточными размахами до 2о С и более. Диагноз абсцесса легкого становится очевидным в результате прорыва гнойника в бронх и отхождения большого количества гнойной зловонной мокроты. О прорыве гнойника в плевральную полость и осложнении пневмонии развитием пиопневмоторакса могут свидетельствовать резкое ухудшение состояния, нарастание боли в боку при дыхании, значительное усиление одышки и тахикардии, падение АД.
В появлении отека легких при пневмонии важную роль играет токсическое повреждение легочных капилляров с повышением сосудистой проницаемости. Появление сухих и особенно влажных хрипов над здоровым легким на фоне усиления одышки и ухудшения состояния больного свидетельствует об угрозе развития отека легких.
Признаком возникновения инфекционно-токсического шока следует считать появление стойкой тахикардии, особенно свыше 120 ударов в 1 минуту. Развитие шока характеризуется сильным ухудшением состояния, появлением резкой слабости, в некоторых случаях — снижением температуры. Черты лица больного заостряются, кожа приобретает серый оттенок, усиливается цианоз, значительно нарастает одышка, пульс становится частым и малым, АД падает ниже 90/60 мм рт.ст., прекращается мочеотделение.
Лица, злоупотребляющие алкоголем, чаще подвержены психозу на фоне пневмонии. Он сопровождается зрительными и слуховыми галлюцинациями, двигательным и психическим возбуждением, дезориентацией во времени и пространстве.
Перикардиты, эндокардиты, менингиты в настоящий момент являются редкими осложнениями.
Лечение
При неустановленном возбудителе лечение определяется:
1. Условиями возникновения пневмонии (внебольничная/нозокомиальная/аспирационная/застойная).
2. Возрастом пациента (больше/меньше 65 лет), для детей (до года/ после года).
3. Тяжестью заболевания.
4. Местом лечения (амбулатория /отделение общего профиля/ отделение интенсивной терапии).
5. Морфологией (бронхопневмония/очаговая пневмония).
Подробнее см. подрубрику «Бактериальная пневмония неуточненная» (J15.9).
Пневмонии при ХОБЛ, бронхиальной астме, бронхоэктатической болезни и пр. рассмотрены в других подрубриках и требуют отдельного подхода.
В разгар болезни пациентам показаны постельный режим, щадящая (механически и химически) диета, включающая ограничение поваренной соли и достаточное количество витаминов, особенно А и С. Постепенно с исчезновением или значительным уменьшением явлений интоксикации расширяют режим, при отсутствии противопоказаний (болезни сердца, органов пищеварения) больного переводят на диету №15, предусматривающую увеличение в рационе источников витаминов и кальция, кисломолочных напитков (особенно при лечении антибиотиками), исключение жирных и трудноперевариваемых продуктов и блюд.
Медикаментозная терапия
Для бактериологического исследования производится взятие мокроты, мазков, смывов. После этого начинают этиотропную терапию, которая проводится под контролем клинической эффективности, с учетом высеянной микрофлоры и ее чувствительности к антибиотикам.
При нетяжелом течении пневмонии у амбулаторных больных предпочтение отдается антибиотикам для приема внутрь, при тяжелом течении антибиотики вводятся внутримышечно или внутривенно (возможен переход на пероральный путь введения при улучшении состояния).
При возникновении пневмонии у молодых пациентов без хронических болезней можно начать лечение с пеницилина (6-12 млн ЕД в сутки). У больных хроническими обструктивными заболеваниями легких предпочтительно применение аминопенициллинов (ампициллин 0,5 г 4 раза в сутки внутрь, 0,5-1 г 4 раза в сутки парентерально, амоксициллин 0,25-0,5 г 3 раза в сутки). При непереносимости пенициллинов в нетяжелых случаях используют макролиды — эритромицин (0,5 г внутрь 4 раза в сутки), азитромицин (сумамед -,5 г в сутки), рокситромицин (рулид — 150 мг 2 раза в сутки) и др. В случае развития пневмонии у больных хроническим алкоголизмом и тяжелыми соматическими заболеваниями, а также у пациентов преклонного возраста, проводят терапию цефалоспоринами II — III поколения, комбинацией пенициллинов с ингибиторами беталактамаз.
При двудолевых пневмониях, а также пневмониях, сопровождающихся тяжелым течением с выраженными явлениями интоксикации, и при неустановленном возбудителе применяют комбинацию антибиотиков (ампиокс или цефалоспорины II-III поколения в сочетании с аминогликозидами — например, гентамицином или нетромицином), используют фторхинолоны, карбапенемы.
При внутрибольничных пневмониях используют цефалоспорины III поколения (цефотаксим, цефуроксим, цефтриаксон), фторхинолоны (офлоксацин, ципрофлоксацин, пефлоксацин), аминогликозиды (гентамицин, нетромицин), ванкомицин, карбапенемы, а также, при определении возбудителя, противогрибковые средства. У лиц с иммунодефецитными состояниями при проведении эмпирической терапии пневмонии выбор лекарственных средств определяется возбудителем. При атипичных пневмониях (микоплазменных, легионелезных, хламидиазных) используют макролиды, тетрациклины (тетрациклин 0,3-0,5 г 4 раза в сутки, доксициклин 0,2 г в сутки в 1-2 приема).
Эффективность лечения антибиотиками при пневмониях, в основном выявляется к концу первых суток, но не позднее трех дней их применения. По истечении этого срока при отсутствии терапевтического эффекта назначенный препарат следует заменить другим. Показателями эффективности терапии считаются нормализация температуры тела, исчезновение или уменьшение признаков интоксикации. При неосложненной внебольничной пневмонии антибиотикотерапия осуществляется до стойкой нормализации температуры тела (обычно около 10 дней), при осложненном течении заболевания и внутрибольничных пневмониях длительность антибиотикотерапии определяется индивидуально.
При тяжелых вирусно-бактериальных пневмониях, показано введение специфического донорского противогриппозного гамма-глобулина по 3–6 мл, при необходимости осуществляется повторное введение каждые 4–6 часов, в первые 2 дня болезни.
Кроме антибиототикотерапии, проводится симптоматическое и патогенетическое лечение пневмонии. В случае дыхательной недостаточности используется кислородотерапия, При высокой, тяжело переносимой лихорадке, а также при выраженной плевральной боли показаны нестероидные противовоспалительные средства (парацетамол, вольтарен и др.); для коррекции микроциркуляторных нарушений применяют гепарин (до 20 000 ЕД в сутки).
Больных помещают в палаты интенсивной терапии при тяжелом течении острых и обострении хронических пневмоний, осложненных острой или хронической дыхательной недостаточностью. Может быть проведен бронхоскопический дренаж, при артериальной гиперкапнии — вспомогательная искусственная вентиляция легких. В случае развития отека легких, инфекционно-токсического шока и других тяжелых осложнений лечение больных пневмонией ведется совместно с реаниматологом.
Пациентов, перенесших пневмонию и выписанных из стационара в период клинического выздоровления или ремиссии, следует взять под диспансерное наблюдение. Для проведения реабилитации они могут быть направлены в санатории.
Прогноз
В основной массе случаев при внебольничной пневмонии у иммунокомпетентных пациентов молодого и среднего возраста на 2-4-й день лечения наблюдается нормализация температуры тела, а рентгенологическое «выздоровление» наступает в сроки до 4 недель.
Прогноз при пневмониях стал более благоприятным к концу XX века, однако, остается серьезным при пневмониях, вызванных стафилококком и клебсиеллой пневмонии (палочкой Фридлендера), при часто рецидивирующих хронических пневмониях, осложненных обструктивным процессом, дыхательной и легочно-сердечной недостаточностью, а также при развитии пневмонии у лиц с тяжелыми болезнями сердечно-сосудистой и других систем. В этих случаях летальность от пневмонии остается высокой.
Шкала PORT
У всех без исключения пациентов с внебольничной пневмонией рекомендуется изначально определить, есть ли повышенный риск осложнений и смерти у пациента (класс II-V) или нет (класс I).
Шаг 1. Стратификация пациентов на класс риска I и классы риска II-V
|
На момент осмотра |
|
|
Возраст > 50 лет |
Да/нет |
|
Нарушения сознания |
Да/нет |
|
ЧСС > = 125 уд./мин. |
Да/нет |
|
Частота дыхания > 30/мин. |
Да/нет |
|
Систолическое АД < 90 мм рт.ст. |
Да/нет |
|
Температура тела < 35о С или > = 40о С |
Да/нет |
|
В анамнезе |
|
|
Злокачественное новообразование |
Да/нет |
|
Застойная сердечная недостаточность |
Да/нет |
|
Цереброваскулярное заболевание |
Да/нет |
|
Заболевание почек |
Да/нет |
|
Заболевание печени |
Да/нет |
Примечание. При наличии хотя бы одного «Да», следует перейти к следующему шагу. Если все ответы «Нет», пациента можно отнести к классу риска I.
Шаг 2. Балльная оценка степени риска
|
Характеристика больного |
Оценка в баллах |
|
Демографические факторы |
|
|
Возраст, мужчины |
+ возраст (лет) |
|
Возраст, женщины |
+ возраст (лет) |
|
Пребывание в домах престарелых |
10 |
|
Сопутствующие заболевания |
|
|
Злокачественное новообразование |
+30 |
|
Заболевание печени |
+20 |
|
Застойная сердечная недостаточность |
+10 |
|
Цереброваскулярное заболевание |
+10 |
|
Заболевание почек |
+10 |
|
Данные физикального обследования |
|
|
Нарушение сознания |
+20 |
|
ЧСС > = 125/мин. |
+20 |
|
Частота дыхания > 30/мин. |
+20 |
|
Систолическое АД < 90 мм рт.ст. |
+15 |
|
Температура тела < 35о С или > = 40о С |
+10 |
|
Данные лабораторных и инструментальных исследований |
|
|
pH артериальной крови |
+30 |
|
Уровень азоты мочевины > = 9 ммоль/л |
+20 |
|
Уровень натрия < 130 ммоль/л |
+20 |
|
Уровень глюкозы > = 14 ммоль/л |
+10 |
|
Гематокрит < 30% |
+10 |
|
PaO2 < 60 мм рт. ст. |
+10 |
|
Наличие плеврального выпота |
+10 |
Примечание. В графе «Злокачественные новообразования» учитываются случаи опухолевых заболеваний, манифестирующих активным течением или диагностированных в течение последнего года, исключая базальноклеточный и плоскоклеточный рак кожи.
В графе «Заболевания печени» учитываются случаи клинически и/или гистологически диагностированного цирроза печени и активного хронического гепатита.
В графе «Хроническая сердечная недостаточность» учитываются случаи сердечной недостаточности вследствие систолической или диастолической дисфункции левого желудочка, подтвержденные данными анамнеза, физического обследования, результатами рентгенографии органов грудной клетки, эхокардиографии, сцинтиграфии миокарда или вентрикулографии.
В графе «Цереброваскулярные заболевания» учитываются случаи недавно перенесенного инсульта, транзиторной ишемической атаки и остаточные явления после перенесенного острого нарушения мозгового кровообращения, подтвержденные КТ или МРТ головного мозга.
В графе «Заболевания почек» учитываются случаи анамнестически подтвержденных хронических заболеваний почек и повышения концентрации креатинина/азота мочевины в сыворотке крови.
Шаг 3. Оценка риска и выбор места лечения больных
|
Сумма баллов |
Класс риска |
Степень риска |
30-дневная летальность1 % |
Место лечения2 |
|
< 51> |
I |
Низкая |
0,1 |
Амбулаторно |
|
51-70 |
II |
Низкая |
0,6 |
Амбулаторно |
|
71-90 |
III |
Низкая |
0,9-2,8 |
Амбулаторно под тщательным контролем или непродолжительная госпитализация3 |
|
91-130 |
IV |
Средняя |
8,2-9,3 |
Госпитализация |
|
> 130 |
V |
Высокая |
27,0-29,2 |
Госпитализация (ОРИТ) |
Примечание.
1 По данным Medisgroup Study (1989), PORT Validation Study (1991)
2 E.A.Halm, A.S. Teirstein (2002)
3 Госпитализация показана при нестабильном состоянии пациента, отсутствии ответа на пероральную терапию, наличии социальных факторов
Госпитализация
Показания к госпитализации:
1. Возраст старше 70 лет, выраженный инфекционно-токсический синдром (частота дыхательных движений составляет более 30 в 1 мин., АД ниже 90/60 мм рт.ст., температура тела выше 38,5о С).
2. Наличие тяжелых сопутствующих заболеваний (хронические обструктивные заболевания легких, сахарный диабет, застойная сердечная недостаточность, тяжелые заболевания печени и почек, хронический алкоголизм, токсикомания и другие).
3. Подозрение на вторичную пневмонию (застойная сердечная недостаточность, возможные тромбоэмболия легочных артерий, аспирация, и другое).
4. Развитие таких осложнений, как плеврит, инфекционно-токсический шок, абсцедирование, нарушения сознания.
5. Социальные показания (отсутствует возможность организовать необходимый уход и лечение на дому).
6. Неэффективность амбулаторной терапии в течение 3 дней.
При легком течении и благоприятных бытовых условиях лечение пневмоний может осуществляться на дому, но основная масса больных пневмонией нуждается в стационарном лечении.
Больных с долевыми и другими пневмониями и выраженным инфекционно-токсическим синдромом следует экстренно госпитализировать. Выбор места лечения и (частично) прогноз может быть выполнен согласно шкал оценки состояния CURB-65/CRB-65.
Шкалы CURB-65 and CRB-65 для внебольничной пневмонии
|
Фактор |
Баллы |
|
Спутанность сознания |
1 |
|
Уровень содержания азота мочевины в крови > = 19 мг/дл |
1 |
|
Частота дыхания > = 30/мин. |
1 |
|
Систолическое АД < 90 мм рт. ст |
1 |
|
Возраст > = 50 |
1 |
|
Всего |
|
CURB-65 (баллы) |
Смертность (%) |
Рекомендация |
|
0 |
0,6 |
Низкий риск, возможно амбулаторное лечение |
|
1 |
2,7 |
|
|
2 |
6,8 |
Непродолжительная госпитализация или тщательное амбулаторное наблюдение |
|
3 |
14 |
Тяжелая пневмония, госпитализация или наблюдение в ОРИТ |
|
4 или 5 |
27,8 |
|
CRB-65 (баллы) |
Смертность (%) |
Рекомендация |
|
0 |
0,9 |
Очень низкий риск смертности, обычно не требует госпитализации |
|
1 |
5,2 |
Неопределенный риск, требует госпитализации |
|
2 |
12 |
|
|
3 или 4 |
31,2 |
Высокий риск смерти, срочная госпитализация |
Профилактика
С целью профилактики внебольничной пневмонии применяют пневмококковую и гриппозную вакцины.
Пневмококковую вакцину следует вводить при наличии высокого риска развития пневмококковых инфекций (согласно рекомендациям Комитета советников по иммунизационной практике):
— лицам старше 65 лет;
— лицам в возрасте от 2 до 64 лет с заболеваниями внутренних органов (хронические заболевания сердечно-сосудистой системы, хронические бронхолегочные заболевания, сахарный диабет, алкоголизм, хронические заболевания печени);
— лицам в возрасте от 2 до 64 лет с функциональной или органической
аспленией
(с серповидноклеточной анемией, после спленэктомии);
— лицам от 2 лет с иммунодефицитными состояниями.
Введение гриппозной вакцины эффективно для предупреждения развития гриппа и его осложнений (в том числе пневмонии) у здоровых лиц моложе 65 лет. У лиц в возрасте 65 лет и старше вакцинация умеренно эффективна.
Информация
Источники и литература
-
Полный справочник практикующего врача /под редакцией Воробьева А.И., 10 издание, 2010
- стр. 183-187
-
Российский терапевтический справочник /под редакцией акад.РАМН Чучалина А.Г., 2007
- стр. 96-100
-
www.monomed.ru
- Электронный медицинский справочник
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Пневмония: причины появления, симптомы, диагностика и способы лечения.
Пневмония – это острое инфекционное заболевание преимущественно бактериального происхождения, которое характеризуется поражением легочной ткани и приводит к нарушению функции дыхания. Болезнь имеет типичные клинические проявления.
Пневмония известна давно, однако успешное ее лечение стало возможным после открытия микроорганизмов (бактерий, вирусов, грибков), факта их участия в развитии воспаления в легких и разработки специфических противомикробных препаратов — антибиотиков. До этого пневмония была частой причиной смерти людей разных возрастов.
Причины
Первопричиной пневмонии является инфекционный возбудитель.
Чаще всего это бактерии, реже – вирусы и грибы-паразиты. Их проникновение в легкие сопровождается активацией иммунитета и развитием воспалительного ответа, основная цель которого – уничтожение патогена.
Однако в ходе борьбы организма с инфекцией происходит повреждение собственных тканей, в т. ч. легочной, что лежит в основе возникновения пневмонии. Выделение специфических биологически активных веществ, а также попадание в кровь продуктов жизнедеятельности микроорганизмов обуславливает развитие системной реакции организма на инфекционного возбудителя. Поэтому при пневмонии, особенно тяжелой, немалую роль играет нарушение работы других органов и систем.
Классификация
Существует несколько критериев, на основании которых классифицируют пневмонию.
Так, в зависимости от природы возбудителя выделяют бактериальную, грибковую, паразитарную, вирусную пневмонию и пневмонию смешанной этиологии.
Воспалительный процесс может быть односторонним, захватывающим только одно легкое, или двусторонним.
В зависимости от объема поражения в каждом легком выделяют пневмонию очаговую, сегментарную, долевую и т. д.
Пневмония не относится к заболеваниям с легким течением, прогноз всегда серьезен. Однако выделяют группу тяжелых пневмоний, которые требуют интенсивного лечения и медицинского наблюдения с обязательной госпитализацией.
Во врачебной среде применяют разделение пневмоний на внебольничные и госпитальные.
Данная градация основана на моменте заражения: вне стационара или в стационаре. Этот показатель является интегральным, отражающим возможный спектр инфекционных агентов (более агрессивные возбудители, возможно даже невосприимчивые к ряду антибактериальных средств чаще встречаются в больницах), их чувствительность и устойчивость к основным группам антимикробных препаратов, предшествующее состояние здоровья человека и общий прогноз течения заболевания.
Симптомы пневмонии
Проявления пневмонии можно условно разделить на общие и местные. К первым будут относиться симптомы интоксикации. Они указывают на наличие инфекционного процесса в организме вообще, а не конкретно в легочной ткани.
Лихорадка, общая слабость, утомляемость, снижение аппетита, головная боль, сонливость – эти симптомы характерны для самых разных заболеваний, причем не только инфекционного происхождения.
Поэтому в диагностике пневмонии наиболее важны характерные признаки со стороны дыхательной системы: кашель, одышка, появление болей в области грудной клетки.
При осмотре врач определяет изменение плотности легочной ткани в ходе перкуссии (постукивания пальцем по грудной клетке пациента), а также наличие скопления жидкости в легких при аускультации: прослушиваются хрипы и крепитация (разновидность звуков, особенно характерных для пневмонии). В тяжелых случаях нарушение дыхательной функции настолько выражено, что кожа пациента, особенно вокруг рта, приобретает синюшный оттенок из-за недостаточного насыщения крови кислородом. Из-за гипоксии (кислородного голодания) головного мозга может отмечаться нарушение сознания.
В практическую деятельность врача достаточно широко вошла пульсоксиметрия – неинвазивный способ оценки степени насыщения крови кислородом при помощи маленького аппарата, надеваемого на палец руки или мочку уха пациента.
Диагностика
Диагностика пневмонии начинается с выявления жалоб. Больные обычно отмечают резкое появление кашля и повышение температуры тела. Однако эти симптомы присущи многим заболеваниям, а не только патологиям дыхательной системы.
Выяснение истории болезни позволяет установить предрасполагающие факторы, возможные условия заражения и заподозрить возбудителя инфекции.
Немаловажно выяснить наличие у пациента сопутствующих заболеваний, факта получения препаратов, снижающих естественную сопротивляемость организма к инфекциям, а также вредных привычек, особенно курения.
Золотым стандартом диагностики пневмонии является проведение рентгенографии органов грудной клетки в двух проекциях.
Специфические рентгенологические изменения – необходимый компонент верификации поставленного диагноза.
В тяжелых и сомнительных случаях, а также при осложнениях может потребоваться проведение компьютерной томографии (КТ) органов грудной клетки , позволяющей более детально исследовать легочную ткань и выявить изменения, которые могли быть пропущены при стандартной рентгенографии.
Лабораторные исследования также важны для подтверждения диагноза и выбора тактики лечения.
Клинический анализ крови с подсчетом лейкоцитарной формулы позволяет определить выраженность воспалительного ответа и даже предположить этиологию заболевания — тип возбудителя.
В случае тяжелого течения пневмонии может потребоваться биохимический анализ крови, включающий общий белок и его фракции,
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
оценку показателей работы почек (мочевина, креатинин),
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea.
Краткая характеристика аналита Мочевина
Моче�…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
печени (АСТ, АЛТ, билирубин и его фракции) и т. д.
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – это пигм…
При необходимости (обычно в условиях стационара) проводят исследование газового состава крови.
Крайне важно определение/выявление/установление возбудителя пневмонии. С этой целью выполняют бактериологическое исследование мокроты, серологическое исследование крови для выявления специфических антител возбудителей респираторных инфекций, а также ПЦР-тесты для обнаружения ДНК микоплазмы и др.
С целью исключения туберкулезной инфекции, особенно при длительно текущей пневмонии, плохо поддающейся стандартному лечению, делают внутрикожную пробу с аллергеном туберкулезным рекомбинантным (для детей – реакция Манту, для взрослых – Диаскинтест), при наличии противопоказаний можно провести квантифероновый тест.
К каким врачам обращаться
Первый врач, к которому стоит обратиться, –
терапевт
или
педиатр
. Именно эти специалисты проведут первичный осмотр больного и при подтверждении диагноза назначат специальное лечение. В случае неоднозначности диагноза может быть необходима консультация других специалистов:
пульмонолога
(врач, занимающийся лечением заболеваний дыхательной системы), аллерголога-иммунолога, фтизиатра и т. д. Пациентам старшего возраста с заболеваниями сердца может потребоваться консультация
кардиолога
, т. к. случаи развития пневмонии на фоне сердечной недостаточности не являются редкостью и требуют всестороннего обследования и комплексного лечения.
Лечение пневмонии
Лечение пневмонии направлено как на скорейшую элиминацию инфекционного агента, так и на уменьшение выраженности дыхательной недостаточности и других проявлений поражения легких.
Антибактериальную терапию (антибиотики), как правило, врач назначает еще до лабораторного определения возбудителя, на основании данных анамнеза, физикального и рентгенологического исследований. Лекарственное средство подбирают с учетом чувствительности микроорганизмов к нему. Также назначаются лекарства для улучшения отхождения мокроты. Для снижения температуры тела могут быть назначены жаропонижающие средства. При недостаточном насыщении крови кислородом может потребоваться подача кислорода через маску или носовые канюли, а в тяжелых случаях – искусственная вентиляция легких.
Осложнения
Одним из наиболее частых осложнений пневмонии является дыхательная недостаточность, которая может иметь различную степень выраженности.
Также пневмония может осложняться легочной деструкцией (разрушением ткани), формированием булл («пузырей») в легких, воспалением плевры (серозной оболочки, выстилающей легкие и грудную клетку изнутри). После пневмонии в легких могут остаться участки рубцовой ткани (фиброз). При неблагоприятном течении болезни возможна генерализация с появлением воспалительных очагов в других органах, а также развитие сепсиса (тяжелого заболевания, характеризующегося нарушением работы и недостаточностью многих органов и систем организма).
Достаточно частым последствием антибиотикотерапии становится дисбиоз (дисбактериоз) кишечника, кожи и слизистых, который может проявляться нарушением пищеварения, а также возникновением микозов на коже и слизистых (например, молочницы).
Профилактика заболевания
Профилактика пневмонии заключается в соблюдении здорового образа жизни, проведении вакцинации против гриппа, кори, пневмококковой инфекции, инфекции, вызванной гемофильной палочкой, а также своевременном обращении к врачу при любых заболеваниях органов дыхания, ведь пневмония может развиться как осложнение другой болезни, например, вирусного бронхита.
Источники литературы
- Внебольничная пневмония. Клинические рекомендации. Российское респираторное общество. Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии. 2018.
- Внебольничная пневмония у детей. Клинические рекомендации/Под ред. А.Г. Чучалина. 2015.
- Струтынский А.В., Баранов А.П., Ройтберг Г.Е., Гапоненков Ю.П. Основы семиотики заболеваний внутренних органов. 2013.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет